QSPPS 11 (2e partie) : Les métiers et applications de la radioactivité en santé
1/27
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced | Call with Kai |
|---|
No analytics yet
Send a link to your students to track their progress
28 Terms
Radioactivité en thérapie ?
En radiothérapie, on utilise les rayonnements ionisants (électromagnétiques ou particulaires) pour traiter des tumeurs, détruire des cellules cancéreuses
La radiothérapie peut être curative ou palliative
Types de radiothérapie ?
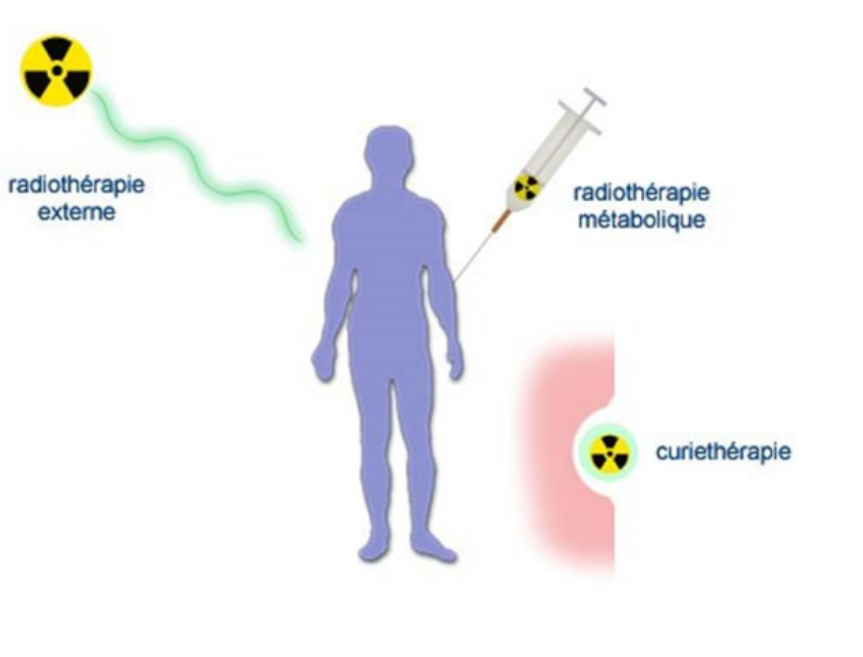
Curithérapie : Technique d’irradiation qui consiste à introduire directement dans l’organisme des sources radioactives scellées
Radiothérapie externe : Technique d’irradiation (générateur de rayons qui irradient le patient)
Radiothérapie interne (« vectorisée ») ou RT
métabolique : Injection d’un médicament radioactif (MRP) qui va « cibler » les cellules cancéreuses
Radiothérapie externe : Déroulement ?
Consultation initiale
Simulation
Dosimétrie
Séance et contrôle de suivi (recalage)
Radiothérapie externe : Consultation initiale ?
Avis du RCP : C’est pas un médecin tout seul qui décide de faire de la radiothérapie. C’est quelque chose qui se décide dans des réunions de concertation pluridisciplinaires (RCP) qui regroupent des oncologues, des radiothérapeutes…
Radiothérapeute : lorsque le RCP donne son avis favorable pour initier la radiothérapie, le radiothérapeute va faire une consultation initiale.
Il va expliquer au patient comment ça va se passer (information au patient) et lui propose une prévision du traitement (ne se fait pas en une fois→plusieurs séances)
Radiothérapie externe : Simulation ?
On veut détruire les tissus pathologiques et épargner au maximum les tissus sains donc pour cela on va simuler la balistique de traitement : le patient va passer différents examens d’imagerie notamment un scanner de la zone à irradier.
On va mettre en place des matériels de contention spécifiques , des masques thermoformés à la morphologie du patient … pour que pendant toutes les séances de traitement, il soit toujours dans la même position
→Tout cela va permettre de bien délinéer la zone de traitement

Radiothérapie externe : dosimétrie
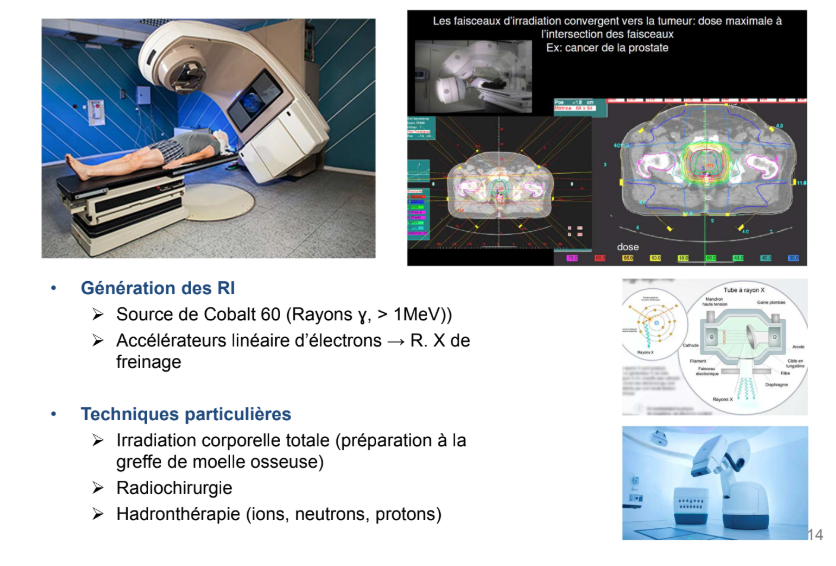
→ Rôle crucial du radiophysicien qui va faire la dosimétrie du patient c’est-à-dire qu’il va modéliser la balistique du traitement : un générateur envoie des rayons selon différents angles dans le patient et l’objectif est de maximiser la dose reçue sur la zone tumorale.
Cette zone tumorale apparait en rouge et plus la couleur s’éclaircit, moins les tissus reçoivent de doses et plus ils sont épargnés
Une fois que c’est validé (validation médicale), le patient peut faire ses séances avec parfois des recalages s’il bouge un peu.

technologies de radiothérapie externe ?
Générateurs des rayonnements ionisants
Techniques particulières de radiothérapie externe
Types de Générateurs de rayonnements ionisants ?
Types de Générateurs de rayonnements ionisants :
Source de cobalt 60 qui est un noyau qui va se désexciter en émettant des rayons gamma de très forte énergie > 1MeV
Accélérateur linéaire d’électrons qui génère des rayons X de freinage
Différence rayons gamma et rayons X ?
Ce sont tous les deux des rayons électromagnétiques qui se comportent de la même manière sauf que :
Les rayons gamma proviennent du noyau
Les rayons X proviennent du cortège électronique
Techniques particulières de radiothérapie externe ?
Techniques particulières de radiothérapie externe :
Irradiation corporelle totale dans le but de détruire complètement le système immunitaire par exemple en prévention d’une greffe de moelle osseuse. On peut aussi faire ça avec des médicaments : des agents aplasiants
Radiochirugie avec un cyberknife : c’est un accélérateur linéaire d’électrons très mobile ce qui permet d’avoir des balistiques de traitements optimisées et donc épargner encore plus les tissus environnants
Hadronthérapie : Radiothérapie avec des particules (ions, neutrons, protons →protonthérapie = marche très bien notamment sur les tumeurs superficielles (orl…) car ils ont la capacité de déposer bcp d’énergie à un endroit qu’on peut estimer →pic de bragg)
Curithérapie définition ?
La curithérapie consiste à mettre en place, de façon temporaire ou permanente, des sources radioactives au contact direct (voire dans) de la zone à traiter
(ce ne sont pas des médicaments !!!)
Types de curithérapie ?
Selon la position des radioéléments on parle de :
Curiethérapie interstitielle ou endocuriethérapie = Implantation des sources à l’intérieur des tumeurs.
Pléisiocuriethérapie = Implantation des sources au contact du tissu à irradier, en profitant des cavités naturelles de l’organisme.
Curiethérapie endocavitaire (ex : utérovaginale)
Curiethérapie endoluminale (ex : endobronchique, endooesophagienne)
Curithérapie fonctionnement ?
Divers protocoles (haut débit, faible débit, débit pulsé)
Curithérapie : Radionucléides utilisés ?
On utilise le plus fréquemment :
des fils métalliques d’iridium 192
Des grains d’iode 125
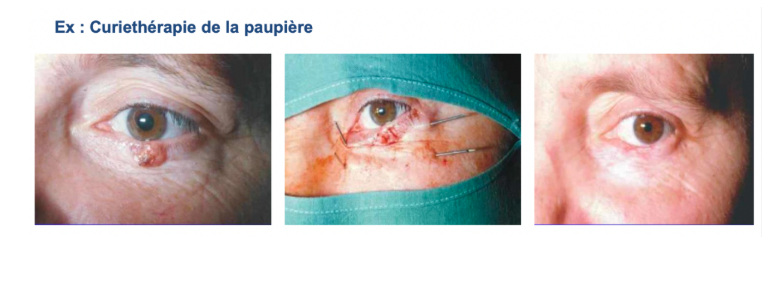
Ex : curithérapie de la paupière
Le radiothérapeute a positionné des fils métalliques d’iridium 192 dans la tumeur ce qui a permis d’irradier cette dernière
→Très bonne préservation de la paupière et une disparition complète de la tumeur
Indications de la curithérapie
Tumeurs cutanées (risque de mutilation à la chirurgie ++)
Tumeurs du sein
Tumeurs gynécologiques
Tumeurs de la prostate
Tumeurs bronchiques
Tumeurs de l’oesophage
Tumeurs ORL
→C’est très bien pour les tumeurs superficielles
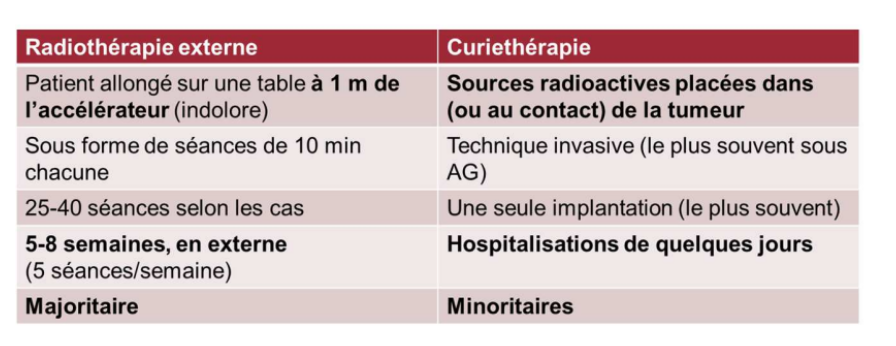
radiothérapie externe vs curithérapie ?
Radiothérapie externe : patient doit être immobile
* Hospitalisations de quelques jours en début et en fin de traitement
Radiothérapie Interne Vectorisée def ?
La radiothérapie interne vectorisée repose sur l’administration IV ou orale d’un médicament radiopharmaceutique couplé à un radionucléide émettant des rayonnements ionisants adaptés à la thérapie
Radiothérapie Interne Vectorisée fonctionnement ?
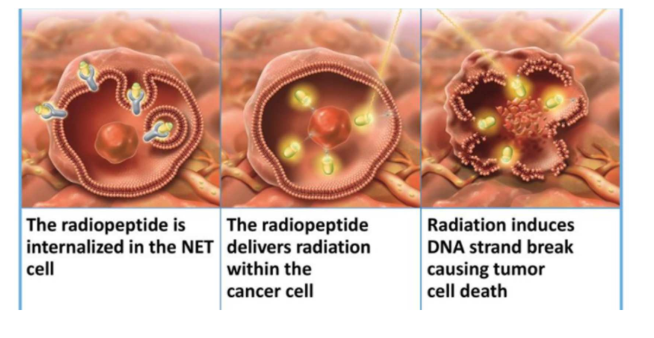
On va prendre une structure chimique ou biologique qui va cibler la tumeur (ex : anticorps). A cette structure, on va associer un isotope radioactif qui va émettre des rayonnements de type bêta moins (++) ou alpha.
Le médicament radiopharmaceutique permet d’accrocher/ de cibler la cellule tumorale. On a différentes possibilités mais généralement, on prend un anticorps ou un peptide qui va être spécifique d’un antigène ou d’un récepteur particulier exprimé sur la tumeur
Le radionucléide va émettre au contact de la cellule tumorale des RI qui vont la détruire
→C’est une façon d’épargner les tissus sains environnants
Exemple de Radiothérapie Interne Vectorisée ?
L’exemple le plus fréquent c’est ce qu’on appelle l’irathérapie. Elle correspond à l’utilisation de l’iode 131 (IV, per os) pour traiter différents types d’hyperthyroïdie notamment la Maladie de Basedow, adénome toxique (si la chirurgie est impossible)
Irathérapie et iode 131 ?
La particularité de l’iode 131 est qu’elle n’a pas besoin de structure chimique pour la vectoriser dans la thyroïde car la thyroïde a déjà une appétence pour l’iode. Donc l’iode sera naturellement capté par la thyroïde
type de rayonnement émis par l’iode 131 ?
→ La thyroïde est détruite in situ (partiellement ou totalement en fonction de la dose) par l’émission de rayonnements bêta moins (dans 100% des cas → c’est tjrs bêta moins).
L’énergie de la particule bêta moins est de 606 keV
Mais le problème est aussi qu’il émet des rayonnements électromagnétiques de type gamma qui ne sont pas si faibles que ça en énergie (364keV). Et avec la demi-vie assez longue de 8.03 jours, le patient va rester radioactif pendant un certain temps.
hospitalisation du patient ?
Avec la demi-vie assez longue de 8.03 jours, le patient va rester radioactif pendant un certain temps.
→Par conséquent, pour éviter qu’il irradie l’entourage, le patient sera hospitalisé dans des chambres blindées (recouverte de plomb) avec des toilettes, des douches reliées à des cuves de décroissance.
ex : gélules d’iodes ?
Les gélules d’iodes sont reçues dans des conteneurs en plomb et sont ensuite données au patient
Autre exemple de Radiothérapie Interne Vectorisée ?
La théranostique : c’est quand on utilise une même molécule vertrice pour l’imagerie et la thérapie
théranostique fonctionnement ?
Ex avec l’adénome de la prostate :
On utilise le PSMA. Le PSMA est un petit peptide qui va cibler les antigènes de la prostate.
On peut coupler ce PSMA par exemple à un Fluor 18. Le fluor 18 permettant de faire de l’imagerie TEP →on l’injecte au patient et on voit les métastases (tous les points noirs)
→Si je vois ces métastases à l’image cela veut dire que la molécule s’est fixée dessus.
Il faut maintenant traiter le patient : le principe de la théranostique c’est que je sais que la molécule de PSMA va sur les tumeurs puisqu’elle me permet de les voir
Ce qui veut dire que si maintenant on prend cette molécule, c’est le vecteur mais qu’à la place de lui mettre un Fluor18 on lui met du Lutécium 177 qui balance des béta-, on sait que le PSMA va apporter le Lutécium 177 au contact des métastases donc que le traitement va marcher
→ Coordination avec un radionucléide adapté (gamma pour l’imagerie; beta- pour la thérapie)
→C’est le principe d’un test compagnon
c’est quoi un test compagnon ?
→C’est le principe d’un test compagnon, c’est-à-dire qu’on fait du diagnostic ce qui permet d’une part de voir la tumeur si on la voit c’est que le médicament va dessus donc si on ajoute dessus un radionucléide pour faire de la radiothérapie on sait que cela va traiter la tumeur.
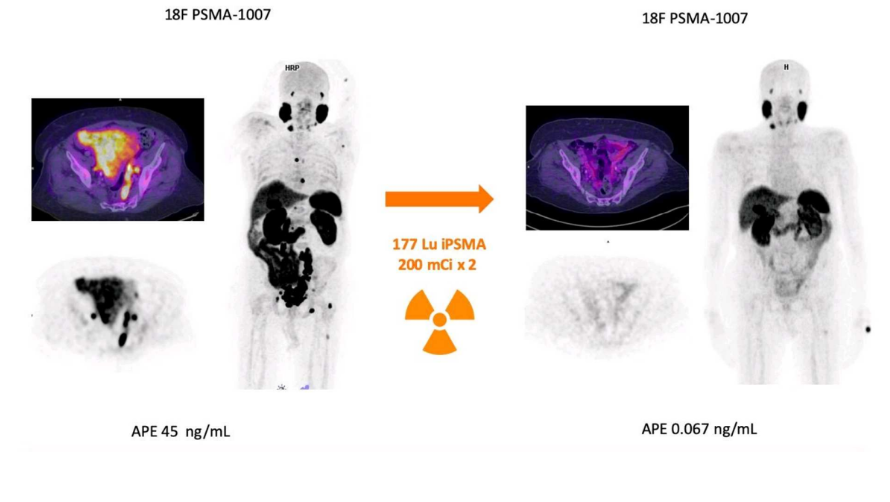
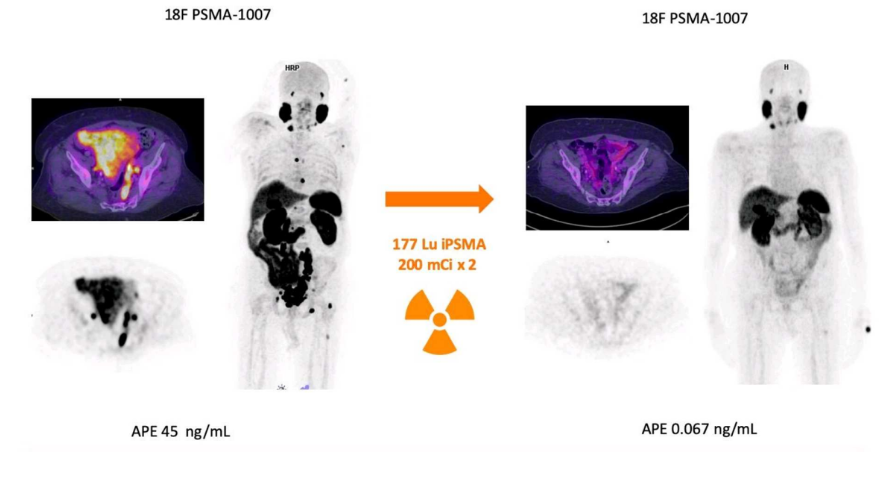
Exemple d’un patient ?
Exemple d’un patient : Il a eu une première image avec du PSMA marqué au fluor 18 pour faire de l’imagerie. On peut voir les tumeurs.
Ensuite, il y a eu 2 cycles avec du PSMA radiomarqué avec du Lutécium 177 pour faire de la radiothérapie interne vectorisée.
Puis il a eu a nouveau une imagerie de contrôle avec du PSMA marquée au Fluor 18 et là on ne voit pratiquement rien, on n’a donc une destruction totale des tumeurs par les 2 cycles de traitement !
+ Antigènes de la prostate sont diminués