Cap 4.1-BIOFISICA DEL MÚSCULO
1/79
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced |
|---|
No study sessions yet.
80 Terms
Organización macroscópica del músculo
Son las fibras extrafusales
-aquellas que podemos ver a simple vista
Organización microscópica del músculo
La célula muscular
-tambien llamada fibra muscular o miofibrilla
Fascículos musculares
Forma de organización de las fibras extrafusales
Sarcolema
Membrana que rodea las miofibrillas
-presenta túbulos T
Túbulos T
Hendidura en el sarcolema que permite al potencial de acción penetrar a las profundidades de la fibra muscular.
Fascia
Rodea los fascículos musculares
Extensión de las fibras musculares
Largo del músculo
Interior de las miofribrillas
Proteínas contractiles en forma de filamentos
Miofilamentos delgados
-Actina
-Tropomiosina
-Troponina
Miofilamentos gruesos
-Hechos Miosina
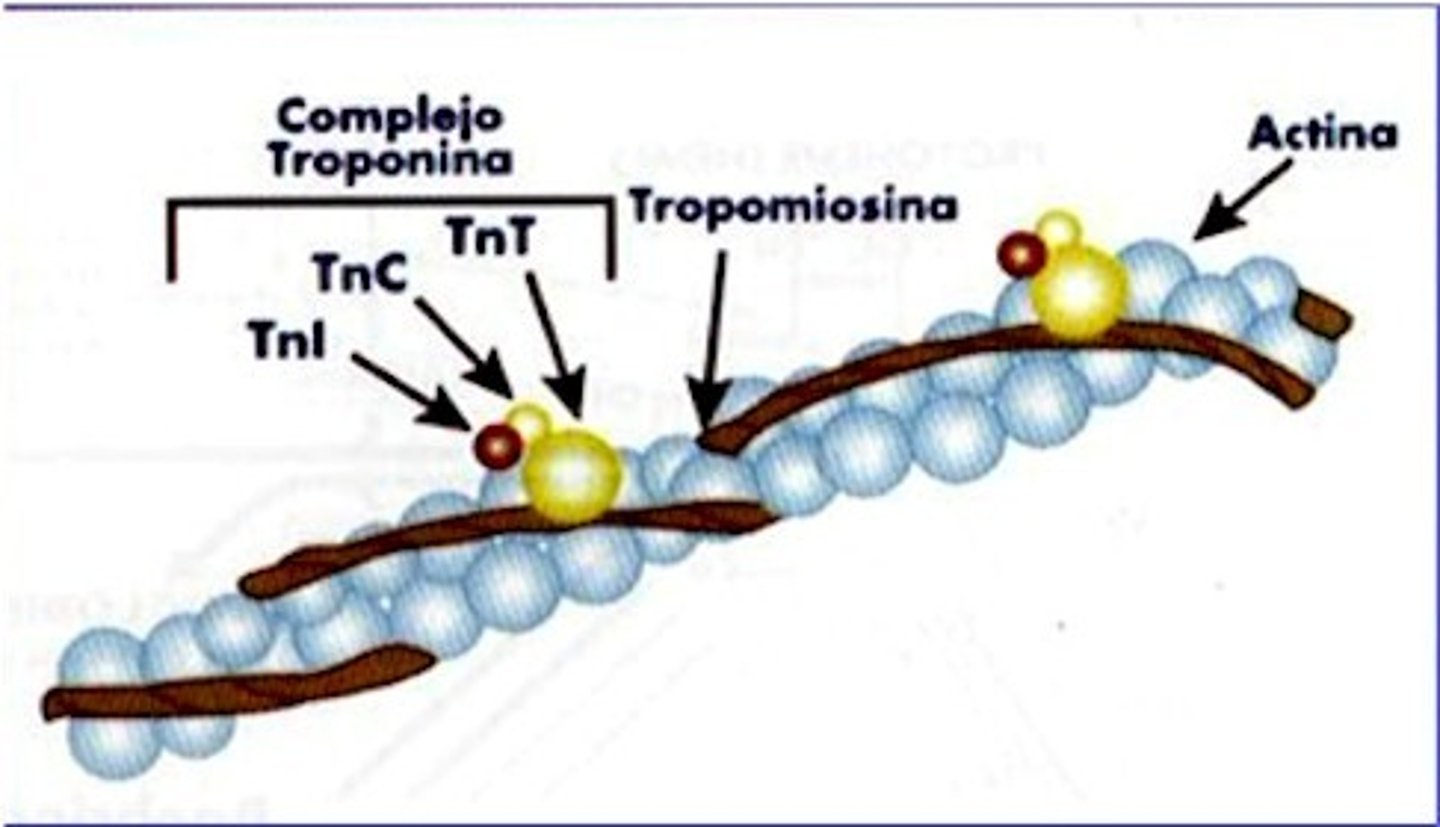
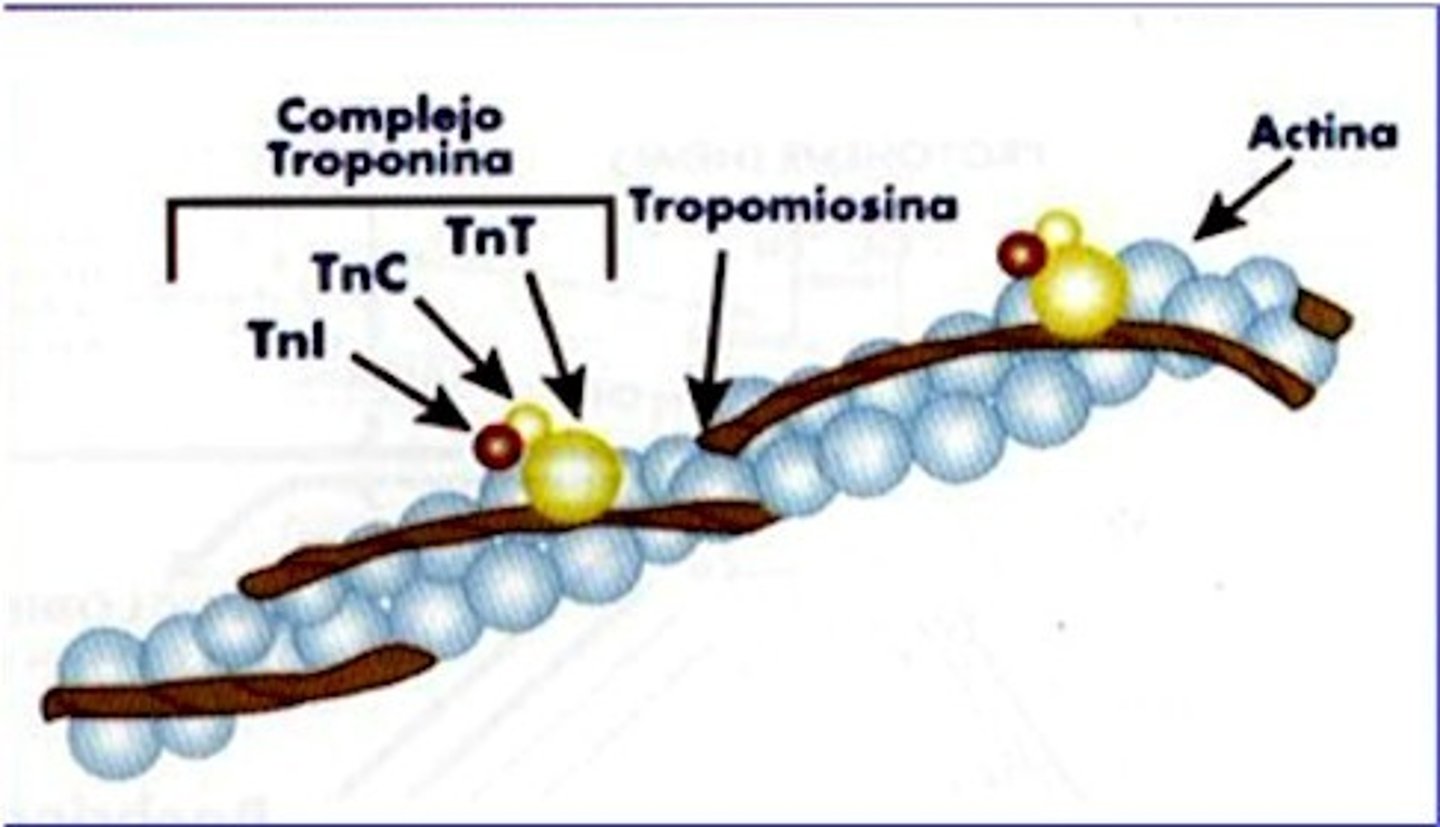
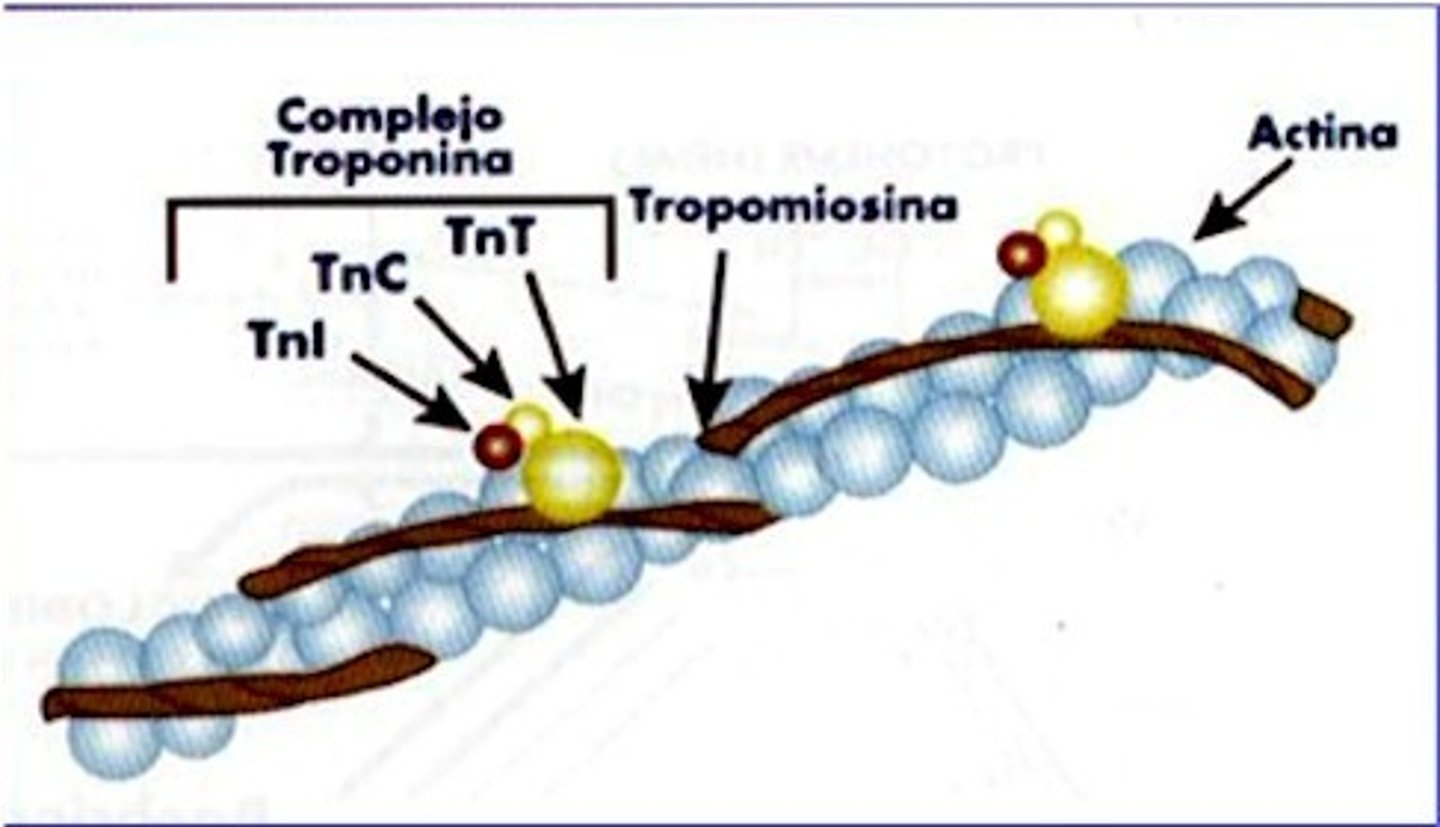
Actina
-Proteina globular
-Tiene sitios activos a los cuales se une la MIOSINA
-Dichos sitios están cubiertos o bloqueados por la tropomiosina
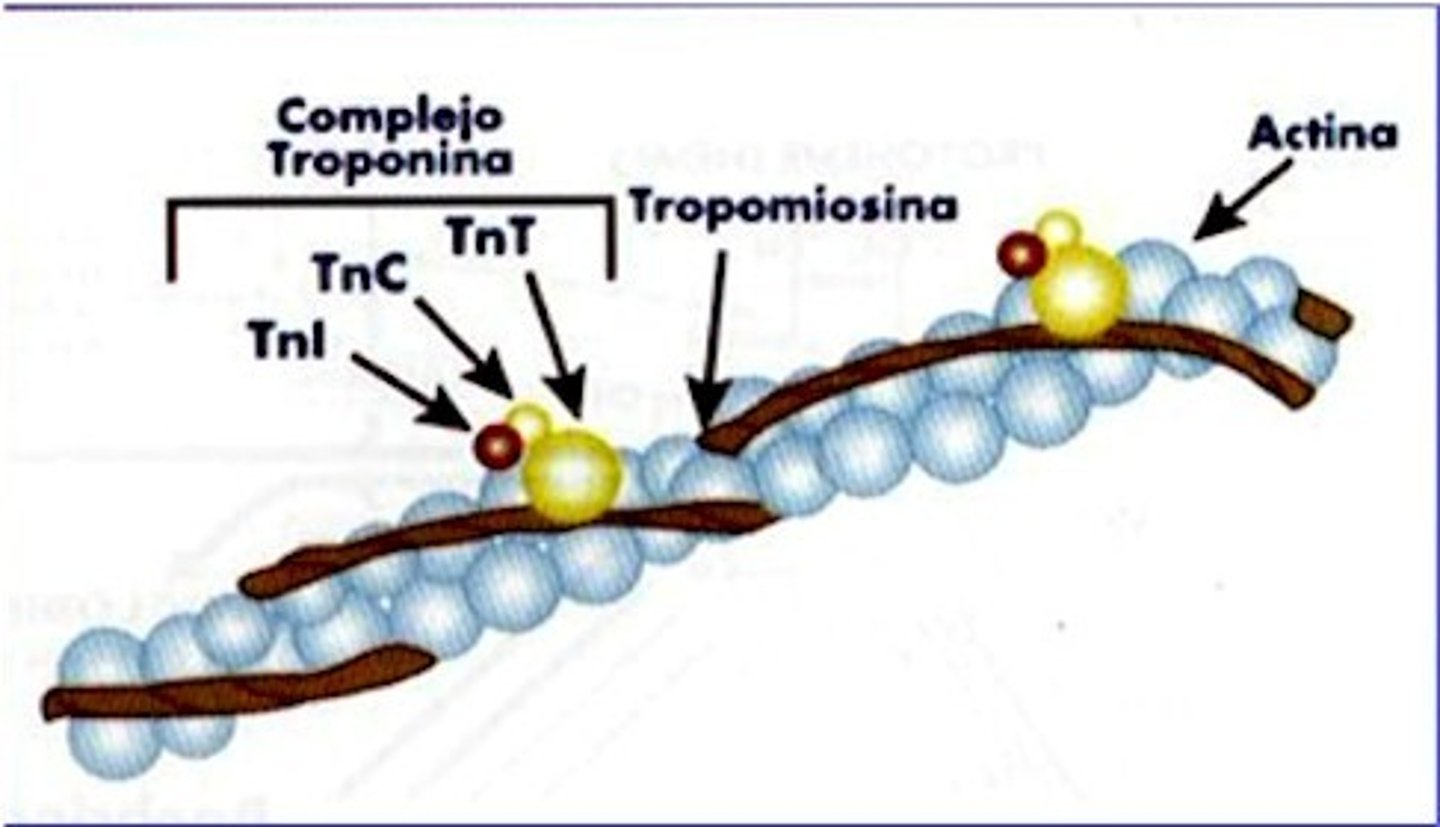
Tropomiosina
-Tiene conformación de filamento.
-Se entrelaza con el filamento de la actina.
-Previene que la miosina interactue con la actina, cubriendo los sitios de acción de la misma
-Se mantiene en su sitio debido a la TROPONINA.
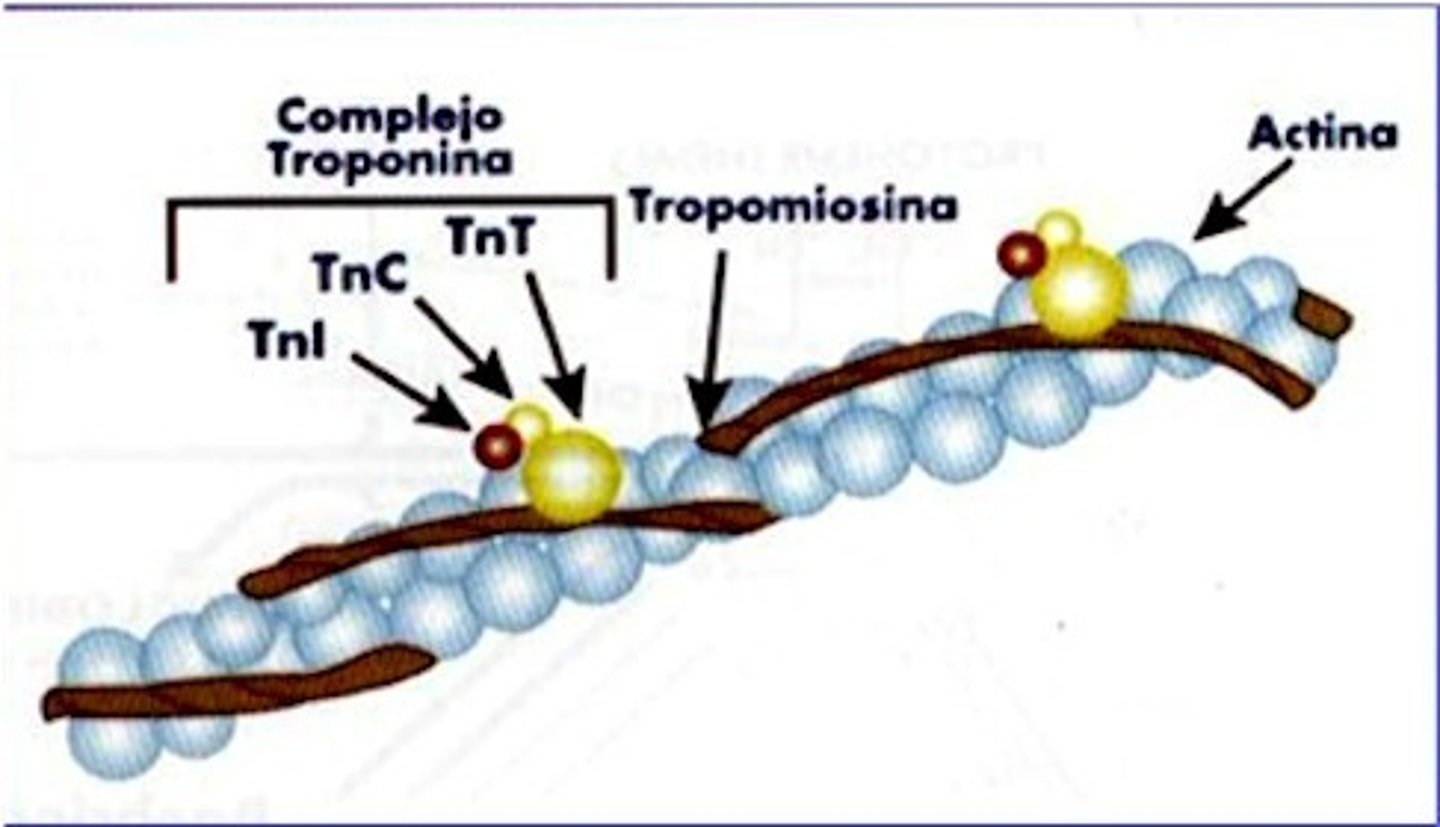
Troponina
Proteína pequeña con 3 subunidaes
-C
-T
-I
Subunidad C Troponina
Subunidad a la cual se une el calcio
Subunidad T Troponina
Subunidad a la cual se una le tropomiosina
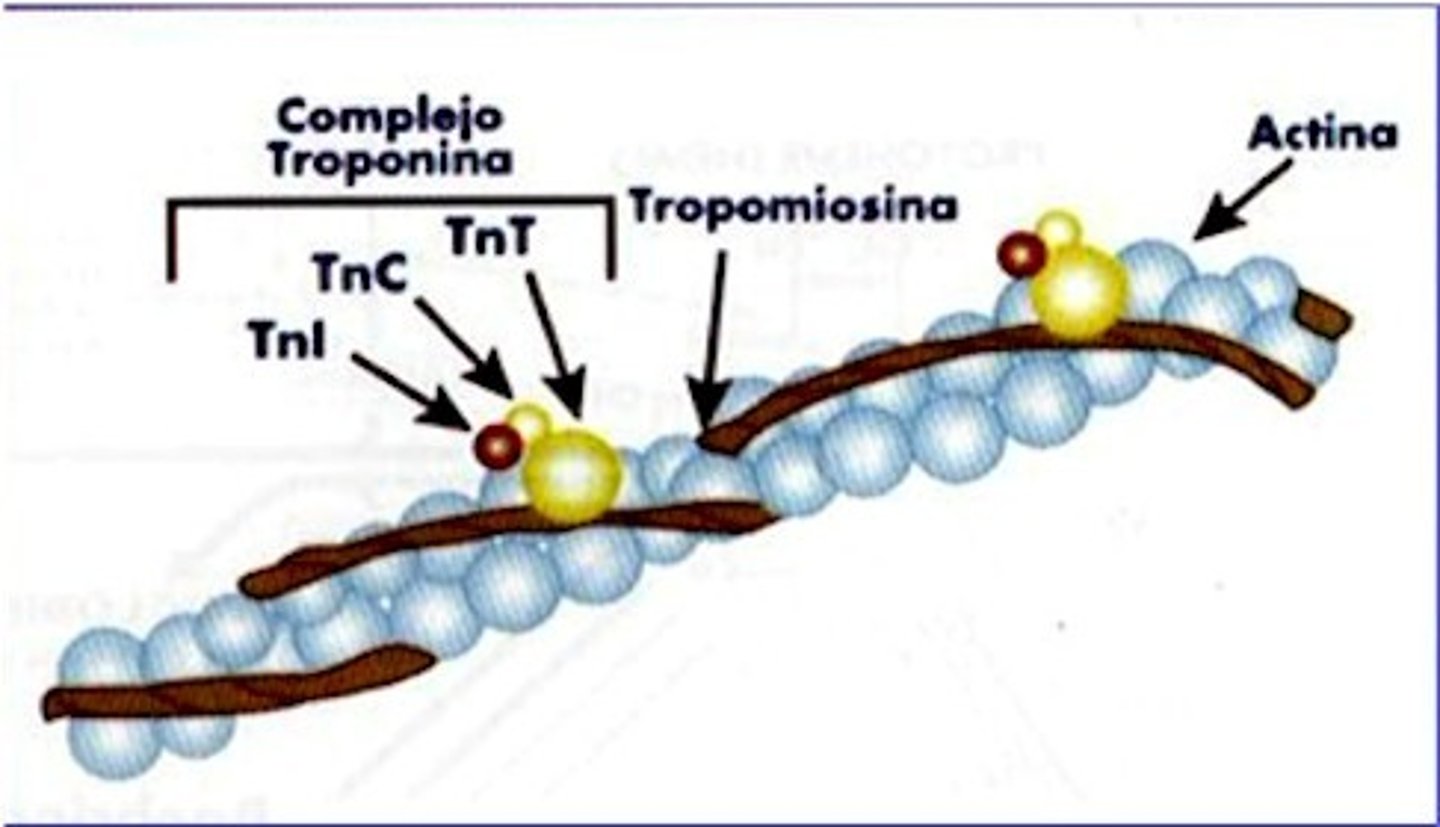
Subunidad I Troponina
Subunidad que inhibe la interacción actina miosina
Retículo sarcoplásmico
Deposito importante de calcio
-tiene prolongaciones llamadas cisternas terminales que terminan cerca del túbulo T
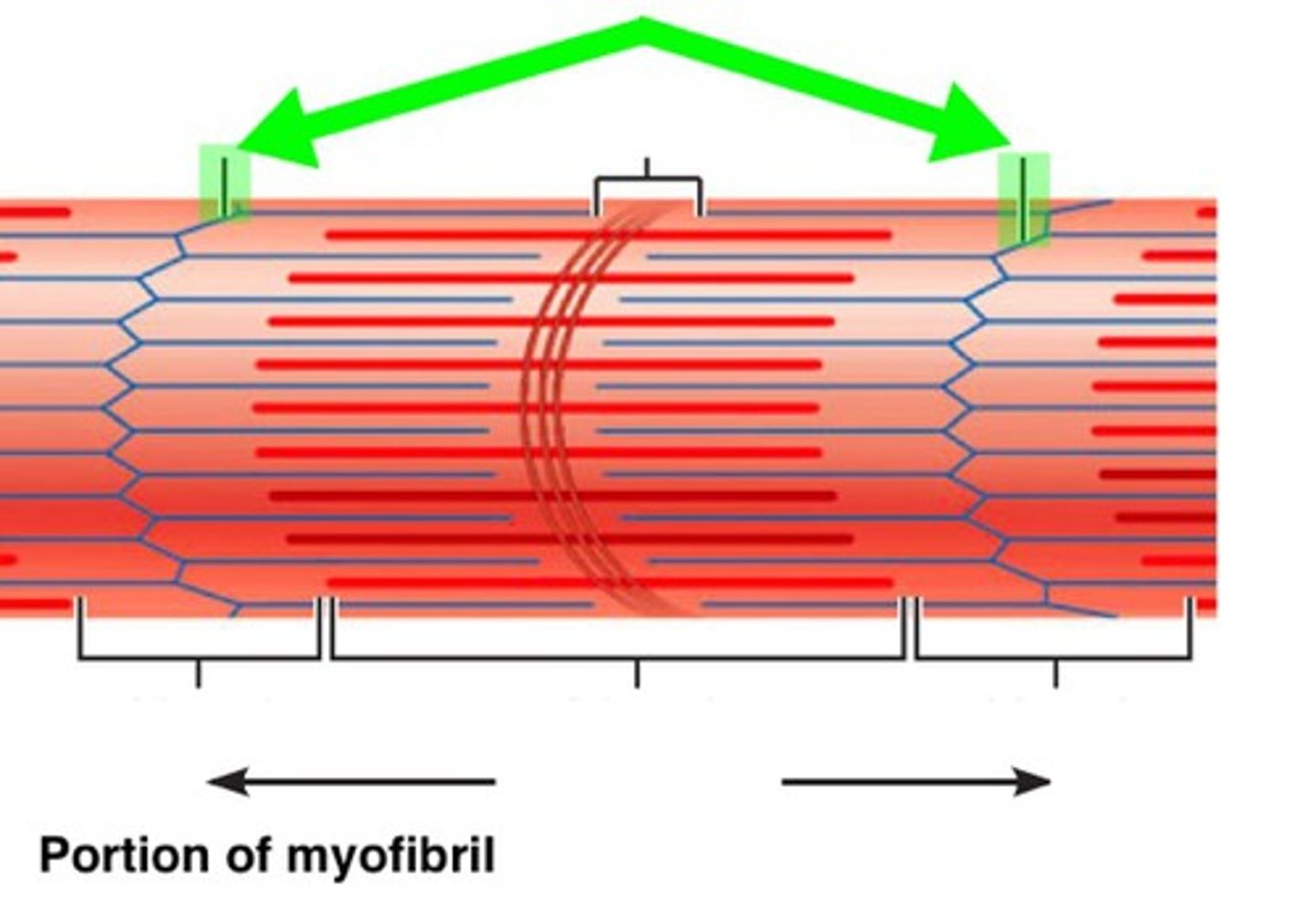
Sarcómera
Unidad anatómica y funcional del músculo
Banda A
La más oscura y ancha
-hay superposición de filamentos delgados y gruesos
Línea M
Línea en el medio de la zona H
-solo hay filamentos de miosina
Zona H
Una banda clara en centro de la banda A
Banda I
Es la banda más clara
-solo hay filamentos de actina
Línea Z
Límite entre las sarcómeras divide dos bandas I de dos sarcómeras adyacentes
Unión neuromuscular
Sitio de union entre la terminal de la motoneurona y la fibra muscular
Placa motora terminal
Modificación del sarcolema justo debajo del sitio donde termina el axón
Función de las fibras intrafusales
-autorregulación de la longitud y tensión del músculo
Función de las fibras extrafusales
encargadas del trabajo mecánico
Función del OTG
Regulación de la tensión del músculo
Hipertrofia
Aumento del volumen muscular = mayor fuerza
Tipos de fibras musculares
Tipo 1 (Lenta)
Tipo 2 (Rápida)
Fibras tipo 1
1. tiene menos desarrollo de Túbulos T y retículo sarcoplásmico
2. Tropomiosina Alfa-lenta
3. Menor densidad de receptores DHPr y RYRr
4. Bomba SERCA2a (lenta)
5. metabolismo oxidativo
Fibras tipo 2
1. Metabolismo glucolitico
2. Mayor desarrollo de Túbulos T y retículo sarcoplásmico
3. Mayor densidad de receptores DHPr y RYRr
Contracción
La línea Z se acercan, es decir la sarcómera se acorta
-se da por que el Ca++ mueve a las troponinas de su sitio, haciendo que la tropomiosina deje libre el sitio activo de la actina
Relajación
Ocurre por que, ya no se libra tanta Ach, por ende menos liberación de Ca++
mientras una bomba del RS receptora el Ca++ liberado (este bombeo de Ca++ es más lento)
Unidad motora
Conjunto de fibras musculares inervadas por el mismo axón
-Pequeñas
-Grandes
Todas las fibras de cada unidad motora tienen el mismo umbral y responden a la ley del todo o nada
Sumación
Se da por el reclutamiento de unidades motoras más pequeñas (más excitables) hacia las más grandes (menos excitables)
Unidades motoras pequeñas
La motoneurona que las inerva, inerva pocas fibras musculares
-se excitan con estímulos de poca intensidad
-Llevan a cabo movimientos rápidos de baja intensidad
músculos extraoculares
sorry por la redundancia
Unidades motoras grandes
La motoneurona que las inerva, inerva cientos de fibras musculares.
-llevan a cabo moviendo gruesos y de poca finesa
Sorry por la redundancia
Sacudida simple
Respuesta a un solo estímulo eléctrico que excita aquellas unidades motoras que alcanzan el umbral y se contraen a le vez
Tétano incompleto
Estimulo continuo antes de que se produzca la relajación (todavía permite cierta relajación)
se produce el fenómeno de sumación con aumento progresivo de la fuerza contractil.
Tétano muscular
Contracción sostenida del músculo
se da cuando el músculo es estimulado repetidamente de manera que se acorta el periodo de relajación a un grado tal que desaparece
Reclutamiento de unidades motoras
Depende del numero de fibras insertadas por la motoneurona
-En el organismo, se da por aumento de la frecuencia de descarga de la motoneurona y liberación de Ach, que estimula a un mayor número de receptores
Fatiga muscular
Desaparición de contracciones
provocada por una estimulación intensa y de alta frecuencia
-en el organismo se da por acumulación de metabolitos como el ácido láctico, por perfusión insuficiente (aporte disminuido de oxígeno y nutrientes)
-la disminución de Ca++ liberado por RS contribuye
Resistencia a la fatiga
se logra con el ejercicio, lo cual mejora la circulación y promueve cambios a nivel celular como el aumento del número de mitocondrias
Acople excitación-contracción
El potencial de acción llega al túbulo T, DHP lo detecta y activa RYR para liberar Ca del RS
Músculo liso visceral
Se comporta como un sincitio debido a conexones
Control de longitud y tensión del músculo esquelético
Estiramiento genera potenciales de acción en TAE
Aumenta la acetilcolina liberada por la motoneurona
Potencial de placa motora
Genera una corriente hacia adentro que despolariza la membrana muscular
Taquicardia
Onda R cada 10 mm
Sacudida simple
Respuesta mecánica a un potencial de acción
Latencia
10 ms
Contracción
40 ms
Relajación
50 ms
Miastenia Gravis
Trastorno postsinápico debido a Ab contra varios receptores musculares, que incluyen el receptor Ach Nm y el receptor tirosina quinasa específica del músculo, menos receptores AchNm
Síndrome de Lambert-Eaton
Trastorno presináptico autoinmune de transmisión neuromuscular, anticuerpos patógenos contra el canal Calcio P-Q
Válvulas del corazón
Válvula tricúspide
Válvula bicúspide
Válvula aórtica
Válvula pulmonar
Válvula tricúspide
Aurícula derecha y ventrículo derecho
Válvula bicúspide
Aurícula izquierda y ventrículo izquierdo
Válvula aórtica
Ventrículo izquierdo y arteria aorta
Válvula pulmonar
Ventrículo derecho y arteria pulmonar
Canal de calcio tipo T
Base de la actividad marcapasos junto con los canales de K, Ca permite las oscilaciones del Es
Discos intercalares
Comunican una célula con la otra
Facilitan el paso de energía de una célula a otra
Efecto bomba del corazón
Se logra gracias a la presencia de estas uniones estrechas (gap junction o conexinas)
Electrocardiografía
Creada por John Burden Sanderson y Frederick Page
Dipolo cardiaco
Predominio de cargas negativas en la base del corazón y cargas positivas en el ápice.
Velocidad estándar de registro de EKG
25 mm por segundo
Derivadas del EKG
Frontales o bipolares
Unipolares: aumentadas y precordiales
Derivadas unipolares
I
II
III
Derivadas aumentadas
AVR
AVF
AVL
Derivadas percordiales
V1
V2
V3
V4
V5
V6
Eje hexaxial
Se superponen los ejes de las derivadas bipolares con las aumentadas
Equivalencia amplitud EKG
0.1 mV es igual a 2 mm
Repolarización auricular en EKG
Se puede ver en pericarditis aguda e infarto auricular
Desplazamiento del vector
En dirección paralela al electrodo
Vectores de despolarización ventricular
Despolarización septal
Despolarización masa ventricular izquierda
Despolarización basal
Despolarización septal
Izquierda a derecha y de atrás hacia adelante
Despolarización de masa ventricular izquierda
Derecha a izquierda, de arriba a abajo y de atrás hacia adelante
Despolarización basal
Izquierda a derecha, de abajo hacia arriba y de atrás hacia adelante
Eje cardiaco
-30 a 110 positivo
Arritmia supraventricular
Bradicardia sinusal