RECOP ADJUNTO CABRON
1/79
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced | Call with Kai |
|---|
No analytics yet
Send a link to your students to track their progress
80 Terms
Signo clínico de obstrucción de vía aérea superior que obliga a asegurar la vía aérea de inmediato.
Estridor inspiratorio
Protocolo inicial sistemático ante cualquier paciente crítico en el Cuarto de Paradas.
ABCDE
¿Por qué el Etomidato (0,3 mg/kg) es el inductor de elección en el paciente en shock?
Por su alta estabilidad hemodinámica (mínima repercusión en la TA en comparación con Propofol).
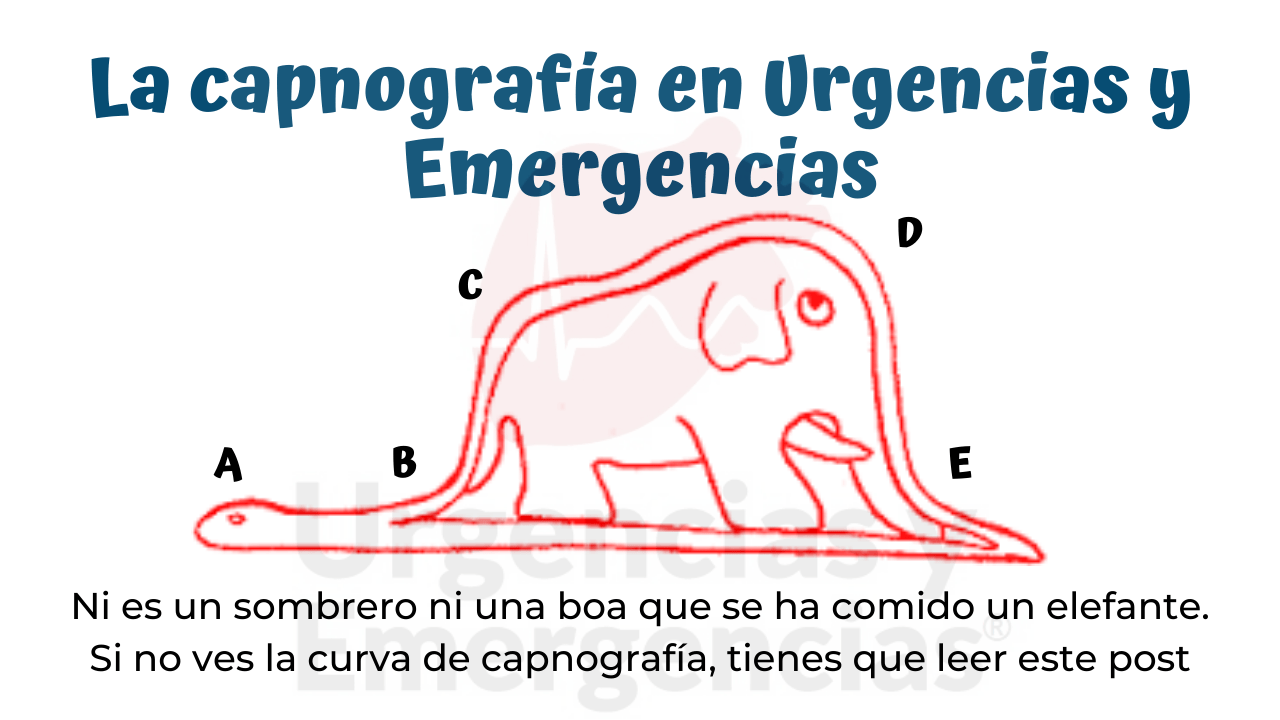
¿Cómo se confirma de forma inmediata y definitiva la posición del tubo tras la intubación?
Capnografía (presencia de onda de EtCO2)
Objetivo de presión arterial media (PAM) en el manejo del shock séptico según la Surviving Sepsis Campaign
PAM > 65mmHg
Volumen de fluidoterapia inicial recomendado en sepsis con hipoperfusión (Protocolo FJD/SSC)
Cristaloides (Ringer Lactato) a 30 mL/kg en las primeras 3 horas.
Vasopresor de primera elección en el shock séptico y dilución estándar en la FJD.
Noradrenalina. Dilución: 8 mg (2 ampollas) en 250 mL de SG 5%.
La “Golden Hour” en Sepsis: ¿Cuál es la medida con mayor impacto en la supervivencia?
Administración de antibioterapia de amplio espectro en la primera hora tras la sospecha.
Tratamiento antibiótico empírico de rescate en shock séptico de foco desconocido (FJD).
Meropenem (2 g IV) + Vancomicina (15-20 mg/kg IV).
El "efecto puñetazo" del respirador: ¿Por qué baja la TA tras intubar y conectar a ventilación mecánica?
El paso a presión positiva intratorácica disminuye el retorno venoso y, por tanto, el gasto cardíaco.
Preparación estándar de Noradrenalina en Urgencias FJD.
2 ampollas (8 mg en total) diluidas en 250 mL de Suero Glucosado 5% (Concentración: 32 cmg/mL)
Ritmo de infusión inicial de Noradrenalina (Nora) en Shock Séptico.
Empezar a 0,1 µg/kg/min.
(Para un paciente de 70 kg, esto equivale a unos 13 mL/h con la dilución estándar de 8mg/250mL).
¿Por qué preferimos la Noradrenalina por vía central?
Por el riesgo de necrosis tisular e isquemia local si hay extravasación en una vía periférica (aunque en la emergencia, se puede empezar por una vía periférica gruesa y antecubital mientras coges la central).
Perla del Adjunto: "Si ves que la enfermera pone la Nora a 60 mL/h y el paciente sigue con 70 de sistólica, no te quedes mirando el monitor. O le falta líquido o ese corazón no está bombeando (shock mixto). ¡Ecocardio ya!"
Medidas inmediatas NO farmacológicas ante la extravasación de Noradrenalina.
1. NO retirar la vía inmediatamente (usarla para aspirar el fármaco residual e infiltrar el antídoto).
2. Elevar la extremidad afectada.
3. Aplicar compresas calientes (para favorecer la vasodilatación y dispersión del fármaco). Nota: Evitar el frío.
Objetivo de TA para iniciar tratamiento con r-tPA (fibrinólisis) en ictus isquémico.
185/110
Dosis de Labetalol IV en bolo inicial para control de TA en Código Ictus.
10-20 mg IV en 1-2 minutos. Puedes repetir cada 10-20 min hasta un máximo de 300 mg.
¿Qué secuencia de imagen es imprescindible para diagnosticar una Obstrucción de Gran Vaso (OGV)?
Angio-TC de troncos supraaórticos y de polígono de Willis.
¿Por qué no se debe bajar la TA de forma agresiva en un ictus isquémico si no va a fibrinólisis?
Porque se puede comprometer la presión de perfusión cerebral en el área de penumbra isquémica y aumentar el tamaño del infarto. Solo se trata si >220/120 mmHg.
Dosis estándar de Alteplasa (r-tPA) en el ictus isquémico agudo.
0,9 mg/kg (máximo 90 mg). 10% en bolo inicial y 90% en perfusión de 1 hora.
¿Qué es la "Terapia Puente" en el Código Ictus?
La administración de fibrinólisis intravenosa mientras se traslada al paciente a la sala de hemodinámica para realizar una trombectomía mecánica.
Principal contraindicación absoluta para fibrinólisis en el TC simple.
Presencia de hemorragia intracraneal (sangre = hiperdensidad blanca).
Criterio de exclusión por tiempo para la fibrinólisis IV estándar.
Más de 4,5-9 horas desde el inicio de los síntomas (o desde la última vez que fue visto bien - LSW). Valorar siempre con prueba de imagen.
¿Cuál es el dato más importante de la anamnesis en un Código Ictus y cómo se define?
El LSW (Last Seen Well) o "Hora de última vez visto bien". No es la hora a la que se despertó mal, sino la última hora a la que alguien confirma que el paciente estaba asintomático.
Tres preguntas clave de "Situación Basal" para decidir agresividad terapéutica.
1. Escala de Rankin (mRS): ¿Es independiente para las actividades de la vida diaria? (mRS 0-2).
2. Deterioro Cognitivo: ¿Tiene demencia previa diagnósticada?
3. Comorbilidades graves: (Expectativa de vida < 6 meses).
"Red Flags" de la anamnesis que contraindican la fibrinólisis (exclusión).
*Cirugía mayor o traumatismo grave en los últimos 15 días.
*Ictus isquémico o TCE grave en los últimos 3 meses.
*Hemorragia digestiva o urinaria en los últimos 21 días.
*Antecedente de hemorragia intracraneal previa (siempre).
Los 3 pilares de la exploración neurológica "exprés" en Urgencias (cribado rápido).
1. Lenguaje: ¿Fluencia? ¿Comprende? ¿Repite? ¿Nomina?
2. Visión: ¿Hemianopsia por confrontación?
Cara: ¿Asimetría facial?
Motor: Maniobras anti gravitatorias (brazos y piernas extendidos) para ver claudicación. Hofmann y Babinski. Reflejos.
¿Qué escala se utiliza para cuantificar la gravedad del ictus de forma estandarizada?
Escala NIHSS (0-42 puntos). Nota: Un NIHSS > 25 suele considerarse ictus muy grave con alto riesgo de transformación hemorrágica si se fibrinoliza.
¿Cuál es el "mimic" (simulador) más frecuente de ictus que hay que descartar siempre por protocolo?
Hipoglucemia. Siempre, siempre, siempre: Glucemia capilar antes de llamar a neurología.
Si el paciente llega con un déficit que parece ictus pero te dice que le ha pasado 3 veces esta mañana y ha recuperado en 5 minutos…?
No te relajes. Eso es un AIT en crescendo y el infarto gordo viene de camino. Se maneja igual de rápido que el ictus establecido.
El "MUST" de la valoración inicial en el Déficit Focal Agudo.
1. TIEMPO: LSW (Last Seen Well). Hora exacta en la que fue visto bien por última vez (determina la ventana terapéutica).
2. DESCARTAR "MIMICS": Glucemia Capilar (obligatorio antes de nada para descartar hipoglucemia).
3. SITUACIÓN BASAL: Escala de Rankin (mRS). ¿Es independiente (0-2) o dependiente (≥3)? Clave para decidir terapias invasivas.
4. ANTICOAGULACIÓN: Preguntar si toma Sintrom o NACOs (Apixabán, Rivaroxabán, etc.) y hora de la última toma.
5. EXPLORACIÓN RÁPIDA
Rápida Screening
*Lenguaje: Afasia (comprensión/emisión) o disartria.
*Vision: Campimetría por confrontación -> hemianopsia indica afectación cortical profunda.
*Cara: Asimetría facial (comisura bucal).
*Motor: Maniobra de Barré invertido y Mingazzini (claudicación de extremidades).
NIHSS
Completa
6. CONSTANTES DIANA:
*TA < 185/110 si es candidato a fibrinólisis y SatO2 > 94%.
*HTA permisiva en isquémico (se trata si > 220/110)
Definición de "Stroke Mimic".
Cuadro clínico no vascular que simula un déficit neurológico focal agudo (ictus).
¿Qué es la Parálisis de Todd?
Déficit motor focal transitorio (paresia o plejia) que aparece en el periodo postcrítico tras una crisis epiléptica. Es un "mimic" clásico.
4 Mimics principales a descartar en Urgencias.
1. Hipoglucemia, 2. Crisis epiléptica (Parálisis de Todd), 3. Migraña con aura, 4. Trastornos conversivos.
¿Qué hallazgo en la exploración ayuda a distinguir un ictus de un trastorno conversivo motor?
El Signo de Hoover (evalúa la extensión involuntaria de la cadera contralateral al intentar flexionar la cadera "paralizada").
¿Cómo se diferencia clínicamente el aura de migraña de un ictus?
El aura suele ser "positiva" (luces, hormigueos) y progresiva (marcha migrañosa), mientras que el ictus es "negativo" (pérdida de fuerza/visión) y súbito.
Tríada clásica de la Disección de Arteria Carótida Interna (DACI).
1. Dolor (cervical, facial o cefalea periorbitaria).
2. Síndrome de Horner ipsilateral.
3. Déficit isquémico (AIT o Ictus) contralateral o ipsilateral retinal.
Nota: La tríada completa solo aparece en <30% de los casos.
¿Por qué la disección carotídea produce un Síndrome de Horner?
Por la compresión o estiramiento de las fibras simpáticas postganglionares que ascienden por la adventicia de la arteria carótida interna.
¿Qué diferencia al Horner de la disección carotídea del Horner completo (ej. tumor de Pancoast)?
En la disección suele haber miosis y ptosis, pero NO anhidrosis facial (las fibras de la sudoración facial siguen a la carótida externa).
Hallazgo típico en el corte axial del Angio-TC de una disección arterial.
El signo de la "media luna" (hematoma intramural que desplaza la luz de la arteria).
Objetivo de tensión arterial en disección carotídea con ictus asociado.
Se debe ser permisivo (evitar hipotensión) para mantener la perfusión colateral a través del polígono de Willis.
Generalmente, no tratar a menos que TA > 180/110 mmHg si se plantea fibrinólisis.
Si un joven viene con dolor de cuello tras un esfuerzo o traumatismo mínimo y tiene una pupila más pequeña...
…es una disección hasta que el TAC diga lo contrario. No le des un Diazepam para la contractura, que lo matas.
¿Por qué NO se usa Heparina a dosis terapéuticas en la fase hiperaguda del ictus embólico?
Por el alto riesgo de transformación hemorrágica del tejido infartado. Se prefiere esperar 24h y realizar un TAC de control antes de iniciar anticoagulación/antiagregación.
¿Cuál es el tratamiento de elección para una oclusión de gran vaso (M1, M2) secundaria a disección?
Trombectomía mecánica +/- Stent carotídeo para sellar la zona de la disección.
¿Cuál es la causa más frecuente de ictus en pacientes menores de 45 años?
La disección arterial (carótida o vertebral).
Ante un Horner doloroso en Urgencias, ¿cuál es la prueba de imagen de elección inmediata?
Angio-TC de troncos supraaórticos y polígono de Willis
¿Es la disección arterial una contraindicación para la fibrinólisis IV (r-tPA) en ventana?
NO. Según las guías actuales, la fibrinólisis es segura y está indicada si el paciente cumple criterios de tiempo y no hay otras contraindicaciones.
¿Qué pares craneales se afectan más frecuentemente por compresión en la DACI distal?
Pares craneales bajos: IX, X, XI y XII (espacio retroestíleo). Pueden dar disfagia, disfonía o desviación de la lengua.
Tríada de tratamiento inmediato en el Edema Agudo de Pulmón (EAP) Hipertensivo.
1. VNI (CPAP) (presión positiva para reclutar alvéolos)
2. Nitroglicerina IV (vasodilatador para bajar postcarga).
3. Furosemida IV (diurético para reducir volumen).
¿Cuál es el objetivo primordial de la CPAP en el EAP?
Aumentar la presión intratorácica para disminuir el retorno venoso (precarga) y "empujar" el edema intersticial hacia los capilares, mejorando el intercambio gaseoso.
Dosis inicial y titulación de la Nitroglicerina (NTG) IV en crisis hipertensiva con EAP.
Iniciar a 20-40 µg/min (aprox. 12-25 mL/h en dilución 25mg/250ml) y titular al alza cada 5 min según respuesta tensional.
¿Por qué es obligatorio un ECG en menos de 10 min ante un EAP?
Para descartar que el desencadenante sea un Síndrome Coronario Agudo (SCA), lo cual cambiaría radicalmente el destino del paciente (Sala de Hemodinámica).
¿Qué significa la expectoración rosácea y espumosa en un paciente disneico?
Es un signo patognomónico de Edema Agudo de Pulmón cardiogénico (mezcla de aire, líquido de edema y hematíes de los capilares pulmonares rotos por la presión).
Protocolo farmacológico "combo" en Urgencias para SCACEST antes de Angioplastia Primaria.
1. AAS 300 mg (masticada).
2. Segundo antiagregante (Ticagrelor 180 mg o Prasugrel 60 mg).
3. Heparina Sódica 5.000 UI IV (o 60-70 UI/kg).
¿Por qué es peligrosa la agitación en un paciente con EAP e infarto agudo?
Porque aumenta el consumo de oxígeno miocárdico y la descarga adrenérgica, lo que puede desencadenar arritmias ventriculares fatales (FV/TV) o empeorar la isquemia.
Manejo de la Nitroglicerina (NTG) en infarto de cara anterior vs cara inferior.
En el anterior (V1-V4) es muy útil para bajar la postcarga y el EAP. En el inferior/ventrículo derecho, está CONTRAINDICADA inicialmente porque puede hundir la precarga y causar shock obstructivo.
¿Qué es el "tiempo puerta-balón" y cuál es el objetivo ideal?
Es el tiempo desde que el paciente llega a Urgencias hasta que se abre la arteria en Hemodinámica. El objetivo es < 90 minutos.
¿Cuál es el tratamiento definitivo y prioritario de la Fibrilación Ventricular (FV)?
La Desfibrilación eléctrica inmediata (Choque asincrónico). Cada minuto de retraso reduce las posibilidades de supervivencia un 10%.
Energía recomendada para la primera descarga en un desfibrilador bifásico.
Entre 150 y 200 Julios (según el fabricante). En la FJD solemos cargar a 200 J directamente para asegurar éxito.
¿Se debe pulsar el botón "SYNC" para tratar una FV o una TV sin pulso?
NO. NUNCA. El botón "SYNC" se usa para la cardioversión de arritmias con pulso (como el flutter o la FA). En la FV no hay QRS que el aparato pueda detectar, por lo que si pulsas SYNC, el desfibrilador no disparará.
¿Qué hacer con el Oxígeno/VNI durante la descarga eléctrica?
Se debe retirar la máscara de VNI/CPAP o la fuente de oxígeno al menos 1 metro de la paciente para evitar el riesgo de incendio por chispas en un ambiente rico en O2.
¿Qué es el fenómeno de "R sobre T"?
Es cuando una extrasístole ventricular cae sobre la fase vulnerable de la repolarización ventricular (la onda T del latido anterior). Esto puede gatillar una Taquicardia Ventricular Polimorfa o una FV.
Secuencia inmediata tras administrar una descarga eléctrica en una PCR por ritmo desfibrilable.
Reiniciar compresiones torácicas (masaje) inmediatamente durante 2 minutos, SIN comprobar ritmo ni pulso justo después del choque.
Energía inicial recomendada en desfibrilación bifásica.
Entre 150 y 200 Julios. Si se desconoce el modelo, usar 200 J por defecto.
¿Cuál es el fármaco antiarrítmico de elección en una FV refractaria (tras el 3er choque)?
Amiodarona (300 mg IV en bolo). La Lidocaína (1-1.5 mg/kg) es la alternativa según el protocolo actual.
La desfibrilación no 'arranca' el corazón, lo 'para' (asistolia momentánea) para ver si el nodo sinusal tiene narices de retomar el mando.
Por eso, tras el choque, el corazón está aturdido y necesita que le ayudes con el masaje 2 minutos más. ¡No te quedes mirando la pantalla como si fuera el Netflix!
Secuencia de fármacos en Ritmos Desfibrilables (FV / TVSP).
1. Tras el 2º choque: Adrenalina 1 mg IV (repetir cada 3-5 min).
2. Tras el 3º choque: Amiodarona 300 mg IV (y una 2ª dosis de 150 mg tras el 5º choque).
¿Cuál es la profundidad y frecuencia ideal de las compresiones torácicas en el adulto?
Profundidad de 5-6 cm y frecuencia de 100-120 lpm, permitiendo la reexpansión completa del tórax.
Manejo del potasio/magnesio en PCR por SCACEST.
El Sulfato de Magnesio (2 g IV) y el Cloruro de Potasio son coadyuvantes si se sospecha hipomagnasemia/hipopotasemia (frecuente en usuarios de diuréticos o tras infarto masivo).
¿Por qué usamos Adrenalina en la PCR?
Por su efecto alfa-adrenérgico (vasoconstricción), que aumenta la presión de perfusión coronaria y cerebral durante el masaje, aunque no mejora la supervivencia a largo plazo con buen pronóstico neurológico.
¿SCACEST en paciente Joven?
Preguntar por consumo de tóxicos (cocaína).
Diferencia principal entre desfibrilador Monofásico y Bifásico.
El Monofásico envía corriente en un sentido (requiere 360J); el Bifásico envía corriente en dos sentidos, es más eficaz y usa menos energía (150-200J).
Vía de administración de la Adrenalina en una PCR.
Únicamente IV (Intravenosa) o IO (Intraósea). La vía IM no es útil porque no hay flujo sanguíneo sistémico para absorber el fármaco.
Dosis y momento de la 1ª dosis de Adrenalina en ritmos desfibrilables (FV/TVSP).
1 mg IV justo después del segundo choque (y luego cada 3-5 minutos).
¿Por qué no se debe administrar Adrenalina inmediatamente en una FV presenciada?
Porque en los primeros minutos de una FV, lo más importante es la desfibrilación eléctrica. La adrenalina puede aumentar el consumo de O2 del corazón y dificultar la recuperación del ritmo sinusal si se da demasiado pronto.
Definición de RCE (Retorno de la Circulación Espontánea).
Aparición de un ritmo organizado en el monitor junto con la presencia de pulso palpable y signos de vida (movimientos, respiración, capnografía con ascenso brusco del EtCO2).
Primeras 3 acciones ante una hipotensión (PAS < 90) tras recuperar pulso en un SCACEST.
1. Retirar vasodilatadores (NTG)
2. Bolo pequeño de fluidos (250-500 ml).
3. Iniciar vasopresores (Noradrenalina) si no responde a fluidos.
Objetivo de SatO2 tras recuperar pulso (Cuidados Post-Resucitación).
92% - 98%. Se debe evitar la hiperoxia (SatO2 100%) para minimizar el daño oxidativo cerebral post-isquemia.
¿Es la parada cardiaca una contraindicación para la Angioplastia Primaria?
NO. Al contrario, si el ECG sugiere que la causa es un SCACEST, la revascularización urgente es la prioridad para estabilizar al paciente y evitar nuevas arritmias.
¿Qué fármaco antiarrítmico se debe mantener en perfusión si se usó durante la PCR (tras el 3er choque)?
Amiodarona. Se suele poner una perfusión de mantenimiento de 900 mg en 24 horas para prevenir la recurrencia de la FV.