hypertension arterielle de l’audlte et de l’enfant
1/59
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced | Call with Kai |
|---|
No analytics yet
Send a link to your students to track their progress
60 Terms
Pression artérielle en consultation
utilisation d’un appareil électronique valide et régulièrement calibré mesurant la PA au bras par oscillometrie
Veiller à ce que le sujet soit confortable, calme, au repos physique et psychiques >5min, >30min après un effort, prise d’un café, cigarette, vessie vide
Utiliser un brassard à la taille du bras, et positionné au niv du cœur, le bras doit reposer sur une surface plane
Réaliser au moins 3 mesures espacés de 1 à 2 minutes et on retient la moyenne des deux dernières mesures
Si les deux première diff de 10mmHg en PAS des mesures sup doivent être faites
Mesure de la PA au deux bras en première consultation pour rechercher asymétrie tensionnelle
Rechercher hypotension orthostatique
Mesures Fc après 5 min assis ou allongé
Placer le patient debout et mesurer PA et FC après 1 à 2 minutes
Diag d’hypotension orthostatique si baisse de au mois 20 mmHg de PAS et 10 mmHG de PAD
Mesurer la FC de repos par palpation du pouls au moins 30 secondes
Risque d’erreur de mesure et rigidité artérielle

Auto mesure tensionnelle
examen recommandé pour confirmer le diagnostic d’hypertension artérielle
Les mesures sur 3 jours améliore la prédiction du risque CV, est mieux corrélé à l’atteinte de l’organe cible et augmente l’adhésion des patients au ttt
Se fait avec un appareil semi-automatique et un brassard humérale de préférence
Schéma recommandé pour AMT « règle des 3 »

Mesure ambulatoire de l pression artérielle (MAPA)
autre méthode ambulatoire de mesure quand AMT non possible
Bon prédicateur de risque CV
Très corrélé à l’atteinte d’organe cibles et évalué précisément la réduction de PA sous ttt
Est réalisé sur 24h sur une période d’activité normale pour le patient
Le patient doit tenir un journal d’activité avec prise de med, heure coucher/lever, apparition symptômes
C’est soit une mesure tt les 15-30 minutes pendant période diurne soit tt les 30-60 minutes en période nocturne
Utilisée pour
Confirmer diag HTA résistante
Rechercher des épisodes d’hypotension artérielle symptomatique
Mieux évaluer la PA si forte variabilité des mesures
Explorer PA nocturne
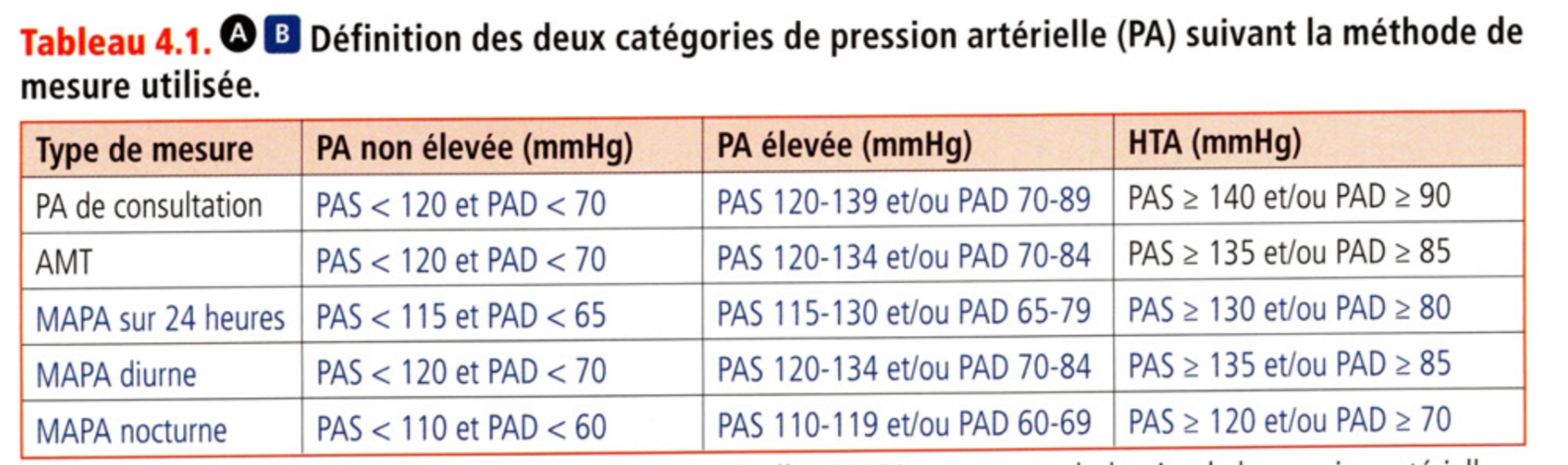
Pression artérielle normale ou non élevé
elle est de 120/70 mmHg en consultation et en AMT
Notion de PA élevé
PA élevée entre 120-139 PAS et 70-89 PAD en consult
PA élevée entre 120-134 PAS et PAD 70-84 PAD en AMT
C’est important car ces patients doivent bénéficier d’une évaluation de leur risque CV global
Utilisation SCORE 2 / SCORE OP
Hypertension artérielle
est définie par une PAS >= 140 mmHg et/ou PAD >= 90 mmHg
Pour confirmer HTA sur des mesures de consultation en dehors du cabinet médical il faut référé les mesures au domicile par AMT ou MAPA
En AMT, l’HTA est def par une PAS >=135 mmHg et une PAD >= 85 mmHg
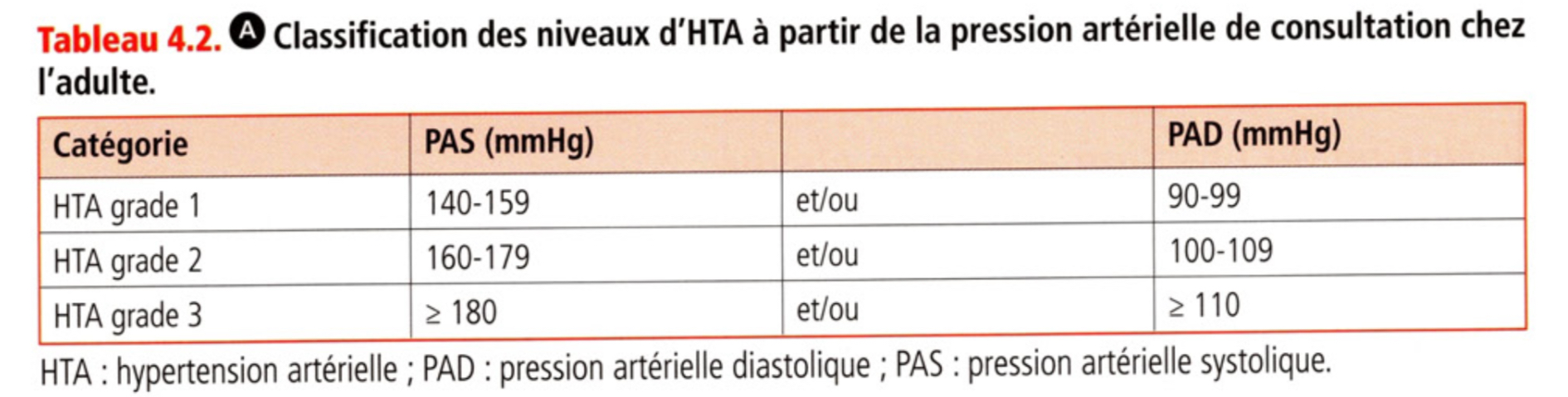
Niveaux de sévérité de la PA et implication
si grade 3, rechercher une urgence hypertensive
Si grade 2, faire une confirmation diag dans le mois et si grade 3 dans la semaine
Profils particuliers d’HTA
HTA de la blouse blanche
Touche 10-15% des gens
C’est quand la tension en cabinet est sup à 140/90 mais les mesures ambulatoires ne le confirme pas
Les sujets doivent être surveillés car risque de dvlp HTA mais pas d’indication de ttt
HTA masquée
Touche 10-15% des gens
Quand les mesures en consultation sont inf à 140/90 mmHg mais les mesures ambulatoires indique une HTA
Cela signifie que l’HTA est cachée mais ils présentent les mêmes risques CV que les formes habituelles d’HTA et doivent être prise en charge de la même façon
Épidémiologie de l’HTA
maladie chronique la plus fréquente
Affecte plus de 1,5 milliard de personne
Première cause de mortalité avec plus de 10 millions de décès par an
La prévalence augmente avec l’âge, avec une prévalence de 60% au delà de 70 ans et de 70% au delà de 80 ans
Plus freq chez les sujets qui ont déjà un FDR CV: surpoids, alcool, stress chronique, population défavorisée, vie sédentaire
Partiellement héritable donc si parents avec HTA, les enfants ont plus de chance d’en avoir
C’est le premier FDR de mortalité et le deuxième FDR d’années de vie perdues en bonne santé en Fr
FDR CV majeur
chez les patients hypertendus, la mortalité CV est doublée et une plus grande incidence d’accidents CV
AVC x7
Fibrillation atriale
insuffisance coronarienne x3
AOMI x2
Insuffisance cardiaque x4
Insuffisance rénale chronique terminale
Démence vasculaire
La mise en place d’un ttt est efficace pour diminuer la mortalité
La récommandation c’est
Dépistage tt les 3 ans pour les moins de 40 ans
Dépistage 1x/an pour les plus de 40 ans
Rappels sur les systèmes régulateurs
À court terme se fait par le système sympathique via le barreau réflexe carotidien et aortique, le TC, les voies effectives artérielle depuis les chaînes sympathiques
Les neuromédiateurs sont alpha1-adrenergiques vasoconstricteurs et beta2-adrénergiques vasodilatateurs
A moyen terme ça se fait par le SRAA et les peptides natriuretiques
À long terme, ça se fait par le phénomène de natriurese de pression et par le système argentine-vasopressine
Hypothèses physiopathologiques de HTA
majoritairement causé par une cause spécifique dont le ttt ciblé peut améliorer fortement le contrôle tensionnelle
Dans 90% des cas, elle est dite essentielle, elle est la csq combinée de facteurs génétiques et environnementaux comme surpoids, obésité, alimentation, alcool, sédentarité, abs d’activité physique et vieillissement
HTA résulte de la dysfonction de
Tonus vasculaire des petites artères
Balance hydrosodee
Système arginine-vasopressine
SRAA
Système sympathique
Insulinoresistance
Ces altérations conduisent à
Une augmentation de la réactivité des vaisseaux de résistance
Des anomalies structurelles des artérioles
Une augmentation de la rigidité artérielle de l’aorte
Une rétention hydrosodée
Dans 15% des cas d’HTa essentielle, elle est à composante génétique forte, polygénique
Compiczions et retentissement sur les organes cibles
complications cardio vasculaire
Complications neurovasculaires
Complications rénales
Complications CV
insuffisance cardiaque à fraction d’éjection altérée
Csq atteinte ischémique
Liée à une HTA elle même du fait de l’augmentation permanente de la post charge c’est donc uns insuffisance ventriculaire gauche avec diminution de la fraction d’éjection sur un cœur à la fois dilaté et hypertrophié = HVG
Insuffisance cardiaque avec fraction d’éjection conservé par anomalie de remplissage ventriculaire lié à HVG et fibrose du VG
cardiopathie ischémique
Angor
SCA avec ou sans sus décalage
Fibrillation atriale favorisée par les anomalies de remplissage secondaire à HVG qui provoque une augmentation de la PAD et dilatation oreillette gauche
Mort subite risque x3
Maladie atheromateuse
AOMI
Sténose carotidienne
Anévrisme de l’aorte abdominale
La mortalité est augmenté x5 chez l’homme et x3 chez la femme
Complications neurovasculaires
accidents ischémiques transitoires et AVC ischémique
Hémorragie cérébrale, méningée, parfois mixte
Encéphalopathie hypertensive
Lacune cérébrale
Démence vasculaire
Retinopathie hypertensive avec dans les formes les plus graves, un œdème papillaire et une hémorragie rétinienne
Complications rénales
néphroangiosclerose, csq d’une HTA chronique non contrôlée altérant artères renales, glomérules, tubules rénaux, tissus interstitiels
Peut évoluer vers l’insuffisance rénale par réduction néphrotique qui a son tour aggravée HTA
Un signe précoce est la microalbuminurie
Insuffisance rénale sur maladie atheromateuse des artères rénales avec sténose de l’artère rénales et emboles de cholestérol
Insuffisance rénale aiguë iatrogène au cours du ttt d’une HTA après prescription de diurétiques entraînant une déshydratation extracellulaire ou après prescription d’un bloqueur du SRAA en-cas de sténose artères rénales bilatérale ou unique
Circonstance de découverte et démarche diagnostique initiale
le plus svt l’HTA est latente et n’est qu’une découverte d’examen systématique
Il est banal de repérer une élection tensionnelle à l’occasion d’une consult
Céphalées occipitales légèrement battantes, résistants aux antalgiques habituels
Fatigabilité anormale, nervosité, insomnie
Phospheres
Epistaxis
Ces symptômes ne sont pas toujours à l’origine HTA mais ils doivent faire rechercher les autres causes
Le dépistage systématique est donc essentiel
Une PA sup a 140/90 mmHg en cabinet soit être confirmé par une mesure à l’extérieur MAPA ou AMT avant de mettre un ttt
Evaluation initiale du patient hypertendu
la PEC doit
préciser le niveau de la PA
évaluer le risque CV et les FDR
rechercher une atteinte d’organes cibles clinique ou paraclinique
rechercher des facteurs aggravants de la maladie
rechercher des arguments orientant vers une HTA secondaire
Interrogatoire
précise
ATCD de grossesse compliquée
FDR CV
dyslipidémie
diabete
tabac
ATCD CV précoces
facteurs aggravant
obésité
alimentation riche en sel, sucre, pauvre en légumes
surpoids
pause et ronflements en dormant
alcool
faible act physique
ATCD de facteur évocateurs d’organes cibles
atcd de maladie coronarienne, IC, AVC, AIT, nephropathie, atteinte vasculaire périphérique
atteinte neurovasculaire, cephalées, vertiges, tr visuels, deficit sensi et mot
atteinte cardiaque, palpitations, douleurs tho, dyspnée, oedemes
atteintes rénales, soif, polyurie, nycturie, hématurie, oedeme
atteinte arteres périphériques, extr froides, claudication
symptômes HTA secondaire
historie fam de néphropathies, endocrinopathies
infections urinaires répétées, hématurie
médicaments, contraceptifs, vasoconstricteur, corticoïde, AINS, ciclosporine, tacrolimus, inhibiteurs tyrosine kinase…
susbt toxiques
triade céphalées, sueurs, palpitations (Ménard) du phéochromocytome
tr neuromusculaires
signes d’hypercatabolisme, hyperandrogénie chez la femme
Examen clinique
recherche
hypotension orthostatique
signes évocateurs d’une atteitne d’organes cibles
neurovasculaire: souffles, def mot/sensi
cardiaque: tachy, arythmie, galop, oedemes, ICD/G
arteres peripheriques: abs/diminution/asymetrie pouls, souffle abdo, masse abdo, extremités frodies, lésions cutanées
signes évocateurs d’une HTA secondaire
souffle péricordial, dim/abolition des pouls fémoraux
souffle aortique abdominal
gros reins palpables
signes cutanés de neurofibromatose
éléments de Cushing
obésité viscérale
poids, IMC
périmètre abdo
examens complémentaires systématiques
glycémie a jeun, HbA1c
cholestérol total, HDL, TG, LDL
natrémie/kaliémie
hémoglobine et hématocrite
créatininémie, DFG
protéinurie par rapport protéinurie/créatinurie
ECG
Examens complémentaires non systématique
Echo en présence d’anomalies ECG ou signes fonctionnels cardio
index de pression systolique et échodoppler des trons supra-aortiques ou artères des MI
fond d’œil
dosage beta-HCG si suspicion grossesse
Atteinte infraclinique cardiaque
ECG
Echocardiographie
Anomalies ECG
HVG = indice de Sokolow, de Cornell, de Lewis
séquelle d’un IDM passé inaperçu
anomalies de repolarisation en lien avec une ischémie
trouble du rythme comme FA
Echocardiographie
a ne pas faire si ECG normal
permet de
rechercher une HVG définie par une masse VG>115 g/m² homme et >95 g/m² femme
prédire risque CV
étudier fonction VG: dysfonction diastolique/systolique
rechercher anévrisme de l’aorte descendante, dilatation oreillette gauche, coarctation aorte, anévrisme aorte abdominale
Atteinte infraclinique et vaisseaux
IPS et échodoppler des trons supra-aortiques ou artères des MI permettant de recherche une maladie athéromateuse
classifier risque CV
Atteinte infraclinique des reins
une augmentation de la créatinine ou une baisse de la clairance de la créatininémie sont le reflet d’une baisse du DFG
une maladie rénale chronique secondaire a une HTA peut se traduire par une protéinurie, d’origine glomérulaire ou tubulaire
on parle de protéinurie au delà de 300 mg/g mais déjà sup a 30 c’est pathologique
la recherche de microalbuminurie se fait que chez patients diabétiques
Fond d’œil
recommandé dans les HTA de grade 3
les rétinopathies de grade 3 et 4 sont associées a un risque accru CV
le diag d’HTA maligne est posé chez un patient avec une PA non contrôlée et une rétinopathie hypertensive de stade 4
Avis spécialisé d’emblée
HTA sévère d’emblée
HTA avant 40 ans sauf en cas d’obésité
HTA résistante
situations clinques ou biologiques évocatrices d’une HTA secondaire
Consultation d’annonces
permet
informer le malade sur les risques de complications aigues ou chronique
d’expliquer les bénéfices du ttt
expliquer ensembles des mesures thérapeutiques med et non med
établir un plan de soins a court et long terme
recueillir le point de vue du patient et répondre a ses questions
Traitement HTA
stratégie thérapeutique
Mesures hygienodietetiques
Ttt FDR associées
Ttt médicamenteux antihypertenseurs
Éducation thérapeutique
Ttt anti-hypertenseur du sujet âgé
Surveillance des ttt
Stratégie thérapeutique
dépend du niveau de PA et de l’évaluation du risque CV global
aucune limite d’age a l’instauration d’un ttt anti-hypertenseur
ttt repose sur 4 piliers
mesures hygieno-diététiques
ttt des FDR
ttt med
education thérapeutique
après démarrage du ttt, le patient doit être vu en consult freq jusqu'à atteindre la cible de PA, idéalement a 3 mois
la PAS doit être abaissé entre 120-129 mmHg et PAD de 70-79 mmHg
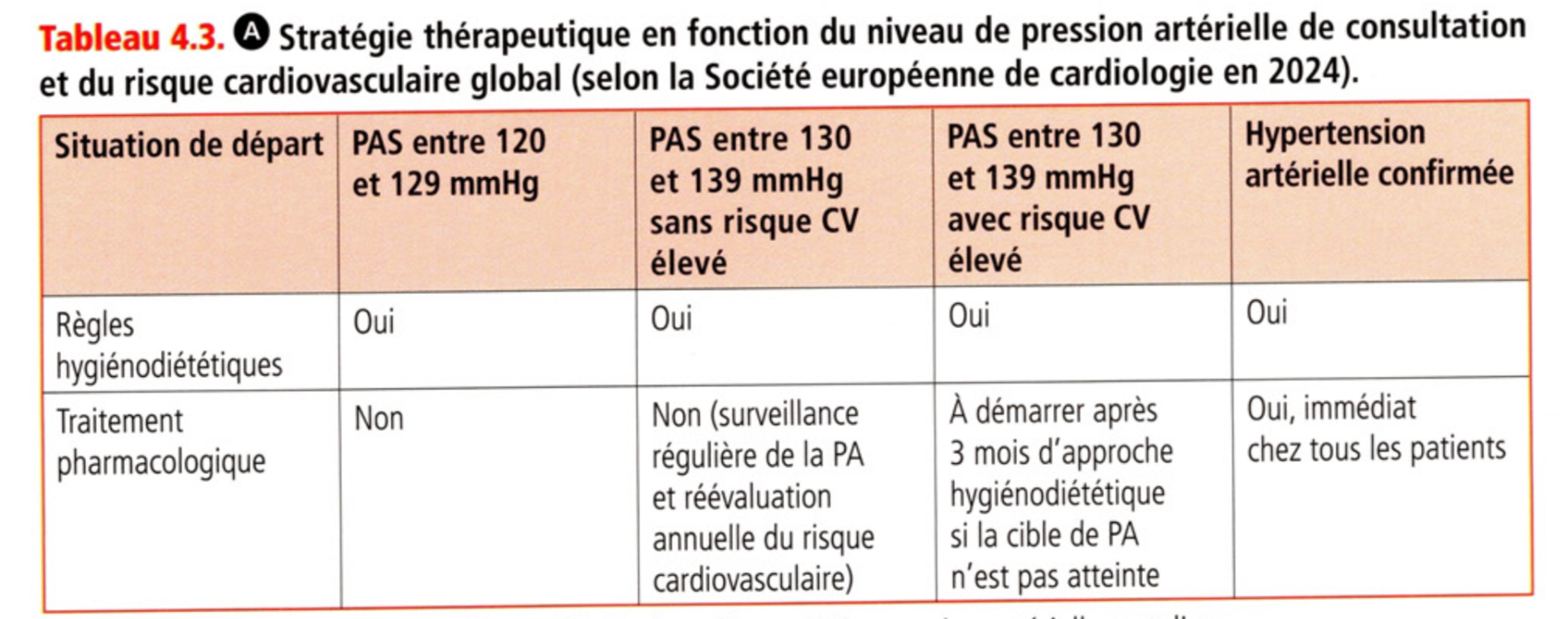
mesures hygienodietetiques
initié chez tt les patient HTA ou PA elevée
le but est de diminuer la PA, contrôler FDR, réduire le risque de survenue d’évènements
comprend
pratique d’une activité sportive régulière
éviter la sédentarité
perdre du poids en cas de surcharge pondérale, cible IMC: 20-25, cible périmètre abdo <80 F et <95 H
supp ou réduire apport alcool avec cible <10 unités par semaines
réduire apport sodé avec cible 5-6 g de sel/j, donc natriurèse de 100mmol/j
augmenter apport en potassium
arrêt tabac
suivre alimentation méditerranéen
ne pas limiter conso café mais déconseillés boissons avec taurine ou caféine
Ttt anti hypertenseur disponible
5 classes thérapeutiques ont montré une efficacité
Inhibiteurs calciques
Dihydropyridine
Non dihydropyridine
Inhibiteurs de l’enzyme de conversion de l’angiotensine
Antagonistes des récepteurs à l’angiotensine 2
Bêtabloquants
Diurétiques thiazidiques ou apparentés
Initiation du ttt et choix des antihypertenseurs en bi-therapie
Bi-therapie pour la majorité des patients à partir des 4 classes thérapeutiques suivantes
IEC
ARA2
Diurétique thiazidique
IC
Ne jamais associé IEC et ARA2
On utilise svt un bloquer de SRAA dès le début
On a svt deux types d’asso
IEC ou ARA2 + IC dihydropyridine
IEC ou ARA2 + diurétique thiazidique
Les bêtabloquants ne sont utilisés que si il existe une autre indication
Initiation du ttt et choix antihypertenseurs en mono thérapies
pour certains patients
Pa élevée avec indication de ttt pharmacologique
Fragilité modérée à sévère
Hypotension orthostatique à l’introduction du ttt
Âge >= 85 ans
Les molécules autorisés sont
IEC
ARA 2
Diurétiques thiazidiques
IC
Bêtabloquants non recommandé
Critères important dans le choix du médicament
présence d’une comorbidité
Présence d’une contre indication médicamenteuse
Risque d’interaction médicamenteuse
Comorbidités pouvant orienter le choix du ttt
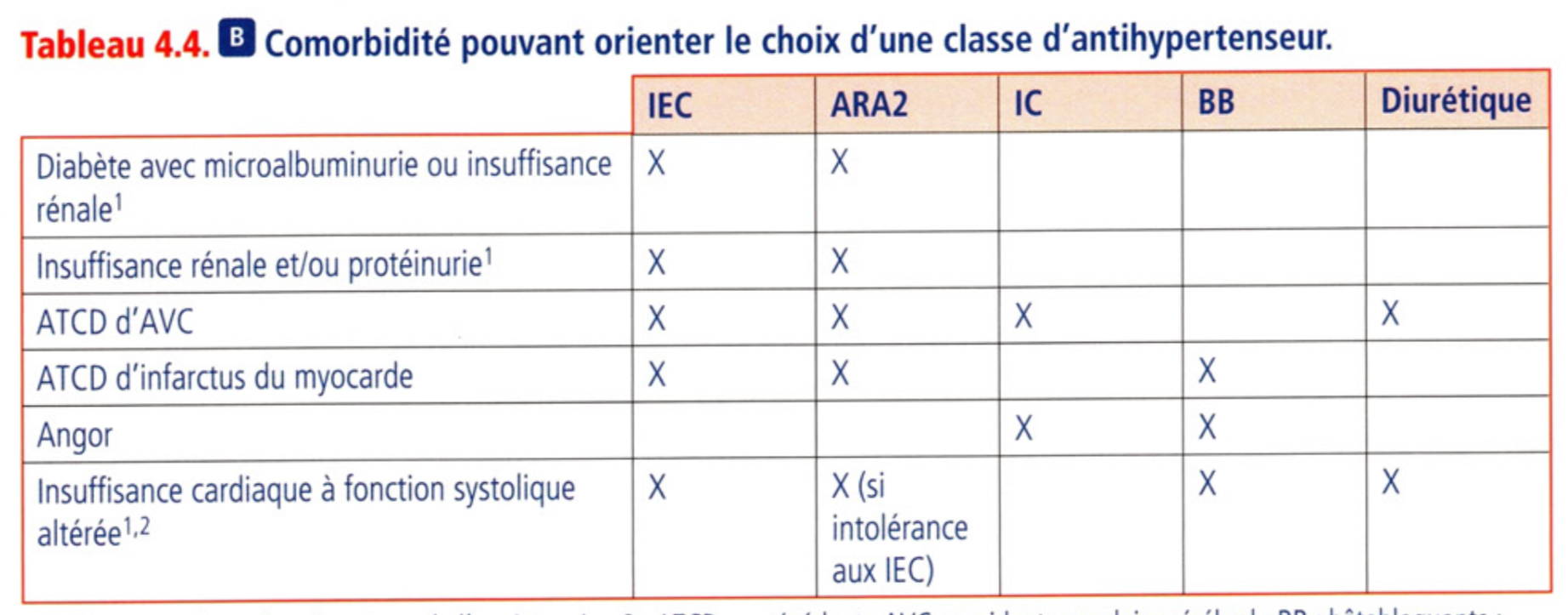
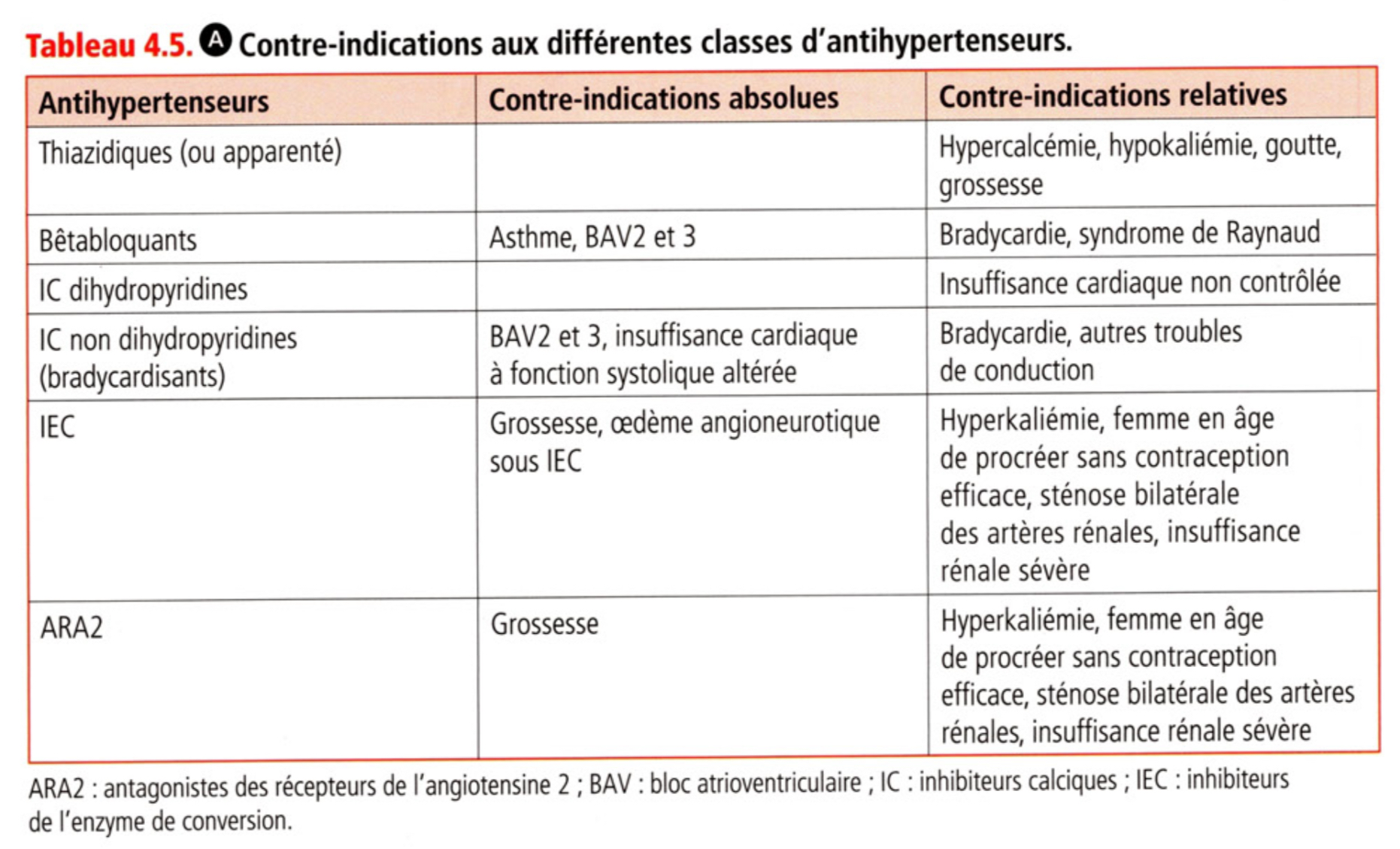
CI au différents antihypertenseurs
Éducation thérapeutique
promotion de la pratique de l’AMT avec éducation à la mesure selon la règle des 3
Facilitation de l’observance médicamenteuse
Éducation à la diminution transitoire du ttt en cas de signes à risque d’hypovolemie notamment chez sujet âgés
Renforcement des messages de la consultation d’annonce et vérification de leur bonne compréhension
Éducation thérapeutique spécifique à un FDR CV ou facteur aggravant
Ttt antihypertenseurs du sujet âgés
rechercher les critères de fragilité gériatrique
Dépister l’hypotension orthostatique
Pour les patients >85 ans et sans facteurs limitant ou critères de fragilité, pas d’indication d’adaptation PEC
Le ttt doit être adapté si
Fragilité modérée ou sévère
Âge >=85 ans
Espérance de vie < 3 ans
Les adaptations sont
Initier le ttt par une mono thérapie
Privilégier les IC dihydropyridine et ou IEC / ARA2 en 1 intention et diuretiqu3s thiazidiques en 2 intention
Évier les bêtabloquant
Ne pas dépasser une trithérapie antihypertensive
Individualiser la cible de la PA, doit être adapter à la tolérance
Surveillance des ttt, suivi et adaptation de la prise en charge dans les premiers mois
conseiller de surveiller la PA en AMT, 1 mois après chaque adaptation thérapeutique
apres chaque introduction ou adaptation de IEC/ARA2/diurétiques il faut réévaluer le ionogramme sanguin
rechercher une hypotension orthostatique en particulier chez le sujet agé
rechercher des EI du ttt et si nécessaire changer la molecule ou classe de ttt
en cas de mauvaise tolérance, réadapter la cible de PA
si obj non atteint après 1mois il faut
évaluer et si besoin renforcer l’adhésion du patient aux règles hygiéno-diététiques
renforcer l’observance du ttt
majorer le ttt anti-hypertenseur en privilégiant la trithérapie avant de majorer les doses
revoir le patient en consul 1 mois après avec AMT
effet indésirables les plus fréquents des classes d’antihypertenseur
suivi de patient dont la cible de PA est atteinte
pour patient a fiable risque ou grade 1, une consultation tt les 6 mois est recommandé
des consults plus freq sont reco pour patients a risque élevé
la consult a pour obj
rechercher les symptômes
vérifier équilibre tensionnel
évaluer l’observance et tolérance du ttt
s’assurer du contrôle des FDR et adhésion au règles HD
rechercher hypotension orthostatique
surveillance paraclinique comporte
un contrôle biologique tt les ans
natrémie
kaliémie
créatininémie
protéinurie
en l’abs de diabète ou dyslipidémies
glycémie a jeun tt les 3 ans
un ECG tt les 3-5 ans en l’abs de cardiopathie
ttt doit être adapté si
HO
interaction médicamenteuse
Suivi du patient hypertendu dont la cible de PA n’est pas atteinte
la conduite a tenir c’est
verifier l’équilibre tensionnel par AMT ou MAPA
réévaluer l’observance et tolérance du ttt
rechercher facteurs de résistance au ttt
vérifier que la trithérapie est optimale
après avoir vérifier cela, c’est une HTA résistante nécessitant un avis spé
HTA résistante
Persistance des valeurs de PA supérieures a la cible malgré l’instauration de règles HD et de la prise d’au moins 3 classes médicamenteuses dont un diurétique thiazidique
une AMT doit la confirmer
causes de fausses HTA
HTA blouse blanche
dose insuffisante de ttt anti-hypertenseurs, abs de diurétique
mauvaise observance du ttt
règles HD non suivies notamment approt en sel, prise de poids, absu d’alcool
Cause de HTA résistante
présence de médicaments ou subst hypertensinogenes
un SAOS
une HTA secondaire
une surcharge volémique
au terme de ce bilan, on introduit un antagoniste mineralocorticoides, spironolactone en 1e intention en plus de la trithérapie ou éplurone si spironolactone mal toléré et un bétabloquant si pas déja prescrit
HTA secondaire
le dépistage doit etre réalise si
HTA severe
HTA résistante
age <40 ans
HTA avec hypokaliémie
sur un autre point d’appel lord de l’interrogatoire ou examen clinique
on
néphropathie parenchymateuses
HTA rénovasculaire
Phéochromocytome
Hyperaldostéronisme pirmaire ou syndrome de Conn, syndrome de Cushing, acromégalie, hyperthyroidie
Coarctation de l’aorte
SAOS
médicaments
Bilan paraclinique pour rechercher causes HTA secondaires
polygraphie ventilatoire nocturne = SAOS
écho reins et arteres rénales = néphropathies
Angioscanner abdo = nephropathie, lésion surrénalienne, sténose arteres rénales
recueil urinaires des 24h
dosage hormonaux sanguins
Néphropathies mésenchymateuse
la glomérulopathies chroniques et polykystose rénale représentent les causes rénales les + freq d’HTA secondaire
le diag est évoque devant
un adolescant ou un jeune adulte
masse abdo bilatérales a la palpation = polykystose
écho recherche obstacle voies excretrices ou tumeurs, épaisseur corticale, contour, taille des reins
HTA rénovasculaire
cette forme est liée a la présence de sténoses des arteres rénales avec deux causes principales
les sténoses des arteres d’origine athéromateuse, elles touchent l’ostium et le tiers proximal de l’artere
la dysplasie fibromusuclaire, plus rare qui touche la femme jeune, et les deux tiers distaux de l’artere
diag évoqué devant
souffle abdominal latéralisé ou OAP récidivant sans cause cardiaque
IR
hypokaliémie associé a un hyperaldostéronisme secondaire
diminution taille rein concerné par la sténose
echodoppler et angioscanner le confirme
ttt
regles HD
aspirine
statine
antihypertenseurs
pour sténoses athéromateuse, revasc par angioplastie seulement si signes de souffrance
pour fibrodysplasie, angioplastie largement utilisé
Phéochromocytome
pathologie endocrinienne tumorale de la médullosurrénale bénigne
induit une sécrétion par pics de catécholamines dans la circu
associée a 70% a une HTA
peut survenir dans un contexte de pathologies familiales
HTA peut etre paroxystique ou permanente
accompagnées de la triade de Ménard
sueurs
céphalées
palpitations
diag repose sur
dosage urinaire ou sanguin des catécholamines (métanéphrines et normétanéphrines)
le ttt consiste en une exérèse chirurgicale de al tumeur
un ttt par alpha et béta bloquants peut être instaurer pour diminuer les complications opératoires
Hyperaldostéronisme primaire ou syndrome de Conn
du a un adénome surrénalien dans 30% des cas et une hyperplasie bilatérale des surrénales ds 70% des cas
une hypokaliémie chez un patient hypertendu doit faire rechercher un hyperaldostéronisme
ce qui évoque le diag
HTA résistante
HTA sujet jeune
atteinte organes cibles disproportionnées par rapport a la sévérité et ancienneté de l’HTA
découverte fortuite d’un nodule surrénalien
la biologie montre
une augmentation de l’aldostéronémie
baisse de la rénine plasmatique
rapport aldostérone/rénine élevée
le scanner montre
une lésion unilatérale ou une hyperplasie bilatérale des surrénales
en cas de lésion unilatérale, un cathétérisme des veines confirme l’indication chir
dans les autres cas, on introduit un antagoniste des récepteurs au minéralocorticoïdes (spironolactone)
Coarctation de l’aorte
observé chez les enfants ou adulte jeune
la fermeture anormale du canal arteriel proovque une lésion sténosante de l’aorte au niv de l’isthme aortique
examen clinique retrouve
souffle mésosystolique parasternal gauche et dans le dos
pouls fémoraux abs
HTA MI
PA basse aux MI
confirmé par échocardiographie et IRM
ttt soit chir soit endoluminal
SAOS
évoqué chez patients obeses, surtout si HTA résistante ainsi que chez les patients non dippers
syndrome diag par polygraphie ou polysomnographie ventilatoire nocturne et traité par un appareillage par masque de pression positive nocturne
Médicaments ou subst augmentant PA
antiangionéniques
alcool
ciclosporine, tacrolimus
cocaïne, amphétamines
contraceptifs oraux
corticoïdes
érythropoïétine
herbes
inhibiteurs mixtes de la recapture de sérotonine et de la noradrénaline
réglisse
sympathomimétiques
AINS
antirétroviraux
inhibiteurs de cytochrome