15. Delirium en Depressie
1/25
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced | Call with Kai |
|---|
No analytics yet
Send a link to your students to track their progress
26 Terms
DSM-5 Criteria voor Delirium
A. Kernsymptomen
Stoornis in aandacht (verminderde mogelijkheid om te richten, vasthouden, verplaatsen)
Stoornis in bewustzijn (verminderde oriëntatie op omgeving)
B. Ontstaan & Verloop
Acuut: uren tot dagen
Verandering t.o.v. baseline
Fluctuerend in ernst gedurende de dag
C. Cognitieve stoornis
Extra stoornis in cognitie: geheugen, desoriëntatie, taal, visuospatiële functies, perceptie
D. Uitsluitingscriteria
Niet beter verklaard door een andere neurocognitieve stoornis
Niet in context van coma of ernstig verlaagd bewustzijn
E. Oorzaak
Direct fysiologisch gevolg van een medische aandoening, intoxicatie, medicatie of meerdere factoren
Stoornissen in aandacht & bewustzijn bij delirium
Voorbeelden van stoornissen in waakzaamheid / awareness (tonische aandacht)
Persoon lijkt onbereikbaar, reageert nauwelijks.
Glazige blik, kan ogen niet stilhouden.
Slaperig, moeilijk wakker te houden.
Voorbeelden van stoornissen in richten van aandacht / selectieve aandacht
Informatie dringt niet door.
Makkelijk afgeleid door irrelevante prikkels.
Springt van hak op de tak in gesprek of handelingen.
De stoornissen in bewustzijn en aandacht ontstaan PLOTS en FLUCTUEREN over de tijd!
Extra stoornis in cognitie (4)
Executieve functies
Problemen met abstract denken, redeneren, beoordelen, probleemoplossing.
Handelingen verlopen rommelig, ongeorganiseerd.
Onsamenhangende spraak.
Geheugenstoornis
Vooral kortetermijngeheugen: moeite om nieuwe info op te nemen.
Oriëntatiestoornis
Vooral in tijd (dag, datum, uur).
Bij ernstige vormen ook in plaats en persoon.
Perceptiestoornissen
Verminderd vermogen om realiteit te onderscheiden van verbeelding, dromen of hallucinaties.
Kan visueel, auditief, soms ook tactiel, smaak en reuk zijn.
Vaak angstopwekkend.
DEVELOPS OVER A SHORT PERIOD OF TIME/TENDS TO FLUCTUATE
Eén van de belangrijkste kenmerken
Optreden van symptomen in enkele uren tot dagen
Afwisseling tussen heldere momenten en momenten van delirant gedrag
Prevalentie & Incidentie van Delirium
Prevalentie: 14% – 24% van alle hospitaalopnames bij ouderen.
Incidentie
10% – 52% postoperatief (na operatie).
Hogere cijfers bij kwetsbare populaties (geriatrie, intensieve zorg).
Pathogenese van Delirium
Disfunctie van de formatio reticularis → verstoorde regulatie van bewustzijn en aandacht.
Onderliggende processen
Anatomische afwijkingen (CZS-letsels).
Metabole stoornissen:
Overmaat aan cytokines (IL-1, TNF) → inflammatie bij infectie, maligniteit.
Neurotransmitterdisbalans:
↓ Acetylcholine (belangrijkste factor).
Veranderingen in serotonine en dopamine.
Stressrespons:
Overmaat aan cortisol → verhoogde kwetsbaarheid.
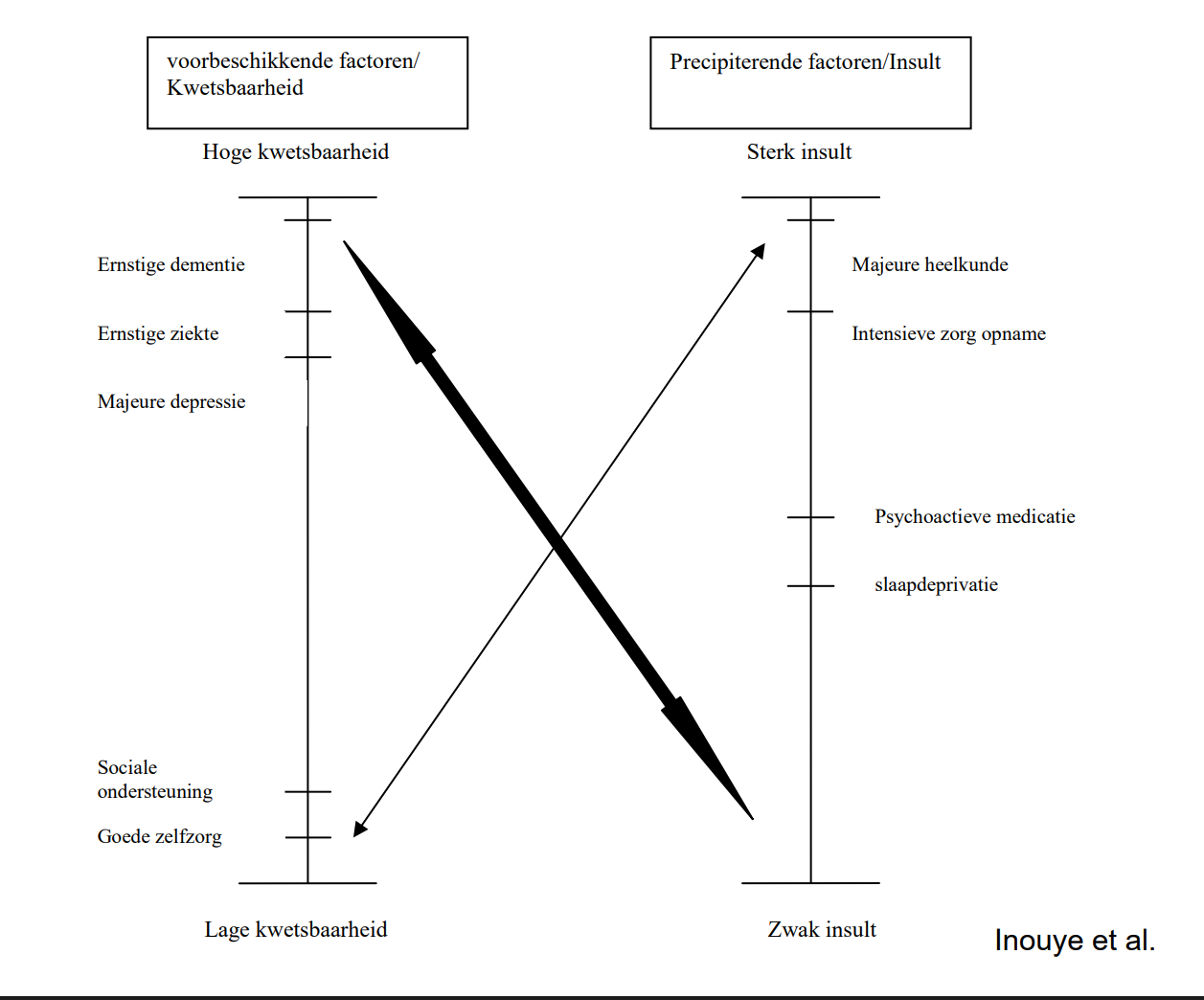
Risicofactoren voor Delirium
Twee categorieën
Predisponerende factoren (vulnerability)
Aanwezig bij opname → bepalen basale gevoeligheid.
Precipiterende factoren (luxerend)
Ontstaan tijdens opname → uitlokkende triggers.
Kwetsbaarheid + trigger = delirium.
Veel predisponerende factoren → kleine trigger volstaat.
Weinig predisponerende factoren → meerdere triggers nodig.
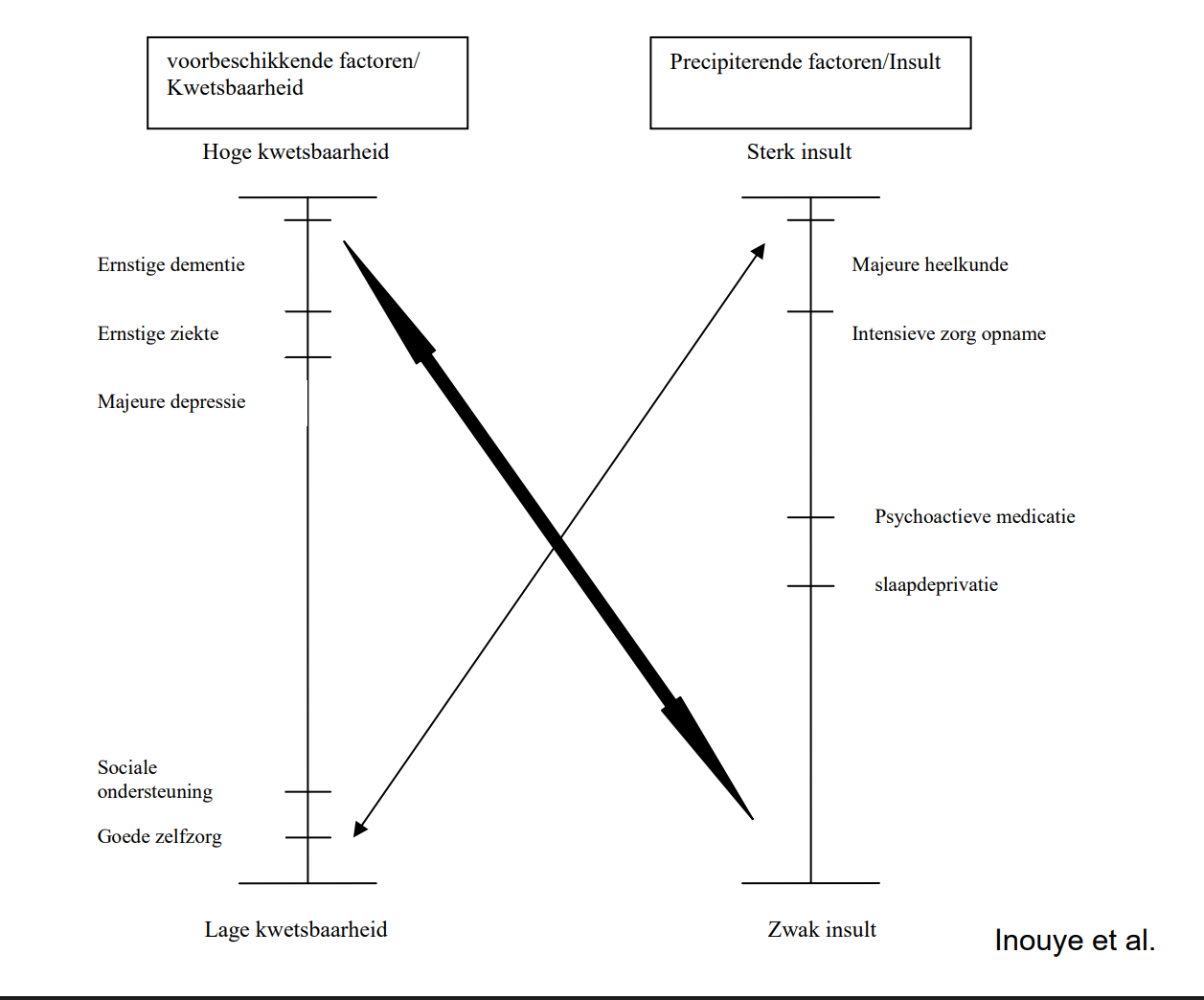
Predisponerende factoren (vulnerability)
Aanwezig bij opname → bepalen basale gevoeligheid.
Frailty (kwetsbaarheid).
Dementie → 2–3× hoger risico.
Depressie.
Verminderd cognitief vermogen (bv. oud CVA).
Chronische aandoeningen: hartfalen, COPD, diabetes.
Sensorische beperkingen: gedaalde visus en gehoor.
Alcoholisme.
Psychologische stress.
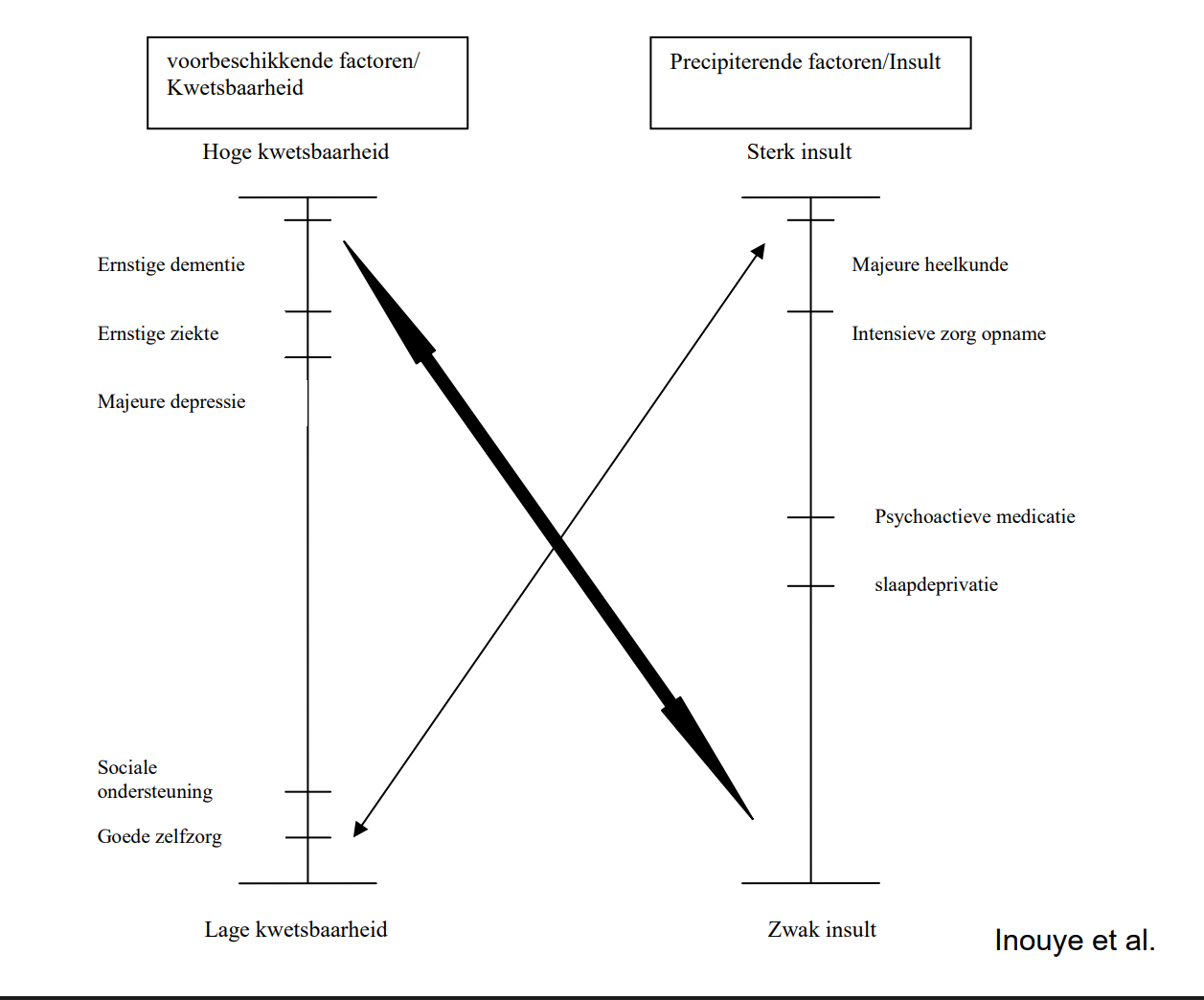
Precipiterende factoren
Ontstaan tijdens opname → uitlokkende triggers.
Lichamelijk:
Zuurstoftekort (hypoxie).
Infecties.
Elektrolytstoornissen.
Hypoglycemie.
Pijn.
Urineretentie, constipatie.
Medicatie:
Polyfarmacie, anticholinergica, psychoactieve middelen.
Onttrekkingsdelier:
Alcohol, benzodiazepines.
Omgevingsfactoren:
Fysieke fixatie, katheters.
Verblijf op intensieve zorgen.
Sensorische deprivatie.
Slaapstoornissen.
Vormen van Delirium
Hyperactief Delirium
Reactietijd: kort.
Activiteit: toegenomen.
Motorische reactie: direct.
Spreken: frequente vocalisatie, luid.
Bewegen: vaak onophoudelijk, doelloos.
Hypoactief Delirium
Reactietijd: lang.
Activiteit: afgenomen.
Motorische reactie: traag.
Spreken: langzaam, lage stem, slecht verstaanbaar.
Bewegen: algehele inertie (stil, weinig beweging).

Symptomen van Delirium
Kernkenmerken
Acuut begin en fluctuerend verloop (uren/dagen).
Aandachtstoornis: moeite met richten, vasthouden en verplaatsen van aandacht.
Cognitieve & perceptiestoornissen
Kortetermijngeheugenstoornis (problemen met nieuwe info).
(DD dementie - baseline functie)
Desoriëntatie: eerst in tijd, later ook plaats en persoon.
Illusies & hallucinaties (visueel, auditief, soms tactiel).
Psychomotoriek: hyperactief, hypoactief of gemengd delirium.
Stemming & affect: angst, depressie, agressie.
Diagnose van Delirium
Diagnose is klinisch → geen specifieke technische onderzoeken
Vaak miskend: 32–67% van de gevallen
Hetero-anamnese essentieel (info van familie/zorgverleners)
Meetinstrumenten
Screening:
4AT (snelle screening voor ouderen).
Delirium Observation Scale (observatie in kliniek).
Diagnostisch instrument:
Confusion Assessment Method (CAM)
Belangrijk
Bij ouderen is delirium vaak eerste symptoom van ziekte → altijd zoeken naar onderliggende oorzaak (multifactorieel!).
Wijzigingen in scores op schalen zijn belangrijk voor opvolging.
Differentiaaldiagnose
Dementie (chronisch, stabiel bewustzijn).
Depressie (geen fluctuaties, geen bewustzijnsdaling).
Psychose (subacuut, hallucinaties meestal auditief).
Behandeling van Delirium
1. Etiologische behandeling: Zoek en behandel onderliggende oorzaak (infectie, elektrolytstoornis, pijn, urine-retentie, medicatie, hypoxie, …).
2. Supportieve zorg (niet-medicamenteus)
Optimaliseer vocht- en voedselinname.
Rustige, vertrouwde omgeving:
Aparte kamer, nabij verpleegpost.
Oriënterende/vertrouwde voorwerpen (klok, kalender), personen.
Goede verlichting, ook ’s nachts.
Communicatie:
Stel jezelf voor, leg kort en duidelijk uit wat je doet.
Vermijd complexe info, let op non-verbale signalen.
Vermijd gespannen of agressieve benadering.
Fysieke fixatie? → enkel als laatste redmiddel, risico op complicaties.
3. Medicamenteuze behandeling (symptomatisch, niet curatief)
Doel: schade voorkomen, evaluatie/behandeling mogelijk maken, patiënt rustiger maken (niet oversederen).
Principes:
Laag doseren, zo kort mogelijk.
Voorkeur:
Haloperidol (meest effectief).
Atypische antipsychotica: risperidone, olanzapine.
Benzodiazepines: bij angst of onttrekkingsdelier (alcohol/BZD).
Trazodone: vooral bij nachtelijke onrust.
Delirium = oorzaak behandelen + omgeving optimaliseren + medicatie enkel indien nodig, kort en laag gedoseerd
Preventie
Multimodale niet-farmacologische interventies
mobilisatie, sensorische stimulatie, slaapoptimalisatie, pijncontrole
Gevolgen van Delirium
Impact op patiënt & omgeving
Stress voor patiënt en familie.
Intensieve verpleegkundige zorg nodig.
Toegenomen werkbelasting en frustratie bij zorgverleners.
Meer fysieke fixatie toegepast.
Medische gevolgen
Hoger risico op complicaties: decubitus, valincidenten, pneumonie.
Hogere mortaliteit:
Tijdens hospitalisatie en tot 6× hoger na 6 maanden.
Economische gevolgen
Toegenomen kosten:
Langere hospitalisatieduur, hogere kans op institutionalisering.
Prognose van Delirium
Herstelkans
Volledig herstel: 40% – 70%.
Herstel kan langdurig zijn:
Bij heupfractuur:
Na 1 maand: 32% nog delirant.
Na 6 maanden: 6% nog delirant.
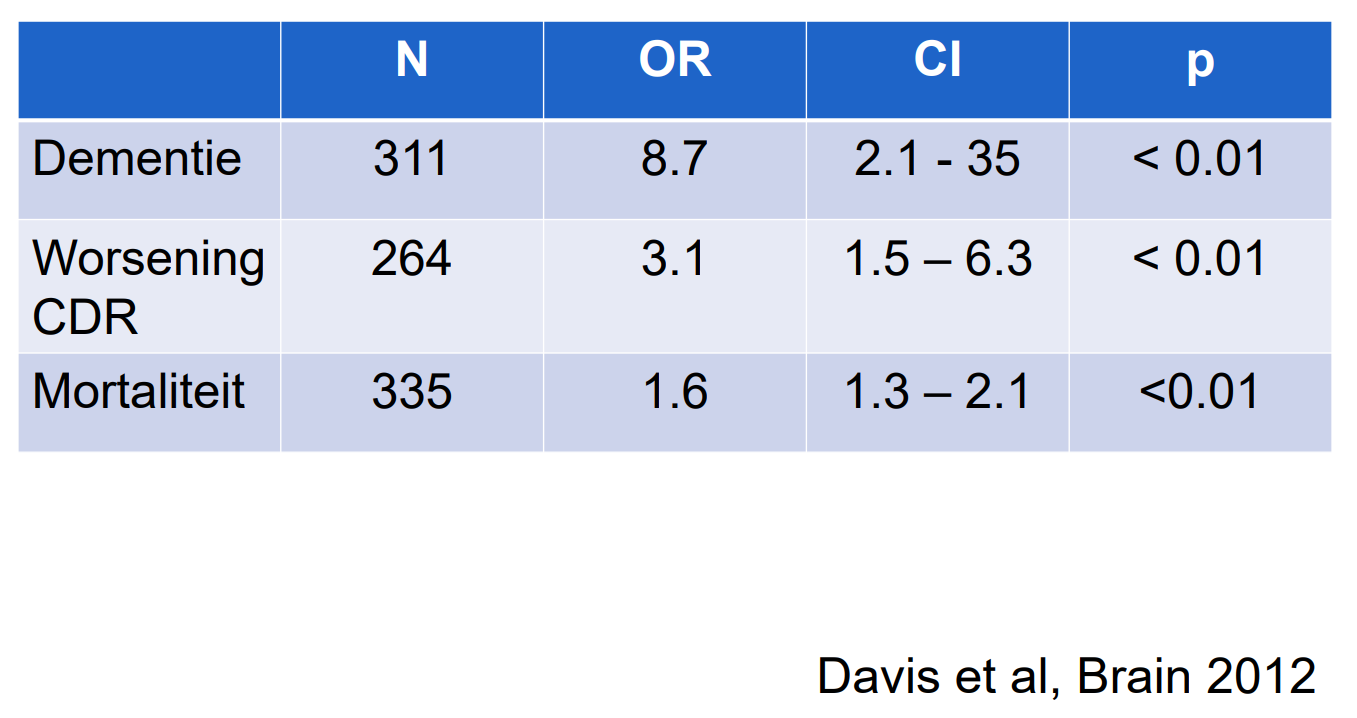
Langetermijngevolgen
Hoger risico op cognitieve achteruitgang:
18% per jaar vs 6% per jaar bij niet-delirante ouderen.
Verhoogd risico op dementie en functionele achteruitgang.
Voorkomen depressie
5 à 15% depressieve verschijnselen
3% heeft majeure depressie
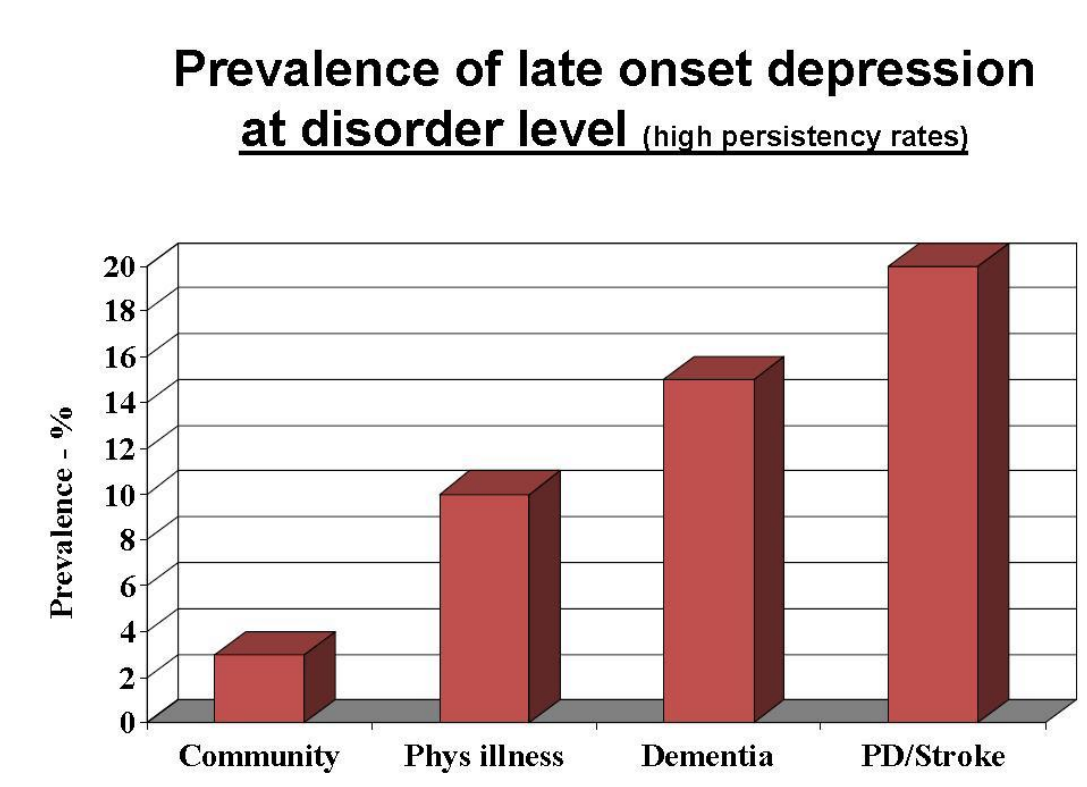
Herkennen van Depressie
Depressie bij ouderen wordt vaak miskend
Vooroordeel: « depressieve gevoelens horen nu eenmaal bij de oude dag»
Vooroordeel: « depressie bij ouderen is niet behandelbaar »
Screenen voor depressie
Geriatric Depression Scale
Typische symptomen depressie
depressieve grondstemming EN
minstens vijf van de volgende criteria:
1/ Eetlust en gewichtsproblemen (anorexie en vermagering)
2/ Slaapstoornissen (slapeloosheid, vroegtijdig ontwaken, hypersomnie)
3/ Psychomotorische geremdheid of eerder agitatie
4/ Energieverlies, moeheid
5/ Verlies van interesse in voorheen als prettig beleefde bezigheden of taken
6/ Gevoelens van waardeloosheid, schuldgevoelens of zelfverwijten
7/ Objectieve of subjectieve moeilijkheden met de concentratie en/of het geheugen
8/ Levensmoeheid, doodsgedachten of -wensen, suïcidale preoccupaties
Atypische symptomen depressie
Lichamelijke klachten: vage klachten en pijn
Klachten van
Rusteloosheid en angst
Hypochondrische verschijnselen
Paranoia verschijnselen
Uiten zich vaak via gedragsveranderingen: zelfverwaarlozing, weigeren van eten/drinken, sociaal isolement.
Suïcidesignalen altijd ernstig nemen!
Specifieke vorm van depressie
1. Gemaskerde depressie: verdoezeling door lichamelijke klachten
2. Geagiteerde depressie (<> remming)
3. Het pseudo-deficitair syndroom: “De depressie ziet eruit als ware het dementie”
Differentiaaldiagnose depressie
Moeilijk onderscheid met dementie (beide kunnen samen voorkomen).
Kenmerken die helpen:
Depressie: snelle start, suïcidegedachten, schuldgevoel, sombere stemming.
Dementie: sluipend begin, afasie/apraxie/agnosie, geen uitgesproken schuldgevoel.
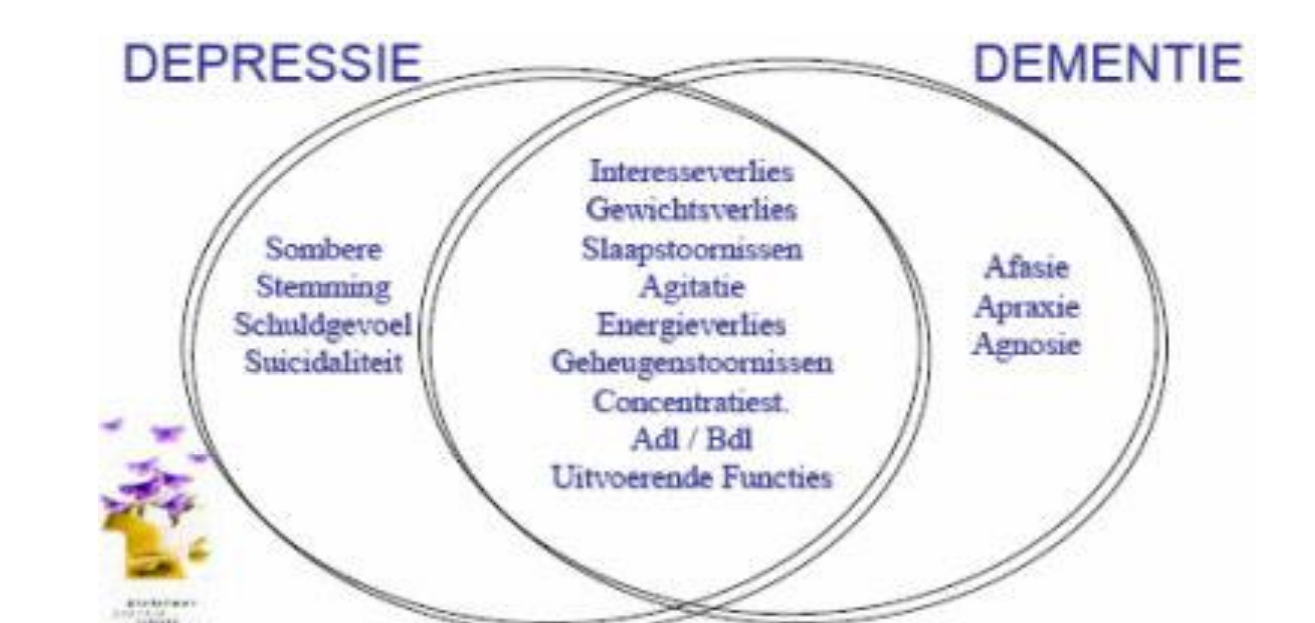
Behandeling depressie
Medicamenteus
Werkt in op de stoornissen in de neurotransmissie, namelijk in gedaald serotonine- en noradrenalinegehalte
SSRI (selectieve serotonineheropnameremmer)
TCA (tricyclisch antidepressivum)
SNRI (serotonine-noradrenalineheropnameremmer)
(MAO-remmer)
Psychotherapie
NICE guideline: psychotherapy in combination with antidepressants is probably the most effective treatment
Elektroshocktherapie
bij ernstige of therapieresistente gevallen
Behandeling depressie: aandachtspunten
Effect pas merkbaar na 2 weken (voor angst, onrust), na 4 à 6 weken voor depressieve stemming
Bijwerkingen van medicatie verdwijnen vaak na enkele dagen
Langdurige therapie minstens 6 maand, bij recidief soms levenslang
Dient afgebouwd te worden en zeker niet plots gestopt
Prognose van depressie
Minder gunstig bij ouderen door:
Geassocieerde comorbiditeit
Gemakkelijk recidief en evolutie naar chronische depressie
Grotere kans op zelfmoord
Grotere kans op ontwikkelen van een dementie