1. Pharmacologie - AINS, paracétamol, désinfectant
1/63
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced | Call with Kai |
|---|
No analytics yet
Send a link to your students to track their progress
64 Terms
Que signifie AINS ?
Anti-inflammatoires non-stéroïdiens (distingués des corticoïdes).
Quelles sont les 4 propriétés principales des AINS ?
Anti-inflammatoires, antalgiques, antipyrétiques, anti-agrégant plaquettaire.
Quels médicaments doit-on connaître pour l’examen ?
AINS : aspirine (acétylsalicylique), ibuprofène, novaminsulfone, célécoxibe.
Analgésique non morphinique : paracétamol.
Dans quels cas les AINS sont-ils inefficaces ?
Lombalgies, douleurs dorsales, douleurs cancéreuses seules (nécessitent opiacés).
Douleur aiguë → traitement ?
AINS + paracétamol.
Douleur chronique (> 3 mois, ex : neuropathie) → traitement ?
Antidépresseurs, anti-épileptiques.
Douleur aiguë persistante (ex : arthrose) → traitement ?
AINS + paracétamol.
Douleur cancéreuse → traitement ?
Opiacés (± AINS ou paracétamol pour réduire doses/selon la douleur).
Quels sont les 3 grands groupes d’antalgiques ?
Opiacés forts, opiacés faibles, non-opiacés.
Exemple d’opiacé fort ?
Morphine et dérivés. (Fentanyl, hydromorphone, …)
Exemple d’opiacé faible ?
Tramadol (codéine retirée du marché).
Exemples de non-opiacés ? (à connaître)
Ibuprofène, paracétamol, novaminsulfone.
Antalgiques les plus utilisés en Suisse?
AINS et paracétamol
Sur quoi agissent les AINS ?
Ils bloquent la synthèse des prostaglandines en inhibant les cyclooxygénases (COX).
Expliquer mode d’action des AINS → voie de sécrétion des prostaglandines
Inflammation → ac arachidonique libéré de bicouche lipidique via estérification par phospholipase A2
ac arachidonique transformé en moléc de classe des prostanoïdes par cyclo-oxygénase (COX)
AINS inhibent activités de l’enz COX → bloquage de synthèse des prostanoïdes → bloquage des leur actions biologiques
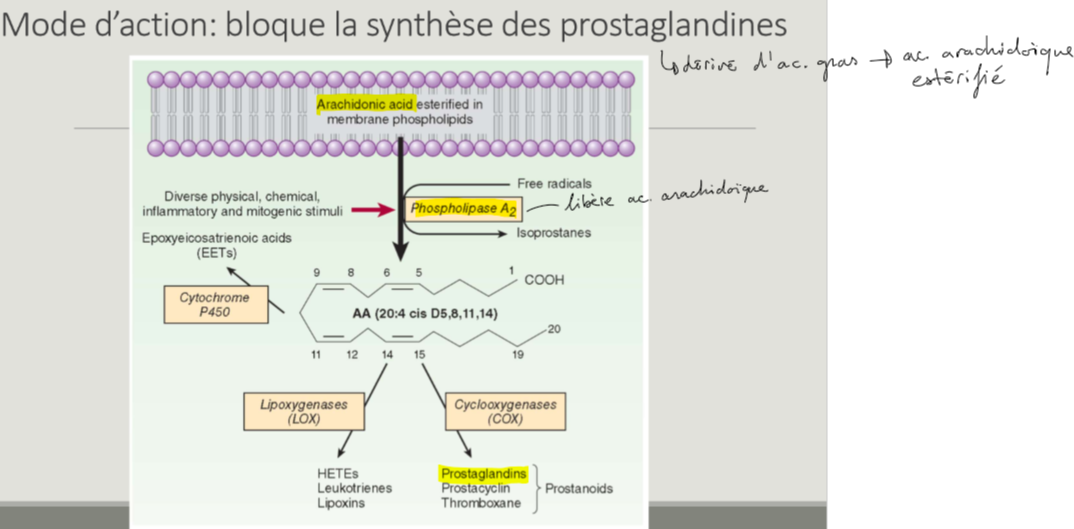
Dif classes de prostanoïdes ?
prostaglandines
prostacycline
thromboxane
Actions biologiques des protanoïdes ?
vasoconstriction
vasodilatation
oedème
chimiotaxie, adhésion leucocytaire
augmentation de perméabilité vasculaire
douleur et hyperalgie
chaleur locale + fièvre systémique

(Quels sont les 3 prostanoïdes principaux et leurs rôles ?)
(PGI2 : vasodilatateur, inhibe agrégation plaquettaire, hyperalgésiant.
TXA2 : vasoconstricteur, pro-agrégant.
PGE2 : vasodilatateur, hyperalgésiant, augmente perméabilité vasculaire.)
Effets désirables des AINS ? Comment ont-ils ces effets?
Antalgiques, antipyrétiques, anti-inflammatoires, anti-agrégants.

Comment obtient-on un effet antalgique?
AINS = baisse de production de PGE → baisse de phosphorylation de canaux sodique → moins de dépolarisation → moins d’excitation au niv de terminaison nerveuse → baisse de sensation de douleur
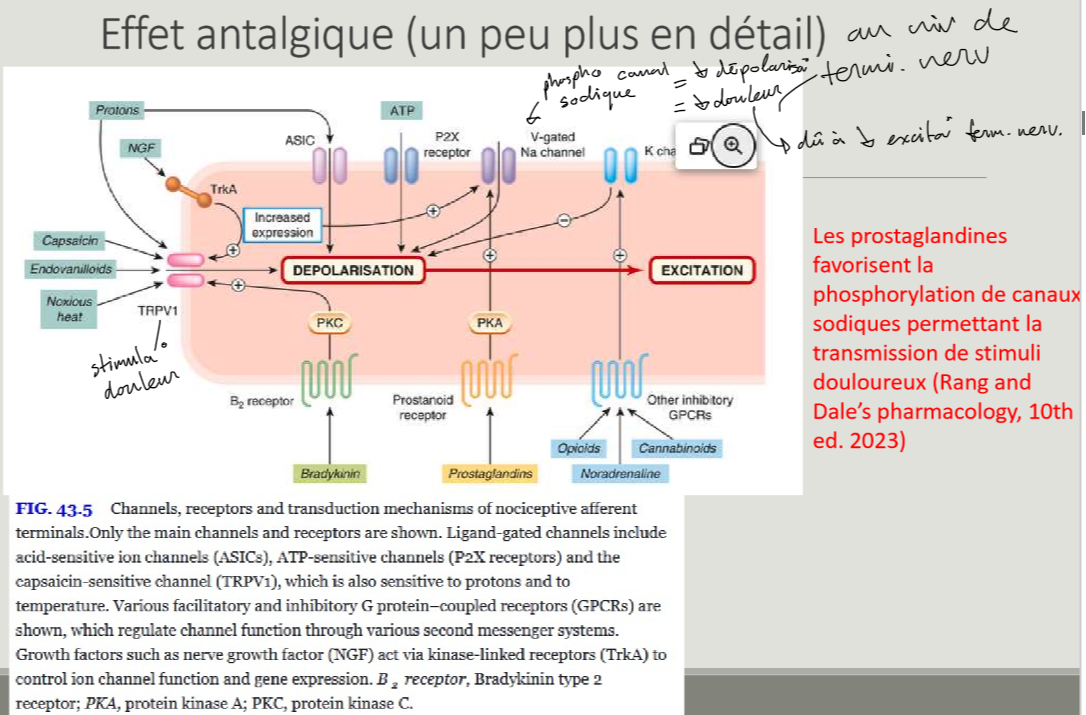
Effet analgésique dépend de …
…la dose administrée.
Plus dose est élevée plus le NNT est faible

Les 2 types de formulations efficaces pour AINS
par voie orale
formulation topique
Pourquoi les fractures sont-elles très douloureuses?
Le tissu osseux synthétise une grande quantité de prostaglandines → lésion orthopédique = augm PGE libérées = augm douleur
Que réflètent les effets indésirables des AINS? Quels sont les tissus les plus touchés?
Réflètent rôle des prostaglandines au niveau de certains tissus
gastro-intestinaux
rénal
cardiovasculaire
(pulmonaire, peau, foie)
Effets indésirables gastro-intestinaux ? Pk?
Dyspepsie, ulcères, perforations, hémorragies.
surtout COX1 respo des sécrétions

Effets indésirables rénaux ? Pk?
Risque d’œdème rénal, surtout chez personnes âgées, déshydratées, cardiaques.

Effets indésirables cardiovasculaires ? Pk?
HTA, insuffisance cardiaque, ischémie, thrombose, arythmie.

Effets indésirables pulmonaires ? Pk?
Bronchospasmes chez certains patients.

Différences COX-1 vs COX-2 ? Mode d’action AINS // COX ?
COX-1 : constitutive, gastro-protection, TXA2 (pro-agrégant).
COX-2 : inductible par cytokines, inflammation/douleur/fièvre, PGI2 (anti-agrégant, vasodilatateur).

Exemple d’AINS non-spécifique ?
Aspirine, ibuprofène, novaminsulfone.
Exemple d’AINS COX-2 sélectif ?
Célécoxibe (rofécoxibe retiré du marché).
Avantage célécoxibe ? Pourquoi administre-t-on des AINS COX2-sélectifs?
Faible toxicité gastrique.
COX 2 est non-constitutive, produite qu’en cas d’inflammation → moins d’effet 2nd sur gastro-intest + rénale
Inconvénient célécoxibe ? Pk?
Risque accru de thromboses. → risques cardiovasculaire
diminution de prostacycline ayant rôle anti-agrégant → augm de thrombose
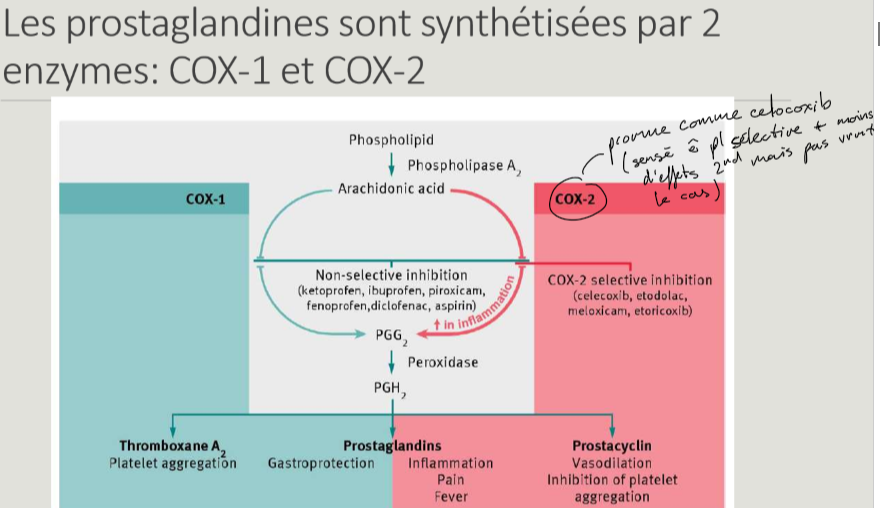
Prostaglandines principalement synthétisées par COX 1? COX 2?
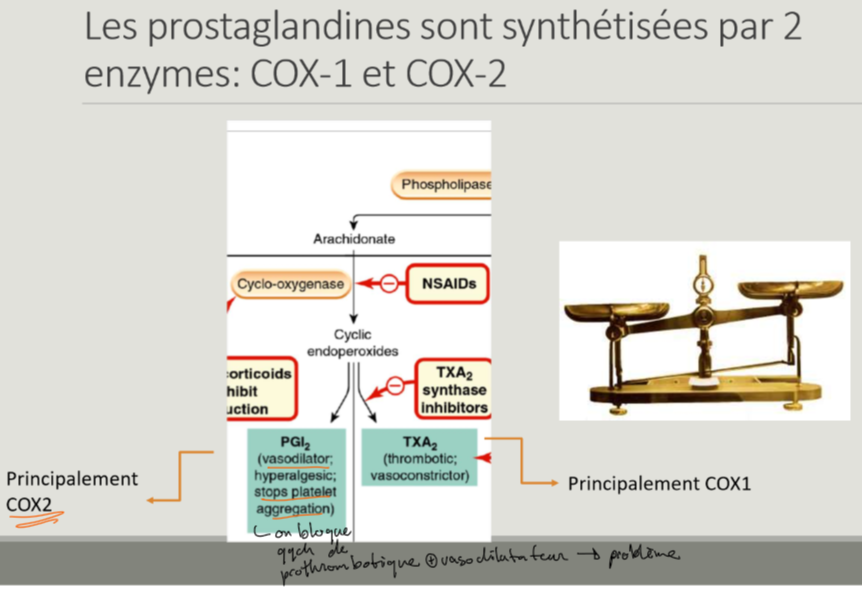
Quels médicaments inhibent surtout COX1 et quels autre inhibent COX2?
inhibition COX1
aspirine, ibuprofène
inhibition COX2
celecoxib
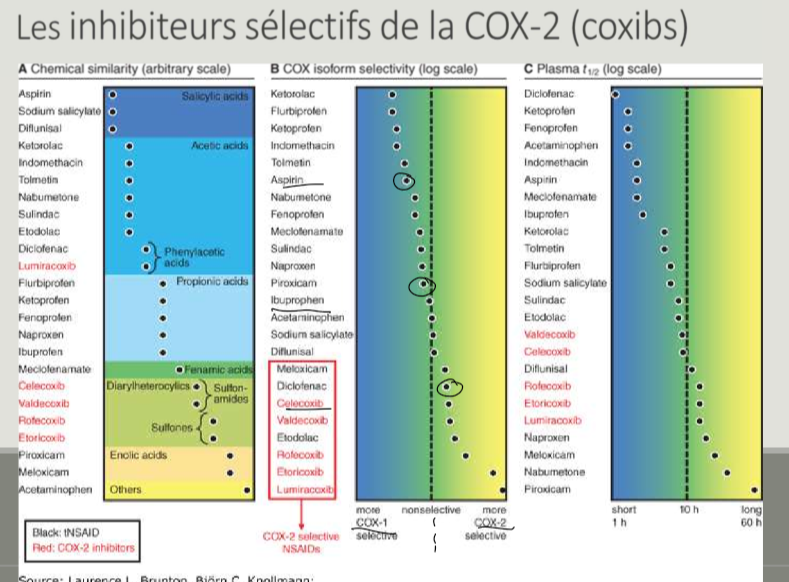
Controverse avec celecoxib?
inhibe COX2
bien pour GI car moins d’effets 2nd ds cette région
mauvais pour cardiovasc car prothrombotique
effets indésirables rénaux?
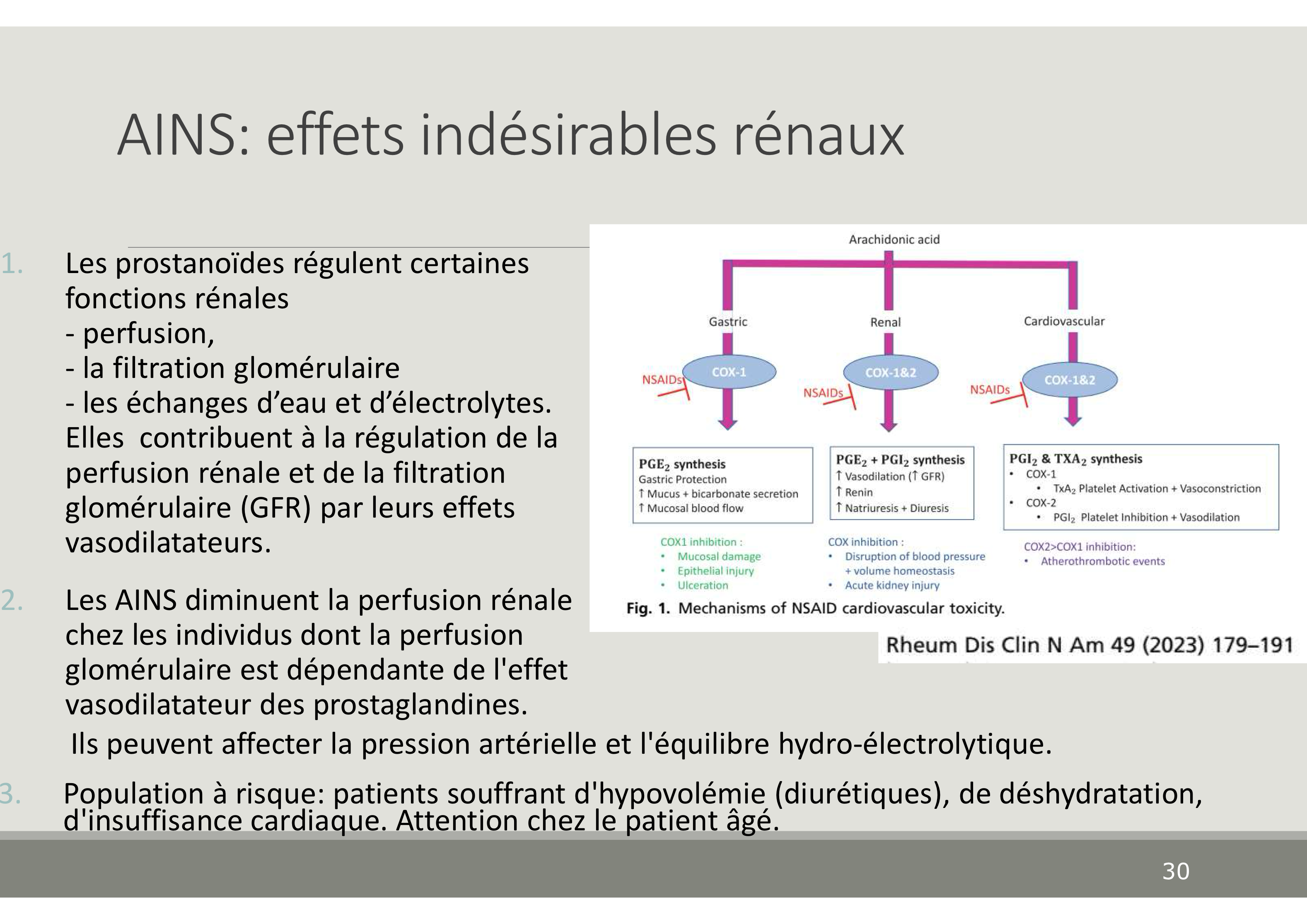
résumé 3 effets indésirables principaux des AINS
Pk novaminesulfone (novalgine) controversée?

Propriétés du paracétamol ?
Antalgique + antipyrétique. Pas anti-inflammatoire, pas anti-agrégant. Pas un AINS … voir photo

modes d’action proposés pour paracétamol

résumé mode d’action analgésique paracétamol
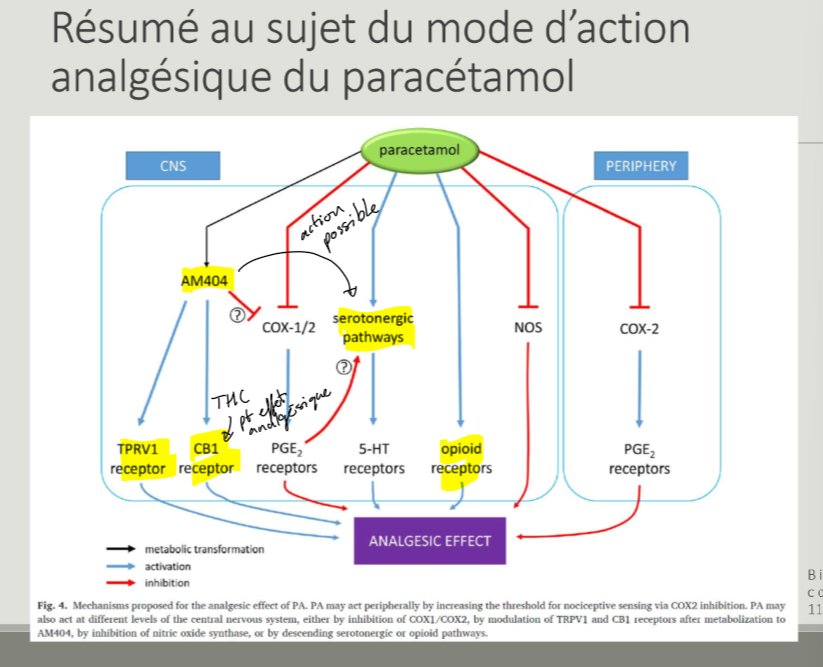
Paracétamol agit sur quel récepteur endocannabinoïde et quel effet?
agit sur récept CB1 (cannabinoïdes de type 1)
effet analgésique
pk importance du métabolite AM404 + agit sur quel canal?
paracétamol métabolisé en AM404 dans le cerveau + augmente activité de voie serotoninergique descendante
sur canal sodique
Toxicité du paracétamol ?
Hépatotoxique à forte dose (NAPQI via CYP450).
à c de production de NAPQI hépatotoxique → lors du métabolisme du paracétamol ds foie
surdosage paracétamol → pas asz de glutathione (moléc protectice du foie) pour neutraliser tous le NAPQI produit
Antidote au surdosage de paracétamol ?
N-acétylcystéine (Solmucol).
Dose maximale recommandée ?
4 g/jour.
2g/jour pour les personnes ayant facteurs de risques
effets indésirables paracétamol pour prise de hautes doses à long terme?
saignement + ulcération gastrique surtout chez pat âgés
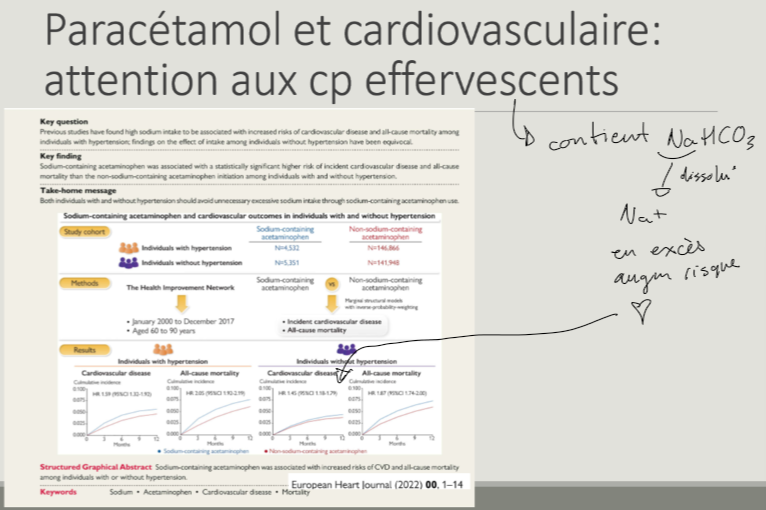
paracétamol effervescents dangereux car —> voir photo
danger pour patients qui consomment bcp d’alcool
désinfectant vs antiseptique vs stérilisation?
désinfectant et antiseptique = réduire nombre de microorganismes
stérilisation = inhiber ou tuer les microorganismes
Différence désinfectant vs antiseptique ?
Désinfectant : objets/surfaces inertes + peau et muqueuses
Antiseptique : seulement tissus vivants (peau, muqueuses, plaies).

qu’est-ce qu’on qualifie de désinfectant?
activité d’un désinfectant = réduction du nb de microorganismes de 10^5

Quelles bactéries sont résistantes aux désinfectants ?
Certaines mycobactéries, spores.
Quels virus sont sensibles/résistants aux désinfectants ?
Sensibles : virus enveloppés (HIV, HBV, SARS-CoV-2).
Résistants : virus non-enveloppés (entérovirus).
sensibilité de divers microorganismes?
coccidia = parasite

Quels désinfectants sont les plus efficaces ?
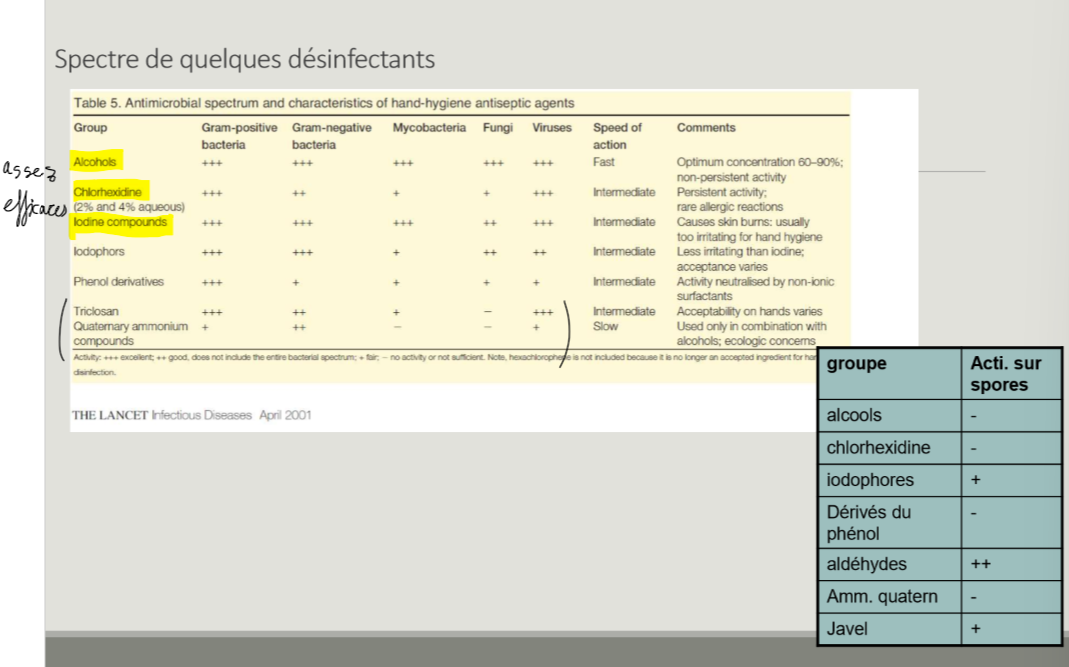
Mode d’action …
spectre d’activité ……
dépend de présence de biofilm, mode d’action, concentration utilisée et formulation + composition du produit
Deux types de résistance bactérienne aux désinfectants ?
Intrinsèque (innée : mycobactéries, spores).
Extrinsèque (acquise après exposition prolongée).
Exemple de résistance croisée ?
MRSA résistant à la gentamycine → aussi plus résistant à la chlorhexidine.
Recommandations pour limiter résistance aux désinfectants ?
Ne pas les utiliser inutilement.
Employer antiseptiques à large spectre.
Respecter modalités d’application (nettoyage préalable, 30 s).
Un désinfectant peut-il être contaminé ?
Oui, plusieurs cas rapportés (ne remplace pas une stérilisation finale).
classification des antiseptiques selon quoi?
en fonction de leur:
activité
fongicides, virucides, “tuberculocides“
, “mycobactéricides“ et sporicides
utilisation
matériel, surface, peau saine ou lésée
mode d’action
… voir slide
3 exemples d’antiseptiques à connaître
ethanol, PVP-iode, chlorhexidine