funzioni tubulari e endocrine del rene
1/21
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced | Call with Kai |
|---|
No analytics yet
Send a link to your students to track their progress
22 Terms
Descrivi i processi fondamentali dei tubuli renali (riassorbimento e secrezione), le vie di passaggio, le forze coinvolte e le caratteristiche generali del riassorbimento nel Tubulo Prossimale (inclusa la relazione tra Sodio e consumo di Ossigeno).
• Processi fondamentali:
• Riassorbimento: Trasferimento di liquidi/soluti dal lume tubulare ai capillari peritubulari (processo quantitativamente più rilevante: 178,5 L recuperati su 180 L filtrati al giorno).
• Secrezione: Processo inverso. Entrambi richiedono energia fornita principalmente dalla pompa Na+/K+ ATPasi.
• Vie di riassorbimento:
• Transcellulare: Passaggio attraverso due membrane (apicale verso il lume, baso-laterale verso l'interstizio).
• Paracellulare: Passaggio tra cellula e cellula (non coinvolge le membrane).
• Forze di Starling: Il riassorbimento è favorito da una pressione netta di filtrazione negativa (circa -15 mmHg) nei capillari peritubulari, calcolata sommando pressione idrostatica e colloido-osmotica di capillari e interstizio.
• Caratteristiche del Tubulo Prossimale:
• Riassorbe circa il 67% di sodio e acqua in modo proporzionale. Alla fine del tubulo il liquido rimane iso-osmotico rispetto al plasma.
• Cellule con orletto a spazzola molto sviluppato, giunzioni serrate lasse (favoriscono via paracellulare) e acquaporine costitutive.
• Il motore del Sodio e Consumo di O2:
• Il Na+ entra per simporto/antiporto ed è espulso dalla pompa Na+/K+.
• Il rene consuma O2 a un ritmo doppio rispetto al cervello. Questo consumo ha una dipendenza lineare col riassorbimento del sodio: maggiore è il riassorbimento, maggiore è l'utilizzo di O2.
• Il riassorbimento del Na+ crea un gradiente elettrochimico che guida passivamente l'acqua per osmosi e altre molecole per trascinamento del solvente (solvent drag).
Spiega i meccanismi di riassorbimento di Urea, Cloro e la regolazione del Potassio nel tubulo prossimale, focalizzandoti sul concetto di "solvent drag".
• Solvent Drag (Trascinamento del solvente): Meccanismo passivo che sfrutta il flusso osmotico dell'acqua (seguito al riassorbimento di Na+) per favorire il riassorbimento di soluti senza trasportatori attivi specifici (via paracellulare).
• Riassorbimento Urea:
• Non ha un trasportatore attivo. Inizialmente rimane nel lume, ma col riassorbimento dell'acqua la sua concentrazione luminale aumenta.
• Questo gradiente permette al 50% dell'urea filtrata di diffondere passivamente (grazie anche al solvent drag) nel tubulo prossimale. (In seguito può essere secreta nell'ansa e riassorbita nel dotto collettore).
• Riassorbimento Cloro (Cl-):
• Il riassorbimento di Na+ (cariche positive tirate via) crea un potenziale luminale negativo.
• Questo gradiente elettrico spinge il Cl- a uscire passivamente attraverso la via paracellulare (riassorbimento indiretto).
• Regolazione del Potassio (K+):
• Riassorbito nel tubulo prossimale: il riassorbimento del Cl- nella seconda parte del tubulo genera un potenziale positivo che favorisce l'assorbimento passivo di K+, Ca2+ e Mg2+.
• Secrezione attiva: Il rene può secernere K+ in base alla dieta. Se l'introito è alto la secrezione aumenta; in deficit viene trattenuto. In acidosi la secrezione diminuisce, in iperkaliemia aumenta.
Esponi in modo completo il riassorbimento del glucosio (trasportatori specifici), il concetto di soglia renale e le conseguenze della saturazione dei trasportatori (Diabete, poliuria, diuresi osmotica).
• Meccanismo di riassorbimento: Filtrato liberamente e riassorbito al 100% nel tubulo prossimale via trasportatori SGLT (simporto Na+/glucosio) e proteine GLUT (diffusione facilitata).
• 1° parte del tubulo: SGLT2 (apicale, 1 glucosio+1 sodio) e GLUT2 (baso-laterale). Alta capacità, bassa affinità. Riassorbe il 90%.
• Parte terminale: SGLT1 (apicale, 1 glucosio+2 sodio) e GLUT1 (baso-laterale). Bassa capacità, alta affinità. Riassorbe il 10%.
• Iperglicemia/Diabete e Saturazione:
Nel grafico si vede:
1. La Linea Gialla: Il Carico Filtrato
Rappresenta quanto glucosio passa dal sangue al tubulo renale attraverso il filtro glomerulare.
• Comportamento: È una retta perfetta. Perché? Perché il glucosio è una molecola piccola e viene filtrata liberamente. Più ne hai nel sangue (asse X), più ne ritrovi nel filtrato (asse Y).
• Equazione: {Carico Filtrato} = {VFG} x [Glucosio_plasma]
2. La Linea Rossa: Il Riassorbimento
Rappresenta quanto glucosio il rene riesce a riportare nel sangue tramite i trasportatori SGLT.
• Fase iniziale: Fino a circa 200 mg/dl (soglia plasmatica), la linea rossa segue quella gialla. Significa che il rene riassorbe il 100% dello zucchero filtrato.
• Il Plateau (T_m): A un certo punto (intorno a 375 mg/min di carico), la linea diventa piatta. Questo è il Trasporto Massimo (T_m). Tutti i trasportatori sono occupati. Anche se aumenti lo zucchero nel sangue, il rene non può riassorbirne di più.
3. La Linea Verde: L'Escrezione
Rappresenta il glucosio che finisce nell'urina (glicosuria).
• Fino alla soglia: L'escrezione è zero.
• Dopo la soglia: Quando il carico filtrato supera la capacità di riassorbimento, l'eccesso finisce nelle urine. Dopo il plateau rosso, la linea verde sale parallelamente a quella gialla: tutto il glucosio in più che viene filtrato viene buttato fuori.
Concetti Fondamentali nel Grafico
• Soglia Plasmatica (180-200 mg/dl}): È il valore nel sangue oltre il quale lo zucchero comincia a comparire nelle urine.
• Lo "Splay" (Arrotondamento): La linea rossa e quella verde non fanno un angolo netto ma una curva perché:
1. I trasportatori hanno un'affinità che non è infinita.
2. Non tutti i milioni di nefroni sono identici; alcuni raggiungono la saturazione un po' prima di altri.
• Intervallo Fisiologico (Area Grigia): l'intervallo normale di glicemia è molto a sinistra nel grafico. In condizioni normali, siamo lontanissimi dal saturare i trasportatori: il rene è "progettato" per non perdere mai nemmeno una molecola di glucosio, data la sua importanza energetica.
In sintesi: I trasportatori si saturano → il glucosio non è tutto riassorbito → Glicosuria.
• Effetto osmotico: Alte concentrazioni di glucosio luminale trattengono acqua nel tubulo.
• Poiché si riassorbe meno acqua rispetto al Na+, si crea un gradiente che favorisce il retroflusso passivo di sodio dall'interstizio al lume.
• Risultato (Diuresi osmotica): Diminuisce il riassorbimento sia di acqua che di Na+. Aumenta l'escrezione urinaria (Poliuria) e consegue Polidipsia (aumento della sete).
![<p><span>• </span><strong><span>Meccanismo di riassorbimento:</span></strong><span> Filtrato liberamente e riassorbito al 100% nel tubulo prossimale via trasportatori SGLT (simporto Na+/glucosio) e proteine GLUT (diffusione facilitata).</span></p><p><span>• </span><strong><span>1° parte del tubulo:</span></strong><span> SGLT2 (apicale, 1 glucosio+1 sodio) e GLUT2 (baso-laterale). Alta capacità, bassa affinità. Riassorbe il 90%.</span></p><p><span>• </span><strong><span>Parte terminale:</span></strong><span> SGLT1 (apicale, 1 glucosio+2 sodio) e GLUT1 (baso-laterale). Bassa capacità, alta affinità. Riassorbe il 10%.</span></p><p><span>• </span><strong><span>Iperglicemia/Diabete e Saturazione:</span></strong></p><p><span>Nel grafico si vede:</span></p><p><span><strong><span>1. La Linea Gialla: Il Carico Filtrato</span></strong></span></p><p><span><span>Rappresenta quanto glucosio passa dal sangue al tubulo renale attraverso il filtro glomerulare.</span></span></p><p><span><span>• </span><strong><span>Comportamento:</span></strong><span> È una retta perfetta. Perché? Perché il glucosio è una molecola piccola e viene filtrata liberamente. Più ne hai nel sangue (asse X), più ne ritrovi nel filtrato (asse Y).</span></span></p><p><span><span>• </span><strong><span>Equazione:</span></strong><span> {Carico Filtrato} = {VFG} x [Glucosio_plasma]</span></span></p><p><span><strong><span>2. La Linea Rossa: Il Riassorbimento</span></strong></span></p><p><span><span>Rappresenta quanto glucosio il rene riesce a riportare nel sangue tramite i trasportatori </span><strong><span>SGLT</span></strong><span>.</span></span></p><p><span><span>• </span><strong><span>Fase iniziale:</span></strong><span> Fino a circa </span><strong><span>200 mg/dl</span></strong><span> (soglia plasmatica), la linea rossa segue quella gialla. Significa che il rene riassorbe il 100% dello zucchero filtrato.</span></span></p><p><span><span>• </span><strong><span>Il Plateau (</span></strong><span>T_m</span><strong><span>):</span></strong><span> A un certo punto (intorno a 375 mg/min di carico), la linea diventa piatta. Questo è il </span><strong><span>Trasporto Massimo (</span></strong><span>T_m</span><strong><span>)</span></strong><span>. Tutti i trasportatori sono occupati. Anche se aumenti lo zucchero nel sangue, il rene non può riassorbirne di più.</span></span></p><p><span><strong><span>3. La Linea Verde: L'Escrezione</span></strong></span></p><p><span><span>Rappresenta il glucosio che finisce nell'urina (</span><strong><span>glicosuria</span></strong><span>).</span></span></p><p><span><span>• </span><strong><span>Fino alla soglia:</span></strong><span> L'escrezione è zero.</span></span></p><p><span><span>• </span><strong><span>Dopo la soglia:</span></strong><span> Quando il carico filtrato supera la capacità di riassorbimento, l'eccesso finisce nelle urine. Dopo il plateau rosso, la linea verde sale parallelamente a quella gialla: tutto il glucosio in più che viene filtrato viene buttato fuori.</span></span></p><p><span><strong><span>Concetti Fondamentali nel Grafico</span></strong></span></p><p><span><span>• </span><strong><span>Soglia Plasmatica (</span></strong><span>180-200 mg/dl}</span><strong><span>):</span></strong><span> È il valore nel sangue oltre il quale lo zucchero comincia a comparire nelle urine. </span></span></p><p><span><span>• </span><strong><span>Lo "Splay" (Arrotondamento):</span></strong><span> La linea rossa e quella verde non fanno un angolo netto ma una curva perché:</span></span></p><p><span><span>1. I trasportatori hanno un'affinità che non è infinita.</span></span></p><p><span><span>2. Non tutti i milioni di nefroni sono identici; alcuni raggiungono la saturazione un po' prima di altri.</span></span></p><p><span><span>• </span><strong><span>Intervallo Fisiologico (Area Grigia):</span></strong><span> l'intervallo normale di glicemia è molto a sinistra nel grafico. In condizioni normali, siamo lontanissimi dal saturare i trasportatori: il rene è "progettato" per non perdere mai nemmeno una molecola di glucosio, data la sua importanza energetica.</span></span></p><p><span><strong><span>In sintesi:</span></strong><span> </span></span><span>I trasportatori si saturano → il glucosio non è tutto riassorbito → Glicosuria.</span></p><p><span>• </span><strong><span>Effetto osmotico:</span></strong><span> Alte concentrazioni di glucosio luminale trattengono acqua nel tubulo.</span></p><p><span>• Poiché si riassorbe meno acqua rispetto al Na+, si crea un gradiente che favorisce il </span><strong><span>retroflusso passivo di sodio</span></strong><span> dall'interstizio al lume.</span></p><p><span>• </span><strong><span>Risultato (Diuresi osmotica):</span></strong><span> Diminuisce il riassorbimento sia di acqua che di Na+. Aumenta l'escrezione urinaria (Poliuria) e consegue Polidipsia (aumento della sete).</span></p>](https://assets.knowt.com/user-attachments/adbf33f6-defa-42dd-8e1c-168826029597.jpg)
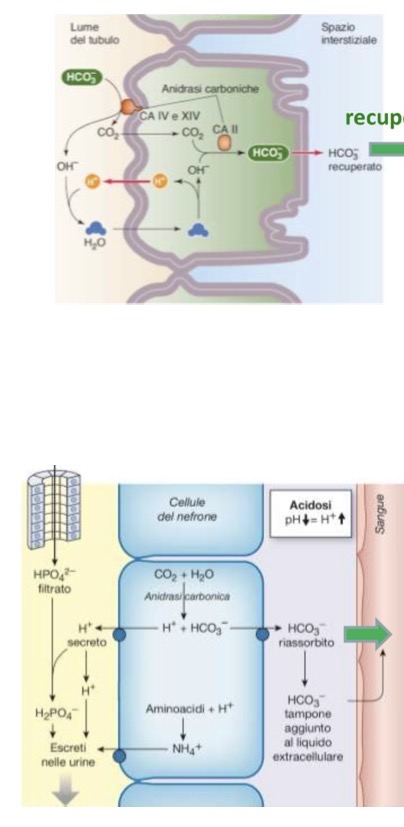
Spiega in modo esaustivo il riassorbimento del Bicarbonato (ruolo dell'anidrasi carbonica) e il meccanismo della sintesi di nuovo bicarbonato in caso di acidosi (inclusi i tamponi urinari).
• Importanza: È il principale tampone extracellulare, essenziale per non sviluppare acidosi metabolica. Non viene riassorbito direttamente nella sua forma originaria (HCO_3^-).
• Riassorbimento:
• Membrana apicale: l'Anidrasi Carbonica IV scinde il bicarbonato in CO_2 e OH^-.
• Antiporto Na+/H^+: secerne attivamente H^+ nel lume, che si combina con OH^- formando acqua. La CO_2 attraversa liberamente la membrana ed entra nella cellula.
• Dentro la cellula: l'Anidrasi Carbonica II ricombina CO_2 e acqua formando nuovo bicarbonato e H^+.
• Il bicarbonato esce dalla membrana basolaterale via co-trasporto Na+/HCO_3^- verso il sangue.
• Sintesi "ex novo" (Clearance negativa):
• In acidosi metabolica i reni secernono ioni H^+ nel lume che si legano a tamponi urinari (fosfato monobasico HPO_4^{2-} e ammoniaca NH_3).
• Per ogni H^+ secreto che si lega a questi tamponi (e viene escreto), si genera un nuovo HCO_3^- intracellulare che viene rilasciato nel sangue.
• Questo evita la perdita di bicarbonato e ne produce di nuovo. In acidosi si ha una clearance negativa (ne viene aggiunto al plasma più di quanto filtrato).
Come vengono gestiti dal nefrone gli amminoacidi, i peptidi, le proteine (grandi e piccole) e il Calcio nei vari tratti del tubulo?
• Amminoacidi e Peptidi: Quasi completamente riassorbiti (99%) nel tubulo prossimale tramite trasportatori Na+-dipendenti. I peptidi (completamente riassorbiti) non devono essere nelle urine.
• Proteine:
• Grandi (immunoglobuline): Non filtrate. Se barriera è danneggiata passano e causano proteinuria.
• Piccole (albumina, ormoni): Filtrate in piccola quantità. Riassorbite tramite endocitosi mediata da recettori per recuperarle. Se il tubulo è danneggiato, non si riassorbono pur essendoci filtrazione normale.
• Calcio (Ca2+): Solo il 60% è filtrabile (il resto è legato a proteine/anioni). Dei reni riassorbono il 99% del filtrato (1% escreto).
• Tubulo prossimale (60%): Riassorbito per solvent drag (trascinato con l'acqua).
• Ansa di Henle (25%): Tratto ascendente spesso, via paracellulare favorita dal cotrasportatore NKCC che crea l'ambiente favorevole (i diuretici dell'ansa lo bloccano, causando perdita di calcio).
• Tubulo distale (restante %): Riassorbimento controllato finemente da ormoni (PTH e Vitamina D).
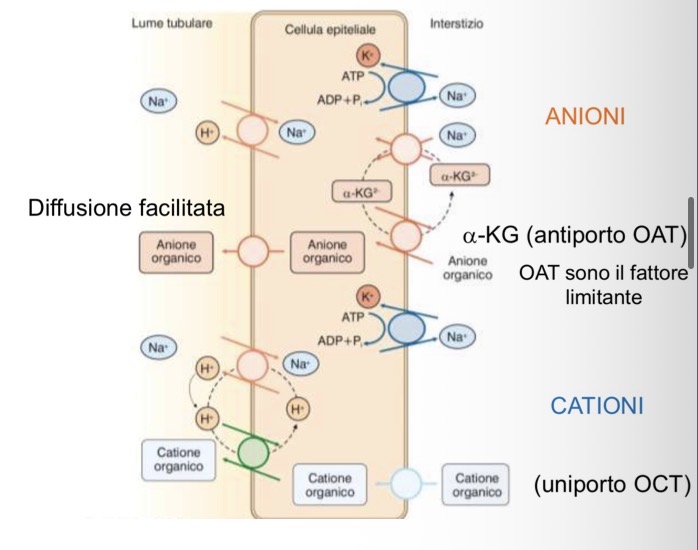
Descrivi i sistemi di secrezione nel tubulo prossimale (OAT, OCT, limiti e competizione) fornendo gli esempi specifici del PAI e dell'Acido Urico.
• Meccanismi di base: Avviene attivamente nel tubulo prossimale per anioni, cationi, farmaci e tossine. Sono sistemi poco specifici, il che porta a competizione e limite dovuto alla saturazione dei trasportatori. Sostenuti dalla pompa Na+/K+.
• OAT (Anioni organici): Scambiati con altri ioni via antiporto basolaterale, entrano nel lume per diffusione facilitata.
• OCT (Cationi organici): Entrano per diffusione facilitata basolaterale, espulsi nel lume per simporto/antiporto.
• Esempio PAI (acido para-aminoippurico):
• A basse concentrazioni è secreto quasi completamente.
• Se la concentrazione aumenta, si satura: l'eliminazione diventa simile a quella di una sostanza solo filtrata (come creatinina).
• Esempio Acido Urico:
• L'uomo manca di uricasi. È complesso: filtrato al 100%, riassorbito 99% nel T. prossimale, poi ne secerne 49% e ne riassorbe il 40%.
• Alla fine solo il 10% viene eliminato. Questa inefficienza causa competizione con altre molecole e rischio di alti livelli ematici (rischio Gotta).
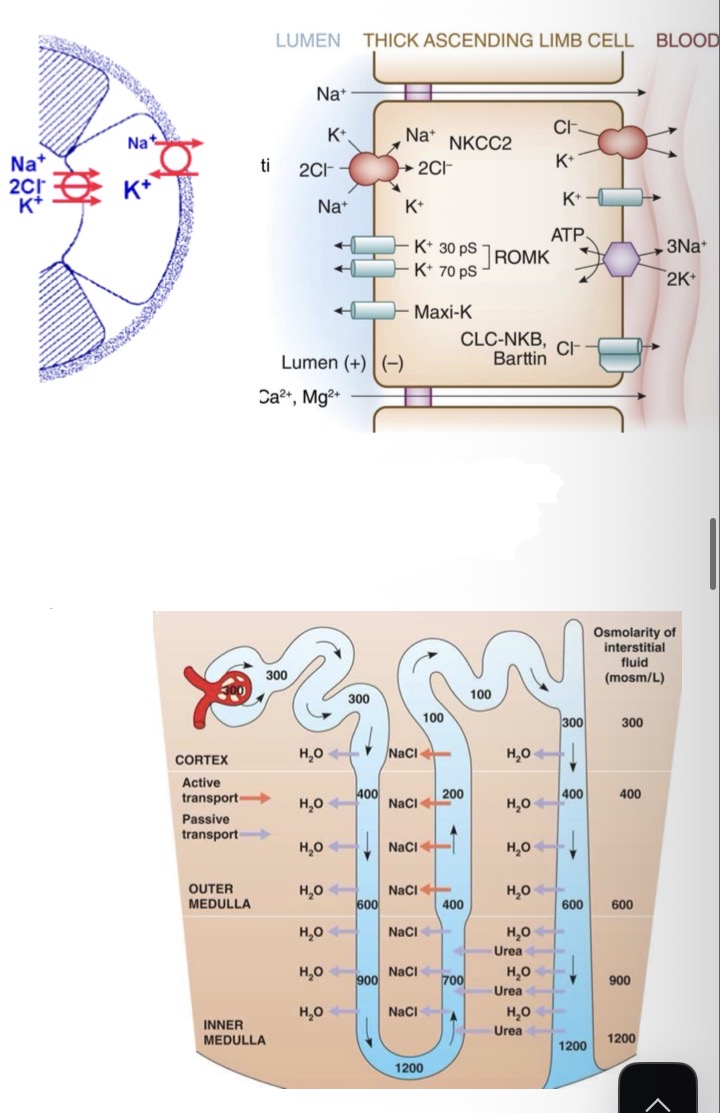
Quali sono le differenze tra branca discendente e ascendente dell'Ansa di Henle? Spiega il funzionamento del co-trasportatore NKCC2 e i meccanismi di moltiplicazione controcorrente (attivo e passivo).
L’ansa di Henle è la porzione più variabile del nefrone ed è l’unico ad essere localizzata nella midollare del rene.
• Branca Discendente: Permeabile all'acqua, NON ai soluti. L'acqua esce per osmosi (l'interstizio è iperosmotico). Il liquido luminale si concentra progressivamente (da 300 a 1200 mOsm/L nella midollare profonda).
• Branca Ascendente: Impermeabile all'acqua, attiva nel trasporto dei soluti. Presenta segmenti sottili (in particolare nelle anse di Henle lunghe, quindi quelle iuxtamidollari) e segmenti spessi.
• Meccanismi di Moltiplicazione: Creano l'iperosmolarità della midollare (quindi dell’interstizio).
• Attivo: Basato su NKCC nell'ansa. Dipende dal numero di segmenti spessi (si riduce con invecchiamento/malattie) e dai trasportatori (inibiti dai diuretici dell'ansa, che rendono urine abbondanti e isosmotici).
• Co-trasportatore NKCC2: Sulla membrana apicale (guidato dal gradiente di Na+). È elettricamente neutro (1 Na+, 1 K+, 2 Cl-).
• Il K+ viene parzialmente rilasciato nel lume (canali ROMK). Questo crea un potenziale trans-tubulare (lume +, interstizio -) che favorisce il riassorbimento paracellulare passivo di Na+, Ca2+, Mg2+ (perché il lume è positivo e quindi escono gli altri ioni positivi). Questo serve per recuperare alcuni ioni.
• Passivo: nei segmenti sottili sia ha riassorbimento passivo di Na e Cl, strettamente dipendente dal comportamento dell'urea (che dipende dalla dieta proteica e sviluppo).
Quindi dopo l’ansa nel lume che va ai tubuli distali esce sempre un liquido iposmotico perché si riassorbe il 25% di sali ma solo il 15% di acqua.
Come viene mantenuta l'iperosmolarità midollare? Spiega il ruolo della distribuzione del flusso renale e la funzione dei Vasa Recta come scambiatori in controcorrente.
• Il problema: L'iperosmolarità creata potrebbe essere dissipata ("lavata via") dal sangue, se l'acqua uscisse dai capillari e i soluti entrassero.
• Sistemi per mantenere l'osmolarità:
1. Distribuzione del flusso renale: Flusso non omogeneo. 90% del sangue è nella corticale; solo il 10% nella midollare (di cui solo 3% nella midollare interna). Il basso flusso limita l'asportazione di soluti e l'immissione di acqua.
2. Vasa Recta (Microcircolo midollare): I capillari che perfondono le anse di Henle hanno forma a forcina.
• Funzionano da scambiatori in controcorrente.
• Discesa: Il sangue assorbe soluti e rilascia acqua nell'interstizio.
• Risalita: Il sangue riassorbe acqua e rilascia soluti.
• Risultato: Esportano soluti in quantità limitata, mantenendo intatta l'iperosmolarità creata dall'Ansa di Henle.
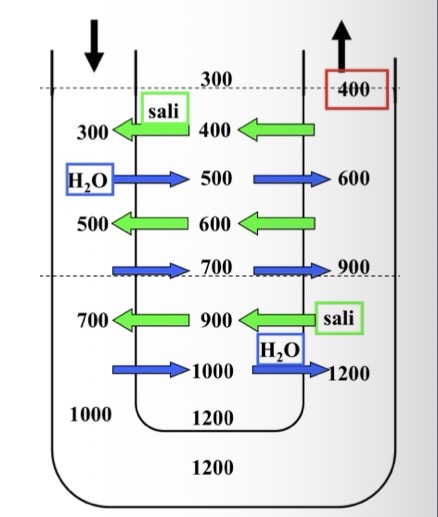
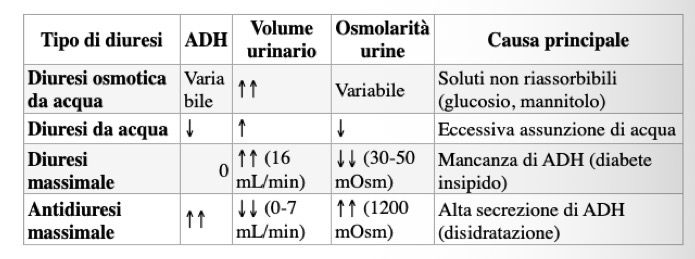
Spiega l'azione dell'ADH nel dotto collettore. Quali sono le cause che portano alla dissipazione dell'iperosmolarità midollare? Differenzia Diuresi Osmotica, Diuresi da Acqua e Diuresi Massimale dell'acqua.
• Dotto collettore e ADH (Antidiuretico):
• Carenza di acqua: L'ADH aumenta permeabilità del collettore all'acqua → riassorbimento → urine concentrate (fino a 1200 mOsm/L). Flusso 0.7 mL/min.
• Abbondanza di acqua: ADH assente → impermeabile all'acqua → urine diluite (50-100 mOsm/L).
• Dissipazione iperosmolarità midollare:
• Aumento perfusione sanguigna: Soluti "lavati via" più velocemente.
• Eccesso di acqua nell'interstizio: Diluisce la midollare. Succede in 3 casi:
1. Diuresi osmotica: (es. glucosio nel diabete o mannitolo). Soluti non riassorbiti trattengono acqua nel tubulo. Più acqua arriva all'ansa, fuoriesce e diluisce l'interstizio.
2. Diuresi da acqua: Eccesso apporto acqua abbassa osmolarità plasmatica → inibisce ADH. Urina molto diluita. Iperosmolarità si riduce leggermente (piccole quantità di acqua riassorbite nel dotto profondo).
3. Diuresi massimale da acqua: Estrema. ADH completamente assente. Si produce urina enormemente diluita (fino a 16 mL/min, 30-50 mOsm/L). Tantissima acqua arriva all'ansa, trasferita all'interstizio e diluisce moltissimo la midollare.
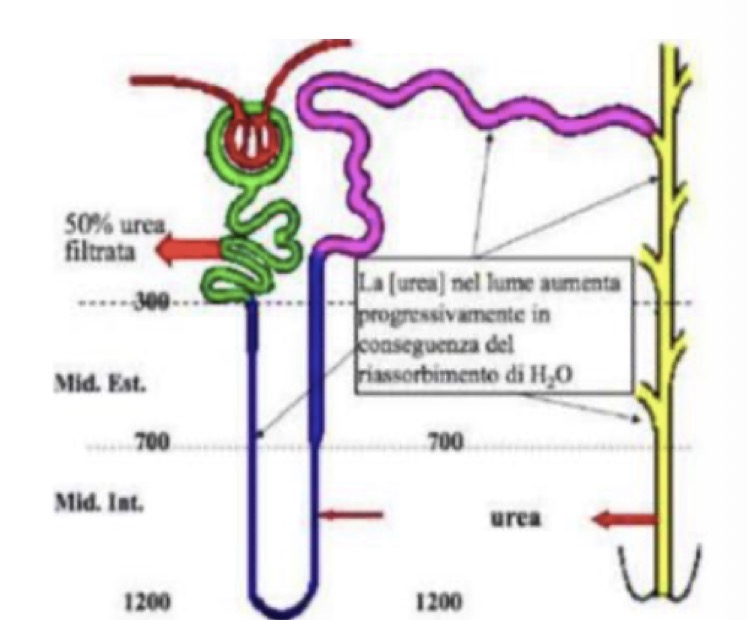
Descrivi il doppio ruolo dell'urea in antidiuresi e come varia la sua clearance in base al bilancio idrico (diuresi vs antidiuresi).
L'urea segue un percorso circolare che la intrappola nella midollare:
• Nel Dotto Collettore Midollare: Sotto l'effetto dell'ormone ADH, l'acqua viene riassorbita. L'urea che resta dentro il tubulo diventa quindi molto concentrata.
• L'uscita nell'interstizio: Nella parte più profonda della midollare, ci sono trasportatori specifici (UT-A1) che lasciano uscire l'urea dal dotto collettore verso l'interstizio.
• Il rientro nell'Ansa: Una volta nell'interstizio, per evitare che l'urea venga portata via dal sangue, essa rientra (secrezione passiva) nelle branche sottili dell'Ansa di Henle.
• Il cerchio si chiude: L'urea risale l'ansa, attraversa il tubulo distale e torna nel dotto collettore, pronta a uscire di nuovo.
Questo così crea il "ricircolo dell'urea", che mantiene alta la concentrazione midollare dandole un ruolo fondamentale nell’Antidiuresi (Urina concentrata per azione ADH).
• Doppio ruolo: Si concentra nell'urina + viene riciclata per mantenere elevata l'osmolarità midollare e trattenere liquidi.
• Clearance dell'Urea (Regola l'osmolarità midollare e volume urinario): È sempre inferiore a quella dell'inulina (non c'è secrezione attiva, ma c'è riassorbimento).
• In Antidiuresi: (basso flusso). Elevato riassorbimento di urea per il ricircolo → si elimina meno urea. Clearance = 50 ml/min (meno della metà del filtrato).
• In Diuresi: (alto flusso). Meno riassorbimento, viene letteralmente sciacquata via. Clearance arriva a 70 ml/min (maggiore che in antidiuresi).
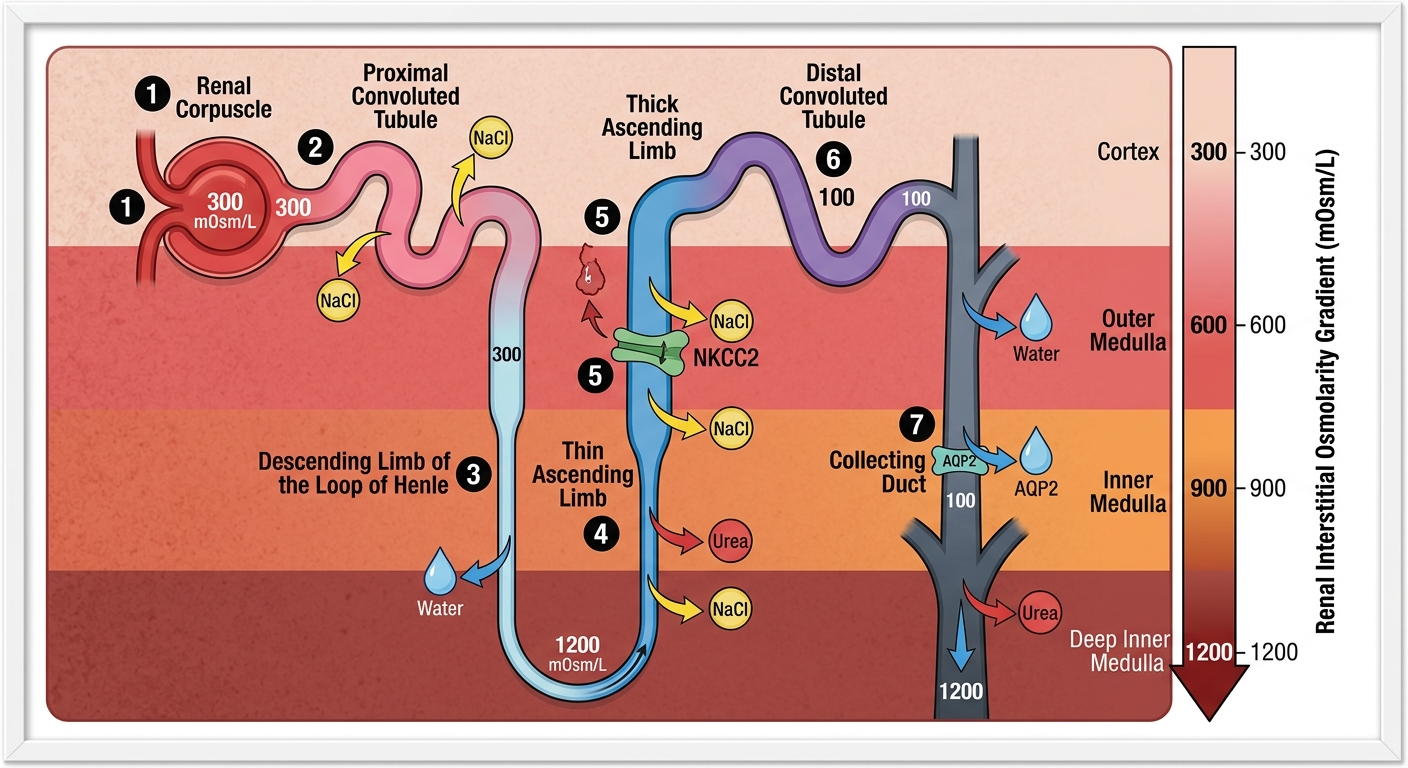
Come varia l'osmolarità lungo le diverse parti del nefrone partendo dai 290 mOsm/L iniziali? Elenca le 5 principali classi di diuretici e il loro bersaglio.
• Variazione dell'Osmolarità:
• Inizia a 290 mOsm/L in capsula di Bowman.
• Tubulo prossimale: Rimane COSTANTE (riassorbimento proporzionale acqua e soluti).
• Ansa discendente: AUMENTA (perdita di sola acqua, si concentra).
• Ansa ascendente: DIMINUISCE (riassorbimento di soli soluti/Na).
• Parte distale/collettore: REGOLATA DALL'ADH (In antidiuresi sale fino a 1200, in diuresi scende a 30).
• Classi di Diuretici:
1. Osmotici: Agiscono per effetto osmotico, poco efficaci.
2. Inibitori dell'anidrasi carbonica: Bloccano lo scambio Na+/H^+ nel tubulo prossimale.
3. Diuretici dell'ansa (es. Lasix): Inibiscono il trasportatore NKCC (molto potenti).
4. Tiazidici: Agiscono sul tubulo distale (usati per l'ipertensione).
5. Risparmiatori di potassio: Bloccano l'aldosterone (es. spironolattone) o i canali ENaC (es. amiloride).
Definisci la Clearance Osmolare e la Clearance dell'Acqua Libera, indicando come si calcolano e le loro differenze chiave nel bilancio omeostatico.
Il flusso urinario totale è la somma di queste due componenti.
• Clearance Osmolare:
• Definizione: Flusso necessario per eliminare i soluti (Volume di plasma completamente depurato dai soluti nell'unità di tempo). In parole più semplici, la clearance osmolare ti dice quanto volume di urina il rene dovrebbe produrre per eliminare quei soluti se l'urina fosse esattamente uguale al plasma (cioè isosmotica).
• Calcolo: (Flusso urinario x concentrazione osmolare urine) / concentrazione osmolare plasmatica.
• Regolazione: Influenzata dai meccanismi natriuretici (che la alzano) e antinatriuretici (che l'abbassano). NON è influenzata dall'ADH.
• Clearance dell'Acqua Libera:
• Definizione: Quota di urina che contiene solo acqua, senza soluti. Serve a mantenere costante l'osmolarità plasmatica.
• Calcolo: Si calcola sottraendo la clearance osmolare dal flusso urinario totale.
• Regolazione: Totalmente controllata dall'ADH a livello del dotto collettore.
• Sintesi: Il rene bilancia l'escrezione di soluti (clearance osmolare) e di acqua pura (acqua libera, via ADH) per mantenere stabile l'omeostasi e il bilancio idrico.
Quali sono i fondamenti dell'equilibrio acido-base (pH, meccanismi di compenso) e come si calcola il bilancio del carico acido giornaliero che il rene deve gestire?
• Definizione di pH: Il pH è l'inverso del logaritmo della concentrazione di ioni H+ (pH = -\log[H+]). Il pH fisiologico medio è 7,4 (sangue arterioso). Varia in altri compartimenti: sangue venoso e liquido extracellulare 7,35; liquido intracellulare tra 6 e 7,4; stomaco <1; urina tra 4,5 e 8 (in media circa 6).
• Meccanismi di compenso: Per mantenere il pH costante, l'organismo usa tre sistemi:
1. Sistemi tampone: Tampone bicarbonato (principale extracellulare) e tamponi non bicarbonato (fosfato, o proteine come l'emoglobina negli eritrociti).
2. Compenso polmonare: Regola il pH eliminando CO2 (acido volatile) tramite la ventilazione alveolare, impedendo l'accumulo di H+.
3. Compenso renale: Più lento ma molto più preciso e duraturo. È l'unica sede in grado di smaltire acidi non volatili derivanti da proteine (zolfo e fosforo), acido urico, ossalato o ossidazioni incomplete (che non possono diventare CO2 gassosa).
• Bilancio del carico acido giornaliero:
• Dieta: Introduce 20 mmol/die di acidi. Le feci fanno perdere 10 mmol di basi. Il carico acido netto alimentare è 30 mmol/die.
• Metabolismo: Produce 15.000 mmol/die di CO2 (eliminata dai polmoni) e 40 mmol/die di acidi non volatili.
• Totale Renale: Il rene deve eliminare in totale 70 mmol/die di acidi non volatili (30 dieta + 40 metabolismo).
• Il compito del rene: Ogni giorno vengono filtrati 4320 mmol/die di bicarbonato (24 mM plasmatico x 180 L/die di VFG). Per non esaurire i tamponi ed evitare l'acidosi metabolica, il rene deve:
1. Riassorbire tutto il bicarbonato filtrato (4320 mmol).
2. Produrre nuovo bicarbonato (neoformazione) per compensare i 70 mmol/die di acidi non volatili accumulati.
• In totale, il rene secerne 4390 mmol/die di ioni H+ (4320 per il recupero al 98% e 70 per la neoformazione al 2%).
Dove e attraverso quali meccanismi cellulari avviene il riassorbimento del bicarbonato filtrato lungo il nefrone?
• Localizzazione del riassorbimento: Più del 99,9% del bicarbonato filtrato viene recuperato (perdita urinaria <0,01%).
• 80% nel tubulo prossimale.
• 10-15% nel tratto ascendente spesso dell'ansa di Henle e prima parte del tubulo distale.
• 4% nel nefrone distale (regolazione fine). Qui le cellule intercalate alfa secernono H+ e riassorbono bicarbonato (in acidosi), mentre le cellule intercalate beta secernono bicarbonato (in alcalosi).
• Trasportatori coinvolti:
• Riassorbimento HCO3-: Cotrasportatore sodio-bicarbonato, scambiatore cloro-bicarbonato.
• Secrezione di H+: Scambiatore sodio-protone, ATPasi protonica, ATPasi potassio-protone.
• Meccanismo cellulare di base (valido per tutti i segmenti):
1. Lo ione H+ viene secreto nel lume tubulare.
2. Nel lume, l'anidrasi carbonica (isoforma IV) scinde l'HCO3- filtrato in CO2 e OH-. L'H+ secreto si lega all'OH- per formare H2O (oppure: H+ e HCO3- formano H2CO3 che si scinde in H2O e CO2).
3. La CO2 entra facilmente nella cellula.
4. All'interno della cellula, l'anidrasi carbonica (isoforma II) unisce la CO2 allo ione ossidrile (OH-) intracellulare formando nuovo HCO3- (oppure: idrata la CO2 formando H2CO3 che si dissocia in H+ e HCO3-).
5. Il bicarbonato così formato viene trasportato nel sangue dalle cellule peritubulari.
• Nota fondamentale: Questo meccanismo garantisce che per ogni H+ secreto venga recuperato un HCO3- filtrato (rapporto 1:1). Se non recuperato tutto, si va in acidosi metabolica.
Come avviene la produzione di "nuovo" bicarbonato tramite il sistema dell'acidità titolabile e da cosa è influenzato?
• Scopo della neoformazione: Riassorbire il carico filtrato non basta. Il rene deve rimpiazzare l'HCO3- consumato per tamponare gli acidi non volatili (70 mmol/die). L'escrezione netta di acido = escrezione di NH_4^+ + acidità titolabile.
• Dove si forma il nuovo bicarbonato: Dei 70 mmol sintetizzati ex novo, 40 mmol si formano nel tubulo prossimale, circa il 5% nella prima parte del tubulo distale e >25% nel dotto collettore (in base alle necessità).
• Meccanismo dell'Acidità Titolabile:
• Utilizza circa 20-30 mmol al giorno degli ioni H+ secreti.
• Sfrutta tamponi non bicarbonato presenti nel filtrato, principalmente il fosfato (HPO_4^{2-}), ma anche urato e creatinina (in base al pH tubulare).
• Lo ione idrogeno (H+) viene secreto nel lume e si lega al tampone (es. HPO_4^{2-} diventa H_2PO_4^-).
• Poiché l'H+ secreto deriva dalla dissociazione dell'acqua intracellulare (con contemporanea formazione di HCO3- grazie all'anidrasi carbonica), questo bicarbonato viene immesso nel liquido extracellulare come nuovo bicarbonato.
• Impatto della Velocità di Filtrazione Glomerulare (VFG):
• Il sistema dell'acidità titolabile è il più sensibile alle variazioni della VFG.
• Se la VFG si riduce, diminuisce il carico filtrato dei tamponi fosfato, riducendo di conseguenza la capacità del rene di eliminare acidi non volatili e limitando la formazione di nuovo bicarbonato.
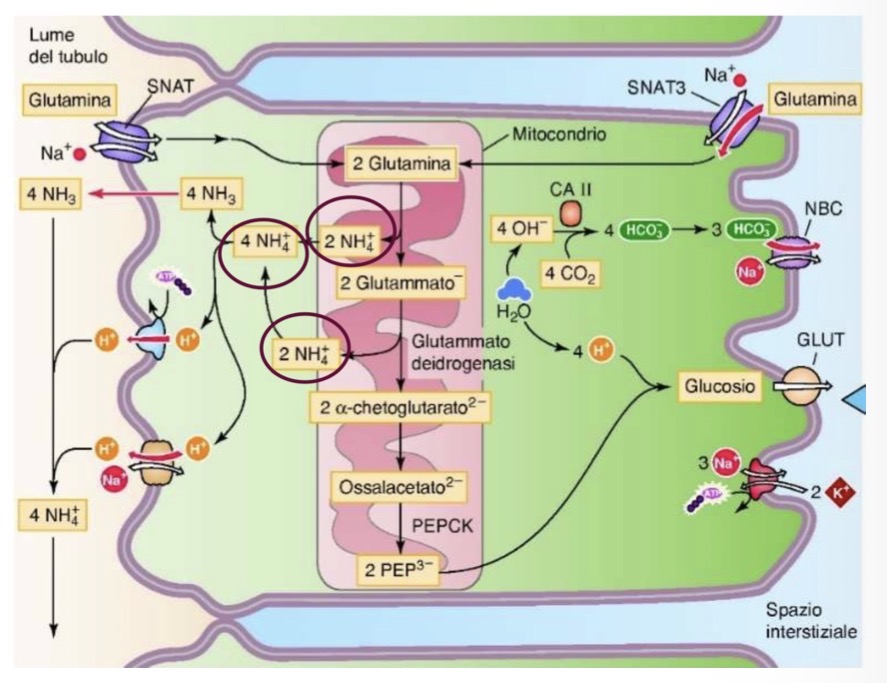
Come funziona il sistema dell'ammonio (ammoniogenesi) per l'eliminazione degli acidi e come viene gestito nei vari tratti del nefrone e regolato?
• Importanza: È il meccanismo più efficace per eliminare acidi senza consumare bicarbonato filtrato, eliminando 40 mmol/die di acido (può arrivare a centinaia in acidosi severa).
• Ammoniogenesi (Tubulo Prossimale):
• Avviene nelle cellule epiteliali prossimali a partire dalla glutammina.
• All'interno dei mitocondri, la glutamminasi converte la glutammina in glutammato e ammonio. La glutammato deidrogenasi trasforma il glutammato in alfa-chetoglutarato (producendo altro ammonio).
• Il metabolismo dell'alfa-chetoglutarato produce glucosio e ioni OH-, che si complessano con CO2 per formare bicarbonato.
• Bilancio: Il metabolismo di 1 molecola di glutammina genera 2 ioni NH_4^+ (secreti nel lume) e 2 ioni HCO_3^- (riassorbiti nel sangue come nuovo bicarbonato).
• Gli NH_4^+ secreti si dissociano in NH_3 e H+. L'NH_3 (ammoniaca) diffonde liberamente nel lume, si lega agli H+ secreti dai trasportatori, formando nuovamente NH_4^+ (ione ammonio) che rimane intrappolato e viene escreto.
• Ansa di Henle e Dotto Collettore:
• Tratto discendente: l'ammonio può essere secreto o riassorbito (prevale secrezione).
• Tratto ascendente spesso: l'ammonio viene riassorbito e accumulato nell'interstizio midollare (ricircolo midollare tramite trasportatori basolaterali che riportano NH_3 e NH_4^+ nelle cellule).
• Dotto collettore: a seconda delle necessità, l'NH_3 viene secreta nel lume, si complessa con H+ e diventa NH_4^+, venendo escreta definitivamente nelle urine.
• Regolazione:
• In Acidosi: Il rene aumenta produzione ed escrezione di NH_4^+. Stimolato da aumento di angiotensina II, cortisolo e secrezione di H+ nelle cellule intercalate. Favorisce l'espressione di proteine per il trasporto di ammoniaca.
• In Alcalosi metabolica: L'eccesso di HCO3- riduce la secrezione di H+ nel tubulo prossimale. Le cellule del dotto collettore (intercalate beta) secernono HCO_3^- nelle urine, aumentando in proporzione rispetto alle cellule alfa.
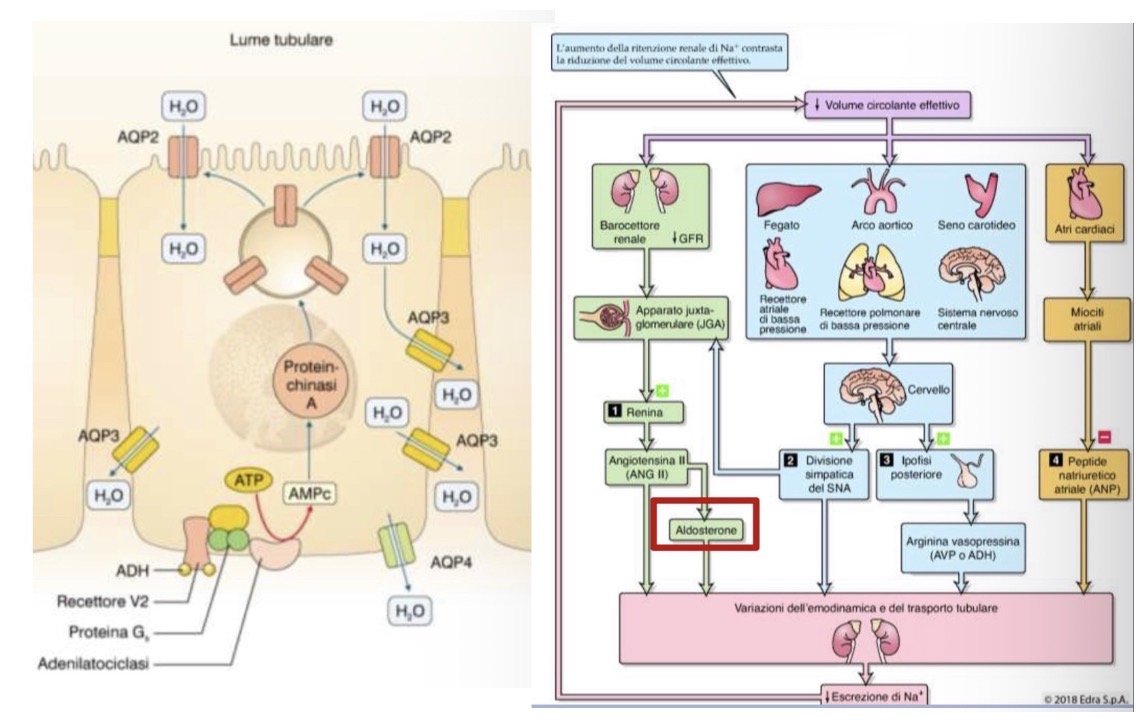
Quali sono i tipi cellulari del tubulo distale e come vengono regolati il riassorbimento facoltativo di acqua (tramite ADH) e di sodio?
• Tipologie cellulari del neurone distale:
• Cellule principali (70%): Agiscono gli ormoni aldosterone e ADH per la regolazione di riassorbimento di sodio, acqua e secrezione di potassio.
• Cellule intercalate (30%): Regolano il pH. Alfa (secernono H+ nel lume, riassorbono HCO3-). Beta (secernono HCO3- nel lume, riassorbono H+).
• L'Ormone Antidiuretico (ADH):
• È un peptide sintetizzato dai neuroni magnocellulari (nuclei sopraottico e paraventricolare dell'ipotalamo) in risposta agli osmocettori (riflesso osmocettivo a carenza d'acqua/aumento osmolarità). Rilasciato dalla neuroipofisi.
• Meccanismo d'azione: Si lega al recettore V2 (membrana basolaterale cellule P di parte distale tubulo e dotto collettore) -> Attiva Proteine G stimolatorie (Gs) -> Aumenta cAMP -> Attiva Proteina Chinasi A (PKA) -> Fosforilazione e traslocazione delle acquaporine-2 (AQP-2) sulla membrana apicale.
• Rende queste zone (normalmente impermeabili) permeabili all'acqua. Nel dotto midollare aumenta anche la permeabilità all'urea (ricircolo per iperosmolarità midollare).
• Secrezione: In euvolemia è proporzionale all'osmolarità. In ipovolemia la secrezione aumenta oltre il normale per trattenere acqua. In ipervolemia la produzione è ridotta. Il riflesso della sete aiuta a ristabilire l'equilibrio idrico.
• Riassorbimento regolato di Na+:
• Essenziale per la volemia e pressione arteriosa.
• Regolato da Fattori antinatriuretici (favoriscono riassorbimento se volume ridotto) e Fattori natriuretici (favoriscono escrezione se volume aumentato).
• Sistemi coinvolti: RAAS (aumenta riassorbimento), Sistema nervoso simpatico (attiva RAAS e vasocostrizione), Peptide Natriuretico Atriale (ANP, riduce riassorbimento/aumenta escrezione), ADH (ruolo primario su H2O, influenza indirettamente il Na+ in condizioni estreme).
Quali sono le 4 principali alterazioni dell'equilibrio acido-base e in quale di queste condizioni il lavoro del rene aumenta maggiormente (e perché)?
• Le 4 principali alterazioni:
1. Acidosi respiratoria (↑ pCO_2)
2. Alcalosi respiratoria (↓ pCO_2)
3. Acidosi metabolica (↓ HCO_3^-)
4. Alcalosi metabolica (↑ HCO_3^-)
• Quando il lavoro del rene aumenta maggiormente?
Il rene è più impegnato in caso di acidosi respiratoria.
• Il meccanismo:
• Si verifica per ipoventilazione polmonare, causando un accumulo di CO_2.
• Questo accumulo porta a un conseguente aumento di HCO_3^- nel liquido extracellulare (per via chimica).
• Di conseguenza, vi è una maggiore quantità di bicarbonato filtrato a livello renale.
• Il rene si trova costretto a compiere uno sforzo enorme per la necessità di riassorbirlo tutto per evitare ulteriori perdite di basi, che aggraverebbero l'acidosi.
• Se il rene non compensa efficacemente e non riassorbe tutto, il bicarbonato in eccesso viene perso con le urine, peggiorando il quadro e instaurando un circolo vizioso.
Quali sono le funzioni endocrine del rene?
• Le tre funzioni endocrine: Le funzioni endocrine del rene vertono su tre elementi principali: la sintesi di renina, la sintesi di eritropoietina e l'attivazione della vitamina D.
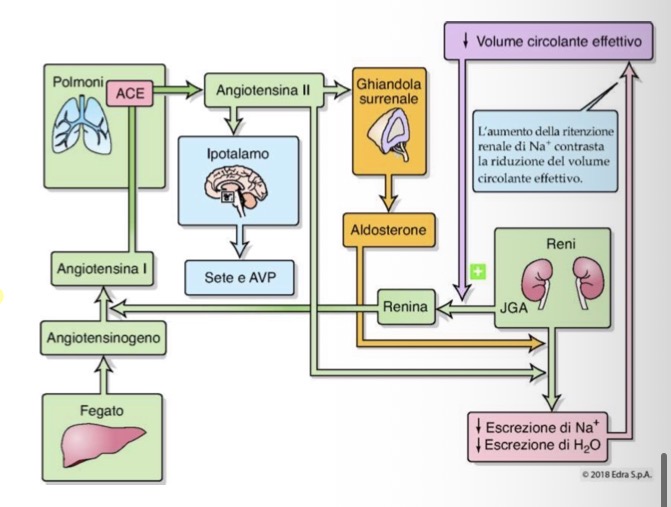
qual è il ruolo specifico della Renina nel mantenimento della pressione arteriosa e della volemia?
• La Renina e il suo stimolo: È una proteina enzimatica secreta dall'apparato iuxtaglomerulare. Viene rilasciata in risposta a una diminuzione della volemia e della pressione arteriosa.
• Il sistema RAAS: La renina avvia il sistema renina-angiotensina-aldosterone (RAAS), che porta alla produzione di due attori principali:
1. Angiotensina II: Provoca vasocostrizione e aumenta direttamente il riassorbimento di sodio e acqua.
2. Aldosterone: Ormone che stimola il rene a trattenere sodio e acqua, determinando un aumento del volume sanguigno.
• Feedback: Quando il problema iniziale (la bassa pressione o il basso volume) viene corretto, la secrezione di renina si riduce grazie a un meccanismo di feedback negativo.
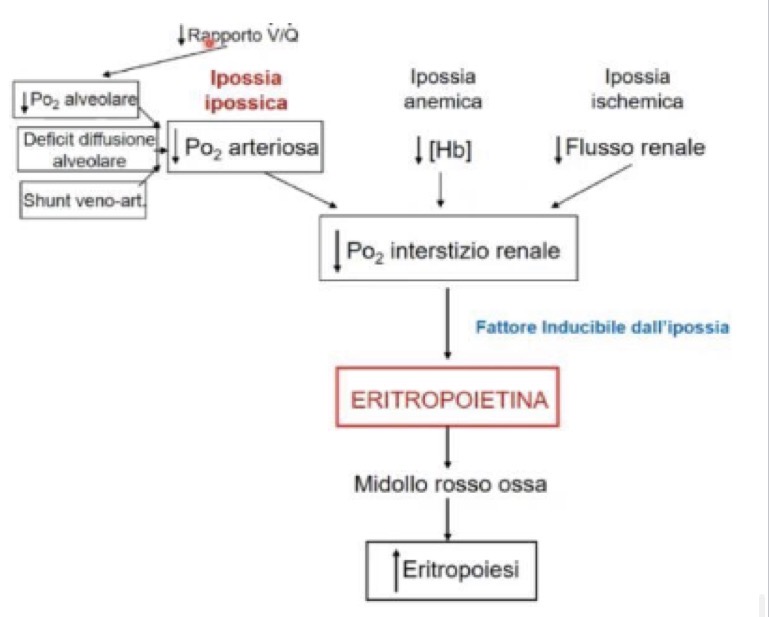
Cos'è l'Eritropoietina, qual è il meccanismo molecolare che ne regola la produzione e quali sono i cofattori e le patologie legate al processo di eritropoiesi?
• Cos'è e dove si produce: L'EPO è una glicoproteina e un ormone che stimola l'eritropoiesi, regolando la produzione di eritrociti nel midollo osseo. Viene sintetizzata per il 90% dal rene e per il 10% dal fegato.
• Stimolo e Meccanismo Molecolare: La sua produzione è regolata dalla concentrazione di ossigeno. Lo stimolo per il rilascio è la riduzione della pressione parziale di ossigeno (pO2) nell'interstizio renale (ipossia).
• Quando la pO2 cala, viene attivato un fattore inducibile dall'ipossia chiamato HIF-1alfa.
• HIF-1alfa trasloca nel nucleo, si complessa alla subunità beta e attiva la trascrizione genica per l'eritropoietina.
• Implicazioni cliniche (Insufficienza renale): Situazioni di insufficienza renale cronica provocano una grave forma di anemia dovuta alla carenza di produzione di globuli rossi. In questi casi si interviene somministrando EPO ricombinante.
• Cofattori dell'eritropoiesi e patologie: Il processo necessita di due cofattori fondamentali: Vitamina B12 e Acido folico.
• Anemia megaloblasica: Causata da carenze a carico di questi cofattori, determina difetti nell'eritropoiesi con formazione di globuli rossi anomali (macrociti).
• Anemia perniciosa: Si verifica quando la Vitamina B12 è assunta ma non viene assorbita a causa della mancanza del fattore intrinseco, condizione dovuta ad un'atrofia della mucosa gastrica.
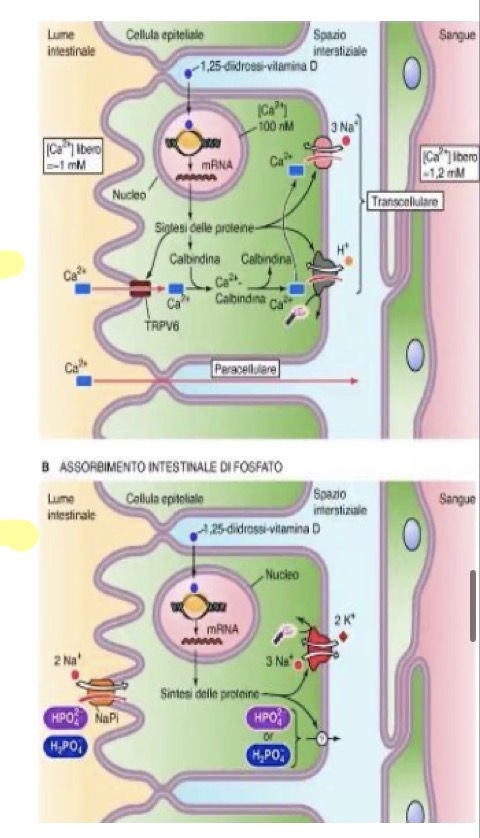
Come viene attivata la Vitamina D a livello renale e attraverso quali meccanismi espleta la sua funzione di regolazione del riassorbimento renale e dell'assorbimento intestinale di calcio e fosfato?
• Attivazione della Vitamina D: A differenza di renina ed EPO, la vitamina D viene propriamente attivata dal rene. Gli stimoli per la sua produzione sono l'innalzamento del paratormone (PTH) (dovuto a ridotta calcemia) e la riduzione della fosfatemia.
• Sintesi: Si parte dal 7-deidrocolesterolo (precursore del colesterolo) attivato dai raggi solari in colecalciferolo (Vitamina D).
• Idrossilazioni: Subisce due idrossilazioni. La prima epatica in posizione 25 (25-diidrossicolecalciferolo). La seconda, fondamentale, renale in posizione 1, formando la forma attiva: 1,25-diidrossicolecalciferolo.
• Funzione: Mantiene l'omeostasi di calcio e fosfato favorendone riassorbimento renale e assorbimento intestinale (funzione ipercalcemizzante e iperfosfatemizzante).
• Riassorbimento Renale del Calcio: Viene riassorbito solo il calcio filtrato non legato a proteine. Avviene tramite diversi meccanismi:
1. Tubulo prossimale: Maggior parte del riassorbimento tramite trasporto paracellulare passivo, facilitato da un gradiente elettrochimico.
2. Ansa di Henle (tratto ascendente spesso): Legato al trasporto attivo di Na+, K+ e Cl- tramite il cotrasportatore NKCC, che genera una differenza di potenziale favorevole al movimento del calcio.
3. Tubulo distale: Sede principale della regolazione ormonale. Il PTH stimola il passaggio di calcio nella cellula tramite canali apicali. Viene poi estruso dalla membrana basolaterale con trasportatori specifici.
• Assorbimento Intestinale (Calcio e Fosfato):
• La vitamina D attiva (1,25-diidrossicolecalciferolo) è il principale regolatore. Essendo un ormone steroideo lipofilo, si lega a recettori intracellulari negli enterociti dell'intestino tenue.
• Attiva la trascrizione genica di proteine per il trasporto.
• Per il calcio: Aumenta i canali d'ingresso sulla membrana apicale. All'interno della cellula, il calcio si lega alla calbindina, che ne facilita il trasporto intracellulare mantenendo il gradiente favorevole. Infine, viene espulso dalla membrana basolaterale tramite pompe specifiche e cotrasportatori.
• Per il fosfato: Il meccanismo è identico; la vitamina D ne facilita l'assorbimento aumentando l'espressione dei trasportatori specifici sulla membrana degli enterociti.