Traumatologie maxillo-faciale
1/159
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced | Call with Kai |
|---|
No analytics yet
Send a link to your students to track their progress
160 Terms
Que faut-il éliminer face à un traumatisé de la face ?
Les urgences vitales, les urgences fonctionnelles et les lésions associées
Cite toutes les urgences vitales à éliminer à l’examen.
Asphyxie par oedème, glossoptose, inhalation de CE, traumatisme laryngé ou trachéal
Hémorragie et choc hypovolémique par épistaxis, plaie endo-buccale, plaie du scalp
Cite les lésions associées à rechercher.
Tout traumatisé maxillo-facial est un traumatisé rachidien et crânien jusqu’à preuve du contraire donc évaluation du rachis, du statut neurologique et recherche d’un polytraumatisme.
Cite les urgences fonctionnelles à rechercher avant sédation.
L’attente du nerf facial, une BAV ou une diplopie, un trouble de l’articulé dentaire ou des fractures / avulsion dentaires.
Dans les plaies péri-orbitaires, que faut-il éliminer ?
Une atteinte des voies lacrymales, une atteinte du V1
Quelles structures avoir en tête lors de plaie transfixiante de la joue ?
Le canal de Sténon & le nerf facial
Que rechercher lors de l’examen du nez dans le cadre d’un traumatisme centro-facial ?
Une obstruction nasale
Une luxation septale ou un hématome de cloison (rhinoscopie antérieure)
Une déviation de la pyramide nasale
Une mobilité de la pyramide nasale
Un télécanthus (distance intercanthale normale : 33mm)
Une ensellure nasale
Une rhinorrhée cérébrospinale
Quel risque évolutif d’un hématome de cloison non traité ?
Nécrose du cartilage nasale, obstruction nasale persistante, infection
De quelle type de fracture le télécanthus est évocateur ?
Une fracture du complexe NEMFO (CNEMFO)
Quelle différence entre rhinoscopie antérieure, médiane et postérieure ?
Rhinoscopie antérieure, la partie avant des voies nasales et la cloison nasale sont examinées au moyen d’un spéculum nasal et d’une lampe frontale.
Rhinoscopie moyenne, la zone arrière des fosses nasales est observée à l’aide d’un endoscope nasal avec lampe et mini-caméra intégrées.
Rhinoscopie postérieure s’effectue par la bouche ouverte avec un petit miroir et une lampe frontale, et sert à évaluer l’arrière du nasopharynx, là où les voies nasales débouchent dans le pharynx.
Quand suspecter une rhinorrhée cérébrospinale ?
Lorsqu’il existe un suintement clair augmenté par l’antéflexion cervicale, un goût métallique en bouche, du glucose lorsque le suintement est déposé sur une bandelette urinaire
(± Bêta2-transferrine augmentée au dosage)
Quand observe-t-on classiquement une otorragie ou une otoliquorrhée ?
Lorsqu’il existe une fracture de l’os tympanal, du rocher ou du condyle.
Évocateur d’une disjonction intermaxillaire à l’examen endobuccal ?
Une plaie palatine médiane
Évocateur d’une fracture mandibulaire à l’examen endobuccal
Une plaie papillaire, un diastème nouveau
Signes d’une compression du nerf optique ?
BAV, mydriase avec RPM direct aboli et RPM consensuel conservé
Interprétation d’un test de Lancaster ?
Le carré de l’oeil atteint est plus petit que la normale et celui de l’oeil controlatéral plus grand par compensation (loi de Herring).
Classification pour évaluation de la PFP ?
Classification de House & Brackmann

Signe de Charles Bell ?
Impossibilité de fermer les paupières durant l'effort volontaire d'occlusion : élévation et abduction du globe oculaire. Caractéristique de la PFP.
(ce mouvement normalement masqué par les paupières devient visible du côté de la paralysie faciale, du fait de l'inocclusion palpébrale)
Quel territoire atteint la PFC et pourquoi ?
Partie inférieure du visage, en raison de la projection bilatérale du premier neurone (operculaire) sur les noyaux du facial supérieur situés dans le pont (ou protubérance).
Signe évocateur d’une PFC surtout si discrète ?
Dissociation automatico-volontaire : l'assymétrie est plus marquée lors des mouvements volontaires exécutés sur consigne que lors des mouvements automatiques (mimiques spontanées, rires)
Elle n’existe pas dans la PFP.
Signe des cils de Souque ?
Cils plus apparents et plus longs du côté paralysé que du côté sain à l'occlusion forcée des yeux
Tableau clinique complet d’une PFP ?
Touche de façon équivalente les parties supérieure et inférieure
Signe de Charles Bell : fermeture incomplète de l'œil, découvrant la bascule du globe oculaire vers le haut
Signe des cils de Souque : dans les formes frustes, cils plus apparents et plus longs du côté paralysé que du côté sain à l'occlusion forcée des yeux
Effacement des rides du front
Absence dissociation automatico-volontaire.
Élocution labiale gênée et mastication imparfaite
Réflexe cornéen aboli (atteinte du muscle orbiculaire innervé par le VII), bien que la sensibilité de la cornée soit préservée (nerf V intact)
Abolition du réflexe naso-palpébral et du clignement à la menace
Hypoesthésie cutanée dans la zone de Ramsay-Hunt (conque de l'oreille, conduit auditif externe)
Hyperacousie douloureuse par atteinte du muscle stapédien
Agueusie des deux tiers antérieurs de l'hémilangue
Tarissement des sécrétions lacrymales (test de Schirmer)
Critères de gravité du traumatisme des parties molles ?
Morsures
Corps étrangers
Plaies transfixiantes
Atteinte d’éléments nobles (oeil, VII, Sténon, voies lacrymales)
Plaies péri-orificielles (risque de rétraction)
Ballistiques
Topographie des fractures ouvertes vs fermées mandibulaires
Fractures ouvertes : portion dentée & angle mandibulaire
Fractures fermées : tout le reste ?
Quels sont les deux éléments composant le crâne et leur fonction respectives ?
Le neurocrâne : protection cerveau et des organes des sens pairs
Le viscérocrâne / splanchnocrâne : soutien cavité buccale et pharyngienne
Quelles sont les caractéristiques biomécaniques du viscérocrâne ?
Rigidité maximale pour un poids minimal
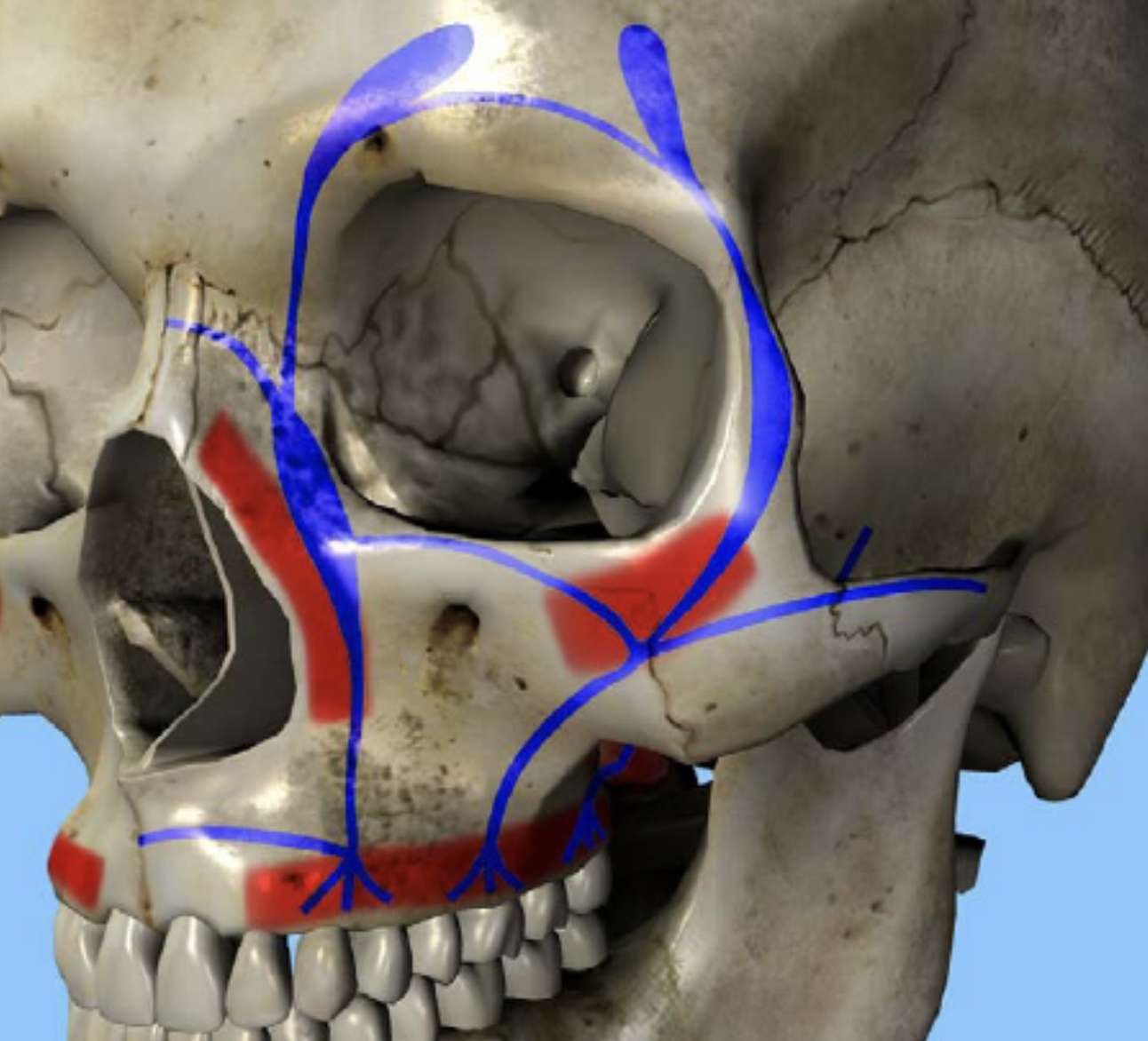
Que représente cette image et quelle fonction ?
Système d'amortissement et de stabilisation absorbant les forces verticales et horizontales
En bleu, piliers de Sicher verticaux : pilier canin, malaire et ptérygoïdien
En rouge, poutres de résistance d’Ombredanne horizontales : inférieure, moyenne et supérieure.
De quoi dépend la survenue d’une blessure lors d’un choc ?
De l’énergie cinétique au moment de l’impact proportionnelle au carré de la vitesse. Si on double la vitesse, on quadruple l’énergie cinétique.
Exemples de choc à haute vélocité
Chute de plus de 6 m (2e étage), collision de véhicule à plus de 64 km/h, piéton renversé à plus de 8km/h
Lors d’un choc sur la mandibule, quels structures absorbe en partie son énergie cinétique ?
Les muscles élévateurs
Le plexus veineux ptérygoïdien
La capsule méniscale
Si un choc est appliqué à la pointe du menton, dans quel ordre observe-t-on des fractures selon l’intensité du choc ?
D’arrière en avant : d’abord le condyle puis l’angle puis la symphyse.
Exemple de traumatisme à basse vélocité
Rixe, chute de moins de 6 m
Épidémiologie des fractures de la face
80% H entre 30 et 45 ans
Étiologie : 40% rixe / 30% chute / 11% AVP / 11% sport
Localisation : 40% mandibule / 25% zygomatique / 15% orbite / 10% OPN / 5% Lefort 1
Particularités épidémiologiques des fractures de la face chez les femmes
25% des patients admis pour fracture MF
2 tranches d’âge : 20-40 ans & 70-90 ans
Étiologie : 65% chute / 20% violence / 10% sport / 5% AVP
Localisation : +++ OPN si jeune (violence) / zygomatique si âgée (chute)
Que retrouve-t-on à l’examen clinique d’une fracture mandibulaire de la portion dentée et/ou de l’angle ?
Impotence fonctionnelle
Incontinence salivaire
Plaie gingivale papillaire
Diastème inter-dentaire
Mobilité du foyer de fracture
± Hypoesthésie du V3
± Trouble de l’articulé
Quelles sont les complications des fractures de la portion dentée et/ou angle mandibulaire ?
Immédiate :
Respiratoires par glossoptose
Atteinte du V3 à déterminer
Infectieuse :
Abcès ou ostéite
Pseudarthrose septique
Fistule salivaire (rare)
Consolidation (N 6 semaines) :
Cal vicieux
Retard de consolidation < 6 mois
Pseudarthrose aseptique > 6 mois
Que retrouve-t-on à l’examen clinique d’une fracture condylienne ?
Plaie sous-mentonnière et douleur pré-auriculaire
Possible otorragie & diminution du diamètre du CAE
Limitation OB avec déviation homolatérale
Si fracture unilatérale :
Contact molaire prématuré homolatéral
Béance controlatérale
Si fracture bilatérale :
Contact molaire prématuré bilatéral
Béance antérieure
Quelles sont les risques évolutifs de la fracture condylienne chez l’enfant notamment ?
Trouble de la croissance dû à l’ankylose des ATM, nécrose ischémique
Laquelle des fractures mandibulaires est considérée comme une urgence thérapeutique ?
La fracture en portion dentée car c’est une fracture ouverte. Nécessité de mise en place d’une antibiothérapie prophylactique et d’une réduction puis ostéosynthèse sous AG (voie vestibulaire ++).
Quelle est la seule fracture de l’étage moyen ayant une répercussion sur l’articulé dentaire ?
Les fractures horizontales de Le Fort
Définir les deux types de fracture du plancher de l’orbite
Fracture Blow-Out
Effondrement du plancher
Donc énophtalmie ± diplopie
Image en goutte
Fracture Trap Door ➡ Urgence
Incarcération tissulaire
Douleur et impossibilité d’éléver l’oeil
Diplopie monoculaire
PEC des fractures du plancher de l’orbite
Fracture Blow-Out
Après fonte de l’oedème
Si énophtalmie ± diplopie
Fracture Trap Door
En urgence dans les 6 heures
Exploration du plancher par voie conjonctivale
Désincarcération du muscle DI et de la hernie graisseuse
Réfection du plancher de l’orbite
Tableau clinique d’une fracture des OPN
Douleur, épistaxis, ecchymose en lunette, déformation nasale, obstruction nasale, ± hématome de cloison
Tableau clinique d’une fracture du CNEMFO
Choc antéro-postérieur violent
Même signes cliniques que # OPN
+ Enfoncement centro-facial
Télécanthus par dystopie canthale médiane
Diplopie, énophtalmie
Complications d’une fracture du CNEMFO
Hémorragique : épistaxis cataclysmique (rupture artère ethmoïdale antérieure)
Infectieuse : brèche ostéo-méningée ➡ méningite, empyème, abcès intra-parenchymateux
Fonctionnelle : anosmie (atteinte des nerfs olfactifs au niveau ethmoïdal), cécitie
Esthétique : fonction du degré d’impaction et de l’atteinte du ligament palpébral médial
Obstructives : mucocèle si canal naso-frontal, épiphora (larmoiement) si canal lacrymo-nasal
À quoi sert le canal naso-frontal ?
Au drainage des sécrétions du sinus.
À quoi sert le canal lacrymo-nasal ?
Au drainage des larmes.
De quoi est symptomatique un hémosinus ?
D’une fracture sinusienne. Pas d’hémosinus, pas de fracture sinusienne.
Quelles sont les signes scanographiques directs et indirects de fracture ?
Signes directs
Interruption de la corticale
Défect ou déplacement osseux
Angulation d’une corticale
Signes indirects
Emphysème des parties molles
Pneumorbite, pneumencéphalie
Déformation des parties molles
Hémosinus
Quelles sont les images pièges sur un TDM lorsque l’on recherche une fracture ?
Sutures, canaux, foramens, lame papyracée
Le plus souvent symétriques !
Attention : élargissement / angulation anormale suture = fracture
Quelles sont fractures “simples” en MF ?
Fracture des OPN, fracture d’une paroi sinusale, fracture orbitaire simple
Que rechercher en cas de fracture du sinus sphénoïde ?
C’est une fracture rarement isolée donc il faut chercher d’autres foyers de fracture ainsi qu’une atteinte du canal carotidien.
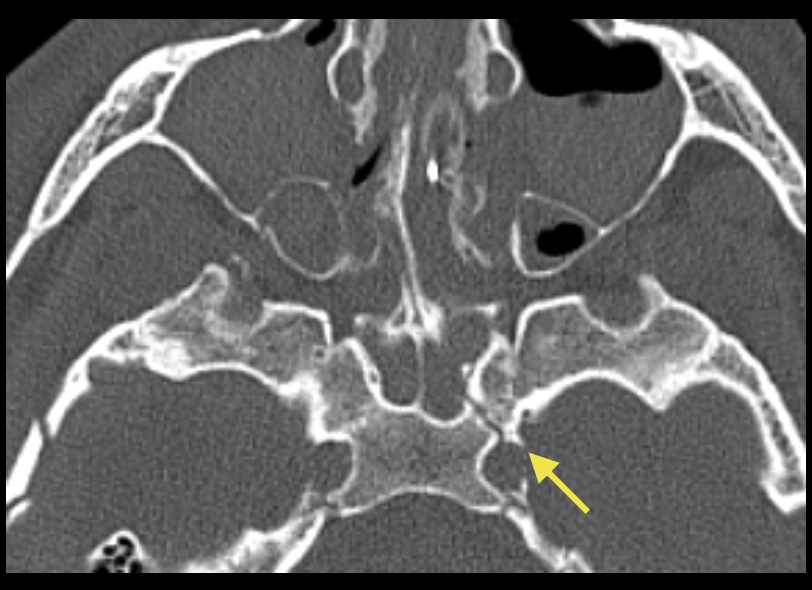
Que rechercher dans les fractures du sinus frontal ?
Une atteinte du mur antérieur qui n’a de retentissement qu’esthétique
Une atteinte du mur postérieur qui est à risque de brèche ostéo-méningée donc rechercher une pneumencéphalie
Une atteinte du canal naso-frontal qui peut se compliquer d’une mucocèle
Quel est le mécanisme traumatique de la fracture orbitaire de type blow-out ?
Traumatisme direct sur le globe oculaire avec hyperpression se transmettant au plancher et/ou paroi médiale de l’orbite qui se fracturent.
Quel est la différence entre hernie musculaire et incarcération musculaire dans les fractures du plancher de l’orbite ?
Dans les fractures de types blow-out, l’hernie graisseuse et musculaire est fréquente du simple fait de la gravité. Pour parler d’incarcération, il faut également la présence d’une symptomatologie clinique (limitation des mouvements du globe oculaire).
À quoi diagnostique-t-on une rupture du globe oculaire sur TDM ?
Modification des contours et/ou du volume du globe.
La présence d’une bulle d’air ou d’un CE est un dg de certitude.
Définition d’une fracture de type Le Fort ?
Ensemble de fractures aboutissant à une disjonction crânio-faciale avec comme point commun nécessaire une fracture des processus ptérygoïdes
Lésion spécifique de chaque fracture de type Le Fort ?
Le Fort I : Fracture du rebord inférieur des fosses nasales
Le Fort II : Fracture du rebord inférieur du cadre
Le Fort III : Fracture de l’arcade zygomatique
L’absence de fracture du composant cité permet d’exclure la fracture qui s’y rapporte. Les associations sont possibles et multiples.
Que faut-il rechercher face à une fracture de Le Fort ?
L’association à d’autres fractures
Les lésions orbitaires notamment de l’apex
Classification de Markowitz dans les fractures centro-faciale
Évalue l’atteinte du canthus médial
Type I : fragment central entier
Type II : fragment comminutif
Type III : atteinte du ligament palpébral médial (exploration chirurgical)
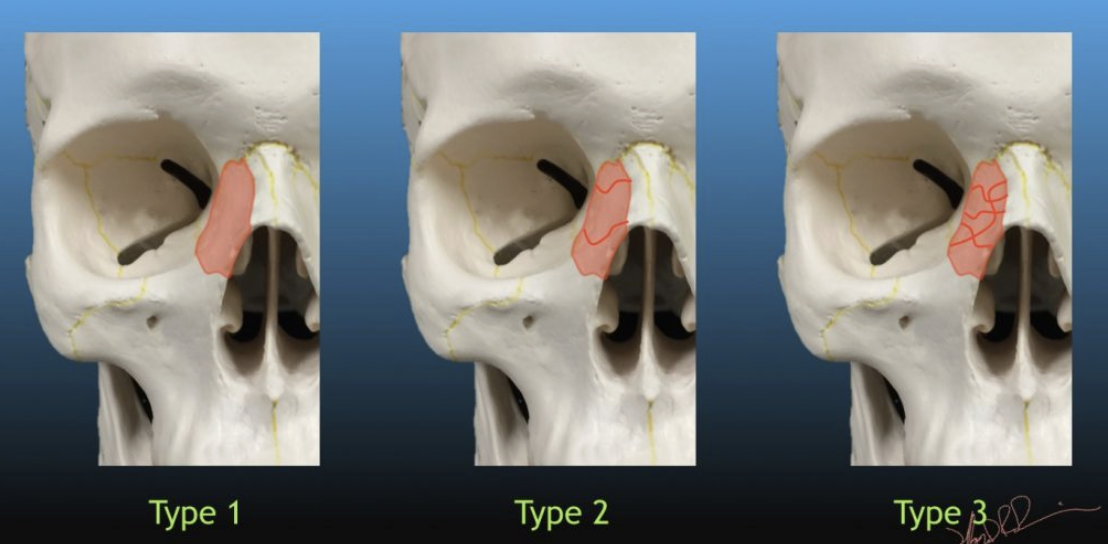
Que rechercher sur le TDM dans les fractures centro-faciales ?
Importance de l’impaction du complexe NOE
Fragment central = entier ou comminutif
Atteinte de : lame criblée, canal naso-frontal, canal lacrymo-nasal
Rechercher une pneumencéphalie
Rechercher une atteinte orbitaire = hernie musculaire, apex, esquille, hématome
Définition d’une fracture zygomatico-maxillaire
Association :
d’une fracture de l’apophyse montante du malaire
d’une fracture de l’arcade zygomatique
d’une fracture d’une paroi du sinus maxillaire (plancher orbite, paroi antérieure ou latérale)
Le trait de fracture passe souvent par une suture
Complications de la fracture zygomatico-maxillaire
Atteinte orbitaire fréquente : rupture de globe, décollement rétine, hémorragie intra-vitréenne et neuropathie optique post-traumatique
Déplacements importants = augmentent largeur du visage
Embrochage du muscle temporal = trismus douloureux, risque de troubles de la mastication à long terme (rare)
Que rechercher au TDM d’une fracture zygomatico-maxillaire ?
Degré de déplacement
Atteinte orbite
Atteinte du muscle temporal
Fracture processus coronoïde (association classique)
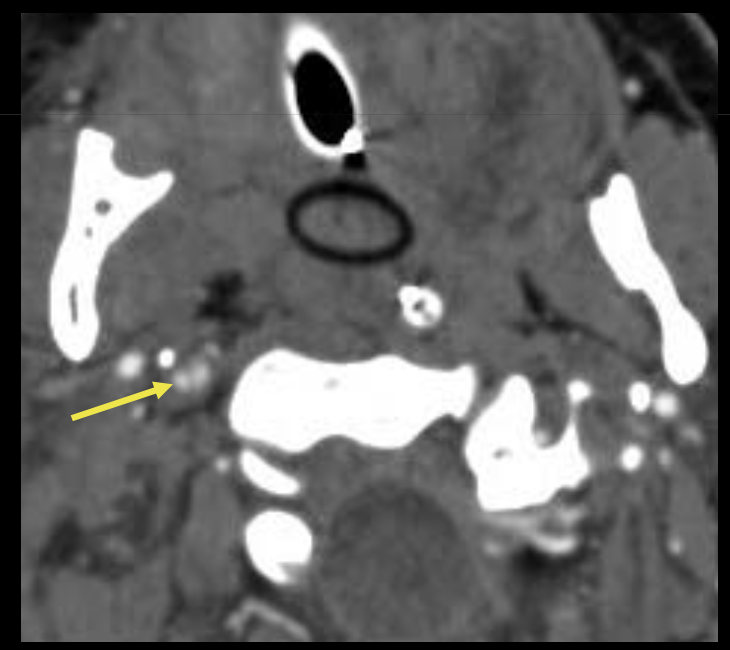
Que regarde-t-on ?
Une dissection carotidienne bilatérale avec une absence d’opacification carotidienne gauche.
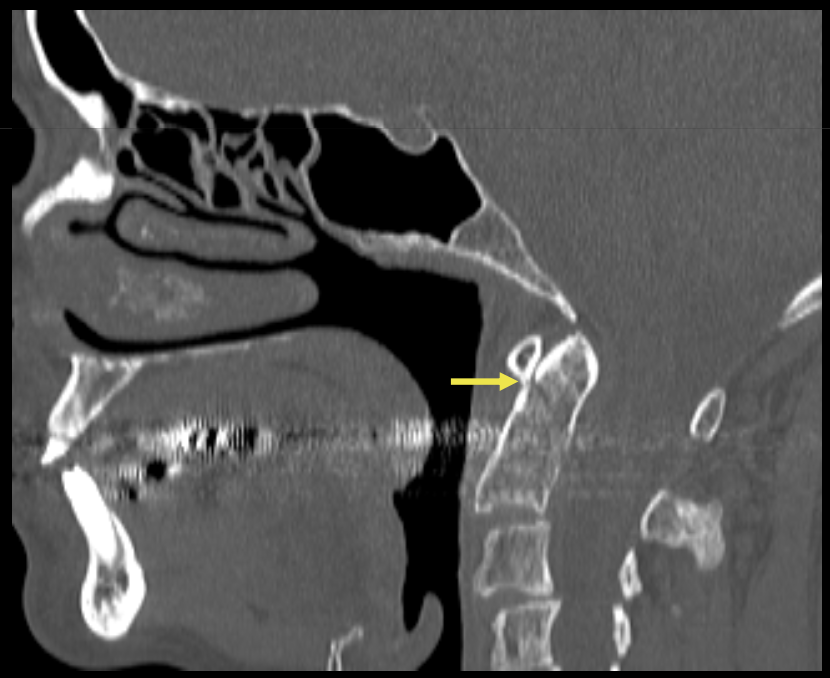
Que regarde-t-on ?
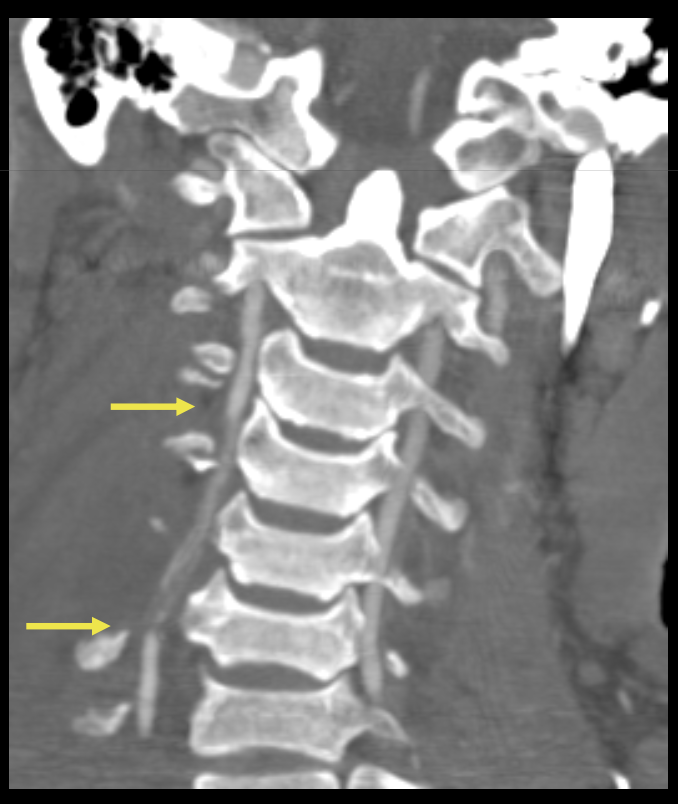
Une dissection vértébrale avec fracture du canal vertébral associé
Que regarde-t-on ?
Une lésion du rachis cervical C2
Quel est le guide de lecture du TDM pour traumatologie MF ?
Avant de regarder le massif facial :
analyse du rachis cervical et l’encéphale, cause de mortalité
rechercher une fracture de la voûte crânienne
vérifier les carotides pré-pétreuses
Puis screening rapide :
fenêtrage pulmonaire : pneumencéphalie, pneumorbite, emphysème cutané
fenêtrage osseux : hémosinus, comblement cellules mastoïdiennes
Puis check-list plan par plan
Dans les fractures mandibulaires, que distingue une fracture simple d’une fracture complexe ?
Fractures simples : sans déplacement ou déplacement limité avec trouble de l’occlusion minime
Fractures complexes :
Fractures comminutives
Fractures mandibules atrophiques
Fractures avec pertes de substance
Fractures infectés
Fractures avec pseudarthrose
Indication et principe d’un traitement fonctionnel dans les fractures mandibulaires
Patient compliant
Fracture unifocale sans déplacement
Sans trouble de l’occlusion
Alimentation liquide 15 J puis molle 15 J
Contrôle radiographiques à J15
Antalgique de palier 1
Indication d’un traitement orthopédique dans les fractures mandibulaires
Fracture uni ou bifocale
Déplacement minime
Patient denté permettant de retrouver une occlusion stable
En association au traitement chirurgical si la fracture ne peut être réduite et fixée correctement par perte de substance osseuse trop grande
Principes du traitement orthopédique dans les fractures mandibulaires
Poser un arc de Dautrey sur chaque maxillaire maintenu autour des dents par des ligatures métalliques
Bloquer le patient en occlusion grâce à des ligatures intermaxillaires
Fixation intermaxillaire : 5 semaines
Avantages, inconvénients et indications des vis temporaires par rapport aux arcs de Dautrey
Indication : occlusion dentaire stable, durée < 7 jours
Avantages : rapidité de mise en place, hygiène orale facilitée
Inconvénients : Risque de lésions de racines dentaires, perte de stabilité à moyen terme
Principe du traitement chirurgical d’une fracture mandibulaire
Retrouver l’occlusion du patient par fixation intermaxillaire qui permet souvent de réduire la fracture (arcs ou vis temporaires)
Stabilisation par mise en place des plaques d’ostéosynthèse maintenues par des vis selon les principes de load shearing ou load bearing
Si l’ostéosynthèse est stable, déblocage intermaxillaire et limitation de l’ouverture par élastiques intermaxillaire
Définition de load shearing
La stabilité du site fracturé est crée par la résistance frictionnelle entre les 2 bords osseux et le matériel de fixation lorsqu’on a une fracture réduite sans gap
Définition de load bearing
La stabilité du site est assumé en totalité par la fixation dans le cas de fractures communitives, avec perte de substances ou sur mandibule atrophique
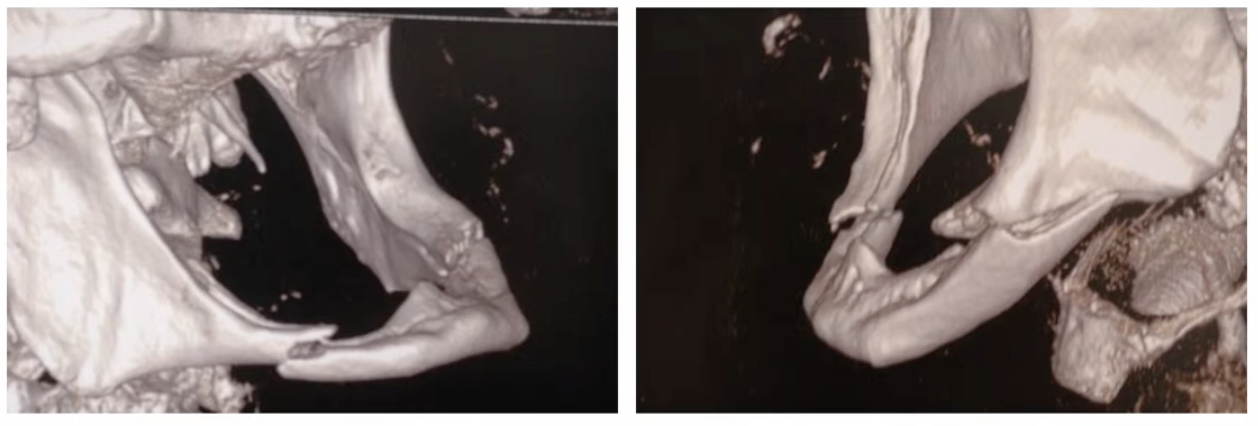
Comment appelle-t-on cette fracture ?
Fracture mandibulaire en anse de sceau, caractéristiques des patients édentés
Particularités du traitement des fractures mandibulaires chez les enfants
Traitement fonctionnel si pas de déplacement
Traitement chirurgical avec plaque très basse déposée à 6 mois pour éviter les problèmes d’édification dentaire
Épidémiologie des fractures du rocher
Représente 20% des fractures du crâne
Étiologie les plus fréquentes :
Accident de voiture
Chutes
Accident de vélo
Crise d’épilepsie
Quels sont les 2 types de fracture du rocher et leur % respectif
Fracture longitudinales = 75-80%
Fracture transversale = 20-25%
Tableau clinique des fractures longitudinales du rocher
Traumatisme du temporal ou pariétal = le trait suit l’axe du rocher et est extra-labyrinthique et occasionne :
Hémotympan voire otorragie si tympan déchiré
Surdité de transmission par luxation incudo-stapédienne ou stapédo-vestibulaire (13%)
Surdité de perception sur les aigues en cas de commotion du labyrinthe (35%)
Paralysie faciale avec atteinte préférentielle de la 2e portion (20%)
Fuite de LCR par brèche du tegmen tympani
Tableau clinique des fractures transversales du rocher
Traumatisme de l’occipital = le trait de fracture est perpendiculaire à l’axe du rocher et est trans-labyrinthique occasionnant :
Surdité de perception importante voire cophose
Syndrome vestibulaire périphérique
Paralysie faciale avec atteinte 1er ou 2e portion (50%)
Fuite de LCR le plus souvent par le nez
Épidémiologie de la PFP dans les fractures du rocher
50% dans les fractures transversales
20% dans les fractures longitudinales
Entre 60 et 90% des cas : atteinte au de niveau de la 2e portion (gg géniculé)
CAT devant une PFP suite à une fracture du rocher
PFP immédiate et complète : urgence chirurgicale par voie
Sus-pétreuse pour la 1er portion
Trans-mastoïdienne pour la 2e et 3e portion
PFP secondaire ou incomplète : traitement médical
Caractéristiques des surdités après fracture du rocher
La surdité de transmission récupère spontanément dans les 2 à 3 mois suivant le traumatisme dans 80% des cas. Si le Rhinne initial dépasse 50 dB (prouvant une atteinte de la chaine ossiculaire) ou si elle persiste plus de 3 mois, c’esr une indication chirurgicale.
La surdité de perception est de pronostic plus péjoratif. Elle rélève d’une atteinte du labyrinthe soit par commotion soit par un trait de fracture soit par atteinte du nerf auditif (plus rare).
Caractéristiques et PEC de la fuite de LCR dans les fractures du rocher
Survient dans 2% des fractures du crânes contre 20% des fractures du rocher
80% des fuites se ferment spontanément dans un délai de 7 jours. Si persistance au-delà de 7 à 10 jours, suspicion de fracture trans-labyrinthique ➡ exploration de l’oreille moyenne pour colmater la fuite.
Risque de méningite avec 3 germes principaux en cause : pneumocoque, streptocoque, hemophilus influenza.
Tri-vaccination pneumocoque, méningocoque, hemophilus influenza.
Quelles sont les lésions associées à la fracture du rocher à rechercher ?
Lésion de l’artère carotide interne dans le rocher ou au cou
Atteintes du VI ou des filets olfactifs
Hématome intra-cérébral, extra-dural ou sous-dural
Lésion du rachis cervical avec atteinte de la moelle épinière ou dissection de l’artère vertébrale
Intérêt du test de la bêta-2-transferrine
Molécule présente dans le liquide cérébrospinal et la périlymphe et absente du sérum. Peut être dosé sur des micro-échantillons prélevés sur des fragments d’une éponge résorbable.
Quel est le but et l’utilisation des blocages maxillo-mandibulaires ?
But : Immobiliser les arcades dentaires pour rétablir l’articulé en intercuspidation maximale.
Utilisation :
Fracture mandibulaire, fracture occlusale de Lefort lorsqu’il existe un articulé dentaire équilibré
Chirurgie orthognatique avec un articulé guidé par gouttière
Post-opératoire avec correction trouble d’occlusion minime par élastique
Avantages & inconvénients des arcs de Dautrey (Erich arch bars)
Avantages :
Stabilité occlusale maximale
Stabilité du système dans le temps
Possibilité de mécanothérapie post-opératoire avec élastiques
Faible coût (15 à 20€ la paire)
Inconvénients :
Temps de pose long : 45 min à 2 heures
Temps de dépose long et douloureux
Apprentissage et pose difficile
Risque d’AES
Lésions parodontales (nécrose ischémique gencive)
Lésions et mouvements dentaires (égression)
Inconfort & hygiène difficile
Avantages & inconvénients des vis de blocage
Avantages :
Pose & dépose rapide et indolore
Apprentissage simple
Diminution des manipulations, moindre risque AES
Hygiène & confort
Pas de lésion dentaire ou parodontale
Inconvénient :
Stabilité occlusale moindre surtout si en postérieur
Ne doit pas être en regard du site d’ostéosynthèse
Maintien prolongé : perte ou fracture de vis, infections aiguës ou chroniques avec séquestres
Lésions gingivales : granulation avec un bourgeonnement
Possible atteinte des racines dentaires
Pas de mécanothérapie post-op possible par traction élastique
Coût : 55€ l’unité
Indications des blocages maxillo-mandibulaire sur vis
Fracture de la mandibule uni ou bifocale, non ou peu déplacée, plutôt antérieure (symphyse et parasymphyse) chez un patient avec une denture complète
Indications des blocages maxillo-mandibulaire sur arcs de Dautrey
Type de fracture :
Comminutive ou balistique
Déplacement majeur ou instable
Nécessitant un BMM prolongé
Condyle ou sous-condylienne avec malocclusion nécessitant une traction élastique à long terme
Mandibule associée à toute autre fracture du massif facial impliquant un trouble occlusal
Type de patient :
Enfant, surtout en denture lactéale ou mixte précoce
Os atrophique ou ostéoporose majeure
Lésions dentaires associées : fracture alvéolodentaires
Édenté partiel ou présence de nombreuses dents mobiles
Malocclusion préexistante ou un encombrement dentaire majeur
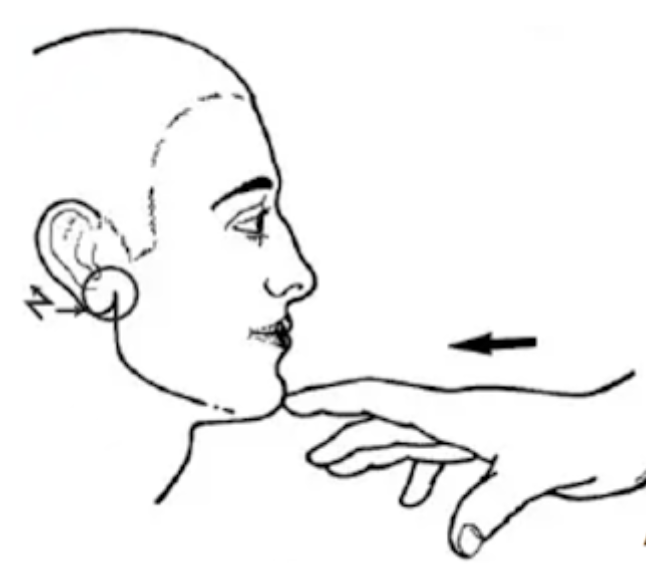
Manoeuvre clinique à réaliser en cas de suspicion de fracture du condyle
Pression antéropostérieure sur la pointe du menton qui réveille une douleur préauriculaire
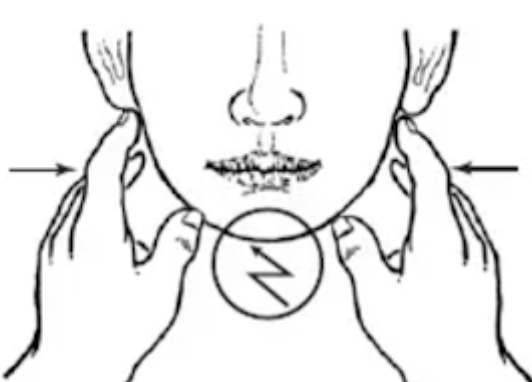
Manoeuvre clinique à réaliser en cas de suspicion de fracture symphysaire
Pression latérale réveille une douleur symphysaire
Définition du signe de Vincent
Le signe de Vincent est un signe fonctionnel d'anesthésie dans le territoire labiomentonnier lors de fractures très déplacées de la mandibule
Jusqu’à où parle-t-on de fracture parasymphysaire ?
Tant que le trait de fracture est en mésial des canines
À quelle autre fracture est souvent associée la fracture de la branche horizontale ?
À une fracture condylienne controlatérale.
Particularités cliniques pouvant orienter vers une fracture de l’angle mandibulaire ?
Un trismus important (proximité des masséters ?)
Une béance ouverte du coté sain si déplacement
Le trait passe souvent par la 3e molaire incluse
Pendant combien de temps une dent permanente reste immature après éruption ?
Pendant 3 ans : poursuite de l’édification radiculaire