6. Pulmonale aandoeningen
1/36
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced | Call with Kai |
|---|
No analytics yet
Send a link to your students to track their progress
37 Terms
Pulmonale aandoeningen - inhoud
Fysiologische en anatomische veranderingen
Asthma bronchiale
Chronisch Obstructief Longlijden
Pneumonie
Longembool en Diepe Veneuze trombose
Anatomie
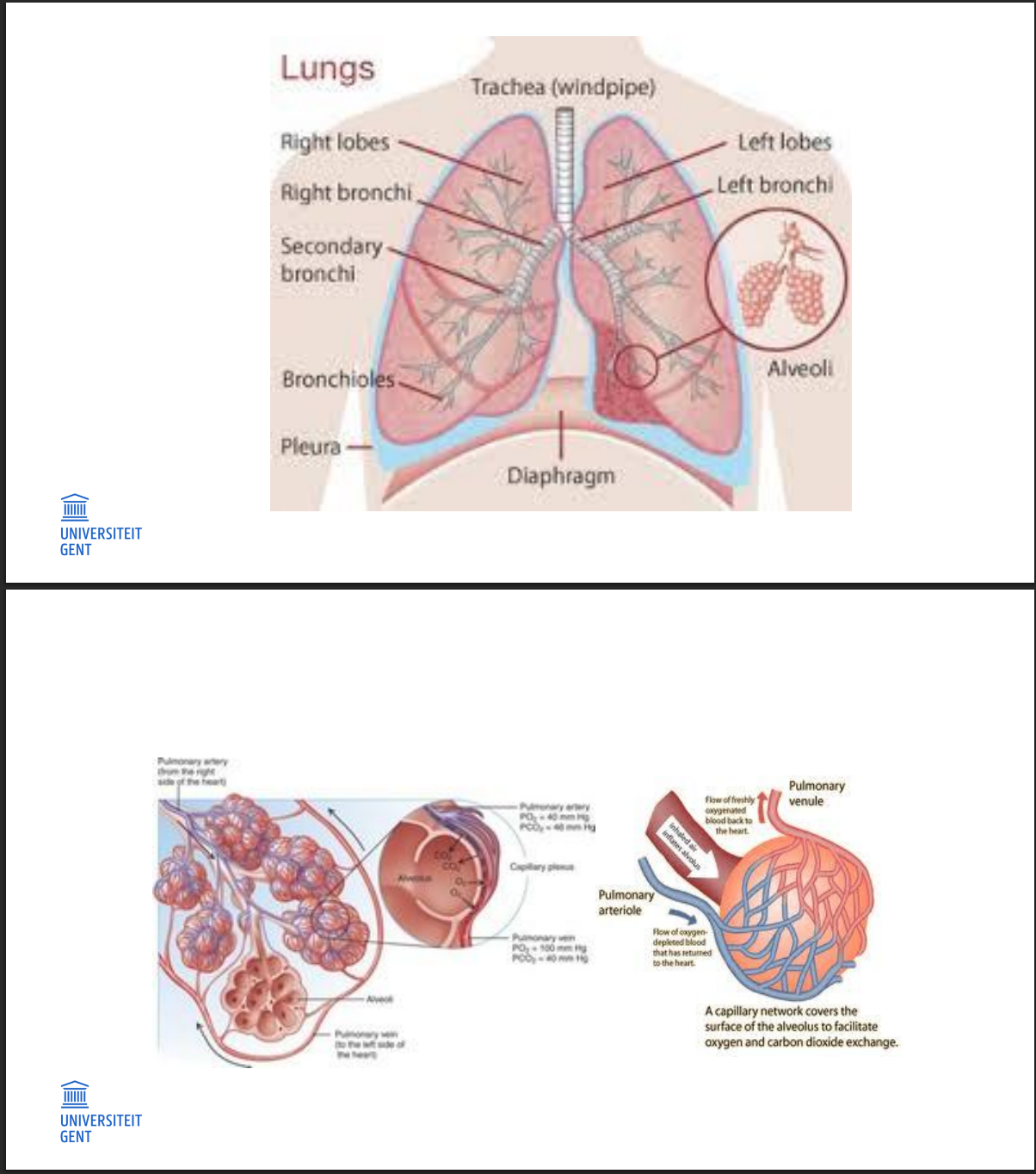
PULMONAAL STELSEL: NORMALE ADEMHALING
Longen werken passief: lucht wordt aangezogen door thorax- en diafragmabeweging
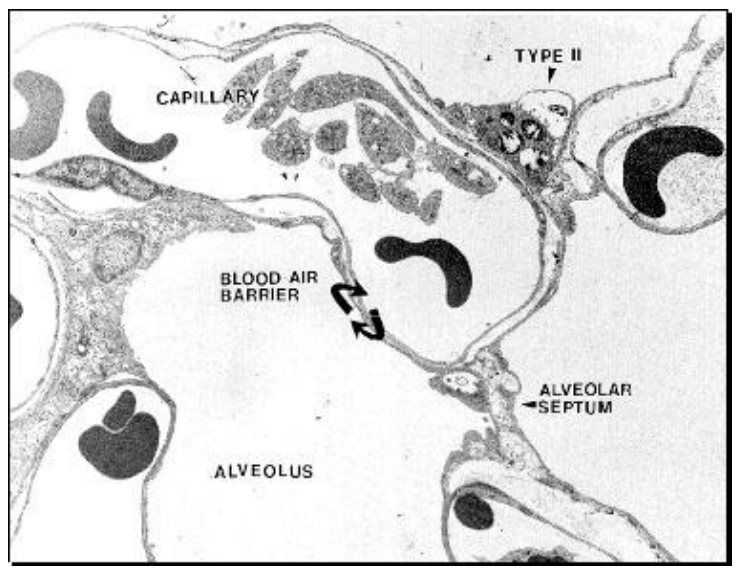
Gasuitwisseling gebeurt in alveoli (~85 m² bij jonge volwassenen, ~60 m² rond 70 jaar)
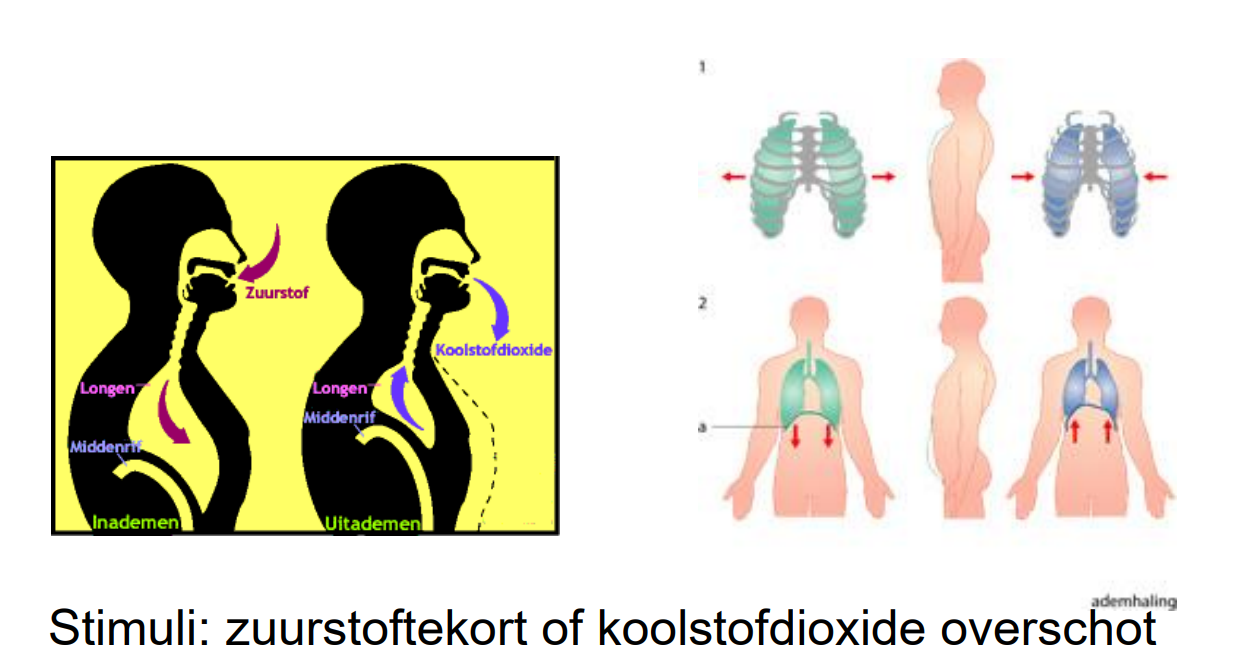
Ademhalingscentrum in verlengde merg reageert op O₂-tekort en CO₂-overschot
PULMONAAL STELSEL: FYSIOLOGISCHE EN ANATOMISCHE VERANDERINGEN BIJ VEROUDEREN
Long ̶ Thoraxwand ̶ Ademhalingsspiere
PULMONAAL STELSEL: ANATOMISCHE VERANDERINGEN - longen
Alveoli
Afbraak van alveolaire septa → verminderd alveolo-capillair oppervlak
Minder contact bloed-gas → discrete hypoxemie, ventilatie-perfusie-mismatch
Gasuitwisseling meestal voldoende in rust, minder bij inspanning
Longelasticiteit
Stijfheid longweefsel
door vorming van verbindingen tussen de collageenmoleculen en de elastinemolecule
Toename oppervlaktespanning door verandering in surfactant (moleculen die uitzetten en centreren bij ademen)
Kleinere luchtwegen vallen sneller dicht → toename dode ruimte (Functional Residual Capacity: FRC) → slechtere gasuitwisseling
Pulmonale circulatie
Verminderd → zuurstofvoorziening bij inspanning kan beperkt zijn
PULMONAAL STELSEL: ANATOMISCHE VERANDERINGEN - thorax
Stijfheid thoraxwand
Calcificaties ribben
Verstijving costovertebrale gewrichten
Daardoor wordt de oudere meer afhankelijk van de abdominale ademhaling en de diafragmaspier.
PULMONAAL STELSEL: ANATOMISCHE VERANDERINGEN ademhalingsspieren
Diafragma: afgevlakt (dr Toename van de dode ruimte)→ minder efficiënt
Ademhalingsspieren: atrofie en verminderde kracht
Gevolg: verminderde vitale capaciteit (VC), verhoogde ademarbeid
Fysiologische veranderingen - cursus
Totale longcapaciteit → nagenoeg gelijk
Vitale capaciteit (VC) ↓, dode ruimte (FRC) ↑
Vermindering alveolocapillaire oppervlakte = toename van de ventilatie-perfusiemismatch
Flow rate ↓ → in- en uitademing korter, kleiner tidal volume
Compensatie: sneller ademen → minute ventilation in rust normaal
Bij zware inspanning: snelle kortademigheid door ventilatie-perfusie-mismatch en lactaatproductie (w maakt cO2 aan)
Verminderde gevoeligheid voor ademprikkels (CO₂/O₂) → risico bij extra belasting zoals infectie
oorzaak-gevolg functionele veranderingen - ppt
Dissociatie tussen doorbloeding en zuurstofuitwisseling
Oorzaak:
Vermindering alveolocapillaire oppervlakte
Groter closing volume/FRC/air trapping
Toenemende stijfheid
Afname pulmonale circulatie
Gevolg:
Verminderde gasuitwisseling
Hypoxemie vnl bij inspanning
Verminderde vitale capaciteit/tidal volume
Oorzaak
Ademhalingsspieren zwakker
Gevolg
Hogere ademhalingsarbeid
Snellere ademhaling
Kortademigheid bij inspanning; in de hand gewerkt door verhoogde lactaatproductie
Verminderde gevoeligheid (centraal) voor ademhalingsprikkels (laag O2, hoog CO2)
VERDEDIGINGSMECHANISME
Neusholte
Opwarmen/bevochtigen
Filteren grote delen
Farynx (naso-, oro- en larynx)
Afsluiten neusholte en luchtwegen
Hoestreceptoren / N vagus en N phrenicus
Geactiveerd door aspiratie/mucus
Verminderde hoestreflex, zwakke ademhalingsspieren → verhoogd risico op aspiratie
Trilhaarepitheel luchtwegen
Filteren/mucus en verplaatsen naar hogere luchtwegen
Verminderde ciliaire klaring → moeilijker verwijderen van secreten, virussen, bacteriën
Immuunsysteem
Aspecifiek (alveolaire macrofagen) -opnemen/inkapselen/onschadelijk maken
Specifiek (vorming antistoffen ) bv coronavirus
ASTHMA BRONCHIALE
Vernauwing van de luchtwegen door zwelling van de slijmvliezen, verhoogde productie van slijm en samentrekking van de spieren
Etiologie van prikkeling/ontsteking luchtwegen:
Allergie (huisstofmijt, dieren, pollen)
Prikkelende stoffen
Luchtweginfecties
Koude lucht
Lichamelijke inspanning
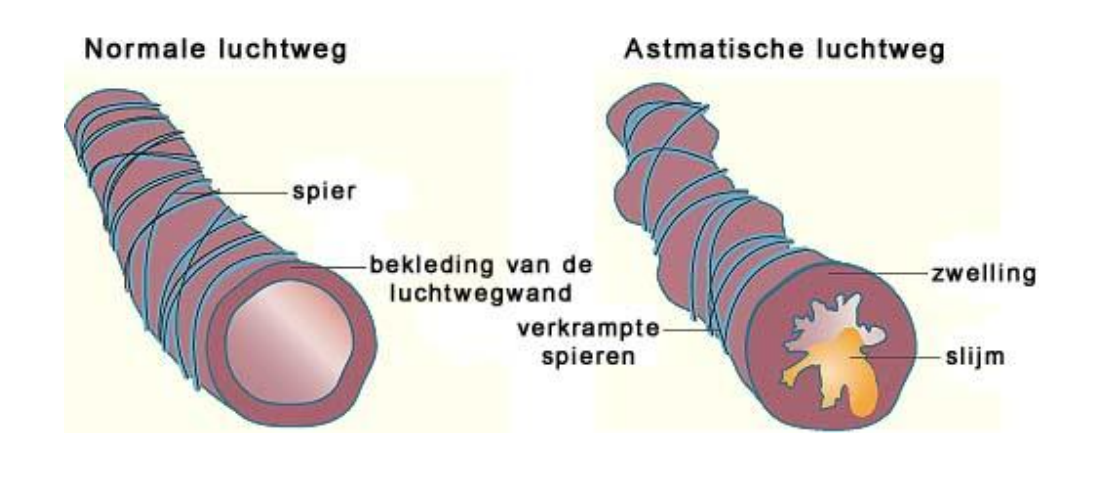
ASTHMA BRONCHIALE ̶Symptomen
Piepende ademhaling vnl expiratie
Kortademigheid
Hoesten met slijmopgeven (sputa)
Bij bacteriële infectie: sputa vaak groengeel
ASTHMA BRONCHIALE Diagnose
Longfunctieonderzoek
Peak-flowmeter (voor zelfcontrole van luchtwegvernauwing)
Allergietesten om uitlokkende factoren op te sporen
ASTMA BRONCHIALE behandeling
Vermijden van triggers en allergenen
Bij aanval: bronchusverwijdende inhalatieproducten
Beta-mimetica
Corticosteroïden Bijwerkingen:
Heesheid – Ontsteking mond
Onderhoudsbehandeling: inhalatiecorticosteroïden bij regelmatig terugkerende opstoten, gecombineerd met bronchusverwijders
Chronisch Obstructief Longlijden
(COLD, COPD)
Verzamelnaam voor aandoeningen met
Chronische hoest
Expectoratie van sputa
Graad van bronchusvernauwing
Piepende ademhaling
Belangrijke rol voor roken in de pathofysiologie
Chronische bronchitis / Destructief longemfyseem
CHRONISCHE BRONCHITIS ̶Prevalentie en etiologie
Vooral in gematigd/vochtig klimaat; prevalentie:
Mannen >40 jaar: 10–20%
Vrouwen: lager
Uitlokkende factoren:
Sigarettenrook (belangrijkste)
Luchtverontreiniging, stoffige werkomgeving
Virale of bacteriële infecties
Familiale aanleg
CHRONISCHE BRONCHITIS Fysiopathologie
Overmatige kleverige mucus + zwelling bronchusmucosa → vernauwing van bronchi
Hyperactiviteit bronchi → verhoogde gladde spiertonus → acuut astmatiform karakter
Ademhaling vooral bemoeilijkt tijdens expiratie
Overmatige productie van kleverig slijm (mucus) en zwelling van het bronchusslijmvlies. Dit zorgt voor een nauwere doorgang van lucht.
Hyperactiviteit van de bronchi: de gladde spieren in de luchtweg trekken extra samen, waardoor de vernauwing nog erger wordt. Dit kan een astmatiform karakter geven (lijkt op een astma-aanval).
Door deze veranderingen is uitademen (expiratie) het meest bemoeilijkt, omdat de luchtwegen tijdens uitademing nog meer dichtvallen door de verhoogde weerstand.
CHRONISCHE BRONCHITIS Kliniek
Hoestbuien: vaak ‘s ochtends, na sigaret, bij kou, inspanning of stof
Sputum: aanvankelijk grijs en kleverig; bij infecties geel-groen, purulent
Dyspnoe: progressief, vooral bij uitademing
Klinisch onderzoek: gezondheid meestal goed, verlengde en piepende exspiratie
CHRONISCHE BRONCHITIS ̶ Diagnose
Anamnese en klinisch onderzoek
Spirometrie: longvolumina meten
Röntgen: afwijkingen vaak discreet
Sputumkweek: bacteriële flora opsporen (bv. Haemophilus influenzae, Streptococcus pneumoniae)
Differentiatie: tuberculose, longabces, bronchuscarcinoom
Complicaties → Bronchopneumonie: frequent bij ouderen, insidieuze ontwikkeling
DESTRUCTIEF LONGEMFYSEEM
Destructie van alveolaire septa en soms respiratoire bronchiolen → ontstaan van grote luchtruimten = hyperinflatie
Longen zien er bleek en opgeblazen uit
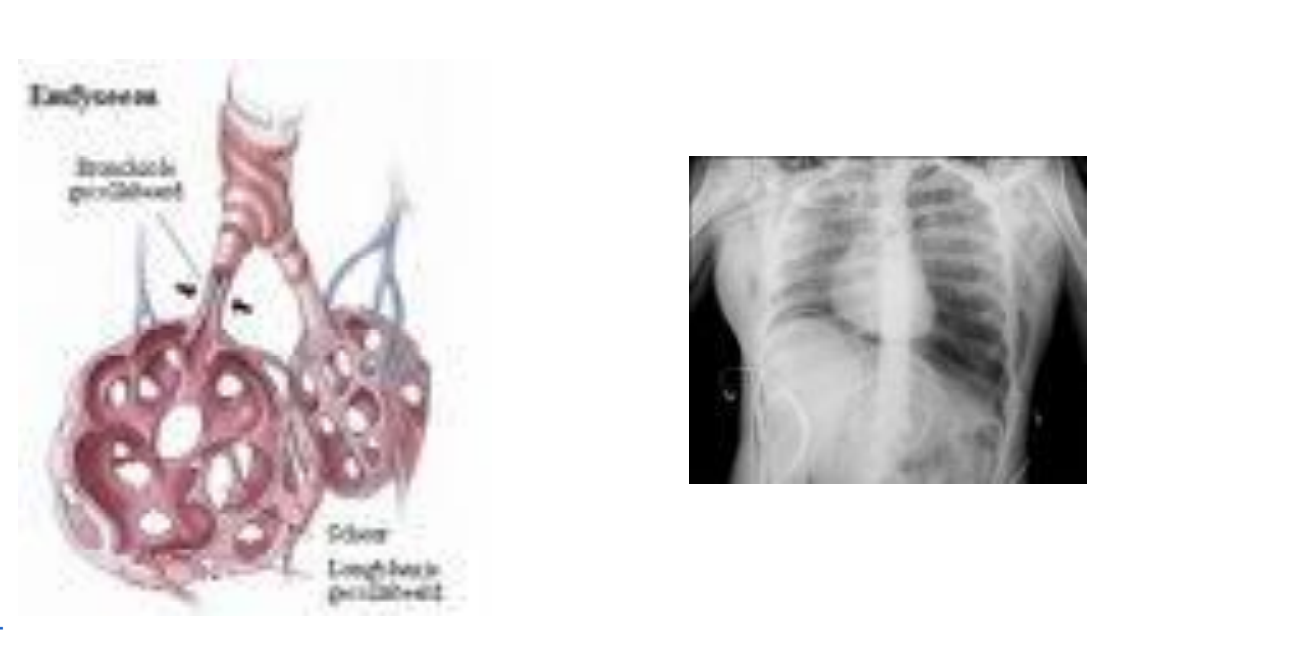
Destructief Longemfyseem - Kliniek / Symptomen
Dyspnoe (kortademigheid)
Typische thoraxveranderingen:
Tonvormige thorax , Vooruitspringend sternum ,Opgetrokken schouders
Auscultatie: verminderd ademgeruis, vaak verlengd exspirium
Diagnose Destructief Longemfyseem
Klinisch onderzoek
Röntgenonderzoek: hyperinflatie van longen, laagstaande diafragmakoepels, brede tussenribruimten
Spirometrie: functionele beperking en luchtwegvernauwing
CHRONISCH OBSTRUCTIEF LONGLIJDEN: BEHANDELING
Basistherapie / Niet-medicamenteus
Rookstop verplicht
Wonen in warm, droog klimaat
hydratatie en bevochtiging ingeademde lucht
Ademhalingsoefeningen
Medicamenteus
Onderhoudsbehandeling inhalatie:
Anticholinergica, Beta-mimetica
Corticosteroïden in ernstige gevallen
Orale als inhalatie onvoldoende effect
Antibiotica bij bacteriële infecties
Geavanceerde / ondersteunende therapie
Chronische zuurstoftherapie bij arteriële desaturatie (opgelet voor hypercapnie)
Bij cor pulmonale (rechtszijdig hartfalen):
Zoutloos dieet , Diuretica, Digitalis
PNEUMONIE
Ontsteking van het longweefsel veroorzaakt door een bacterie, virus (bv COVID-19) of een viruslike organisme (legionella, mycoplasma, chlamydia)
Bevorderende factoren (bij ouderen):
Verzwakte hoestreflex – retentie secreten
Verminderde ciliaire functie en mucuslaag
Verminderde immuniteit
Aspecifiek en specifiek
Chronische aandoeningen, bv. COPD, diabetes, CVA, hartlijden
Longstase (bedlegerigheid)
Aspiratie van maaginhoud (bedlegerigheid, neurologische aandoeningen …)
PNEUMONIE-symptomen/kliniek
Dyspnoe (kortademigheid), tachypnoe (versnelde ademhaling)
Koorts en inflammatoir bloedbeeld
Röntgenfoto: alveolair infiltraat of lobulaire verdichting
PNEUMONIE behandeling
Intravenieuze antibiotica afgestemd op vermoedelijke verwekker
Zuurstoftherapie bij arteriële hypoxie
Ademhalingsoefeningen
Logopedisch advies bij slikstoornissen
Mortaliteit: 20% van overlijdens bij 80- plus is gevolg van een pneumonie
DIEPE VENEUZE TROMBOSE Epidemiologie
Moeilijk te achterhalen: 2/3 van de patiënten symptoomvrij
50% van patiënten met compatibele symptomen blijkt geen DVT te hebben
Post-mortem: 62% van ouderen doorliep een DVT
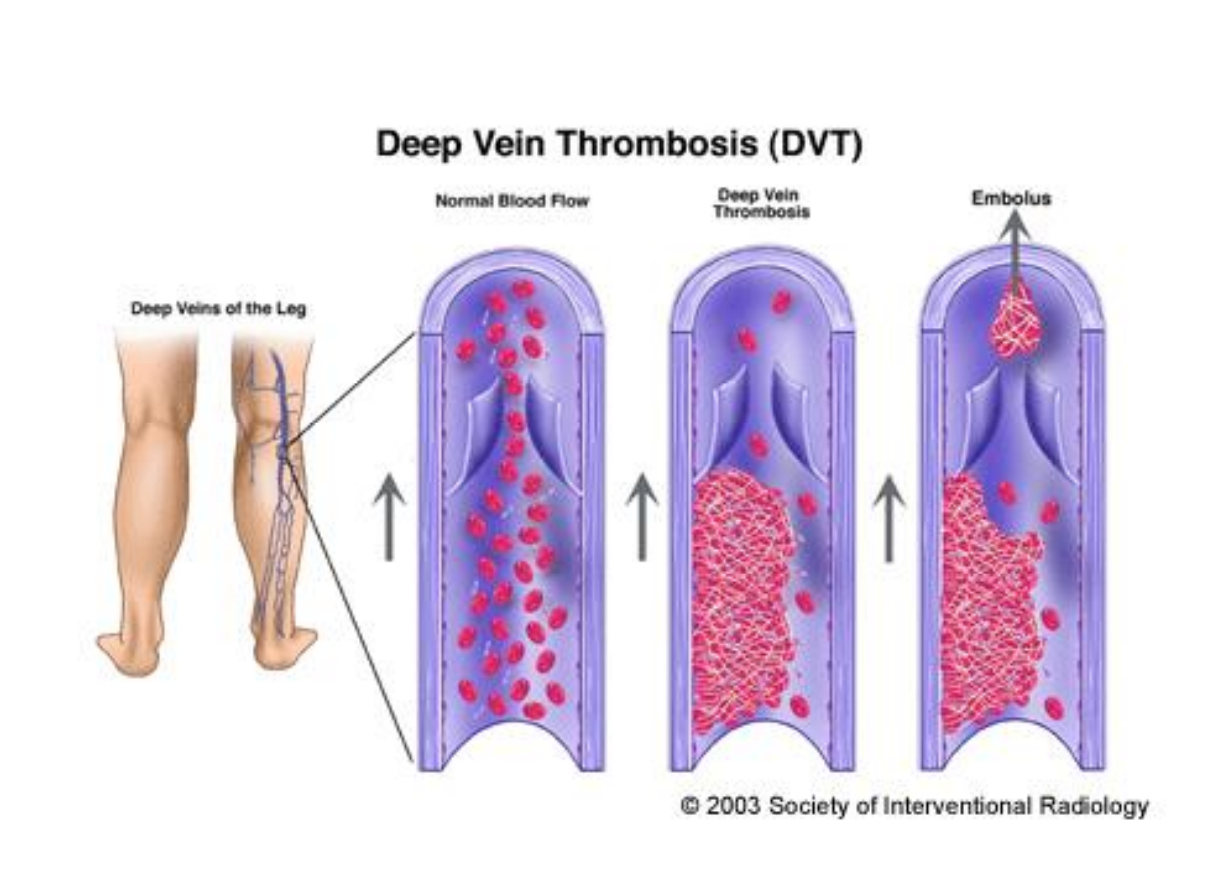
DVT - Pathofysiologie
trombusvorming veroorzaakt door
Stase – vertraagde afvoer van geactiveerde stollingselementen
Verminderde efficiëntie van musculaire pomp
Vorige DVT met klepinsufficiëntie, varices, postoperatief
Capillaire wandbeschadiging – minder prostaglandines → trombocytenactivatie → stollingscascade
Hemoconcentratie en trombocytose (dehydratatie)
DVT etiologie
Leeftijd (risico neemt toe met ouder worden)
Geslacht (vrouwen hoger risico)
Obesitas
Operatie en trauma (bv. heupfracturen)
Hartfalen (cordecompensatie)
CVA (hemiplegisch been hoger risico)
Maligniteit
DVT - diagnose
Pijn, vooral bij palpatie
Zwelling / oedeem
Warmte, hardheid in de kuit
Positief Homan-teken (pijn bij dorsiflexie van de voet)
2/3 van patiënten symptoomvrij!!!!
Technisch onderzoek:
Doppler-echografie (non-invasief, bed-side, maar mist kleine distale thrombi)
DIEPE VENEUZE TROMBOSE ̶ Preventie
Mechanisch:
Vroegtijdige mobilisatie
Elastische kousen
Pneumatische compressie bij hoogrisicopatiënten
Medicamenteus:
Low-molecular-weight heparines (Clexane, Fraxiparine, Fragmin)
Laag Moleculair Gewichtsheparine subcutaan
DIEPE VENEUZE TROMBOSE Behandeling
Verminderen van symptomen
Voorkomen post-trombotisch syndroom
Preventie van longembool
Algemeen:
Dauers / steunkousen
Been hoogleggen
Medicamenteus:
Low-molecular-weight heparines (subcutaan, geen monitoring nodig)
Interventies:
Trombolyse of trombectomie gevolgd door heparine
Nadien 3 maanden orale anticoagulantia (Vit K-antagonist of NOAC), tenzij contra-indicatie
DIEPE VENEUZE TROMBOSE - COMPLICATIE
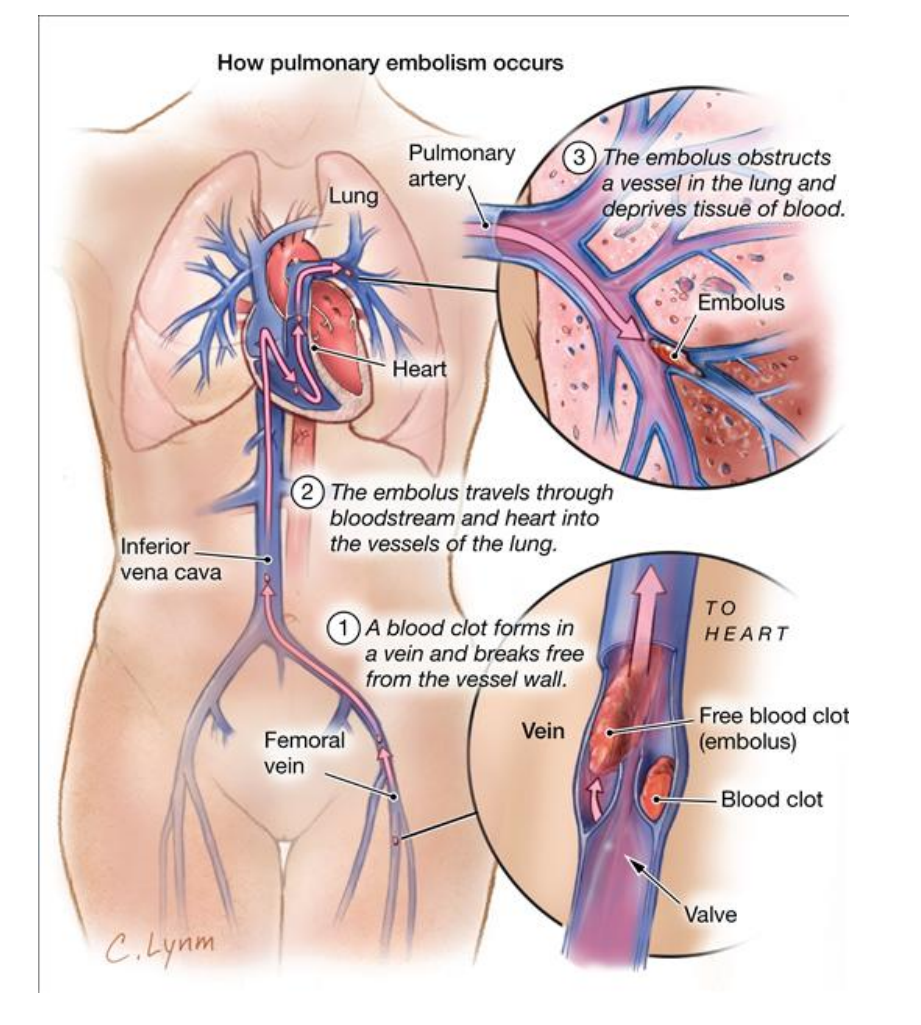
LONGEMBOOL
Meestal complicatie van diepe veneuze trombose (DVT) van de onderste ledematen, vena iliaca of vena cava inferior
Trombus losgekomen uit veneuze circulatie → longcirculatie → obstructie van pulmonale vaten
LONGEMBOOL ̶Symptomen
Dyspnoe, tachypnoe, tachycardie
̶Bij longinfarct: Pleurale pijn, hemoptoe
̶ Rechterhartfalen (door verhoogde pulmonale druk)
̶ Cardiovasculaire collaps bij massief embool
LONGEMBOOL Technische
Ventilatie-perfusiescan (V/Q-scan): defect in perfusie bij normale ventilatie → embolie
Spiraal-angiografie-CT: beeldvorming van grote/middelgrote pulmonale vaten → obstructie zichtbaar
Pulmonaire angiografie: zelden gebruikt bij ouderen (invasief), contraststof visualiseert trombus
Behandeling LONGEMBOOL
Doel: voorkomen van uitbreiding trombus en nieuwe embolieën
Acute fase: intraveneus of subcutaan heparine / laagmoleculaire heparines
Vervolg: orale anticoagulantia (Vit K-antagonisten of NOAC) gedurende ~6 maanden (= bloedverdunnende medicatie)
Bij ouderen:
Therapeutische spiegels strikt volgen
Interacties met andere medicatie nagaan
Voorzichtigheid bij valrisico’s → verhoogd risico op intracerebrale of andere ernstige bloedingen