Huidtumoren HC, WG, IC
1/57
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced |
|---|
No study sessions yet.
58 Terms
Welke 2 groepen maligne huidtumoren zijn er?
Benoem ook de subgroepen en hoevaak ze ongeveer voorkomen

Door welke 3 factoren blijft incidentie huidkanker stijgen?
UV blootstelling
Immunosuppressiva (bijv agv immunosuppressiva bij een orgaantransplantatie, wordt verdediging tegen kanker lager)
Leeftijd
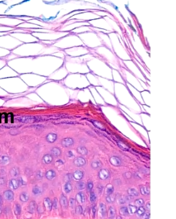
De epidermis bestaat uit meerlagig verhoornd plaveiselepitheel. Die bestaat uit meerdere lagen. Welke? en Hoe kun je het herkennen?
(onderste laag zie je niet goed op afbeelding) 4 lagen totaal
Van beneden naar boven
Stratum basale: Enkele cellaag. Cellen staan parallel aan elkaar. De cellen differentiëren vanuit hier steeds naar boven tot keranocyten
Stratum spinosum: Meerdere lagen van de plaveiselcellen (keranocyten). Dikste laag
Stratum granulosum: Hier zitten korrels cytoplasma, waarin granules in cytoplasma zit.
Stratum corneum (hoornlaag): Laag dode keranocyten. Belangrijkste barriere van het huid. Cellen verliezen boven hun kern en komen in stratum corneum terecht.
De stratum lucidum is een extra laag tussen corneum en granulosum. Lichtgrijs gebied die dient als extra bescherming
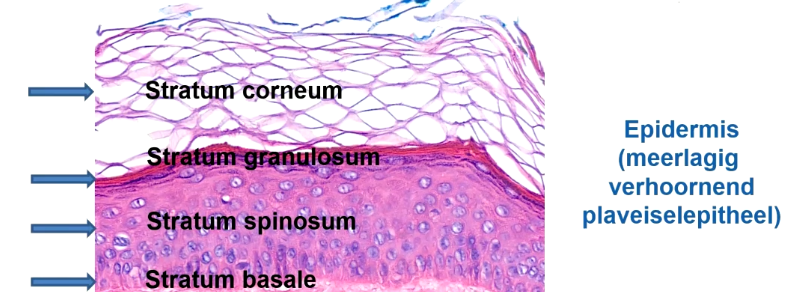
Wat is stratum lucidum
Een extra laag tussen corneum en granulosum/ Lichtgrijs gebied die dient als extra bescherming
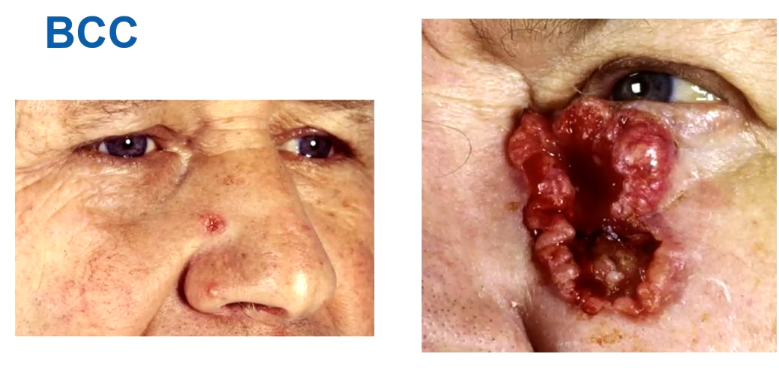
Basaalcelcarcinoom
Oorsprong
Eigenschappen
Waarom wordt deze variant niet meegerekend tot incidentie kanker?
Welke 4 typen BCC zijn er?
Cellen van basale laag van epidermis.
Pluripotente cel. Een BCC is invasief en destructief.
Metastaseren is heel zeldzaam en daarom is een BCC niet gevaarlijk. Vandaar dat hij niet wordt meegerekend. Wel moet het behandeld worden.
Nodulair BCC, superficieel BCC, gepigmenteerde BCC, Cicatriceel BCC
Nodulair BCC
Hoe ziet het eruit
Welke 2 kenmerken?
Welk histologisch beeld geeft het?
Meest voorkomende variant van BCC.
Heeft als kenmerk een glimmend oppervlak (parelmoerglas) waar kleine vaatjes zitten over de tumor. De term voor kleine vaatjes: teleangiëctase
Nodulair histologisch beeld
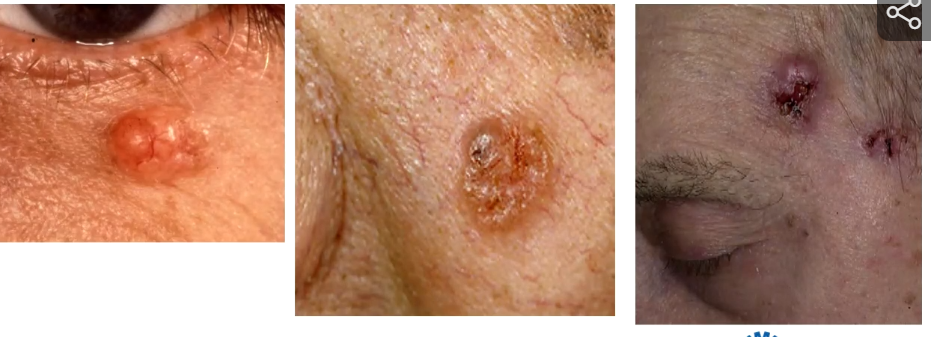
Superficieel BCC
Kenmerken (3)
Histologisch beeld
Komt vaak voor op romp en heet dan romphuidbasaalcelcarcinoom. Je ziet een roodschilferende plek
Als je heel goed naar het rand kijkt zie je een glimmend oppervlak. Om dit goed te kunnen zien moet je huid een beetje trekken en zie je soms een beetje pigmentatie
Superficieel histologisch beeld
Gepigmenteerde BCC
Hoe ziet het eruit en op welk ander beeld lijkt het
Histologisch beeld
Lijkt op melanoom
Nodulair met veel melaninepigment

Cicatriceel BCC
Wat is kenmerkend voor deze variant (2)
Groeiwijze
Vergelijking met nodulaire BCC
Wat is heel typisch voor deze variant?
Is deze variant makkelijkst of moeilijkst tov andere BCC?
Histologisch beeld
Moeilijkste variant van BCC’s
Er is littekenvorming.
Het groeit in sprietjes (in tegen stelling met nodulaire, die in rondjes groeit) waarbij littekenvorming en fibrose plaatsvindt.
Hier zie je geen glimmende rand. Wel zie je teleangiëctase.
Typisch voor deze variant is dat de rand groter is dan je denkt. Vaak wordt een grote stuk dan weggehaald.
Moeilijkste variant en hoogste risico. Moet echt behandeld worden want anders groeit het zo
Sprieterig, maar kan ook micronodulair zijn
Hoe verloopt diagnostiek van huidtumoren? (2)
Klinisch beeld kan vermoeden geven, maar moet bevestigd worden met:
Incisiebiopt: in Het rand van de aangedane gebied, bijv in het glimmende wand. Niet in het wond, want dan kan er geen diagnose gesteld worden!
Je stelt de patholoog dan de vraag of het om BCC gaan of PCC
Waarmee moet je rekening mee houden bij een incisiebiopt op techniek?
Dat je in het rand van de aangedane gebied incisie doet. Bijv in het glimmende wand. Niet in het wond, want dan kan er geen diagnose gesteld worden.
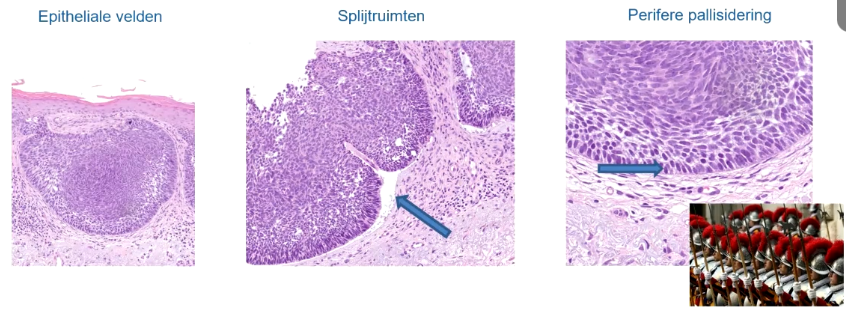
Welke 3 histologische kenmerken hebben BCC’s?
Epitheliale ‘baseloïde’ velden: Deze zijn paarser dan cellen van de stratum spinosum van de epidermis. Komt doordat deze BCC uitkomen vanuit basale laag, die wat paarser zijn dan de keranocyten die roze zijn. Het is epitheliaal wand de cellen vormen groepjes. Lymfomen bijv heb je losse cellen die geen onderlinge verband hebben
Splijtruimten/Retractieartefact: Mogelijke verklaring is dat dit wordt veroorzaakt door bewerkingen van weefsel door de patholoog om coupes te maken
Perifere pallisidering: Tumoren hebben aan de rand kerntjes waar de kernen als ‘mannetje op mannetje’ staan= pallisidering. Kenmerk die de stratum basalum ook hebben
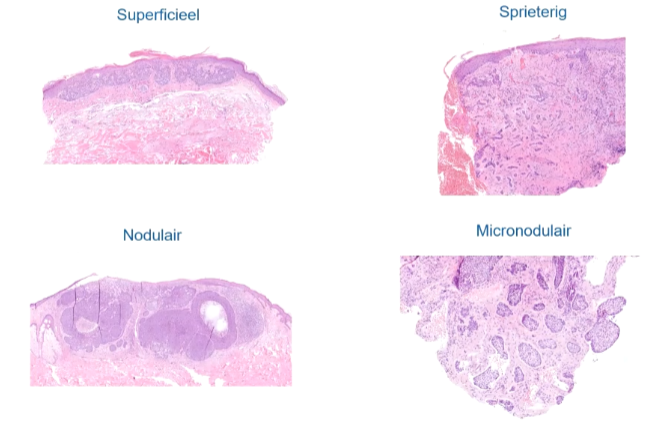
Welke is het makkelijkst te behandelen en welke zijn het moeilijkst te behandeken?
Nodulair is makkelijkst omdat je het goed kan afgrenzen
Sprieterig is moeilijker want die kunnen diep groeien, zelfs in subcutis
Micronodulair is ook moeilijk omdat die overal groeien en diep gaan. Dit type geeft niet altijd reactie op dermis en is moeilijk te achterhalen waar precies allemaal tumor is.
Vul de tabel aan: Wanneer is een tumor laag of juist hoog risico?

Verschil conventionele excisie bij lage risico en hoge risico patiënten
Bij lage risico doe je 3-4 mm marge extra huid erbij om mee te nemen voor zekerheid. Dan bepaalt patholoog steekproefgewijs of er tumor in gezonde huid is.
Bij hoog risico wordt 5 mm marge erbij gedaan en doet patholoog hier ook onderzoek op
Mohs micrografische chirurgie
Wanneer wordt dit gedaan
Hoe werkt het
Voordelen (2)
Mogelijkheid bij hoge risicotumor
Er wordt vriescoupe gedaan. Voordeel hiervan is dat het verwijderen van onnodig gezondweefsel niet nodig is en kans op recidief laag is
Radiotherapie als behandeling voor BCC
Wanneer?
Radiotherapie is ook mogelijk maar wordt zelden gebruikt. Wordt nauwelijks gedaan, want duurt ook heel lang. Wordt vooral gedaan als excisie niet mogelijk is vanwege vitale structuren, cosmetisch oogpunt, wens patiënt en slechte conditie. Komt nog steeds niet vaak voor.
Welke behandelopties worden uitlsluitend gebruikt voor superficieel BCC? Waarom wordt conventionele excisie niet vaak gedaan?
Cryotherapie: Bevriezen met stikstof, zals bij wratten. 2 Cycli zonder verdoving en wordt gesprayt met stiktof. Je krijgt hier wel een blaar/ucus van maar die zal genezen
Currettage en coagulatie: Onder verdoving met scherpe lepel eruit halen en nabranden met coagulator
Fluorouracil creme (5FU): Verdwijdert tumor. Het is een cytostaticum, immuunstimulator. Werkt locaal en is selectief. 2x per week voor 4 weken
Imiquimod crème: Immuunmodulator die immuunsysteem de tumor laat aanvallen
Nadeel 5FU en imiquimod is dat je een wond voor 3 weken lang krijgt. Voordeel is wel dat het selectief is
Conventionele excisie is zonde omdat de excisie diep is terwijl de tumor oppervlakkig is.
Wat is cryotherapie en wanneer wordt het vooral gebruikt?
Voordeel en nadeel
Superficieel behandeling
Bevriezen met stikstof, zals bij wratten. 2 Cycli zonder verdoving en wordt gesprayt met stiktof. Je krijgt hier wel een blaar/ucus van maar die zal genezen
Curettage en coagulatie
Wanneer
Hoe werkt het
Superficieel behandeling
Onder verdoving wordt met scherpe lepel de tumor eruit gehaald en nagebrand met coagulator
Fluorouracil creme (5FU)
Wat voor behandeling
Wat voor medicatie is het
Hoevaak gebruik je dit
Nadeel
Superficeel behandeling
Het is een cytostaticum, immuunstimulator. Werkt lokaal en is selectief. 2x per week voor 4 weken.
Verwijdert de tumor
Nadeel is dat het een grote wond achterlaat voor 3 weken, maar het wel selectief
Imiquimod
Wat voor behandeling
Wat voor medicatie is het
Hoevaak gebruik je dit
Nadeel
Superficieel behandeling
Immuunmodulator die immuunsysteem de tumor laat aanvallen
3x per week voor 4 weken.
Voordeel is dat het selectief is, nadeel is dat je 3 weken lang wond hebt
In welke 2 gevallen doe je follow up en wanneer niet?
Eenmalig BCC van milde type zoals nodulair, radicaal eruit gehaald hoed je niet te controleren
Patiënten met hoog risico en patiënten met twee of meer BCC’'s wil je wel 1x per jaar zien
4 Risicofactoren PCC
Cumulatieve blootstelling aan zon
Ouderen
Mannen > vrouwen
Chronisch gebruik immuunsuppressiva
Juist of onjuist
Cellen bij PCC zijn pluropotente cellen
Onjuist
Welke 2 voorstadium zijn er van PCC
Actinische keratose
Ziekte van Bowen
Aktinische keratose
Wat is het
Hoe neem je dit waar en wat is de bevinding?
Hoe vaak komt het voor, waar en bij wie vooral?
Hoe doe je diagnose?
Het is een potentiele premaligne huidafwijking en uit zich als keratotische stugge elementen op de huid.
Je voelt deze beter dan je het ziet.
Je ziet geen infiltraat of tumorvorming, het lijkt op eelt
Het komt ontzettend vaak voor. Bij de helft van de mannen boven de 50 heeft dit.
Plaatsen zich waar veel zonlicht blootstelling is, dus gelaat, handruggen, schedeldak
Hiervan hoef je in het algemeen geen biopsie te doen, tenzij je twijfelt. Dus vaak al obv klinische diagnose

Histologie en behandeling Aktinische keratose
Welke 3 histologische kenmerken?
Hoevaak gaat het over?
Hoe wordt het behandeld (2)
Het is een potentieele pre-maligne afwijking
Kenmerkt zich door:
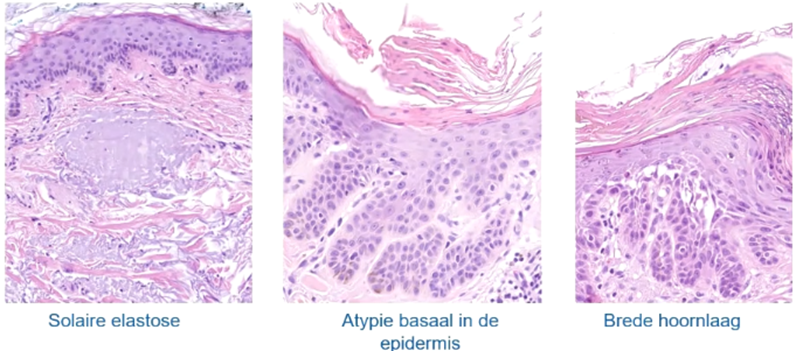
Atypie van keratinocyten basaal van de epidermis. De kernen zijn groter dan normale keratinocyten en worden paarser, gaan wisselen van vorm.
(Je ziet dat er uitlopers worden gevormd basaal in de epidermis. Het kan ook zijn dat de epidermis gewoon plat is en dat er basaal keratinocyten zijn die plat zijn.)
Solaire elastose: Wat je mogelijk kunt zien is schade door de zon. Elastine en collageen degenereren oiv zonlicht waardoor ze solide grijze geband (=solaire elastose) waardoor je verlies hebt van elasticiteit van de huid. Van daar dat het huid er rimpelig uitziet.
Parakeratose/Brede hoornlaag: De hoornlaag is ziet er niet meer normaal uit. Het is verbreed. Er zitten nu wel kernen in. Parakeratose: verstoring van rijping. Dit geeft het aangedane stukje dus een hard gevoel
Beste behandeling is preventie. Geen cosmetisch ingreep. 90% van de schade die je later ziet is zonblootstelling. Zo een AK kan spontaan verdwijnen (spontane regressie), kan ook persisteren maar gaat nooit over naar?
Maar soms gaat het over naar PCC. Hoevaak is niet bekend. Wel is het bekend dat een 10 jarig cumulatief risico op progressie 10% is. Dus 90% blijft persisterend of regresst uiteindelijk.
Niet elke AK wordt dus kanker.
Behandeling: Het is een oppervlakkig probleem.
Cryotherapie wordt gebruikt voor solitaire laesies,
Als het meer in veld is zoals schedeldak wordt fluorouracil crème gebruikt. Dysplastische cellen nemen veel van de cytostatica op en gaan dood
Imiquimod en curretage & coagulatie kan ook maar niet vaak gekozen
Ziekte van Bowen
Wat is het
Hoe doe je diagnose
3 kenmerken histologie
Behandeling (4) en wanneer
Andere voorstadium van PCC. Hier is heel de epidermis afwijkend. Het is een carcinoma in situ (in rust), het is nog niet invasief. Hierbij speelt HPV een belangrijk rol. Vaak gaat het over in een PCC, dus moet er echt behandeld worden.
Naast klinisch beeld moet er histopathologisch onderzoek gedaan worden mbv standsbiopsie omdat het moeilijk te herkennen is en je wil weten of het in situ is of niet.
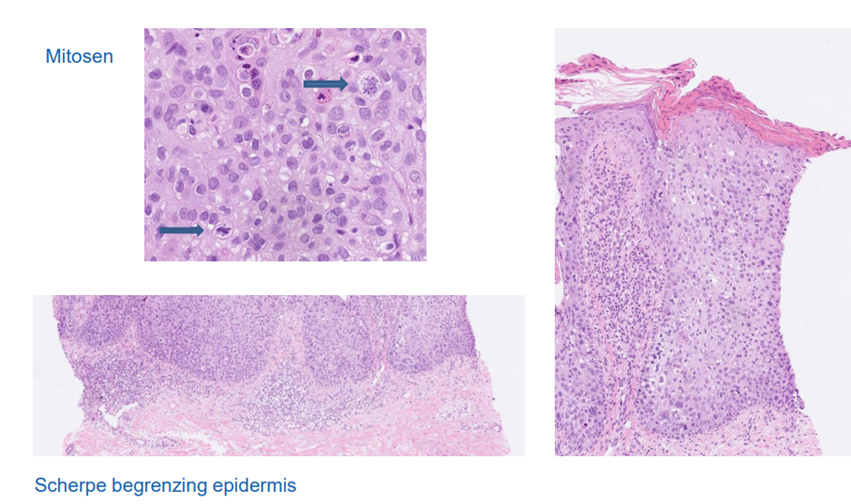
Hist: De epidermis is veel dikker. De hoornlaag is net als bij AK dik. Kenmerkend is:
Atypische keratinocyten, niet alleen basaal, maar over de gehele epidermis
De begrenzing tussen dermis en epidermis is gewoon nog te zien en te vervolgen: Geen invasie/doorbreking door basaalmembraan
Mitosen
Behandeling is ook oppervlakkig. Omdat het niet invasief is gebruik je cryotherapie (N2) of fluorouracil crème.
Evt curettage en coagulatie.
Als de laesie niet verdwijnt wordt excisie gedaan want je wilt het heel graag kwijt.
Prognose en ernst PCC
Verschil in groeisnelheid tov BCC
3 kenmerken van de tumor
10 jaar na diagnose is ongeveer 90% van de patiënten nog in leven, goede prognose.
Ergere tumor dan BCC want hier is 10% kans op metastase als het op hoog risicogebied is. PCC groeit sneller
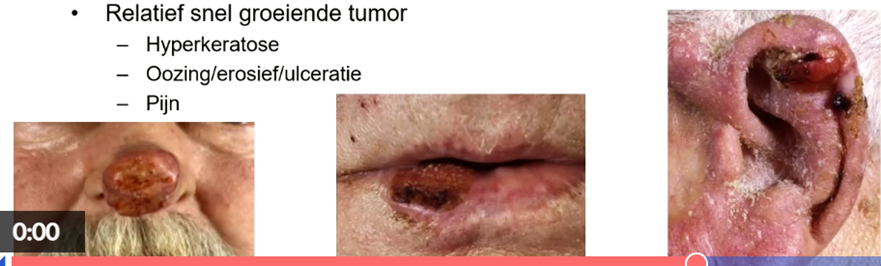
3 Kenmerken:
Hyperkeratose (eeltvorming)
Oozin/erosief/ulceratie
Pijn
Lijkt klinisch op BCC
PCC
Diagnose
Histologie (4)
Waar moet je op letten bij histologie?
Niet alleen obv klinische verschijnsel maar ook standsbiopt/incisie
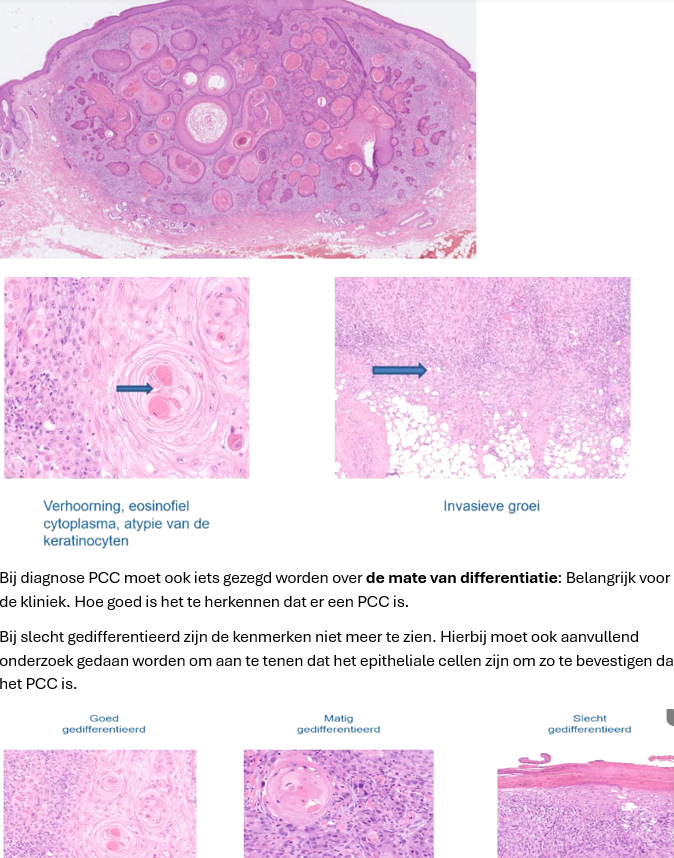
Hist: Er is sprake van een invasieve tumor. Je ziet dat de tumor diep de dermis in gaat. De tumor heeft epitheliale velden en wat opvalt is dat er hoornmateriaal centraal in de tumorvelden ligt. Morfologisch gezien hebben de cellen hetzelfde beeld als normale cellen in tegenstelling tot een BCC.
Roze Tumorvelden waarbij hoornmateriaal centraal ligt. De hoornmateraiaal kan niet naar de hoornlaag.
Het ziet er roze uit waar soms restjes van een kern in zit. Het lijkt dan een beetje op de parakeratose die je ook bij AK ziet maar dan centraal
Cellen zijn duidelijk atypisch
Epidermis en dermis is moeilijk van elkaar te grenzen gezien het dieper groeit (door invasie)
Het is belangrijk om bij diagnostiek te bepalen wat de mate van differentiatie is. Belangrijk voor kliniek. Bij slecht gedifferentieerde zijn de kenmerken niet meer te zien. Hierbij moet ao gedaan worden om aan te tonen dat het epitheliale cellen zijn om PCC te bevestigen.
Welk aspect van biopt PCC bepaalt of je nog aanvullend onderzoek moet doen of niet?
De mate van differentiatie is belangrijk voor de kliniek. In hoeverre is het te herkennen dat het een PCC is? Bij slecht gedifferentieerde zie je de kenmerken niet meer en moet aanvullend onderzoek gedaan worden om aan te tonen dat het epitheliale cellen zijn om zo te bevestigen dat het PCC is
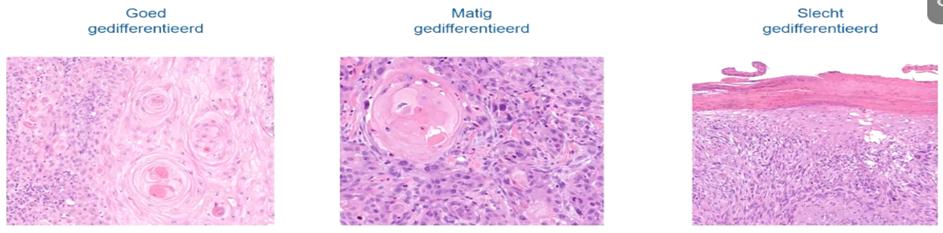
Behandeling PCC incl followup
Chirurgisch. Zelden radiotherapie en soms postoperatief radiotherapie
Afhankelijk van de hoogte van de risico bepaal je de extra marge incisie.
Laag: > 4mm marge
Intermediair: > 6 mm marge
Hoog risico: > 10 mm marge
En followup

Hoe wordt de ernst bepaald van PCC? Welk aanvullend onderzoek is er evt mogelijk? (3)
Met behulp van TNM

Echo hoofd/hals gebied overwegen
Bij verdenking op ossale betrokkenheid CT of MRI
Bij regionale lymfadenopathie echo doen evt met een punctie
Bij welke tumoren (BCC, PCC, melanoom) doe je incisiebiopt?
BCC en PCC
In welke gevallen wordt oppervlakkig behandeld?
Superficieel BCC. AK en ZvB
Juist of onjuist
Een zeer lichte huid die verbrandt in de zon en niet bruin wordt, gaat gepaard met een grote kans op ontwikkeling van maligniteiten van de huid.
Terwijl bij zeer donker huid deze kans laag is
Juist
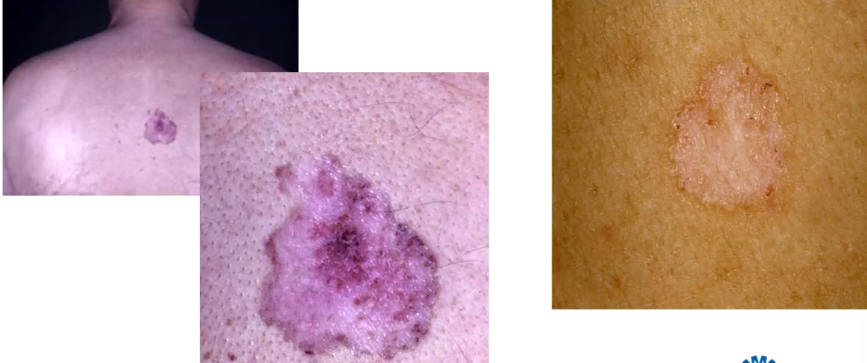
Uit welke cellen ontstaan melanomen
Melanocyten
Voorkeurslokatie melanoom
Man romp
vrouw benen
Hoeveel % van melanomen is familiair?
10%
Endogene risico factoren (4) en exogene (2) voor melanomen
Huidtype
Veel moedervlekken
Meer dan 3 atypische moedervlekken: ugly ducks
Positieve familieanamnese
Excessieve blootstelling aan uv
zonverbranding op jonge leeftijd
Wat zijn ugly ducks?
Atypische moedervlekken
Verhogen risico op melanoom
Diagnostiek melanoom (3)
Klinisch beeld
Excisie met krappe marge (2 mm) (Geen biopt)
Histopathologisch onderzoek
Breslowdikte
De maat voor diepte van ingroei van een melanoom
Belangrijk voor bepalen prognose: Hoe dikker hoe slechter. 1,5 mm is slecht
Uit hoeveel % van de benigne moedervlekken komt een melanoom?
30
4 prognostische factoren melanoom
Leeftijd
Breslowdikte
Lokalisatie: Rug erger dan been
Ulceratie
Waarom geen biopt bij melanoom maar meteen excisie met krappe marge? (3)
Bang voor metastase veroorzaken (niet bewezen)
Breslowdikte kan zo bepaald worden
Aard kan bepaald worden
Krappe marge om patiënt niet onnodig te mutileren
Proces van metastasen bij melanoom
Satellieten
In transit metastasen
Lymfekliermetastasen
Hematogene metastasen
Licht ze toe
Het proces van metastasering gaat als volgt;
Er ontstaan eerst satellieten: Dit zijn kleine moedervlekjes om de primaire tumor heen (in een straal van 2cm).
Vervolgens ontstaan in-transit metastasen: Mestastasen tussen de primaire tumor en een lymfeklier in
Daarna wordt de lymfeklier aangetast lymfekliermetastasen
Daarna kunnen ook hematogene metastasen ontstaan. Deze ontstaan soms ook zonder eerst een lymfeklier bereikt te hebben
Metastasen kunnen zich in elke orgaan manifesteren
Excisiemarges als behandeling in volgende situaties:
Melanoom in situ
Breslowdikte kleiner dan 2mm
Breslowdikte groter dan 2 mm
0,5 cm
1 cm
2 cm
Lymfeklieren kunnen door schildklierwachtprocedure bekeken worden
Is het zinvol?
Prognose is slechter bij positieve schildklier, maar de overlevingskans wordt er niet groter van dus niet echt
Regionale geïsoleerde perfusie als behandeling voor melanoom
Zelden gedaan:
indien melaoon op extremiteit is
Zeer plaatselijk afsluiten van de circulatie waardoor het melanoom necrotisch wordt.
Wordt gedaan door concentratie chemotherapie toe te dienen
Behandeling metastasen melanoom
Adjuvante systemische therapie, mn immuntherapie (t-celactivatie en PD-1 remmer) en targeted therapie (BRAF en MEK therapie)
Varianten van melanoom zijn:
Lentigo maligna
Superficieel spreidend melanoom
Nodulair melanoom
Acrolentigineus melanoom
Amelanotische melanoom
Melanoom op slijmvlies
Licht toe

Wat zie je vooral bij miccrosscopie melanoom?
Kortst, bloed
Waar bevinden melanocyten zich
Witte cellen basale laag
Wat is ABCDE regel en waarvoor gebruikt
Asymmetrie
Begrenzing
Kleur
Diameter
Evolutie
