Cours 7
1/10
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced | Call with Kai |
|---|
No analytics yet
Send a link to your students to track their progress
11 Terms
Quels sont les deux systèmes immunitaires?
Lequel agit immédiatement vs après quelques jours ?
Lequel est spécifique vs non spécifique ?
Quels types de barrières/protections sont impliqués dans chacun ?
Quelles cellules sont associées à chaque système ?
Quel système produit des anticorps et des cellules mémoire ?
Inné :
Réponse rapide, non spécifique
Barrières : peau, membranes muqueuses
Réactions : inflammation (cytokines), complément
Cellules : macrophages, cellules NK, cellules dendritiques
Acquis :
Réponse plus lente (après infection initiale), spécifique
Cellules : lymphocytes B et T
Produit des anticorps spécifiques
Formation de cellules mémoire
Comment les vaccins exploitent-ils le fonctionnement du système immunitaire ?
Comment les cellules immunitaires reconnaissent-elles les agents étrangers ?
Que se passe-t-il lors de la première infection (temps, sélection cellulaire) ?
Qu’est-ce que la mémoire immunitaire ?
Pourquoi certaines infections ne surviennent qu’une seule fois ?
Que se passe-t-il lors d’une exposition ultérieure au même pathogène ?
Reconnaissance par interaction spécifique (complémentarité structure/chimie) entre protéines
Première réponse lente (≥ 3 jours) avec sélection et expansion de cellules spécifiques (immunité acquise)
Formation de cellules mémoire après infection
Certaines infections uniques grâce à cette mémoire immunitaire
Réponse secondaire rapide et efficace → élimination du pathogène avant prolifération importante
Comment le système immunitaire acquis génère-t-il une grande diversité de récepteurs tout en évitant l’auto-immunité ?
Quel est le rôle des lymphocytes B et T ?
Comment les récepteurs sont-ils générés ?
Pourquoi chaque cellule a-t-elle un récepteur unique ?
À quoi se lient ces récepteurs ?
Comment le corps élimine-t-il les cellules dangereuses ?
Les lymphocytes B et T portent chacun un récepteur (ou anticorps) unique
Les récepteurs sont générés de manière semi-aléatoire par recombinaison de segments de gènes
Cela crée une grande diversité → chaque cellule a une spécificité unique
Les récepteurs reconnaissent des fragments de protéines (antigènes)
Les cellules qui reconnaissent le « soi » sont éliminées (sélection dans le thymus)
Que se passe-t-il au niveau des lymphocytes B et T pendant une infection ?
Combien de cellules reconnaissent initialement l’envahisseur ?
Explique le mécanisme
Qu’arrive-t-il après l’infection?
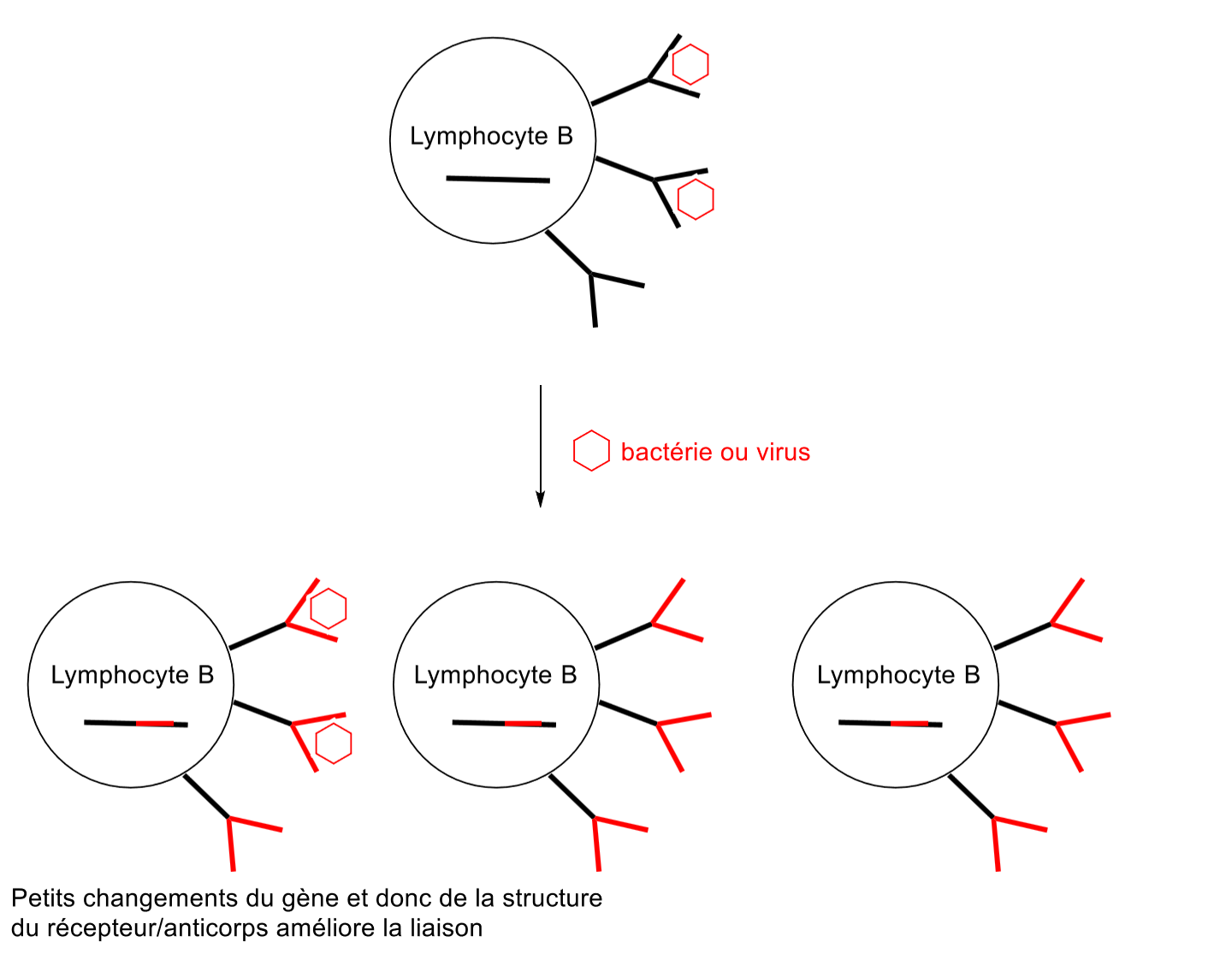
Très peu de cellules (≈ 50–100) reconnaissent l’antigène au départ
Elles subissent une division rapide
Des mutations apparaissent dans les gènes des récepteurs
Cela améliore l’affinité de liaison (maturation d’affinité)
Augmentation du nombre de cellules efficaces contre l’envahisseur
Processus sur plusieurs jours
Après infection, la plupart des cellules qui ont combattu l’infection meurt, une petite population est conservé (cellules de mémoires, liaison optimisée à l’antigène de l’organisme)
Comment les vaccins stimulent-ils le système immunitaire et quels sont les types d’“infection simulée” utilisés ?
Quel est l’objectif principal d’un vaccin ?
Comment le vaccin imite-t-il une infection sans causer la maladie ?
Quelle est la différence entre un agent atténué et un agent inactivé ?
Pourquoi des doses de rappel sont-elles parfois nécessaires ?
Stimuler le système immunitaire pour produire des cellules mémoire (plus nombreuses et plus efficaces)
Créer une infection simulée → apprentissage sans vraie maladie
Atténué : microbe affaibli → infection bénigne possible
Inactivé (tué) : microbe mort → aucune maladie
Rappels : augmentent le nombre de cellules mémoire et renforcent la réponse
Quelles sont les grandes étapes de fabrication d’un vaccin antigrippal ?
Où et comment le virus est-il cultivé ?
Quelles sont les étapes générales après la culture ?
Que fait-on pour rendre le virus sécuritaire ?
Pourquoi faut-il purifier le produit ?
Culture du virus dans des œufs
Incubation → récolte → clarification
Inactivation du virus (le rendre non infectieux)
Purification et fractionnement pour isoler les composants utiles
Formulation finale pour stabiliser le vaccin
Comment rend-on un virus inoffensif lors de la fabrication d’un vaccin ?
Quel est l’objectif de l’inactivation ?
Quels types de méthodes sont utilisées ?
Que doit-on préserver malgré l’inactivation ?
But : tuer/inactiver le virus → empêcher toute infection
Méthodes : chimiques (ex. BPL, formol) ou physiques (ex. UV, radiation)
Important : conserver la structure antigénique → permettre la reconnaissance par le système immunitaire
Quel est le principal effet secondaire de la vaccination contre la grippe?
Allergie aux oeufs
Quelles sont les caractéristiques principales de l’hépatite B (maladie et transmission) ?
Quel organe est touché et quels sont les symptômes principaux ?
Quelle est la différence entre infection aiguë et chronique ?
Quelles complications peuvent survenir ?
Comment le virus est-il transmis ?
Infection virale du foie → fatigue, vomissements, jaunisse
Aiguë : surtout chez les adultes
Chronique : surtout chez les enfants → souvent asymptomatique mais progressive
Complications : cirrhose, cancer du foie, décès
Transmission par liquides corporels (sexuelle, sang, transmission mère-enfant, aiguilles)
Quelles ont été les étapes clés dans la découverte du virus de l’hépatite B ?
Qu’a-t-on découvert en premier dans le sang des patients ?
À quoi correspond cet antigène ?
Quelles avancées ont suivi concernant le virus et son génome ?
Découverte d’un antigène dans le sang associé à l’infection
Identifié comme un antigène de surface (HBsAg) provenant de l’enveloppe virale
Identification du virus complet
Séquençage du génome du virus
Quelles sont les caractéristiques structurales principales du virus de l’hépatite B ?
Quel type de génome possède-t-il ?
Quelle particularité rend ce virus unique parmi les virus à ADN ?
Quelles enzymes importantes sont présentes ?
Quels éléments structuraux retrouve-t-on dans le virus ?
Virus à ADN partiellement double brin
Possède une transcriptase inverse (particularité importante)
Contient une polymérase ADN avec activité RNase H
Structure avec enveloppe (HBsAg) et core protéique
Présence d’une protéine X impliquée dans la régulation