Obsetetricia Essalud - Evaluación Gestacional | Quizlet
1/63
Earn XP
Description and Tags
Name | Mastery | Learn | Test | Matching | Spaced |
|---|
No study sessions yet.
64 Terms
¿Cuál es el objetivo principal de la atención prenatal?
Vigilancia materno-fetal.
Disminución de la mortalidad materna.
¿Qué características debe tener la atención prenatal?
Debe ser precoz, periódica e integral.
¿Cuáles son las causas que pueden provocar un retraso en la madurez pulmonar fetal? ¿Cuáles son las consecuencias de esta aceleración?
Causas:
Diabetes gestacional, que afecta al neumocito tipo 2.
Isoinmunización Rh.
Concecuencias:
Síndrome de Membrana Hialina.
¿Qué causas pueden acelerar la maduración pulmonar fetal? ¿Cuáles son las consecuencias de esta aceleración?
Causas:
- Preeclampsia.
- Restricción del crecimiento intrauterino (RCIU).
- Rotura prematura de membranas (RPM).
- Consumo de sustancias como tabaco o cocaína.
Concecuencias:
- Síndrome de aspiración de líquido meconial.

¿Cuáles son los marcadores de madurez pulmonar?
Marcadores biofísicos:
Test de Clements.
Marcadores bioquímicos:
Test de fibronectina fetal (FTG) (Altamente sensible).
Cociente lecitina/esfingomielina (LC/EFM) (Altamente específico).
¿Cuántos controles se recomiendan para gestantes controladas y para gestantes menores de 15 años?
Gestante controlada: 6 controles.
Gestante menor de 15 años: 8 controles.
¿Cuándo se debe realizar la prueba ecográfica durante el embarazo?
Antes de las 14 semanas de gestación.
¿Cuántas gestaciones y partos se consideran en un embarazo gemelar?
1 gesta y 2 partos.
¿Cuándo se indica medir la altura uterina y en qué período se realiza?
Indicación: Entre las 20 y 34 semanas de gestación.
¿Cuáles son las causas de disminución de la altura uterina? (3)
Oligohidramnios.
Restricción del crecimiento intrauterino (RCIU).
Obito transverso.
¿Cuáles son las causas de aumento de la altura uterina? (5)
- Polihidramnios.
- Macrosomías.
- Embarazo múltiple.
- Mola.
- Miomas.
¿Cuál es la función de la fórmula de Naegele y cómo se calcula la fecha probable de parto?
Función: Calcula la fecha probable de parto.
FUR (+7 días / -3 meses).
¿Qué criterios hacen que la fecha de última regla (FUR) sea confiable? (3)
- Fecha exacta.
- Régimen catamenial regular.
- No uso de anticonceptivos orales (últimos 3 meses) o parenterales (últimos 6 meses).
¿Cuál es el requerimiento calórico durante el embarazo y la lactancia?
Gestación (2° - 3° Trimestre): Aumenta en 300 Kcal/día.
Lactancia: Aumenta en 500 Kcal/día.
¿Cómo cambian los requerimientos de proteínas y carbohidratos durante el embarazo?
Proteínas: Aumentan los requerimientos.
Carbohidratos: Aumentan los requerimientos.
¿Cuál es el requerimiento diario de hierro durante el embarazo?
Requerimiento: 60 mg/día.
¿Cuál es la indicación y dosis de sulfato ferroso según el riesgo durante el embarazo? ¿Desde cuándo se recomienda comenzar la suplementación de hierro?
Gestante de bajo riesgo: 300 mg de sulfato ferroso al día (1 tableta).
Gestante de alto riesgo: 600 mg de sulfato ferroso al día (2 tabletas).
A partir de la semana 14 de gestación.
¿Cuáles son los requerimientos diarios de ácido fólico para gestantes normales y de alto riesgo? ¿Cuál es su beneficio y cuándo se debe suplementar?
Gestante Normal: 0.4 mg/día.
Gestante de Alto Riesgo: 4 mg/día.
Beneficio: Reduce 50 - 70% de defectos del tubo neural.
Periodo: Un mes antes del embarazo y durante el primer trimestre.
¿Cuál es la indicación y el momento de inicio de la suplementación de calcio durante el embarazo?
Indicación: Carbonato de calcio.
Periodo: A partir de la Semana 20 de gestación.
¿Cuál es la causa principal de la ganancia de peso durante el embarazo?
Crecimiento del feto y aumento del volumen sanguíneo.
¿Cuáles son los rangos de ganancia ponderal recomendados según el IMC?
IMC Normal: 11.5 - 16 kg.
Obesidad: 5 - 9 kg.
¿Qué implicaciones tienen una alta y una baja ganancia ponderal durante el embarazo?
Alta ganancia ponderal: Factor de riesgo para preeclampsia.
Baja ganancia ponderal: Factor de riesgo para bajo peso en el recién nacido.
¿Qué se entiende por actitud fetal y cuál es la posición fetal normal?
La actitud fetal se refiere a la relación de las partes fetales.
La posición fetal normal es la flexión.
¿Cuáles son los parámetros utilizados para describir la actitud fetal y cuales son los más frecuentes?
Situación | Posición | Presentación | Encajamiento.
La situación más frecuente es longitudinal, la presentación más frecuente es cefálica y la posición más frecuente es izquierda (LCI).
¿Qué se entiende por situación fetal y cuáles son sus variantes más comunes?
La situación fetal es la relación del eje fetal con el eje materno.
Variantes: Longitudinal (más frecuente) / Transversal.
¿Qué se entiende por presentación fetal y cuáles son sus variantes más comunes?
La presentación fetal se refiere al polo fetal.
Variantes: Cefálica (más frecuente) / Pélvica.
¿Qué se entiende por posición fetal y cuáles son sus variantes más comunes?
La posición fetal se refiere a la relación del dorso fetal.
Variantes: Izquierdo (más frecuente) / Derecho.
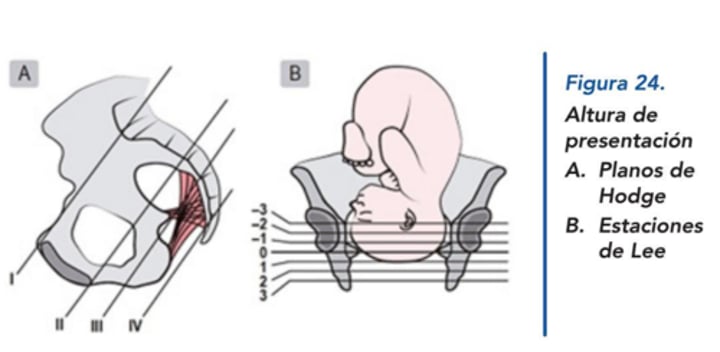
¿Qué se entiende por encajamiento fetal y cuál es su indicador anatómico?
El encajamiento fetal se produce cuando el diámetro biparietal llega al nivel de las espinas ciáticas.
Indicador anatómico: Altura de presentación (Nivel 0 de Lee / III Plano de Hodge).
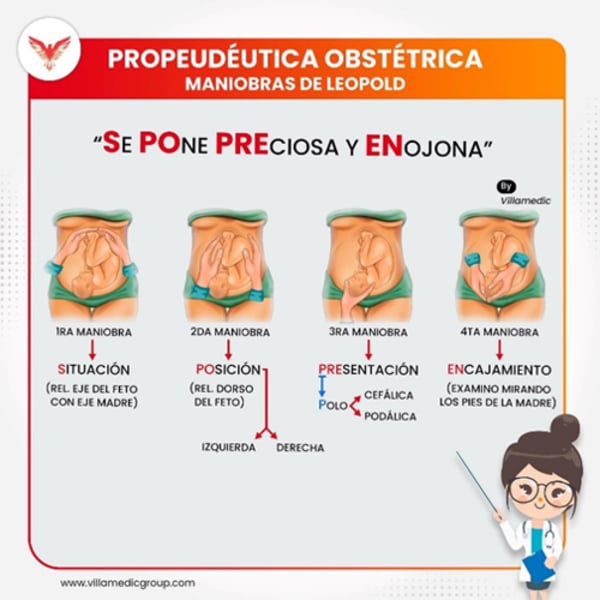
¿Qué determina cada una de las cuatro maniobras de Leopold?
1° Maniobra: Situación y Presentación.
2° Maniobra: Posición.
3° Maniobra: Presentación.
4° Maniobra: Encajamiento.
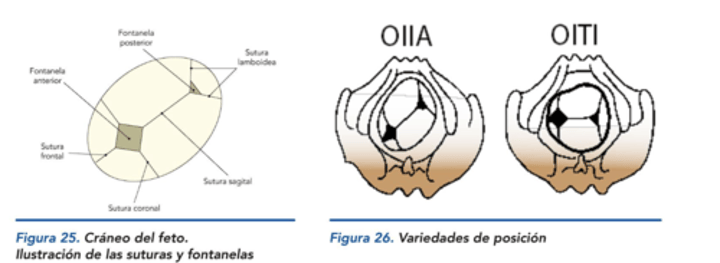
¿Cuáles son los puntos de referencia para la presentación cefálica y podálica y cuál es la variación de posición más común?
Puntos de referencia cefálica: Occipucio (Fontanela menor / Fontanela lambdoidea).
Punto de referencia podálica: Sacro.
Variación más común: Occipito-Iliaco Izquierdo Anterior (OIIA).
¿Cuándo se realizan las maniobras de Leopold?
A las 24 semanas de gestación.
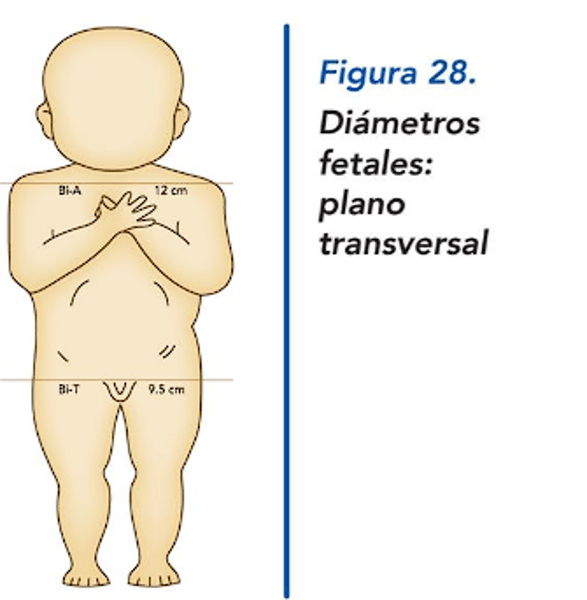
¿Cuáles son los diámetros transversales del feto?
DBP (Diámetro Biparietal): 9.5 cm.
DBA (Diámetro Bitemporal): 12 cm.
DBT (Diámetro Bitrocanterico): 9.5 cm.
¿Cuáles son los diámetros ateroposteriores del feto y cuál es su significado?
SOB (Sincipito-Occipital Bregma): 9.5 cm (Parto eutócico).
OM (Occipito-Mental): 13.5 cm (el más grande).
SMB (Submentobregmático): 9.5 cm.
OF (Occipito-Frontal): 12 cm.
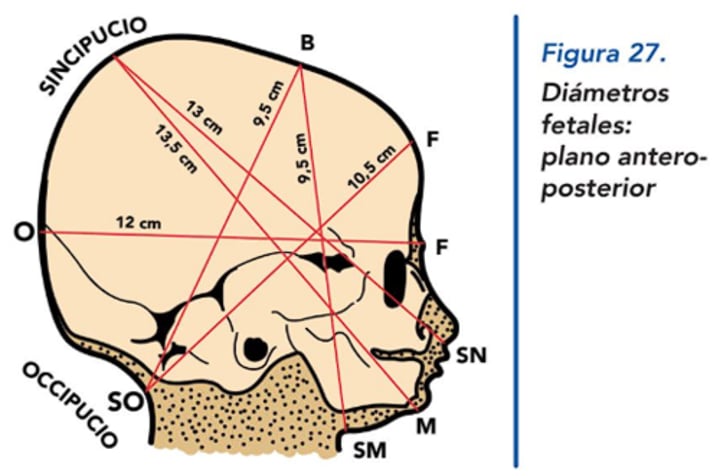
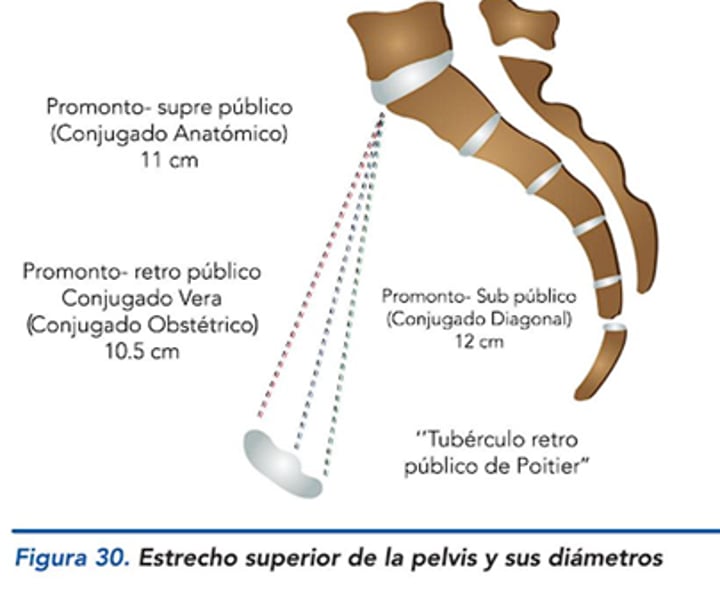
¿Cuáles son las medidas en el plano superior de la pelvimetría?
CO (Conjugado Obstétrico): 10.5 cm.
CD (Conjugado Diagonal): 12 cm.
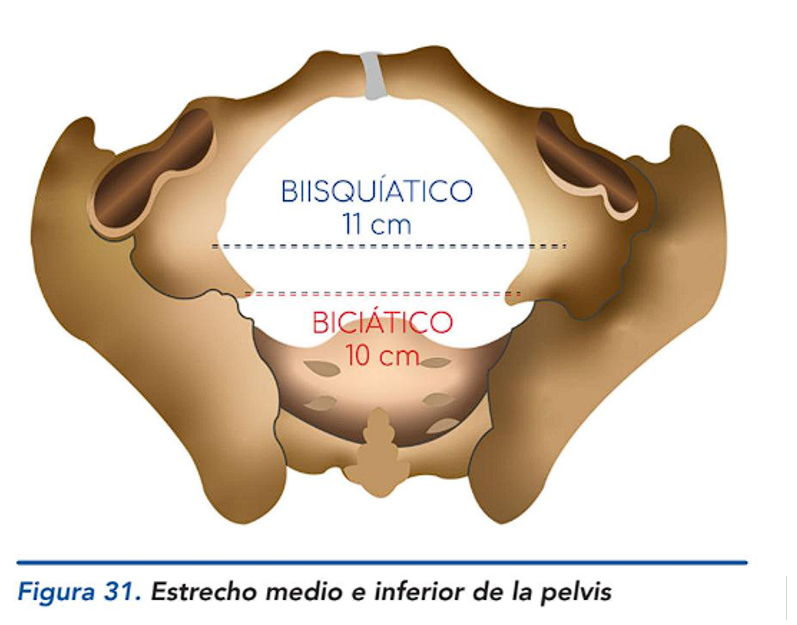
¿Cuáles son las medidas en el plano medio de la pelvimetría?
Bisquiático: 11 cm.
Biciático: 10.5 cm.
¿Cuáles son las medidas para definir las estrecheces pélvicas?
CO (Conjugado Obstétrico) < 10 cm.
BC (Biciáticol) < 9 cm.
BI (Bisquiático) < 8 cm.
Cuando la situación es transverso ¿quien determina la posición fetal?
En situación transversal, la posición la determina la cabeza del feto.
¿Que es un control precoz?
Antes de las 14 semanas
¿En qué consiste la prueba basal en el monitoreo fetal durante el embarazo? ¿En qué periodo del embarazo se realiza esta prueba?
Duración: 1 hora para detectar al menos 3 movimientos fetales, o 2 horas para detectar al menos 10 movimientos.
Periodo de aplicación: Durante el tercer trimestre del embarazo.
¿Cuáles son los valores normales en el Test NO Estresante y para qué se utilizan?
FCF Basal: 110 - 160 lpm.
Variabilidad: 10 - 25 lpm.
Ascensos: Se esperan al menos 2 aceleraciones en 20 minutos.
¿Qué indica un resultado NO REACTIVO en el Test No Estresante?
La ausencia de aceleraciones
¿Cuál es la utilidad del test NO estresante?
Evaluar la reactividad fetal.
¿Cuál es la indicación del Test de Pose?
Se indica en caso de un Test NO Estresante NO Reactivo.
¿Qué evalúa el Test de Pose?
Evalúa la reserva de oxígeno placentaria.
¿Cuál es la utilidad del Test de Pose?
Determinar la vía del parto.
¿Cuáles son las condiciones para realizar el Test de Pose?
Solo se realiza en gestantes a término.
¿Cuáles son las contraindicaciones para el Test de Pose? (3)
- DPP (Distocia de Partes Blandas).
- RPM (Rotura Prematura de Membranas).
- Placenta Previa.
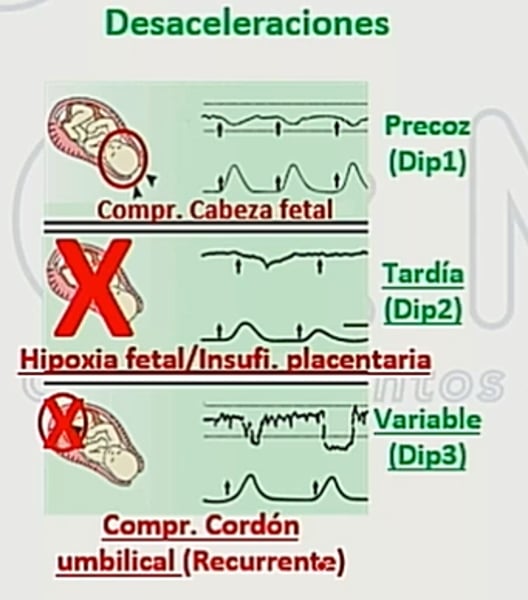
¿Cuáles son los tipos de desaceleraciones observadas durante el Test de Pose? (3)
- Dip 1: Desaceleración Temprana, fisiológica, causada por compresión de la cabeza fetal.
- Dip 2: Desaceleración Tardía, patológica, asociada con hipoxia fetal o insuficiencia placentaria.
- Dip 3: Desaceleración Variable, patológica, provocada por compresión del cordón umbilical.
¿Cuáles son las condiciones para realizar el Perfil Biofísico Fetal (PBF) o Test de Manning?
Se realiza en casos de pretérmino (> 28 - 30 semanas).
¿Cuáles son los parámetros evaluados para detectar hipoxia aguda durante el PBF o Test de Manning?
Reactividad cardíaca.
Movimiento respiratorio.
Movimiento corporal.
Tono fetal.
¡¿Cuál es el parámetro evaluado para detectar hipoxia crónica durante el PBF o Test de Manning?
Volumen de líquido amniótico.
¿Cuáles son los parámetros afectados más tempranamente y tardíamente por la hipoxia durante el PBF o Test de Manning?
Más temprano: Reactividad cardíaca.
Más tardío: Tono fetal.
¿Cuál es el parámetro que aparece más tempranamente y más tardíamente en la gestación durante el PBF o Test de Manning?
Más temprano: Tono fetal.
Más tardío: Reactividad cardíaca.
¿Cuál es el puntaje normal y el puntaje alterado en el PBF o Test de Manning?
Puntaje normal: 10/10 o 8/10 + líquido amniótico normal.
Puntaje alterado: 8 - 6 - 4 - 2/10 + líquido amniótico disminuido.
¿Qué acción se toma si el PBF está alterado pero la prueba de no estres (TNST) es reactivo?
Se continúa con el parto vaginal.
¿Qué acción se toma si el PBF está alterado y la prueba de no estres (TNST) es no reactivo?
Se realiza una cesárea.
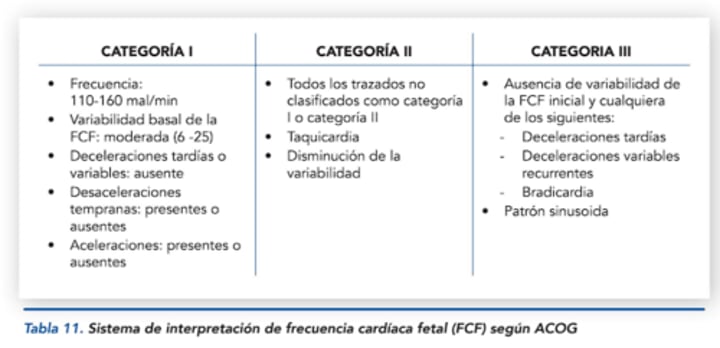
¿Qué indica la Categoría I en la clasificación ACOG?
Normal. Incluye:
Frecuencia cardíaca fetal (LCF) dentro de los rangos normales.
Variabilidad normal.
Presencia de aceleraciones.
Desaceleración temprana (DIP 1).
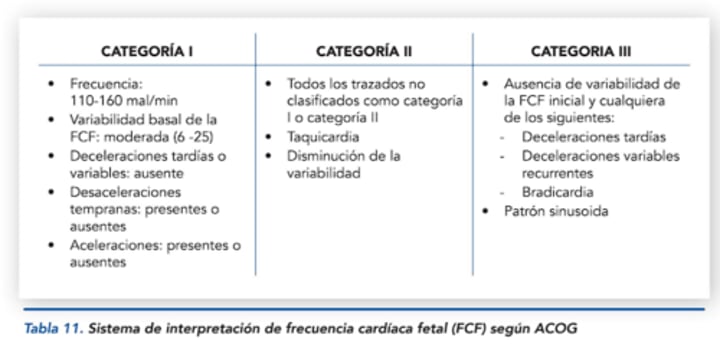
¿Qué indica la Categoría II en la clasificación ACOG?
Indeterminado. Incluye:
Taquicardia fetal.
Disminución de la variabilidad.
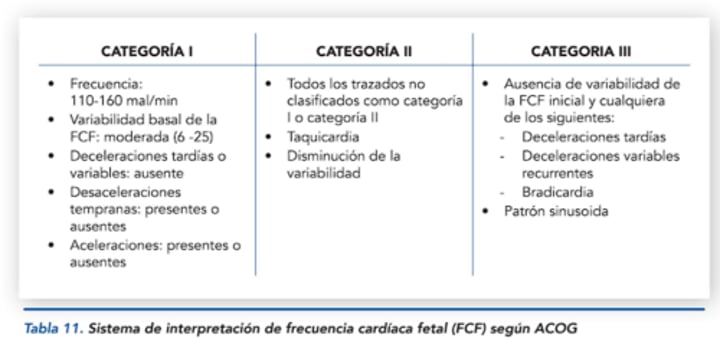
¿Qué indica la Categoría III en la clasificación ACOG?
Patológico. Incluye:
Bradicardia fetal.
Desaceleración tardía (DIP 2).
Desaceleración variable (DIP 3)
Ausencia de variabilidad.
Patrón sinusoidal.
¿Cuantas ecografías contempla la norma técnica y cuantas son las ideales?
Ideal: 4 Ecografías
Norma Técnica: 2 Ecografías
¿Qué aspectos se evalúan durante el primer trimestre (10-14 Semanas) del embarazo? (4)
Número de fetos en desarrollo.
Evaluación de la viabilidad fetal.
Determinación de la edad gestacional.
Medición de la translucencia nucal.
¿Qué se busca durante el segundo trimestre (20-24 Semanas) del embarazo? (2)
Identificación de anomalías estructurales fetales.
Marcadores de cromosomopatías durante este periodo gestacional.
¿Qué se monitorea en el tercer trimestre (30-34 Semanas) del embarazo? (4)
Monitoreo del crecimiento fetal.
Evaluación de estática fetal.
Cuantificación del líquido amniótico.
Localización placentaria.
¿Qué se evalúa durante la ecografía realizada a termino (37 - 40 Semanas)?
Valoración del crecimiento y bienestar fetal antes del parto mediante ecografía.