Infeções neonatais
1/117
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced |
|---|
No study sessions yet.
118 Terms
Qual é a hipótese diagnóstica mais provável para um recém-nascido com hepatoesplenomegalia, petéquias, púrpuras, icterícia precoce e calcificações periventriculares ao ultrassom transfontanela?
CMV
Quais são os principais sinais clínicos da Síndrome Congênita do Vírus Zika?
Microcefalia, desproporção craniofacial e protrusão occipital.
Qual é o padrão das calcificações intracranianas na infecção congênita pelo vírus Zika?
Calcificações do parênquima.
Quais são as manifestações clínicas da pneumonia alba?
Pneumonia intersticial grave associada à sífilis congênita, cursa com fibrose pulmonar e desconforto respiratório progressivo.
Em uma criança com sífilis congênita, como deve ser o acompanhamento oftalmológico?
6/6 por 2 anos.
Qual é a causa infecciosa mais frequente de surdez neurossensorial não hereditária na infância?
CMV congênito
Qual o motivo da associação do ácido folínico no tratamento da toxoplasmose congênita?
A pirimetamina possui ação antifólica, sendo - assim - indicada a reposição do ácido folínico
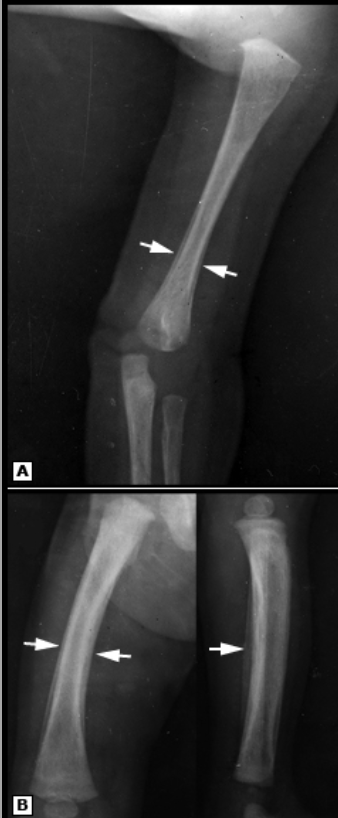
RN, filho de mãe com pré-natal inadequado, com VDRL positivo no momento do parto, apresentando as lesões abaixo (imagem). Cite a alteração demonstrada na radiografia
Periostite

Adolescente com sífilis congênita. Qual a alteração evidenciada na imagem?
Tíbia em sabre
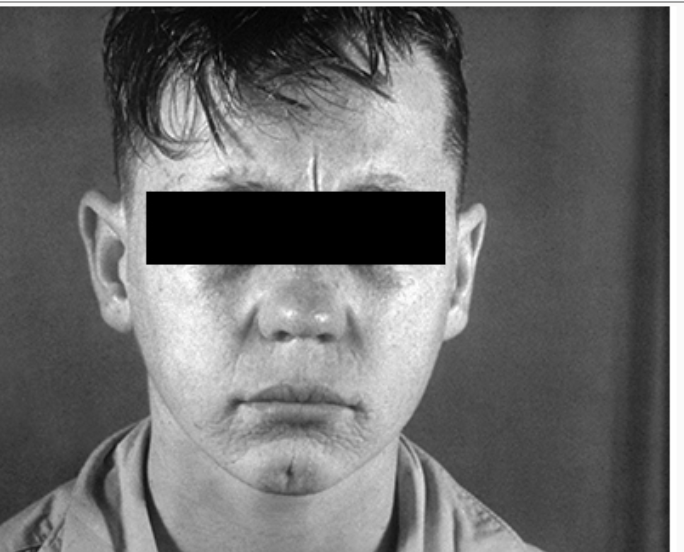
Adolescente com sífilis congênita. Qual a alteração evidenciada na imagem?
Rágades
Qual a relação entre a idade gestacional e o risco de transmissão da toxoplasmose?
O risco de transmissão aumenta conforme avança a gestação.
Em qual doença ocorre a Pseudoparalisia de Parrot
Sífilis congênita
Em qual condição uma gestante com HIV não necessita receber profilaxia intraparto com AZT?
CV na 34ª semana I=I + Boa adesão ao tratamento.
Qual a definição de sepse neonatal?
Quadro infeccioso em RNs com menos de 28 dias
Qual a relação entre risco de sepse neonatal e idade gestacional?
Quanto mais prematuro, maior risco de sepse
Qual a definição de sepse neonatal precoce?
Sepse que ocorre até 48 horas (ANVISA) ou 72 horas (AAP)
Qual a definição de sepse neonatal tardia?
Sepse que ocorre após 48 horas (ANVISA) ou 72 horas (AAP)
Quais os principais agentes da sepse neonatal precoce?
EGB; E. coli; L. monocytogenes; H. Influenzae; S. coagulase negativo
Quais os principais agentes da sepse neonatal tardia? (3)
-Staphylococcus coagulase negativo
-S. aureus
-E. coli
As manifestações clínicas da sepse neonatal são _.
Inespecíficas, com sintomas sistêmicos gerais
Cite 3 possíveis manifestações clínicas da sepse neonatal
-Intolerância alimentar com estase gástrica ou vômitos;
-Distermias;
-Hipoatividade e/ou hipotonia;
-Hipotensão arterial e/ou má perfusão periférica;
-Taquipneia, dessaturações e/ou apneia;
-Abaulamento de fontanela e/ou convulsões.
Como é feito o diagnóstico definitivo da sepse neonatal?
Isolamento do agente na hemocultura
Quais os fatores de risco para sepse neonatal?
-Bolsa rota ≥ 18 horas
-Prematuridade (< 37s)
-Ausência de profilaxia para colonização por EGB em mães colonizadas
-Chorioamnionite materna
Quais as duas possíveis abordagens da sepse neonatal?
-Avaliação por categoria de risco
-Observação aprimorada
Qual valor de proteinorraquia alterado na punção lombar do recém-nascido?
RN pré-termo: > 150 mg/dL
RN termo: > 100 mg/dL
Qual valor de glicorraquia é considerado alterado na punção lombar neonatal?
-RN pré-termo: < 20 mg/dL -RN termo: < 30 mg/dL
Qual a celularidade alterada na punção lombar sugestiva de infecção neonatal?
> 20-30 células/μL
Qual a conduta frente a um RN >= 35 semanas com sinais clínicos de sepse? (2)
-Exames
-Antibiótico empírico
Segundo a avaliação de risco infeccioso, qual a conduta em um recém-nascido assintomático, mas com febre materna intraparto ≥ 38°C?
-Colher exames laboratoriais
-ATB Empirico
Segundo a observação aprimorada na avaliação de risco infeccioso, qual a conduta em um recém-nascido assintomático, mas com febre materna intraparto ≥ 38°C?
-Observação clínica por 36-48h
-ATB e exames se sinais clínicos de doença
Qual a conduta em um RN < 35 semanas filho de mãe com sinais de corioamnionite?
-ATB empírica + Hemoculturas
-Reavaliação do quadro em 36-48 horas.
Indicações de profilaxia materna para infecção por EGB?
-Filho de gestação anterior com dx de doença invasiva por EGB;
-Bacteriúria por Estreptococo do grupo B durante qualquer trimestre da gravidez atual, mesmo que tratada;
-Triagem para colonização por EGB com cultura +
-Cultura para EGB desconhecida + 1 Fator de risco
Quais critérios a SBP endossa para a suspeita de corioamnionite materna?
-Febre materna intraparto ≥ 39,0°C ou
-Temperatura entre 38-38,9°C por mais de 30 minutos, associada a pelo menos um dos seguintes achados:
Leucocitose materna (>15.000)
Drenagem cervical purulenta
*Taquicardia fetal (>160 bpm por 10 minutos ou mais)
Considera-se adequado o início do antibiótico na profilaxia para estreptococo do grupo B (EGB) até quantas horas antes do parto?
≤ 4 horas
Qual o antibiótico recomendado para a realização da profilaxia para EGB?
Penicilina cristalina
Hemograma e PCR normais possuem alto valor preditivo para sepse neonatal.
Negativo
Qual o esquema de ATB empírico inicial no tratamento da sepse neonatal precoce?
Ampicilina + gentamicina
Qual o esquema de ATB empírico inicial no tratamento da sepse neonatal tardia?
Oxacilina + Amicacina
Na suspeita de meningite neonatal por bacilos Gram-negativos, qual esquema antibiótico pode ser utilizado inicialmente?
Ampicilina + Cefotaxima
Qual o tempo mínimo de tratamento com antibiótico na sepse neonatal?
10 a 14 dias
Qual o agente etiológico da sífilis congênita?
Treponema pallidum
A transmissão vertical da sífilis ocorre por via _.
Transplacentária.
Em relação à mãe, qual a definição de sífilis recente?
-Até um ano de evolução
-Engloba as formas primária, secundária e latente recente
Em relação à mãe, qual a definição de sífilis tardia?
-Mais de um ano de evolução
-Engloba as formas latente tardia e terciária
Qual a definição de sífilis congênita precoce?
Surgimento dos sintomas até os 2 primeiros anos de vida
Qual a definição de sífilis congênita tardia?
Sintomas ≥ 2 primeiros anos de vida
Quais as possíveis manifestações clínicas da sífilis congênita precoce? (7)
-Hepatoesplenomegalia
-Lesões cutâneas + pênfigo palmoplantar
-Corrimento nasal (rinite sifilítica)
-Anormalidades esqueléticas
-Petequias, púrpura
-Hidropsia fetal
-Pseudoparalisia de Parrot
Qual a fisiopatologia da pseudoparalisia de parrot?
Periostite (Epifisite e metafisite) e osteocondrite sifilítica
Quais são as alterações faciais da sífilis congênita tardia? (4)
-Fronte olímpica
-Nariz em sela
-Hipodesenvolvimento maxilar
-Palato em ogiva
Quais são as manifestações oftalmológicas da sífilis congênita tardia? (5)
-Ceratite intersticial
-Corioretinite
-Glaucoma secundário
-Cicatriz córnea
-Atrofia óptica
Quais são as alterações orofaringeas da sífilis congênita tardia? (3)
Dentes de Hutchinson; Molares em amora; Perfuração do palato duro
Quais são as alterações cutâneas da sífilis congênita tardia?
-Rágades (fissuras periorais e perinasais)
-Gomas sifilíticos
Quais são as manifestações neurológicas da sífilis congênita tardia?
-Atraso no desenvolvimento
-Comprometimento intelectual
-Hidrocefalia
-Crises convulsivas
-Atrofia do nervo óptico
Quais são as alterações ósseas da sífilis congênita tardia?
-Tíbia em sabre
-Sinal de Higoumenakis
-Juntas de Clutton
-Escápula escafóide
Qual é a queda esperada na titulação do VDRL materno após um tratamento adequado?
Duas diluições em 3 meses ou quatro diluições em até 6 meses
Quando o tratamento materno para sífilis pode ser considerado adequado? (4)
-Primeira dose até 30 dias antes do parto
-Tratamento adequado para o estágio da doença
-Uso da benzilpenicilina benzatina
-Queda da titulação do teste não treponêmico em pelo menos duas diluições em até três meses, ou de quatro diluições em até seis meses
Qual exame deve ser coletado do recém-nascido em caso de gestante com teste rápido para sífilis positivo na maternidade?
VDRL
Quais são as três condições obrigatórias que um recém-nascido exposto à sífilis deve apresentar para que não haja necessidade de tratamento imediato?
-Mãe tratada adequadamente na gestação E
-VDRL do RN 2x diluições < VDRL materno E
-Exame físico do RN for normal.
O que fazer se o RN exposto à sífilis tem exame físico anormal e o teste não treponêmico é negativo?
Avaliar STORCH
Qual a conduta para um RN assintomático, exposto à sífilis, cuja mãe não foi adequadamente tratada na gestação, com exames normais e teste não treponêmico não reagente?
Benzilpenicilina benzatina 50.000 UI/kg, dose única IM.
Qual o tratamento adequado para um RN com sífilis congênita SEM neurossífilis?
Benzilpenicilina cristalina OU benzilpenicilina procaína por 10 dias.
Quando a sífilis congênita é considerada COM neurossífilis?
Quando há alteração no líquor (celularidade, proteína ou VDRL positivo).
Qual o tratamento do RN com sífilis congênita e neurossífilis?
Benzilpenicilina cristalina IV por 10 dias.
Quais achados configuram um LCR alterado na sífilis congênita? (3)
-VDRL reagente -Proteína > 150 mg/dL -Celularidade > 25 células/μL
Quais os exames devem ser coletados de um RN, exposto à sífilis, cuja mãe não foi adequadamente tratada na gestação?
-VDRL
-Hemograma completo
-RX de ossos longos
-Líquor (celularidade, proteinorraquia e VDRL)
No seguimento de um recém-nascido exposto à sífilis congênita, em quais meses o VDRL deve ser coletado?
1º, 3º, 6º, 12º e 18º meses.
No seguimento de um recém-nascido exposto à sífilis congênita, em qual mês de vida deve ser coletado o teste treponêmico?
Aos 18 meses
No seguimento de um recém-nascido exposto à sífilis congênita, quando interromper a coleta de VDRL?
Se 2 testes consecutivos negativos
No seguimento de um recém-nascido exposto à sífilis congênita, quando suspeitar de falha no tratamento ou reinfecção?
Aumento do VDRL em duas titulações ou persistência da titulação aos 6 meses de idade
Qual o risco de transmissão vertical de HIV quando todos os cuidados são realizados?
Qual o risco de transmissão vertical de HIV quando todos os cuidados não são realizados?
15-45%
Qual é a via de parto recomendada para gestantes com HIV e carga viral superior a 1000 cópias/mL ou desconhecida na 34ª semana de gestação?
Cesárea eletiva com > 38 semanas, de preferência empelicada
Qual é a via de parto recomendada para gestantes com HIV e carga viral inferior a 1000 cópias/mL na 34ª semana de gestação?
Via obstétrica (pode ser vaginal)
Segundo o Ministério da Saúde, em qual situação deve-se, obrigatoriamente, realizar o clampeamento do cordão umbilical nos casos de mãe com HIV?
Carga viral desconhecida ou >1000 cópias/mL
Sintomas de infecção aguda pelo HIV ou déficits de adesão
Qual a conduta em relação à amamentação nos casos de mãe com HIV?
Contraindicação absoluta da amamentação
Quais critérios definem um recém-nascido como de baixo risco para transmissão do HIV?
-Boa adesão a TARV na gestação E
-CV I-I ≥ 28ª semana
Quantos são os critérios que classificam um recém-nascido como alto risco para transmissão do HIV?
2 relacionados aos cuidados obstétricos; 2 relacionados a carga viral; 2 relacionados a doença HIV; 2 em relação a TARV
Qual profilaxia antirretroviral é recomendada para recém-nascidos de baixo risco expostos ao HIV?
Zidovudina (AZT) VO 4/4h por 4 semanas
Qual profilaxia antirretroviral é recomendada para recém-nascidos, < 34 semanas, de alto risco expostos ao HIV?
AZT
Qual profilaxia antirretroviral é recomendada para recém-nascidos, com 34 a 37 semanas, de alto risco expostos ao HIV?
AZT + 3TC + NVP.
Qual profilaxia antirretroviral é recomendada para recém-nascidos, com > 37 semanas, de alto risco expostos ao HIV?
AZT + 3TC + RAL.
Qual a duração da quimioprofilaxia do RN filho de mãe com HIV?
4 semanas
Em quais momentos deve-se coletar a carga viral no RN filho de mãe com HIV? (4)
-Ao nascimento
-14 dias de vida
-6 semanas de vida (2 semanas após término da profilaxia)
-12 semanas de vida (8 semanas após término da profilaxia)
Em qual momento deve-se coletar o anti-HIV no RN filho de mãe com HIV?
12 meses
Quais as duas formas, através de exames laboratoriais, que confirmam a infecção do RN pelo HIV?
2 CV-HIV + ( o segundo acima de 100 cópias/mL) OU CV-HIV detectável + um exame de DNA pró-viral positivo
Quais as duas formas, através de exames laboratoriais, que descartam a infecção do RN pelo HIV?
≥ 2 CV-HIV indetectáveis após a suspensão da profilaxia antirretroviral OU
Anti-HIV não reagente ≥ 12 meses de idade
Em recém-nascidos em investigação para HIV, a profilaxia contra Pneumocystis jirovecii deve ser iniciada a partir de quantas semanas de vida?
≥ 4 semanas de vida
Qual a medicação utilizada como profilaxia contra Pneumocystis jirovecii?
Bactrim
Qual a principal forma de transmissão da hepatite B?
Perinatal
No período neonatal, ____% dos RNs infectados com hepatite B evoluem para cronificação
90%
Considerando a profilaxia da transmissão vertical, quais são as duas condutas que devem ser realizadas em um recém-nascido filho de mãe com hepatite B?
-Vacina contra hepatite B
-Imunoglobulina específica para hepatite B
Preferencialmente, a imunoglobulina específica para hepatite B deve ser administrada até quantas horas de vida?
≤ 12 horas de vida
Considerando uma gestante com perfil desconhecido para hepatite B, a imunoglobulina específica para hepatite B deve ser administrada até quantos dias?
≤ 7º dia de vida
Em qual trimestre da gestação o risco de transmissão vertical da toxoplasmose é maior?
Terceiro trimestre
Qual a tríade de Sabin?
-Coriorretinite
-Hidrocefalia
-Calcificações intracranianas
Qual o padrão de acometimento das calcificações na toxoplasmose congênita?
Difusas
Qual exame inicial é utilizado para identificar infecção materna por toxoplasmose na gestação?
Sorologia com dosagem de IgG e IgM para Toxoplasma gondii
Alta avidez do IgG indica =>
Infecção antiga
Qual exame é utilizado para triagem da toxoplasmose no teste do pezinho ampliado?
IgM
Qual exame confirma o diagnóstico de toxoplasmose congênita no RN?
IgM e/ou IgA reagente no recém-nascido