Anatomie et physiologie rénales
1/134
Earn XP
Description and Tags
Name | Mastery | Learn | Test | Matching | Spaced |
|---|
No study sessions yet.
135 Terms
Combien de plasma sanguin est filtré par les reins par jour?
180 L
Combien d’urine est produite par les reins par jour?
1,5L
Qu’est ce que le système excréteur?
Permet conservation de l’eau
(car déshydratation de + de 12% entraîne mort)
Quelle est la composition du liquide urine ?
95% eau
5% soluté= déchets (ex. Ions en excès…)
Puisque le système n’est pas très sélectif…
…retour au sang de certaines substances (ex. Glucose) après filtration par le rein
Quels sont les 2 types de rôles du rein dans l’organisme
Rôle dans l’excrétion et l’osmorégulation
Rôle hors excrétion
Décris le rôle des reins dans l’osmoregulation et l’excrétion ?
régulation du volume total de l’eau dans l’organisme: volémie
Régulation de la concentration des ions dans chaque liquide: osmolarité
ex) variation de l’ion K peuvent être fatales
excrétion des déchets métaboliques et des substances étrangères (ex: médicaments)
Ps: pour excréter excès de sel, faut perdre + d’eau == déshydratation
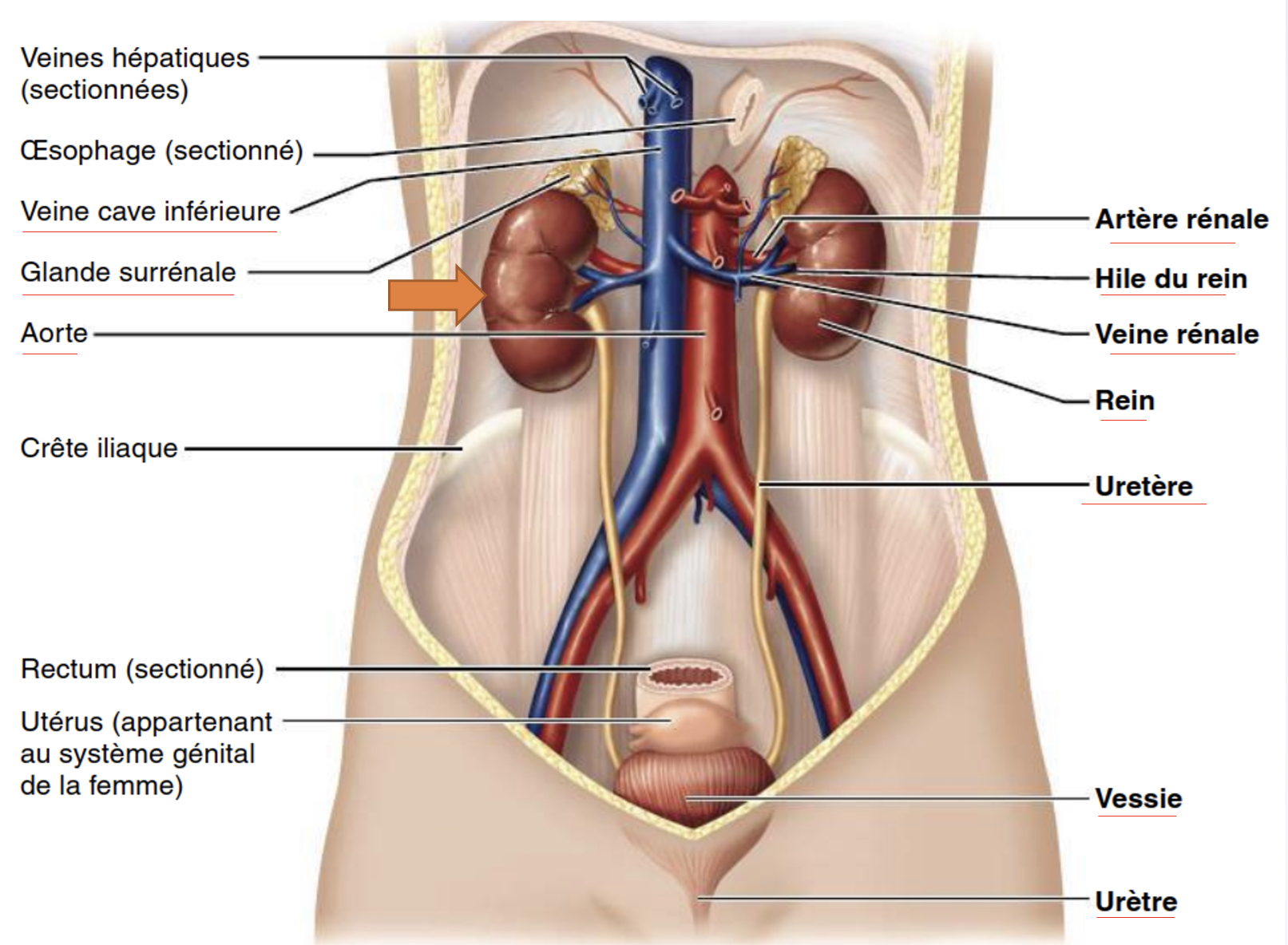
Quelle est la composition (organes) du système urinaire?
-2 reins
-2 uretères de 30cm (conduit l’urine des reins vers vessie)
-la vessie (organe de stockage temporaire)
-urètre (conduit permet d’évacuer urine durant miction)
Quelle est la forme du rein
Forme d’haricot
Quel est le poids du rein?
150g
Quelles sont les dimensions du rein
Long de 11cm
Large de 6cm
3cm d’épaisseur
Chq rein est surmonté de…
Une glande surrénale totalement distincte et indépendante sécrétant des hormones (ex. Adrénaline)
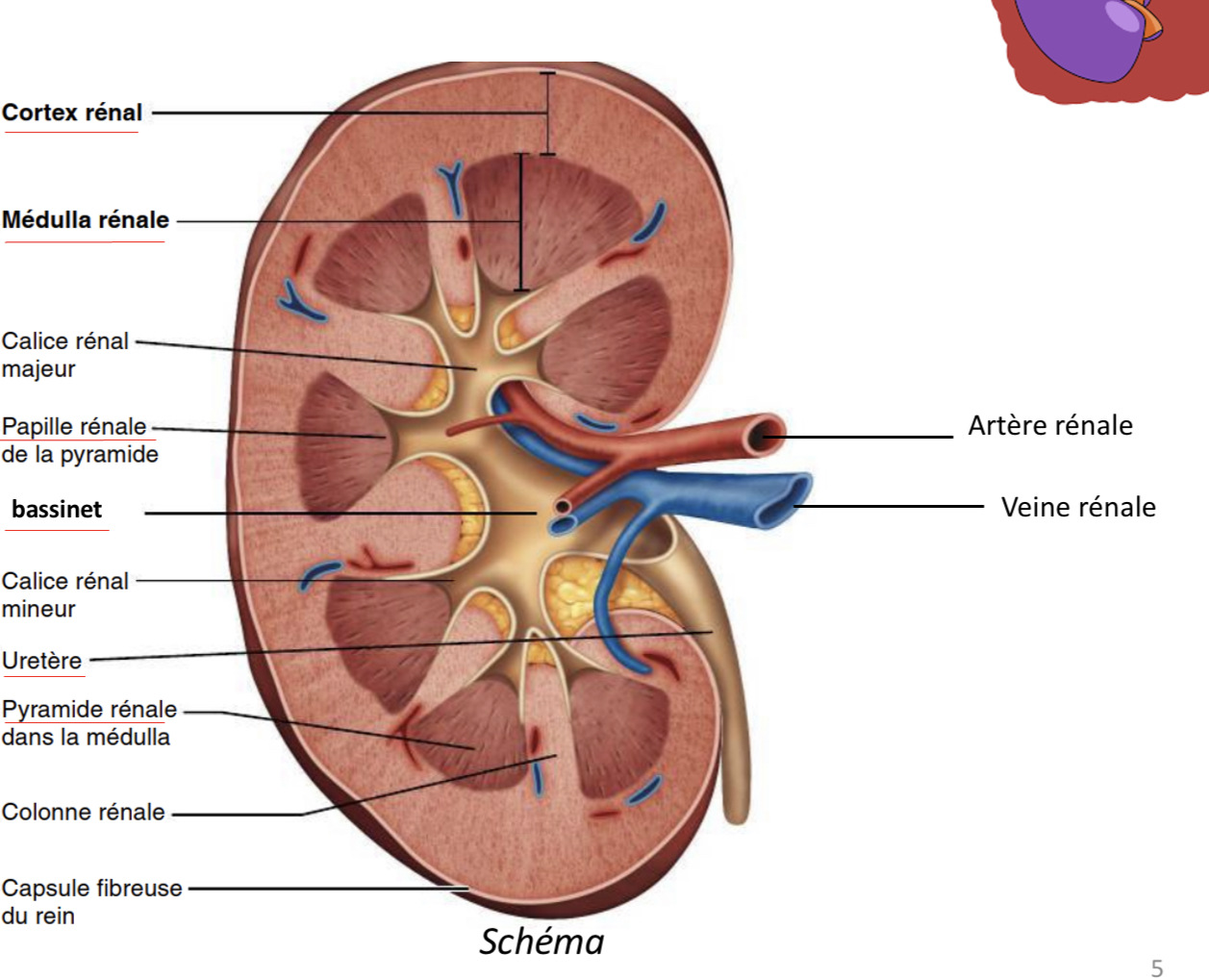
Quelles sont les 3 parties distinctes révélées par une coupe de rein?
-le cortex
- la Médulla
-le bassinet
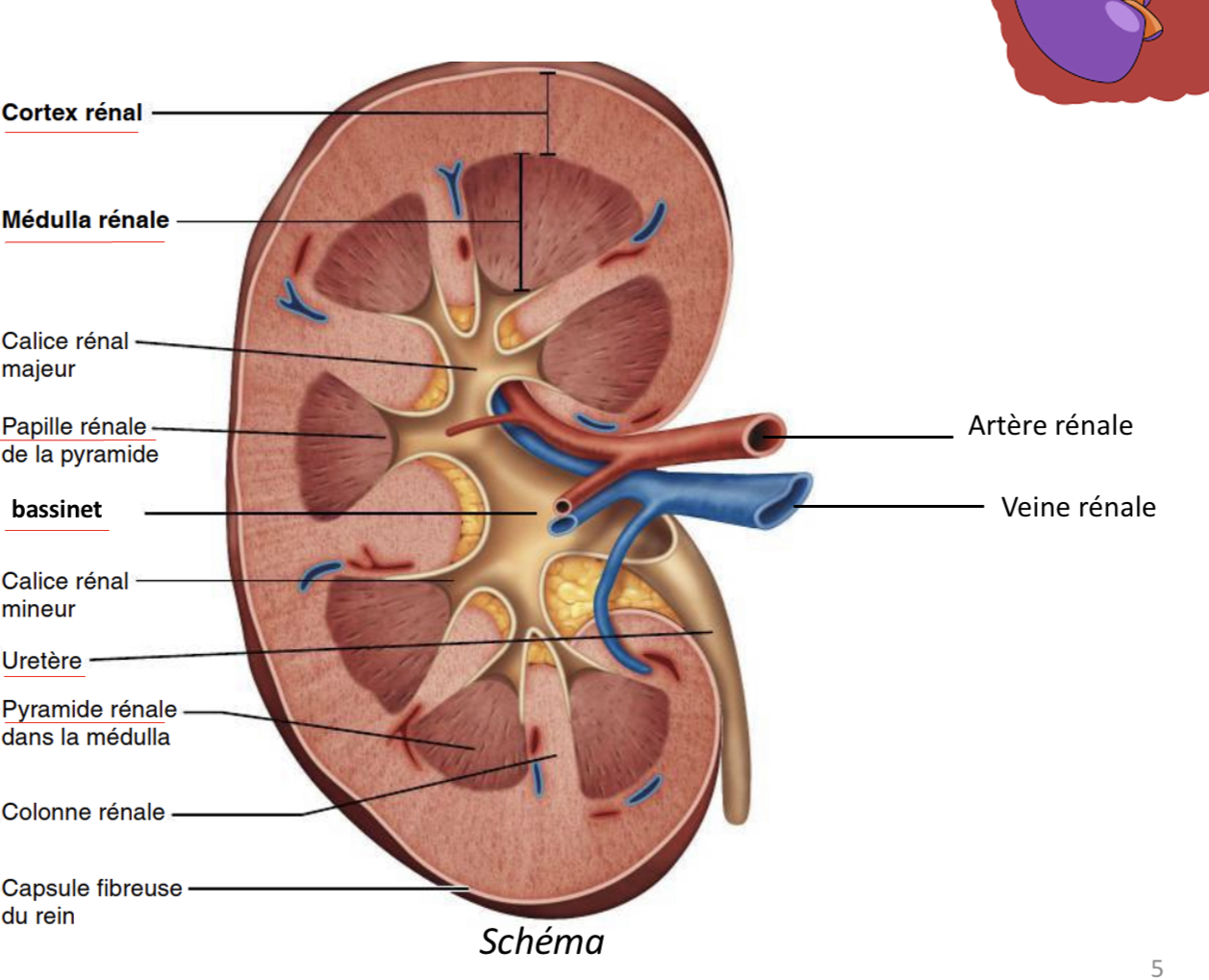
Qu’est ce que le cortex?
Partie la plus périphérique du rein
De quoi est composée la Médulla?
10 à 18 pyramides (les bases sont orientées vers le cortex et les pointes (papilles) sont tournées vers l’intérieur du rein)
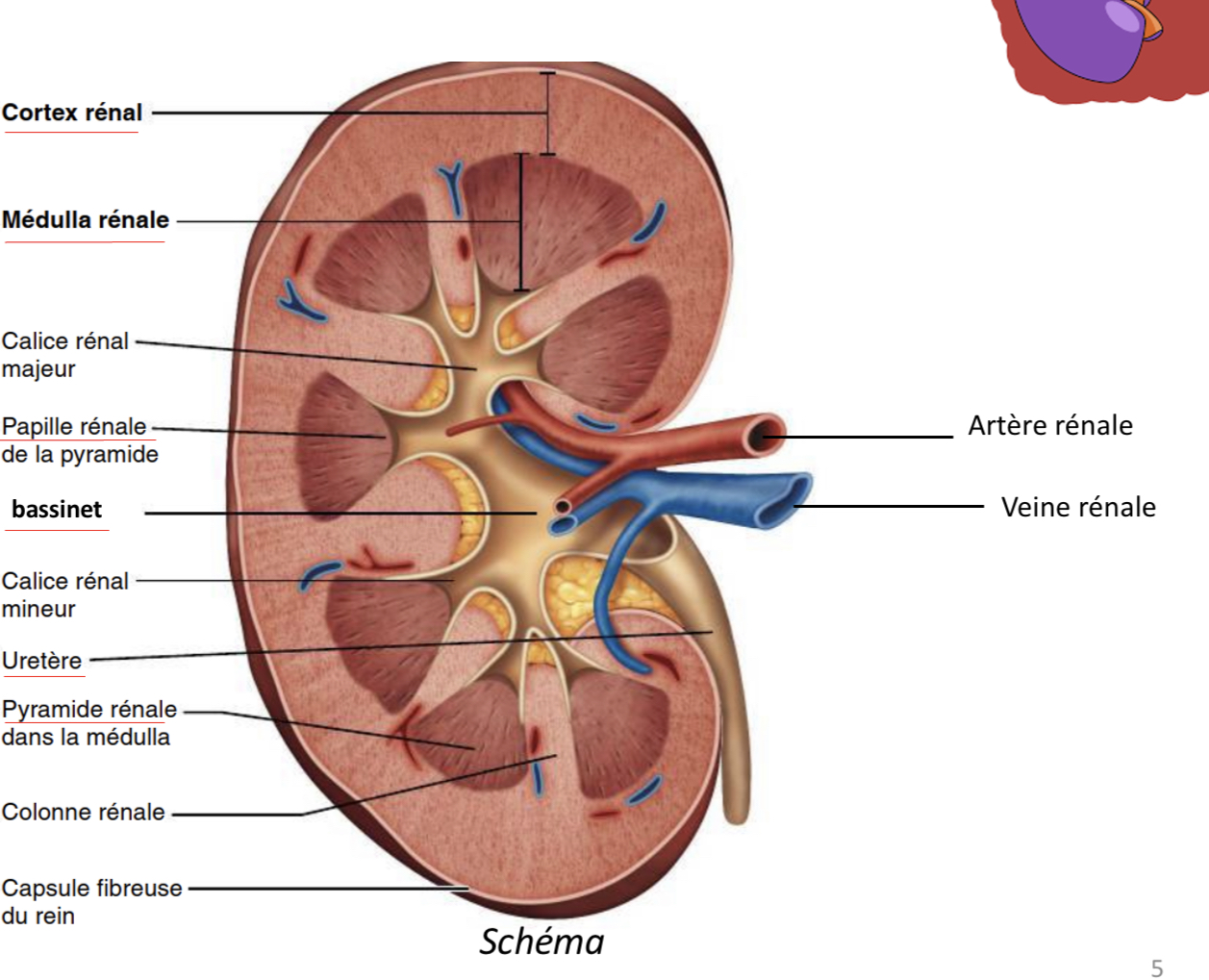
Qu’est ce que le bassinet (ou pelvis rénal) ?
tube en forme d’entonnoir qui récupère l’urine définitive qui s’écoule continuellement des papilles rénales vers l’uretère.
Quel est le rôle du mécanisme de contraction musculaire lisse (contrôlé involontairement) ?
Propulse l’urine vers l’uretère
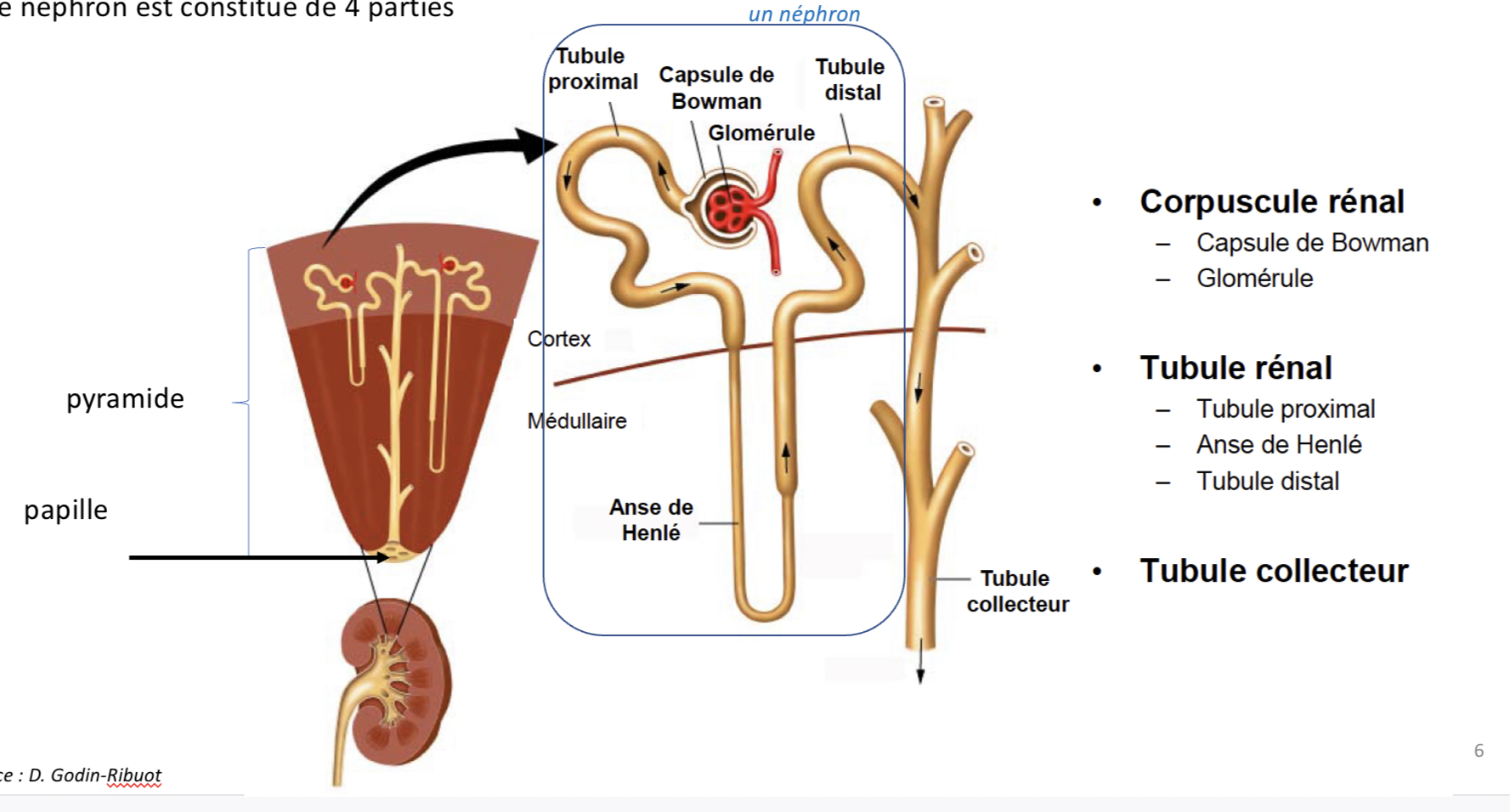
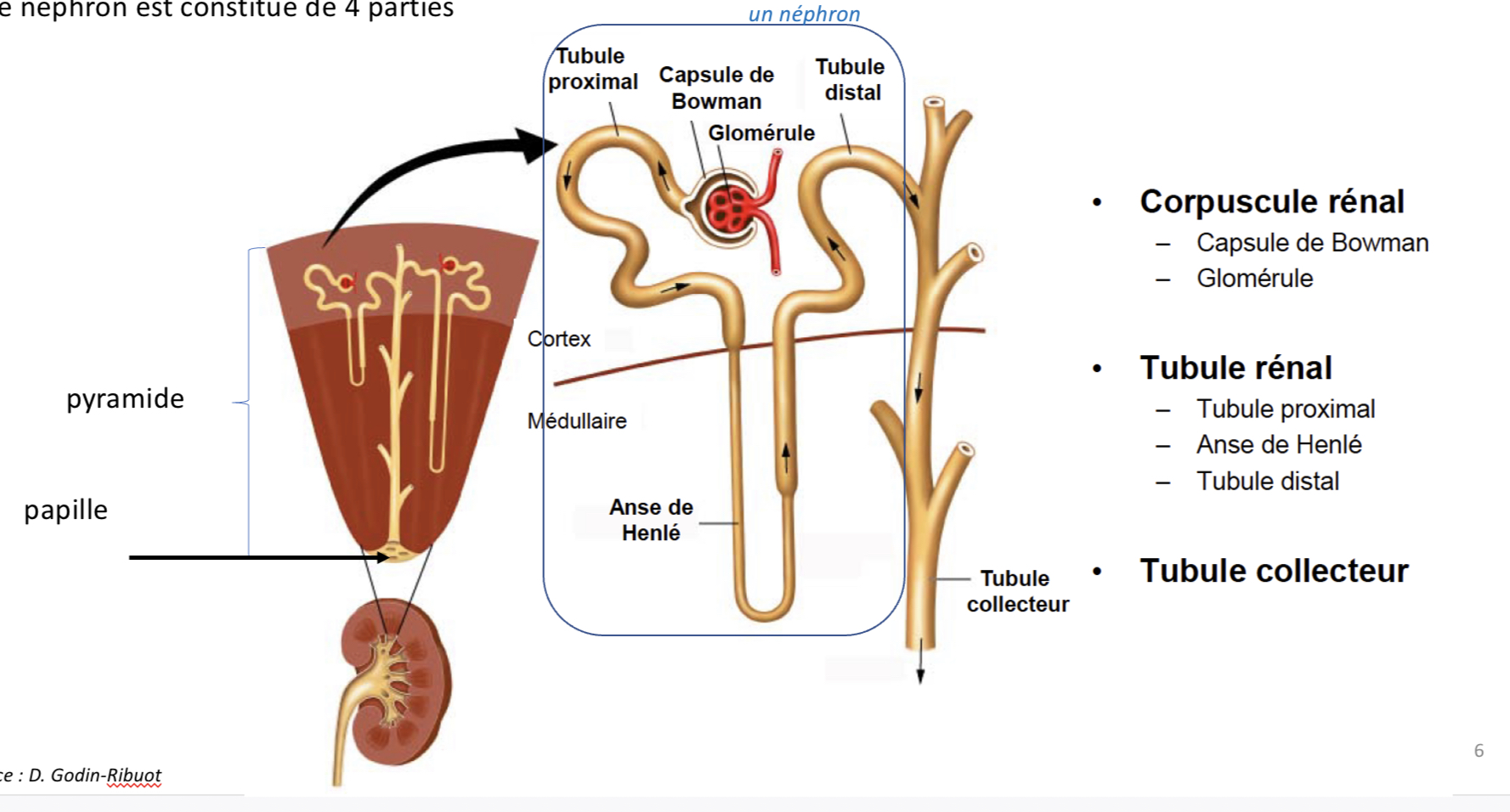
Quelles sont les plus petites unités fonctionnelles du rein?
Les néphrons
Où sont situés les néphrons?
À la jonction entre le cortex et la Médulla
Quel est le rôle des néphrons?
Filtration du plasma sanguin
Combien de néphrons par rein ?
1 million, ils agissent en parallèle pour produire l’urine
Décris le néphron (+dimensions)
Petit Tube rénal de 3cm de longueur
Plus ou moins sinueux selon les segments
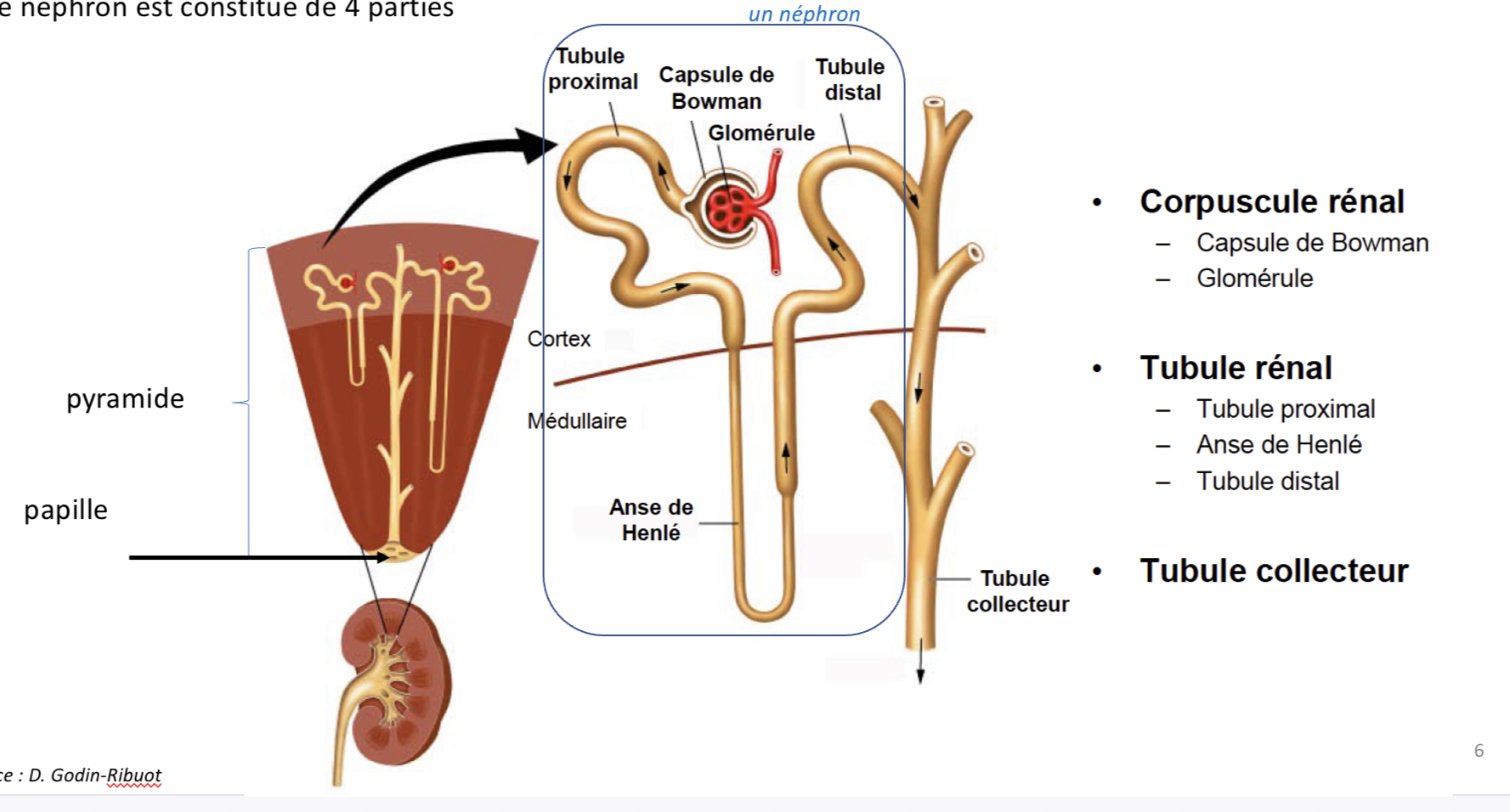
Quelles sont les différentes parties du néphron?
4 parties :
-le corpuscule rénal en contact avec le sang où se déroule la filtration primaire,
- le tube contourné proximal (TCP)
- l’anse de Henlé qui s’enfonce plus ou moins profondément dans la médulla selon le type de néphron
-le tube contourné distal (TCD).

Où se versent plusieurs néphrons?
un même tube collecteur d’urine.
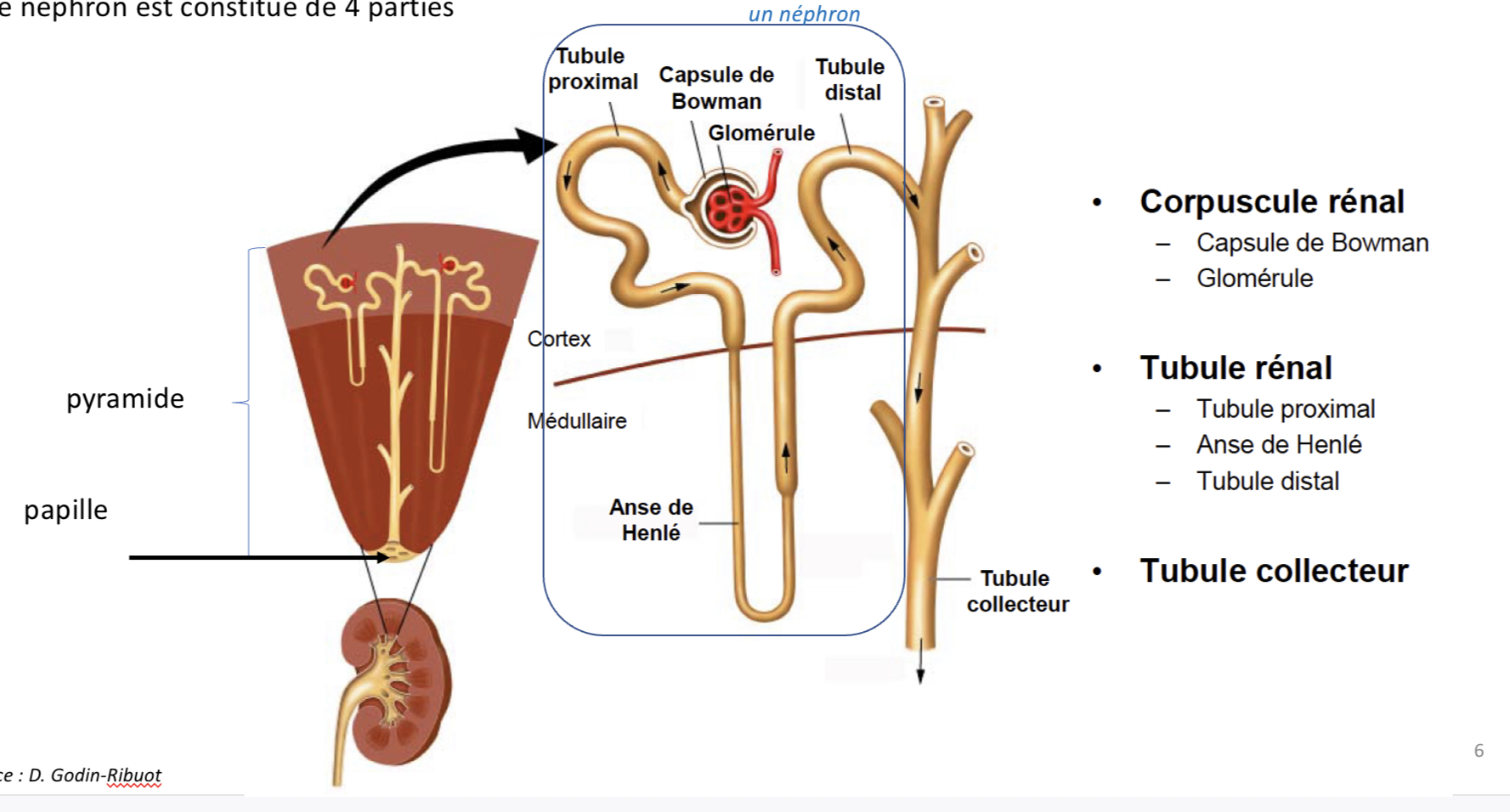
Où débouchent tout les tubes collecteurs?
débouchent sur la papille à la pointe de la pyramide.
(L’urine définitive coule alors de chaque pyramide dans le bassinet.)
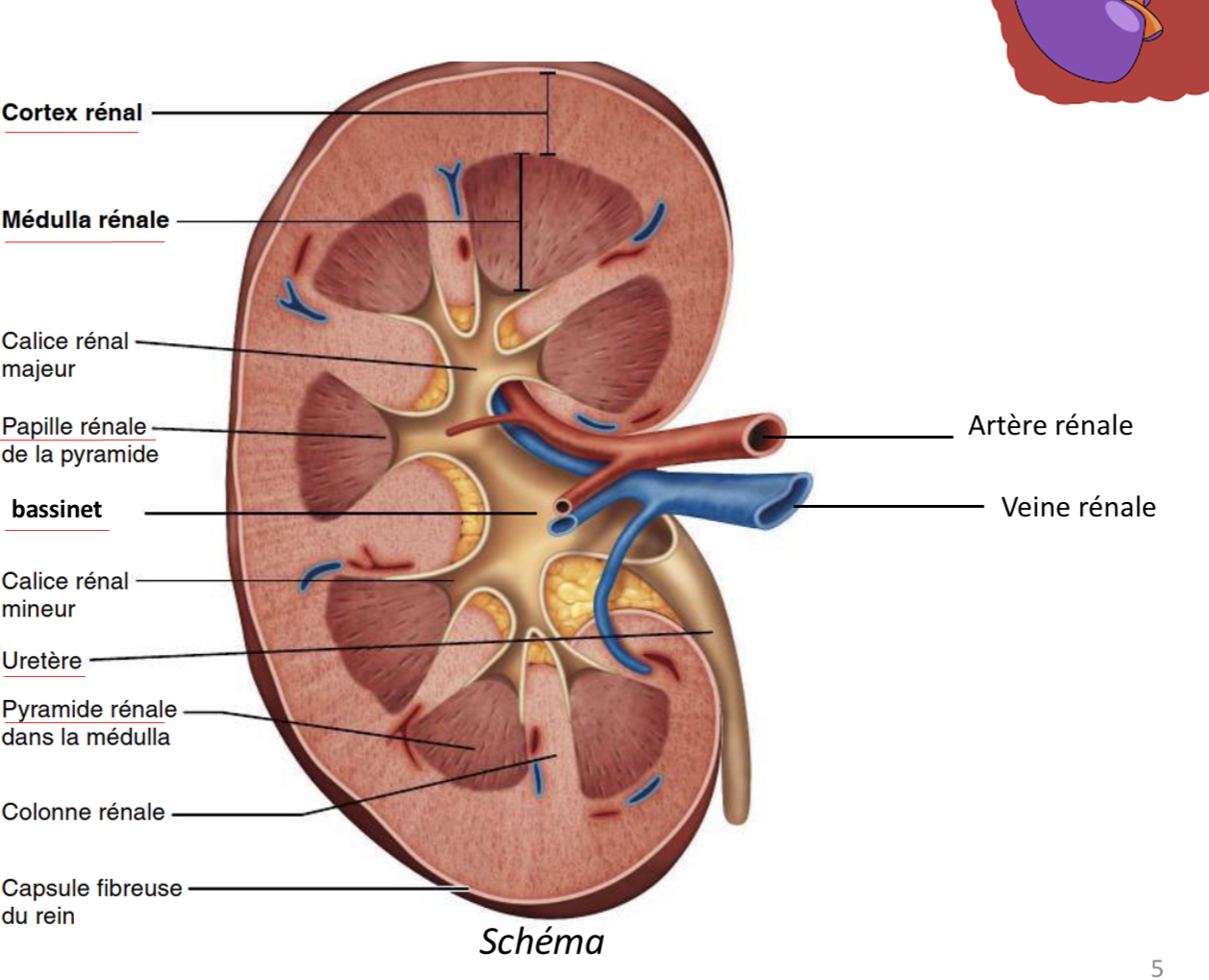
Quelle est la proportion du débit cardiaque total acheminé par les grosses artères rénales jusqu’au rein? Quelle correspondance en mL?
¼ du débit cardiaque total
1200 mL de sang par minute
D’où émergent les 2 artères rénales?
émergent à angle droit de l’aorte abdominale
A l’entrée dans le rein, l’artère rénale se subdivise en…
…de plus petites artérioles de différents calibres jusqu’aux artérioles afférentes
Quel est le rôle des artérioles afférentes?
irriguent les néphrons (=unités fonctionnelles du rein où le sang sera filtré)
Les veines et veinules sont situées…
En parallèle des artères et artérioles
Où se jettent Les 2 grosses veines rénales sortant de chaque rein?
dans la veine cave inférieure qui remonte au cœur.
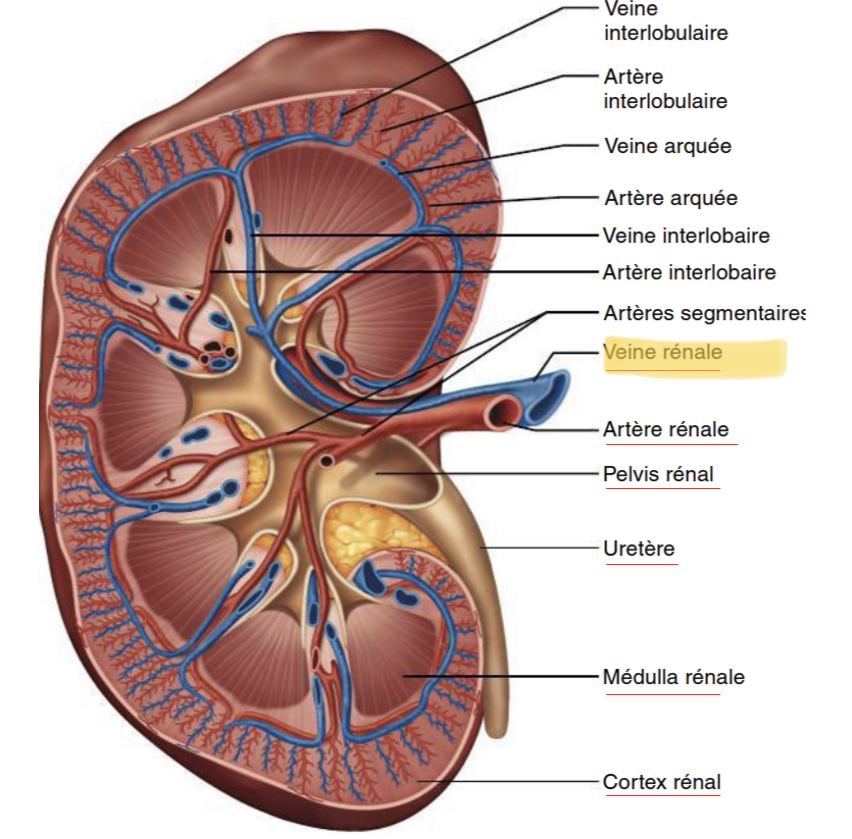
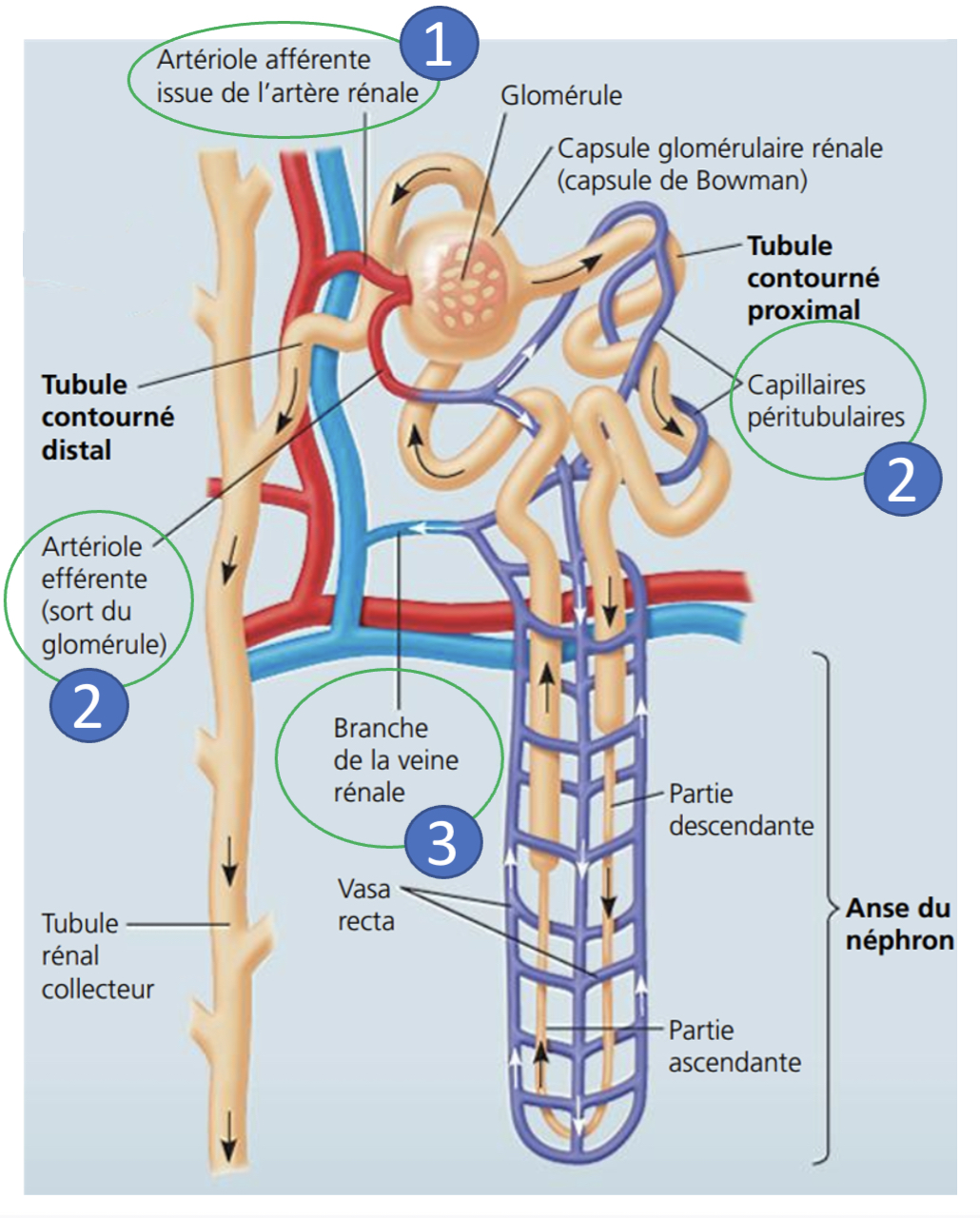
Au niveau du néphron, quel est le plus petit vaisseau issu de l’artère rénal?
l’artériole afférente qui entre dans le corpuscule pour former un peloton nommé glomérule.
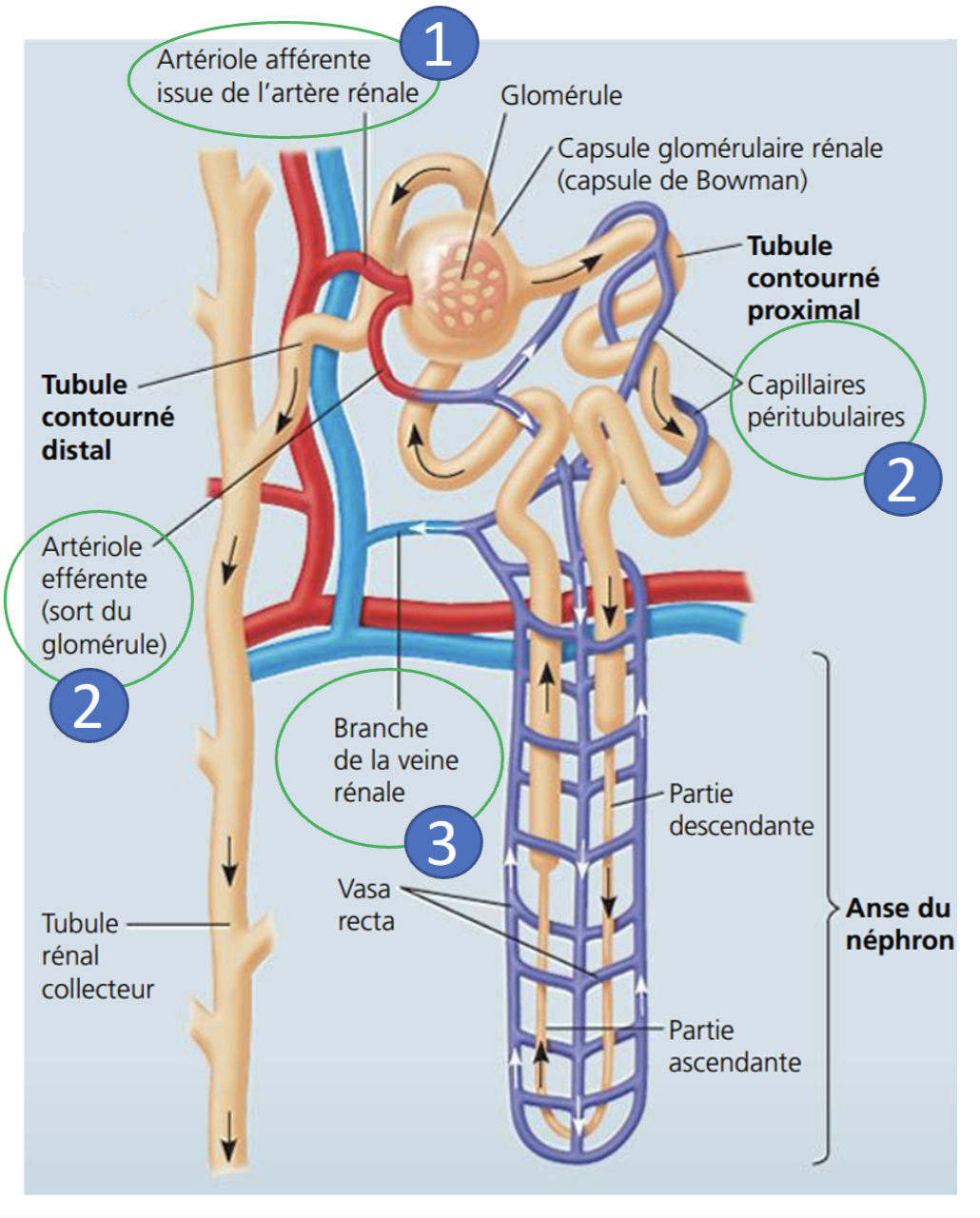
Comment est appellée l’artériole afférente en sortant du corpuscule (glomérule) ?
Artériole efférente
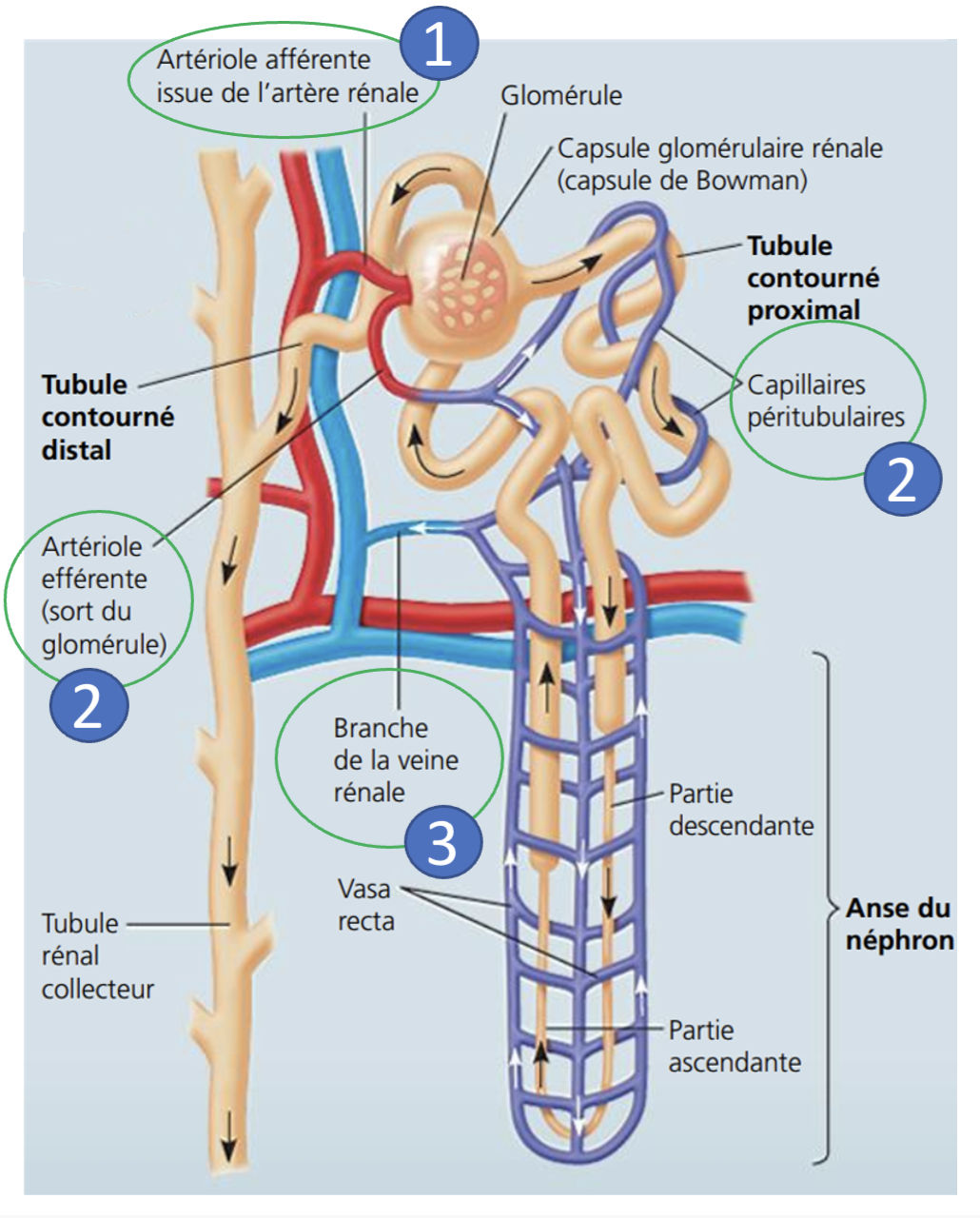
Décris Le sang de l’artériole efférente
-débarrassé des déchets puisque la filtration a eu lieu au niveau du glomérule
-mais pas encore équilibré chimiquement.
Où se jette Le sang de l’artériole efférente?
dans un réseau de capillaires qui s’enroulent au plus près des tubules rénaux (TCP, anse et TCD)
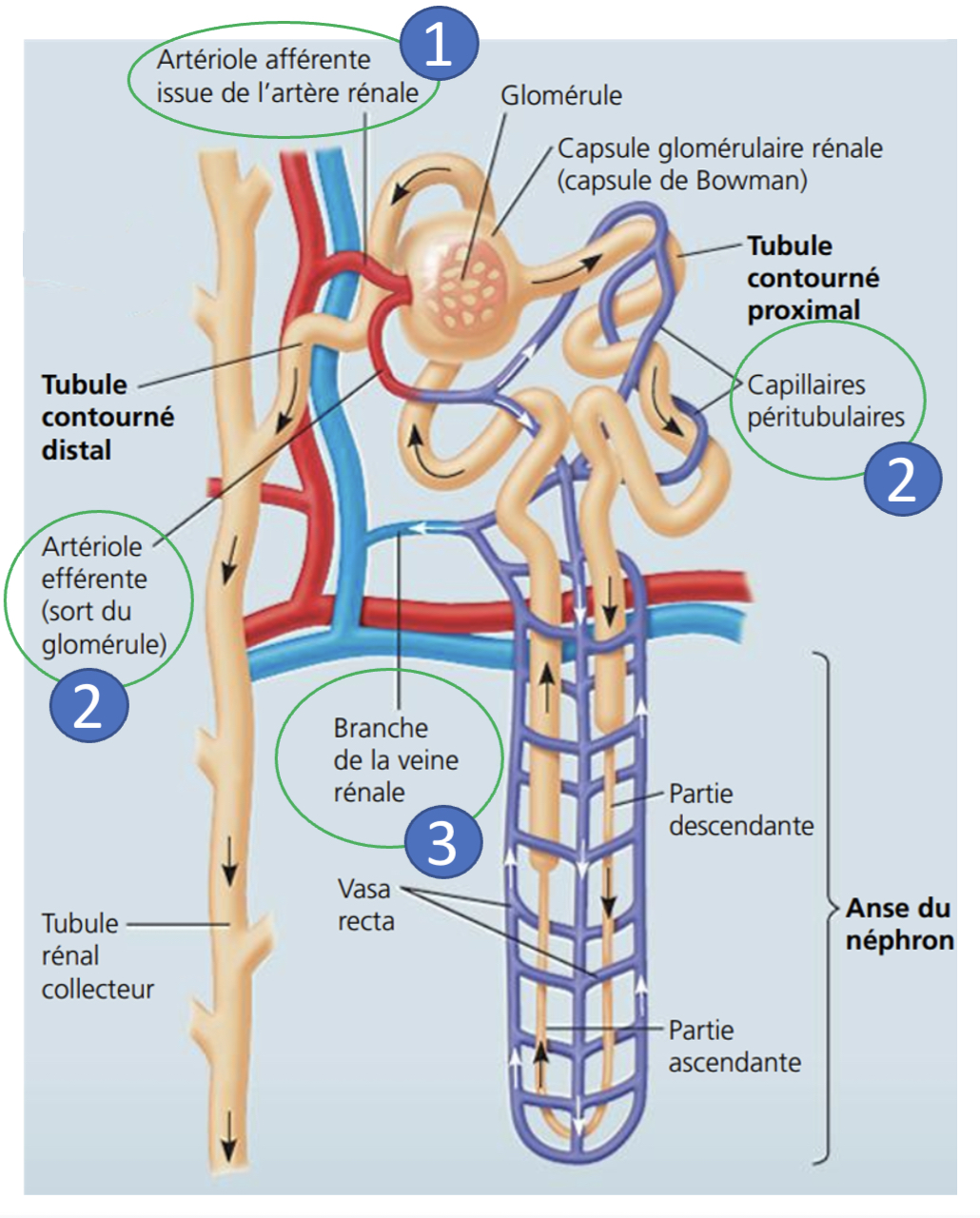
Pourquoi le sang se jette dans un réseau de capillaires qui s’enroulent au plus près des tubules rénaux (TCP, anse et TCD)?
afin d’échanger des molécules avec le contenu du néphron
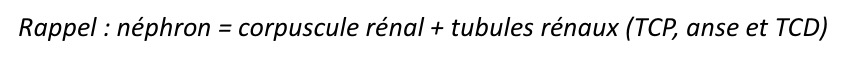
Où va le sang Une fois l’épuration et l’équilibre chimique du sang optimisés
le sang des capillaires retourne à la veine rénale, veine cave puis au cœur.
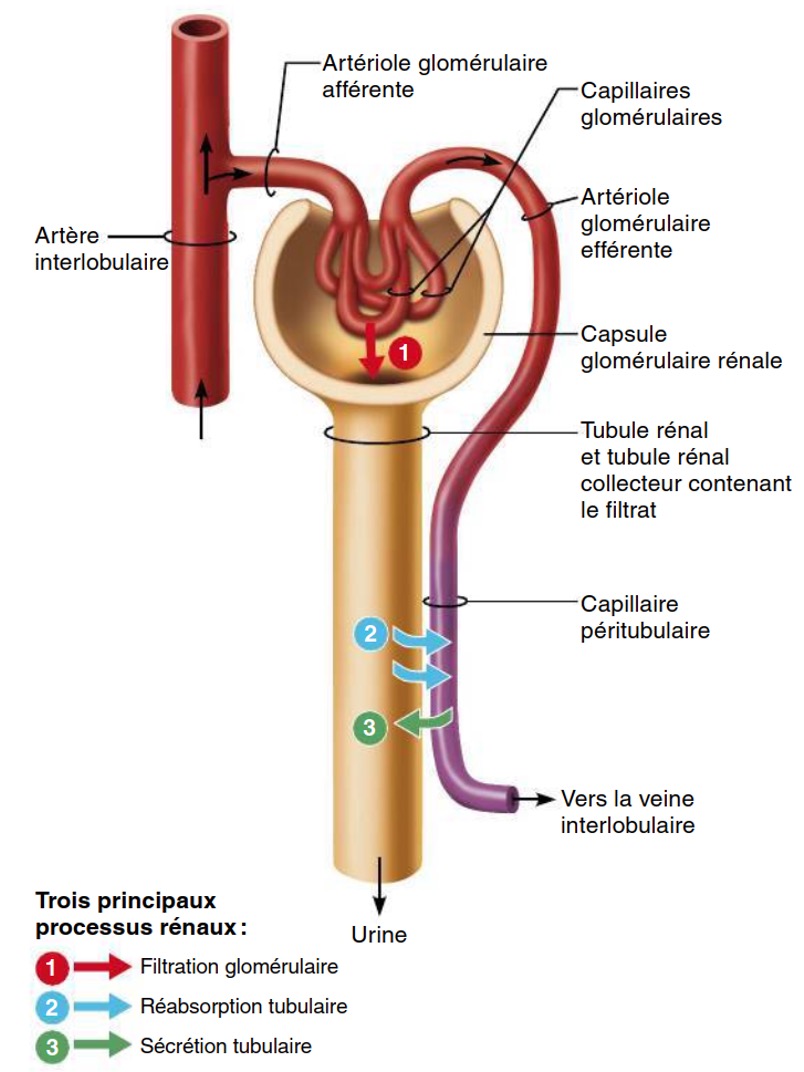
Que permettent les 3 processus entre le néphron et le sang?
-L’élaboration de l’urine par nettoyage du sang
-tout en assurant l’équilibre chimique de ce dernier
Quels sont les 3 processus entre le néphron et le sang ?
1) Filtration glomérulaire
2) Les réabsorptions tubulaires
3) Les sécrétions tubulaires
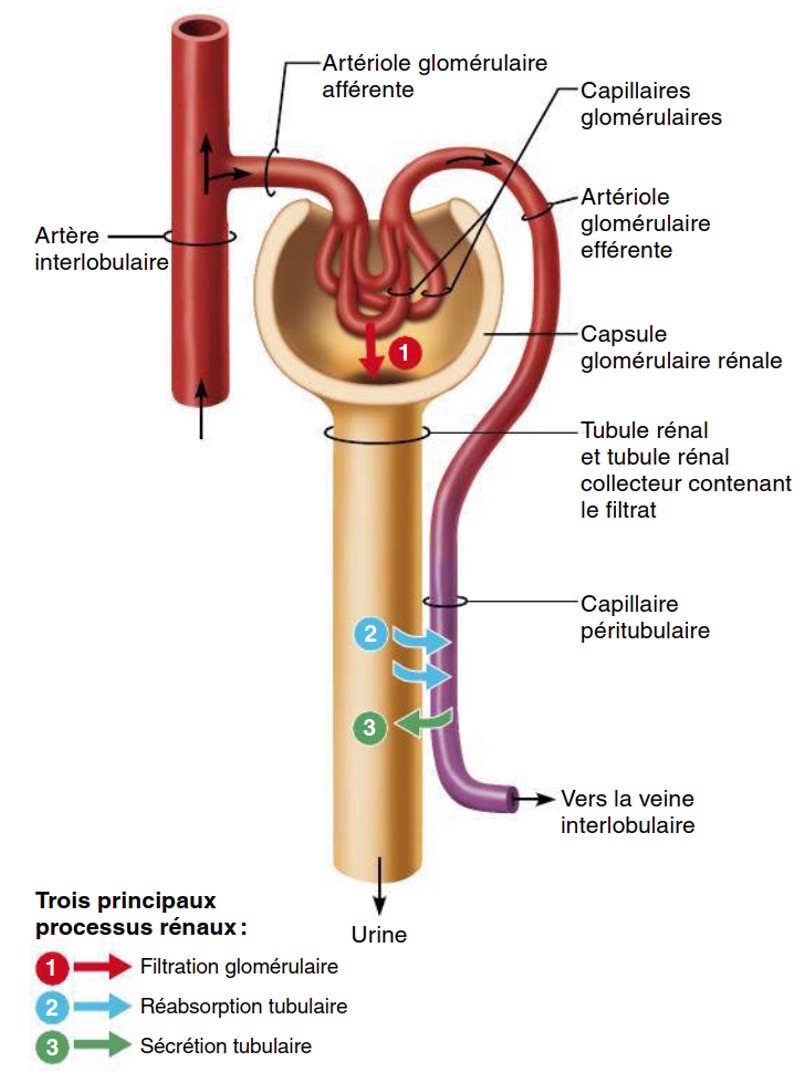
Explique le processus de la filtration glomérulaire
a lieu dans le corpuscule rénal à partir du sang. Elle produit un filtrat dépourvu de cellule et de protéines mais encore très différent de l’urine définitive.
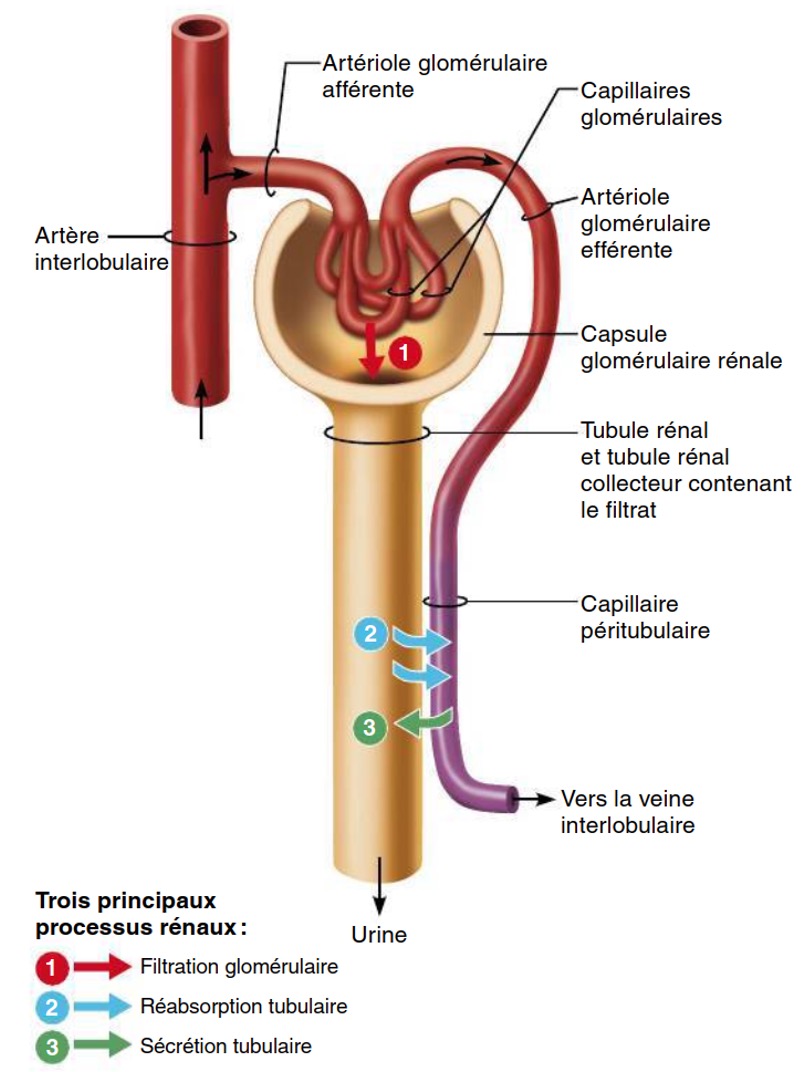
Explique le processus des réabsorptions tubulaires
-se déroulent dans le reste du néphron (TCP, anse, TCD, TC)
-permettent de retourner de manière sélective au sang des substances qui ont été filtrées mais essentielles à l’organisme.
-Tout ce qui restera dans le néphron formera l’urine.
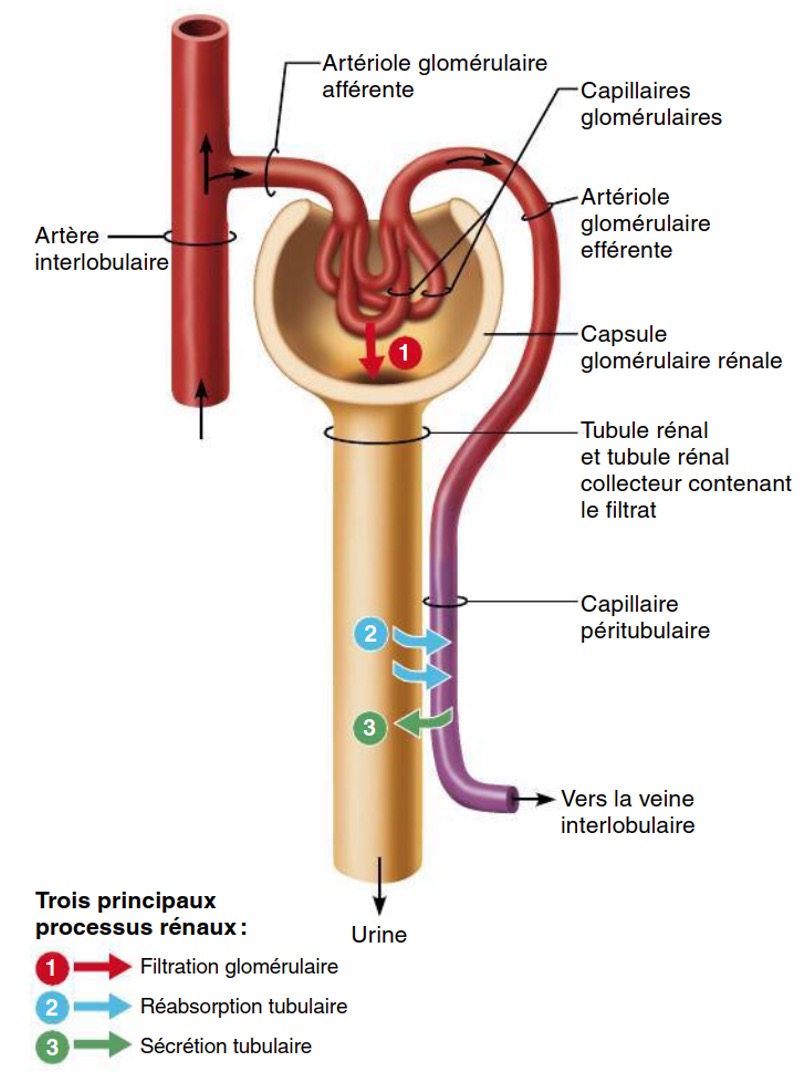
Explique le processus des sécrétions tubulaires?
se déroulent dans le reste au néphron aussi et consiste à faire passer , de manière sélective, des substances du sang vers le néphron sans passer par la filtration glomérulaire.
Le corpuscule rénal est composé par
-un bouquet de capillaires sanguins appelé glomérule (=1 vaisseau faisant un petit peloton)
+ une capsule glomérulaire, structure creuse en forme de tasse nommée capsule de Bowman.
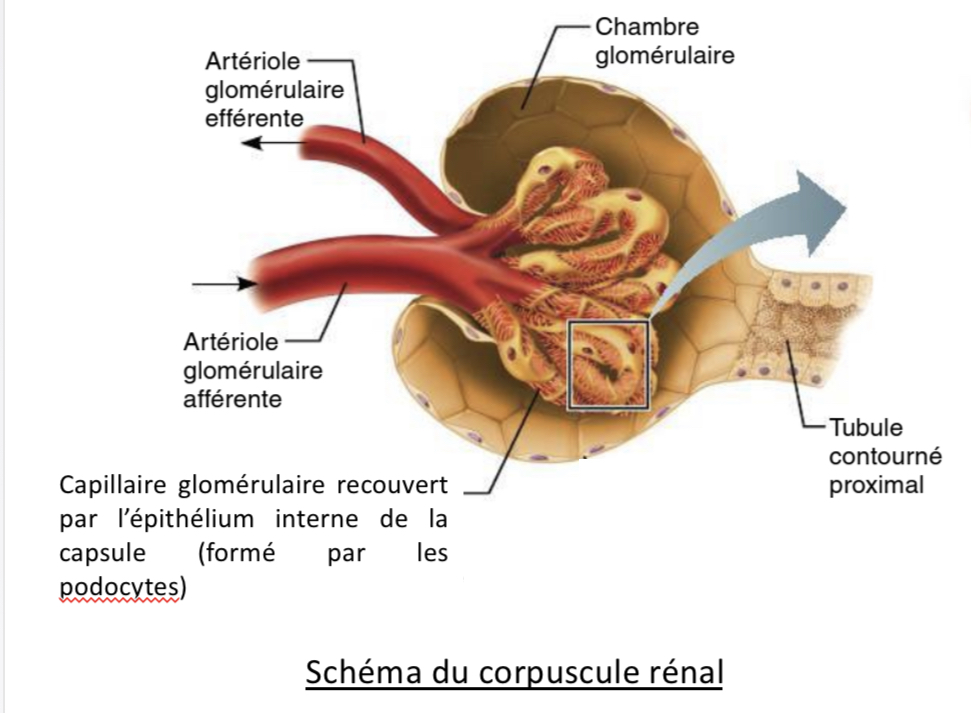
où se prolonge La capsule de Bowman ?
par le tubule rénal constitué des TCP-anse-TCD.
c’est quoi l’ endothélium fenestré?
Le glomérule (peloton formé par une artériole afférente) a un endothélium* (paroi du vaisseau sanguin) percé de pores grossiers
Endothelium= type d’épithélium
Que permet l’endothelium fenestré?
-ce type de paroi sépare le sang de la chambre glomérulaire
-de grandes quantités de liquide plasmatique riche en solutés et pratiquement exempt de protéines plasmatiques (trop grosses pour passer à travers ce filtre) fuient vers la lumière du néphron.
(On nomme ce liquide extrait du sang exempt de cellules et de protéines sanguine, le filtrat glomérulaire (ce n’est pas encore l’urine !)
Quels sont les éléments qui composent la capsule glomérulaire (et leurs rôles)?
-un épithélium* externe qui n’a pas de rôle dans la filtration
-un épithélium interne dont les cellules particulières en forme de pieuvre sont nommées podocytes.
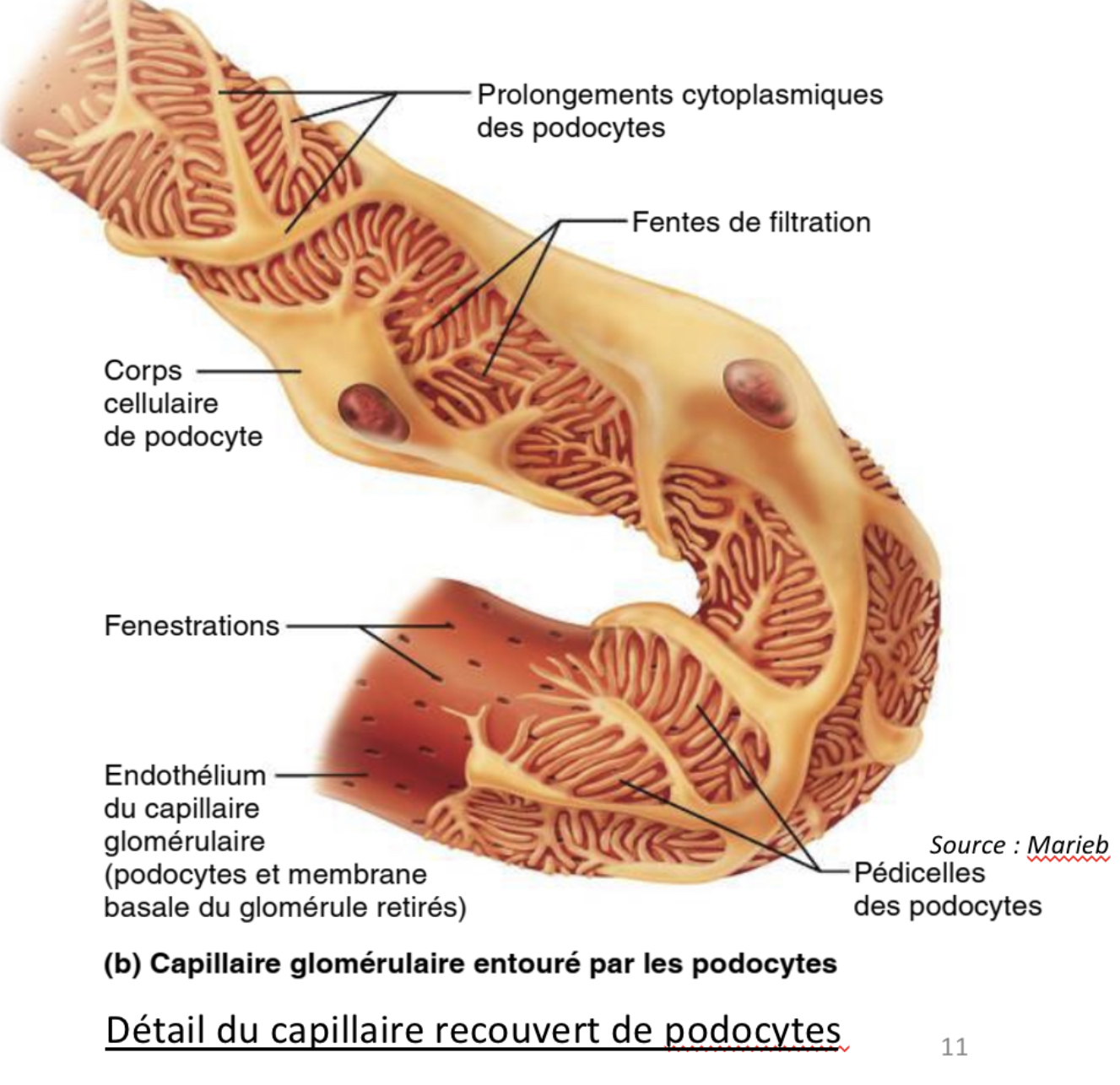
À quoi correspond la membrane de filtration (ou filtre rénal) ?
à l’endothélium fenestré du capillaire
+ les pieds des podocytes collés contre l’endothélium.
La membrane de filtration glomérulaire est alors plus précisément constituée de…
-endothélium de l’artériole afférente
+ une zone de fusion des 2 lames basales + l’épithélium interne de la capsule de Bowman composée de podocytes
Décris le phénomène de filtration
-phénomène passif
-les liquides et les solutés sont poussés mécaniquement à travers la membrane de filtration glomérulaire sous l’effet d’une somme de pressions.
- filtre stoppe les cellules du sang, les grosses protéines et toute molécule de diamètre >3 nm. Seuls l’eau, le glucose, les acides aminés, les déchets azotés traversent le filtre.
Quels sont les 2 types de pressions influencent la filtration? Et où s’appliquent t elles?
-pressions favorisant la filtration
-pressions s’opposant à la filtration
Elles s’appliquent sur la membrane de filtration glomérulaire
Que permet la pression nette de filtration résultante ?
Permet aux molécules du sang de passer vers la chambre capsulaire
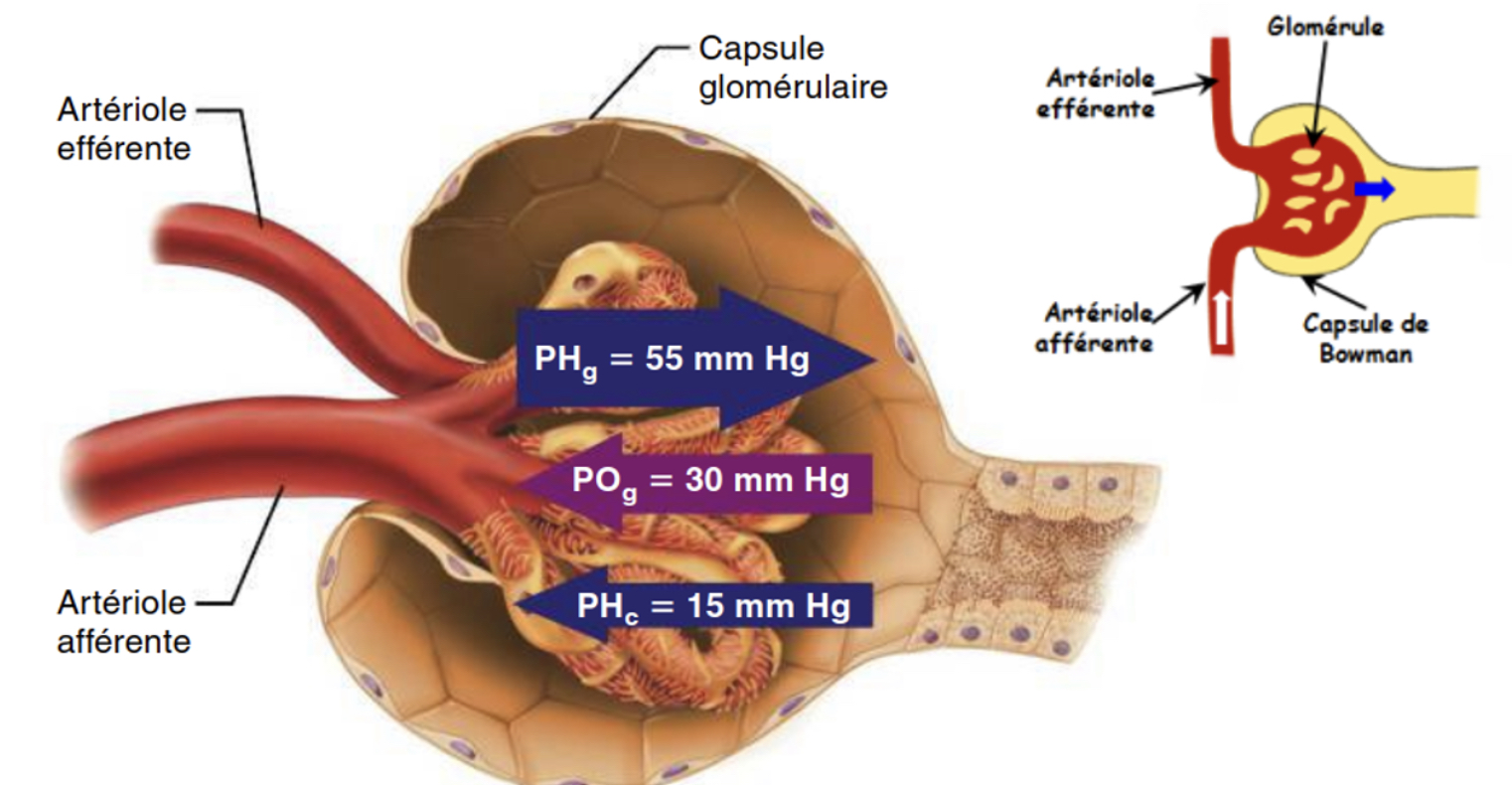
Décris la pression favorisant la filtration
+essentiellement la pression avec laquelle le sang arrive dans l’artériole afférente.
+Cette pression est, en amont, transmise par la pompe cardiaque.
+Elle pousse l’eau et les solutés hors du sang à travers les fenestrations de l’endothélium.
+En général, les pressions sanguines sont très basses dans les capillaires au sein des autres organes.
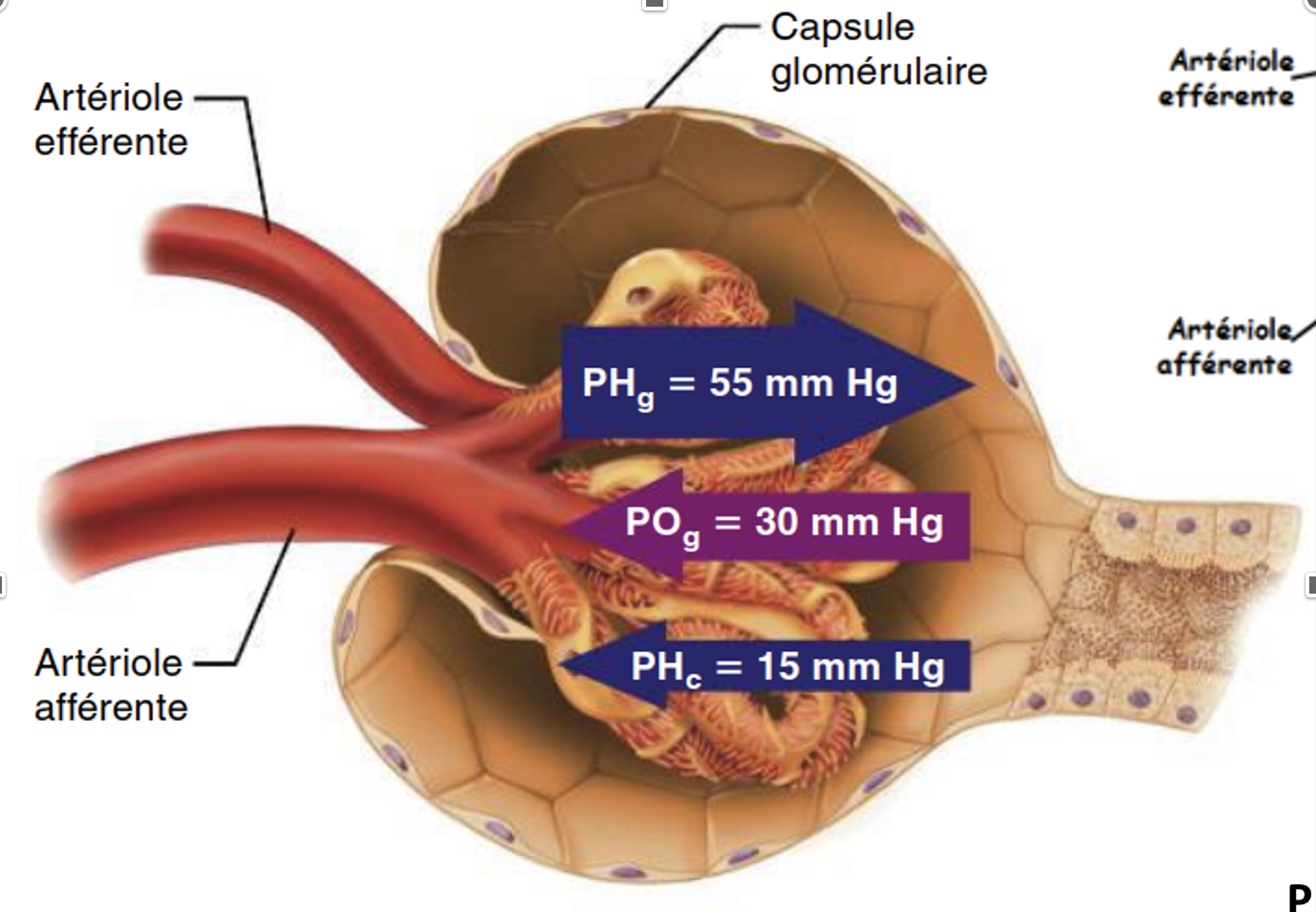
+Dans le rein, pour ce calibre de capillaire (artériole afférente), la pression sanguine est particulièrement élevée (55 mm Hg) afin de maintenir un débit de filtration glomérulaire constant et sur toute la surface du peloton.
+PHg : Pression Hydrostatique glomérulaire
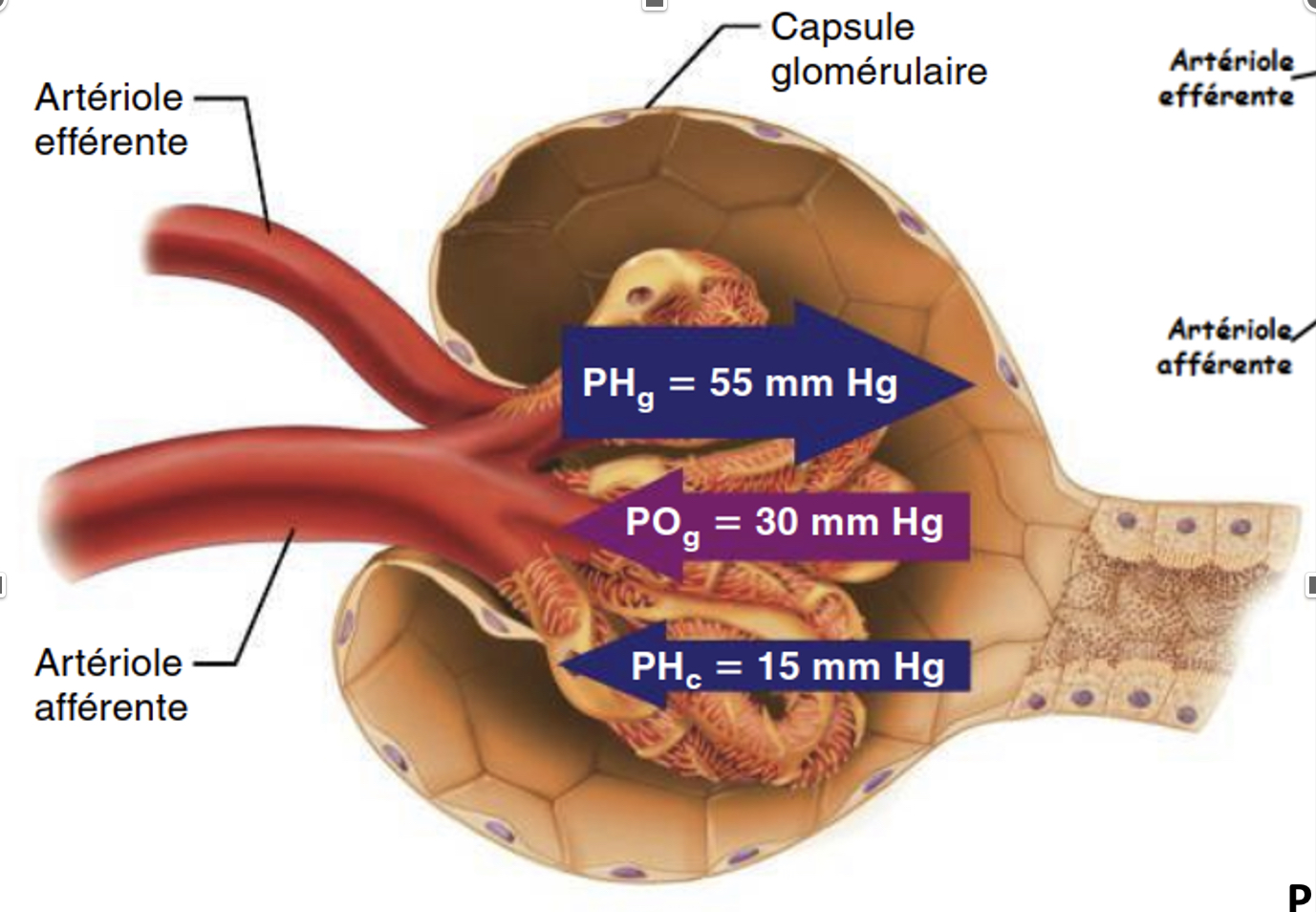
Quelles sont les 2 pressions s’opposant à la filtration?
- Pression hydrostatique capsulaire exercée par les liquides dans la capsule
- Pression osmotique dans le sang du glomérule due aux protéines qui ne passent pas
le filtre. Celle-ci a tendance à aspirer l’eau de la capsule vers le sang.
C’est quoi le DFG?
Débit de filtration glomérulaire
volume de filtrat formé par les (2 millions de) néphrons par minute
De quoi dépend le DFG?
(directement proportionnel) à:
la pression nette de filtration
la surface totale de filtration (équivalente à la surface de notre peau)
la perméabilité de cette surface de filtration (les capillaires glomérulaires sont beaucoup plus perméables que les autres capillaires du fait de leurs fenestrations).
De combien est Un DFG normal ? Et comment on l’obtient?
-125 ml de filtrat obtenu par minute (soit 180 L de filtrat par jour).
-Pour obtenir ce DFG, il faut faire passer 650 ml de plasma /min au niveau du rein ou 1200 ml de sang /min (=débit dans l’artériole afférente).
sur les 650 ml de plasma qui arrivent au rein /min, combien de filtrat de plasma sont obtenus /min par les 2 reins ensemble?
- 125 ml de filtrat de plasma sont obtenus /min par les 2 reins ensemble
-la fraction filtrée est donc de 20%.
tout le volume sanguin passe au niveau des reins … fois par jour.
288 fois par jours car nous possédons 6L de sang en tout
Combien de L de plasma est filtré par les reins en 1jour ?
les reins filtrent, donc retirent, 125 ml de plasma /min au sang
en 1 jour, ils filtrent 180 L de plasma (60 fois le volume total de plasma sanguin (les 3L))
(1 filtration des 3L de plasma toutes les 22 minutes)
Comment Le DFG est maintenu constant en tout temps ? (malgré les fluctuation de la pression artérielle (elle-même régulée par d’autres mécanismes))
Grace à Un ensemble de mécanismes intrinsèques d’auto-régulation rénale du DFG
Qu’est ce qui se passe si la pression sanguine (ou PHg) diminue de + de 18% dans l’artériole afférente?
-le DFG tombe à 0 ce qui est une catastrophe.
-donc le DFG subit de très fines régulations en cas de variations infimes fréquentes et normales de pression sanguine
-Si la pression sanguine chute en dessous de 80 mm Hg, d’autres mécanismes nerveux et hormonaux interviennent pour réguler la pression artérielle.
Comment expliquer que (malgré que le volume plasmatique total (3L) passe toutes les 22 minutes à travers la membrane de filtration glomérulaire) en 22 minutes, tout le plasma sanguin (fraction liquide du sang) n’est pas éliminé du sang ne laissant que les cellules?
grâce aux phénomènes de réabsorption de 99% du filtrat par le liquide interstitiel (liquide présent entre les cellules) puis par le sang des capillaires péritubulaires vus plus haut.
Quelles sont Les cellules les plus actives dans la réabsorption des substances utiles à l’organisme? Et comment fonctionnent t elles?
-Les cellules de la paroi du TCP
- Elles laissent passer
tout le glucose (en conditions glycémiques normales),
les acides aminés,
65% du Na+ et de l’eau,
80% des ions bicarbonate,
55% du K+
- presque toute l’urée est réabsorbée au niveau du TCP mais sera re-sécrétée dans le néphron plus loin.
Les phénomènes de passages trans-cellulaires (à travers les cellules de la paroi du TCP) se réalisent de différentes manières:
- transports passifs obligatoires d’une substance
par osmose (pour l’eau)
par diffusion facilitée grâce à la présence systématique de protéines transporteurs spécifique.
permis par l’existence d’un gradient osmotique de la substance de part et d’autre de la paroi du TCP.
nécessitent pas d’énergie puisque la substance se déplace naturellement de la zone où elle est la plus concentrée vers la zone où elle est le moins concentrée. Elle suit donc son gradient de concentration.
- transports actifs obligatoires d’une substance
contre son gradient de concentration
nécessitent de l’ATP pour être déplacée du compartiment le moins concentré vers le plus concentré.
permis par des protéines présentes systématiquement sur la membrane des cellules de la paroi.
- Transports actifs ou passifs facultatifs
permis par la synthèse de transporteurs
en réponse à des messages hormonaux
pour réajuster la concentration d’urine en fonction du volume ou du pH ou pression sanguine par exemple
Ex : en cas de baisse du volume sanguin (déshydratation, hémorragie) des hormones permettent
la synthèse de nouveaux canaux à eau afin d’augmenter/ajuster la réabsorption d’eau par le sang et donc à concentrer davantage l’urine.
Donne un exemple de sécrétions de substances qui ont lieu depuis le sang des capillaires péritubulaires, au niveau du TCP
certains médicaments et toxines que le foie a déjà traités passent des capillaires vers le filtrat.
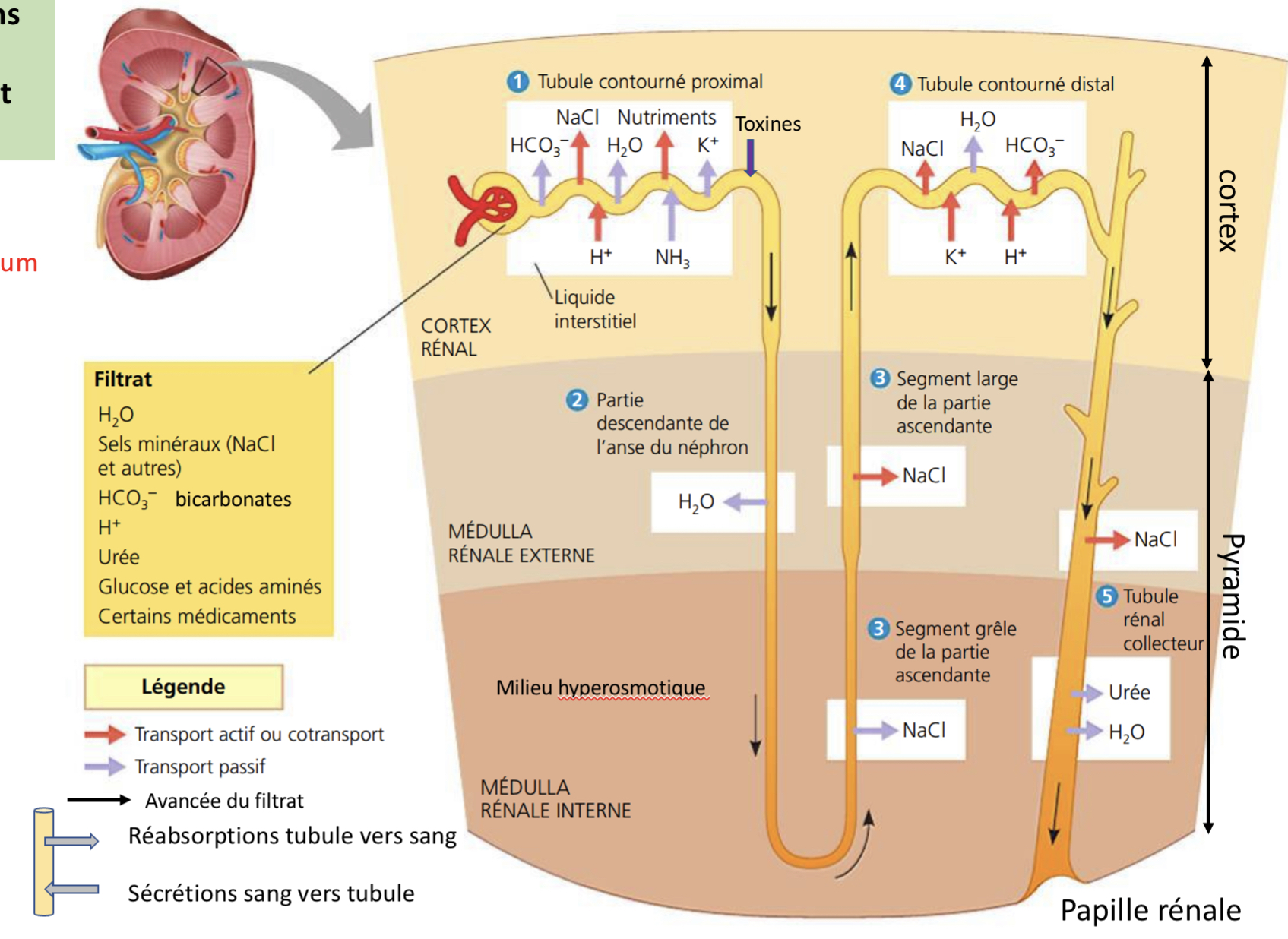
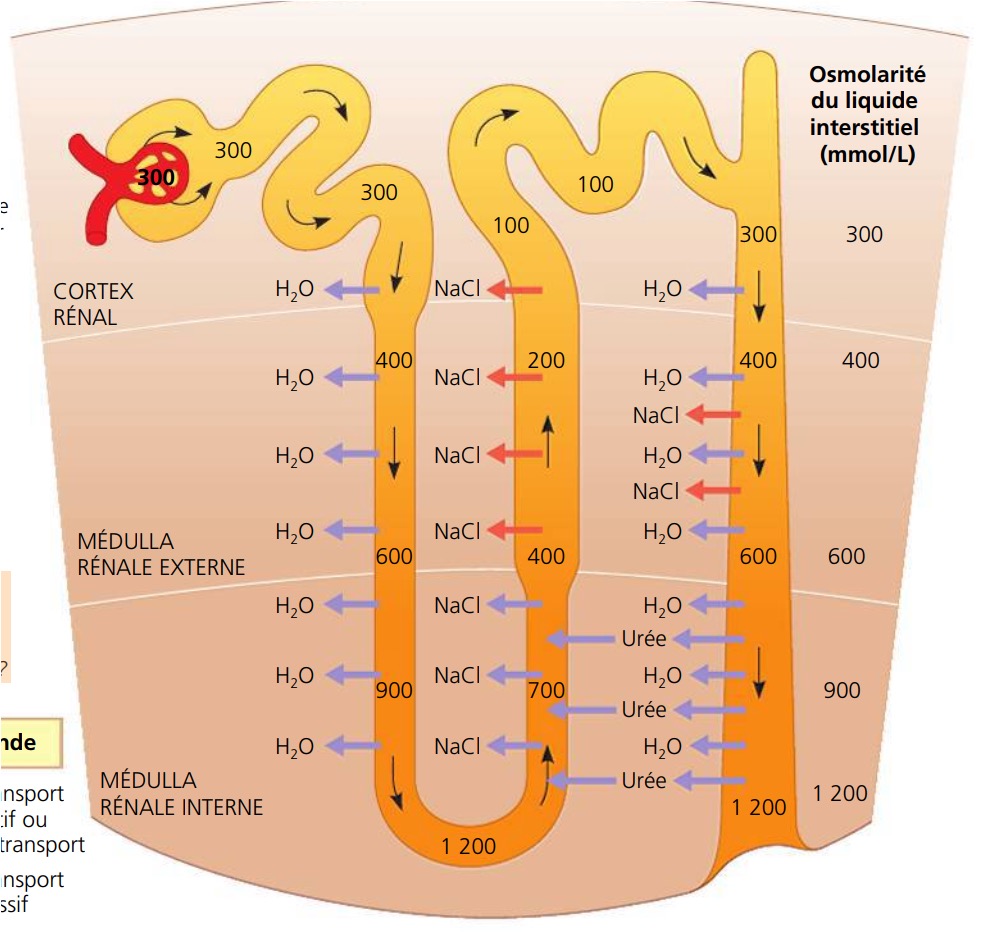
Qu’est ce qui se passe avec le filtrat à l’entrée du néphron? Et pourquoi ?
- le filtrat a une osmolarité proche de celle du sang (300 mmol/L).
- Il va subir d’importante modifications chimiques
-afin de concentrer l’urine et réabsorber l’eau au maximum.
La perméabilité des segments de l’anse de Henlé change radicalement par rapport ….
…au TCP
Décris l’anatomie de l’hanse de Hénlé
en forme de U s’enfonçant plus ou moins profondément dans la médulla du rein (selon le type de néphron).
Plus l’hanse dé Henlé est longue…
- plus l’urine produite sera concentrée dans un faible volume d’eau
- plus l’eau du filtrat sera réabsorbée.
Quels sont les rôles de la branche descendante et la branche ascendante de l’hanse
-branche descendante de l’anse permet la réabsorption de l’eau donc la diminution du volume du filtrat
-la branche ascendante permet la réabsorption de Na+ et de Cl-.
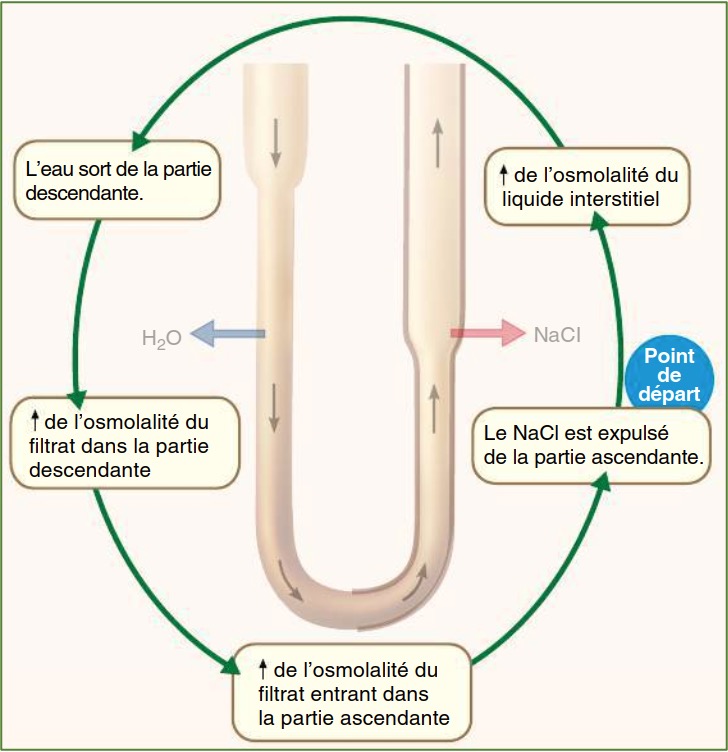
À quoi servent les canaux à eau nommés aquaporine?
rendent l’épithélium de transport très perméable à l’eau
mais ont très peu de transporteurs de Na et de Cl
→L’eau sort alors par osmose du filtrat à travers les aquaporines à mesure que celui-ci s’enfonce dans la médulla
Ces mouvements passifs d’eau pas osmose sont permis par:
un liquide interstitiel (à l’extérieur de l’anse) hyperosmotique par rapport au filtrat

Pourquoi la forte osmolarité de la médulla doit t elle être maintenue?
afin que l’eau puisse être réabsorbée
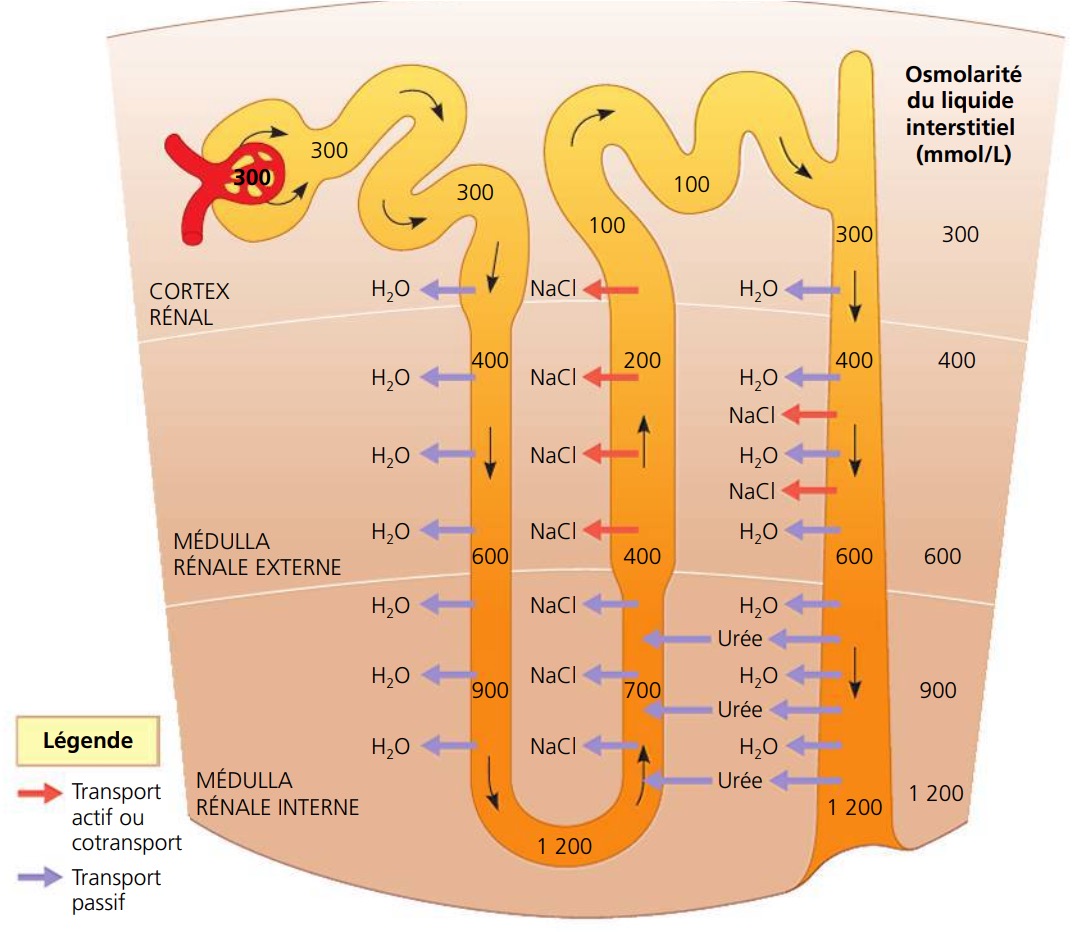
Comment est ce qu’il y a un équilibre des osmolarités dans le fond de l’anse entre le filtrat et le liquide interstitiel (1200 mmol/L)?
Car Le filtrat descend dans les profondeurs de la médulla
-tout en perdant de l’eau
-sans perdre ses solutés (imperméabilité de la branche descendante au NaCl)
*A ce niveau, le filtrat a perdu en volume mais le liquide interstitiel aura été dilué.
Pk il faut maintenir en tout temps un fort gradient osmotique entre l’intérieur de l’anse et le liquide interstitiel?
afin que l’osmose de l’eau puisse être maintenue en continu.
Quel est le changement structurel de la branche de l’anse de Henlé lorsqu’elle est ascendante ?
Elle perd sa perméabilité à l’eau (plus d’aquaporine) et devient perméable au Na+ et au Cl-.
Comment est le filtrat lorsqu’il est au fond de l’hanse?
très concentrée en NaCl
-il va remonter en perdant le NaCl d’abord de manière passive puis de manière active (transporté contre son gradient de concentration).
vu que les réabsorptions descendantes et ascendantes sont réalisées simultanément et à contre- courant, qu’est ce qui peut expliquer la sortie passive de sel?
un phénomène de suivi de l’eau sortant de la branche descendante
Quel est l’état du filtrat en sortant de l’hanse de Henlé?
- le filtrat aura donc perdu de l’eau (diminution de volume de l’urine par rapport à l’énorme quantité initiale de filtrat)
-sera plutôt faiblement concentré en soluté (100 mmol/L).
Comment on maintient un gradient osmotique vertical dans la médulla? Et pourquoi ?
-grace aux réabsorptions de sel dans la branche ascendante
-afin de permettre à l’eau de sortir par osmose tout au long de la branche descendante
plus les anses sont longues…
… plus les réabsorptions d’eau par le liquide interstitiel puis le sang sont importantes en quantités.
Qu’est ce que le TC?
Le tube Collecteur
Qu’est ce que le TCD?
Tube contourné distal
Quels sont Les 3 rôles du tube contourné distal (TCD) et du tube collecteur (TC) ?
- Élimination des ions K+ de l’organisme (régulation de la kaliémie) en contrôlant par
des hormones les sécrétions de K+ dans le filtrat (TCD et TC).
- Concentrer plus ou moins le filtrat de manière définitive dans le tube collecteur
- réguler le pH sanguin par la sécrétion contrôlée par des hormones de H+, Na+ et des
ions hydrogénocarbonate HCO3- du sang vers le filtrat.
À quoi sert la sécrétion des ions K+ dans le filtrat?
- permet de maintenir la kaliémie
(constante homéostatique comme la glycémie, la natrémie, volémie, le pH...)
Par quoi est controllée la sécrétion des ions K+ dans le filtrat? Qu’est ce que cela permet?
par une hormone, l’aldostérone.
= produite par les glandes surrénales en cas d’hyperkaliémie
=permet l’augmentation du nombre de transporteurs de K dans la membrane des cellules de la paroi du TCD et du TC.
Quel est le Rôle du tube distal dans la régulation du pH sanguin?
On régule le pH sanguin grâce aux
- réabsorptions et sécrétions contrôlées par des hormones de H+, Na+ et des ions hydrogénocarbonate HCO3- du sang vers le filtrat.
Quel est le rôle de l’aldostérone dans la régulation du pH sanguin?
L’aldostérone est l’hormone qui contrôle les réabsorptions de Na+ dans les tubes distal et collecteur.
Qu’est ce qui se passe Quand le pH sanguin baisse (acidose)?
- augmentation de la sécrétion de H+ dans le filtrat
-diminution de la sécrétion d’ion HCO3-
→ le pH remonte et le rein draine alors l’excès d’ions H+.
Comment est le filtrat à la sortie du tube distal?
le filtrat est hypoosmotique par rapport au sang et au liquide interstitiel du cortex rénal.
Le tube collecteur est imperméable à quoi? Perméable à quoi?
-perméable de nouveau à l’eau
-perméabilité à l’urée
-mais imperméable au sel (présence d’aquaporines en nombre contrôlé par une hormone)
Le gradient osmotique existant dans le liquide interstitiel de la médulla (de + en + concentré du cortex → la papille) est maintenu par…
les réabsorptions de NaCl à travers la branche ascendante de l’anse
Quelle est la conséquence du gradient osmotique ?
l’eau fuit le TC par osmose
Quel est le chemin suivi par l’urée?
ce déchet azoté a été
-filtré, puis relativement réabsorbé au niveau du TCP.
- aussi sécrété au niveau de l’anse ascendante
- puis réabsorbée au niveau du TC.
En quoi consiste le Cycle de l’urée?
réabsorber/sécréter l’urée entre les différents segments du néphron
Comment on maintient le gradient osmotique médullaire (très concentré au fond de la médulla et de moins en moins concentré en remontant vers le cortex).
-grace aux réabsorptions d’urée au niveau du TC et au NaCl
pourquoi le gradient osmotique médullaire est t il fondamental ?
pour les sorties d’eau par osmose (réduction de volume et concentration du filtrat) dans l’anse descendante et dans le TC.
Comment Toute l’urée n’est pas réabsorbée totalement du TC?
Il y a un pool d’urée qui est recyclé entre TC et anse pour maintenir le gradient
Les réabsorptions d’urée du TC sont également contrôlées par…
une hormone, la vasopressine ou ADH.