Tumörer i GI-kanalen
1/32
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced | Call with Kai |
|---|
No analytics yet
Send a link to your students to track their progress
33 Terms
Vilka är de vanligaste tumörerna i övre GI och vad är prognosen?
Ventrikel
Lever
Esofagus
Mindre vanliga tumörer är pankreascancer. Prognosen för cancer i övre GI är relativt dålig. Det finns en låg 5-års överlevnad hos de som diagnostiseras.
Vilka typer av esofaguscancer finns och vilken är vanligast?
Det finns två typer av esofaguscancer och insjuknande sker ofta vid 70-årsåldern;
Skivepitelcancer (80% globalt)
Adenocarcinom
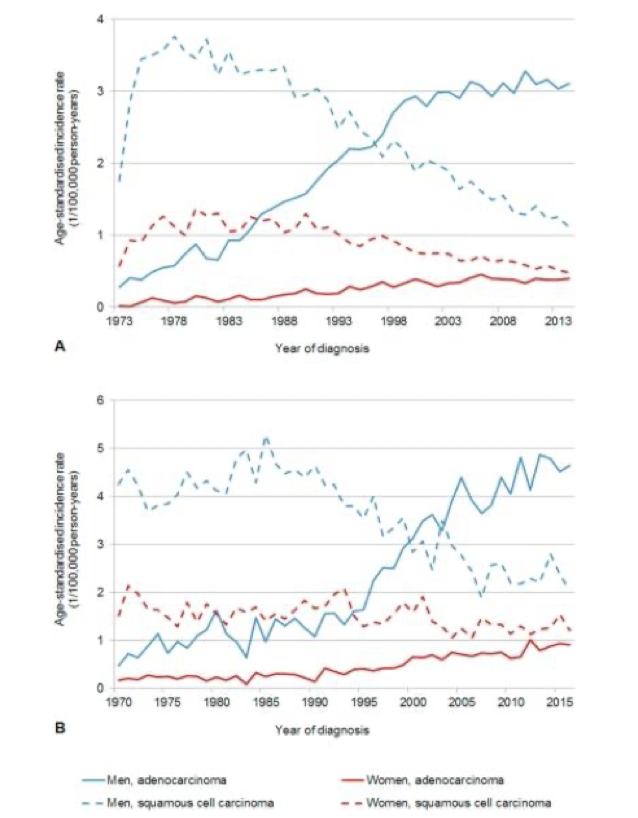
I världen ser man att skivepitelcancer har minskat medan adenocarcinom har blivit vanligare.
Vilka riskfaktorer/skyddande faktorer finns för adenocarcinom respektive skivepitelcancer (i esofagus)?
Adenocarcinom: skyddande faktorer är H. pylori, NSAID & grönsaker.
Reflux (vanligast)
Obesitas → ger ökat buktryck → reflux
Manligt köns
Hög ålder
Skivepitelcancer:
Rökning
Alkohol
Manligt kön
Mekanisk skada → till exempel varmt te
Ålder
Vilka grader av adenocarcinom finns?
Frisk esofagal vävnad har skivepitel, 10-15% av de med reflux utvecklar Barretts. Vid Barretts esofagus sker en metaplasi av körtelvävnad. Endast några få utvecklar cancer härifrån. Vid stigande grader av dysplasi ökar risken för cancer.
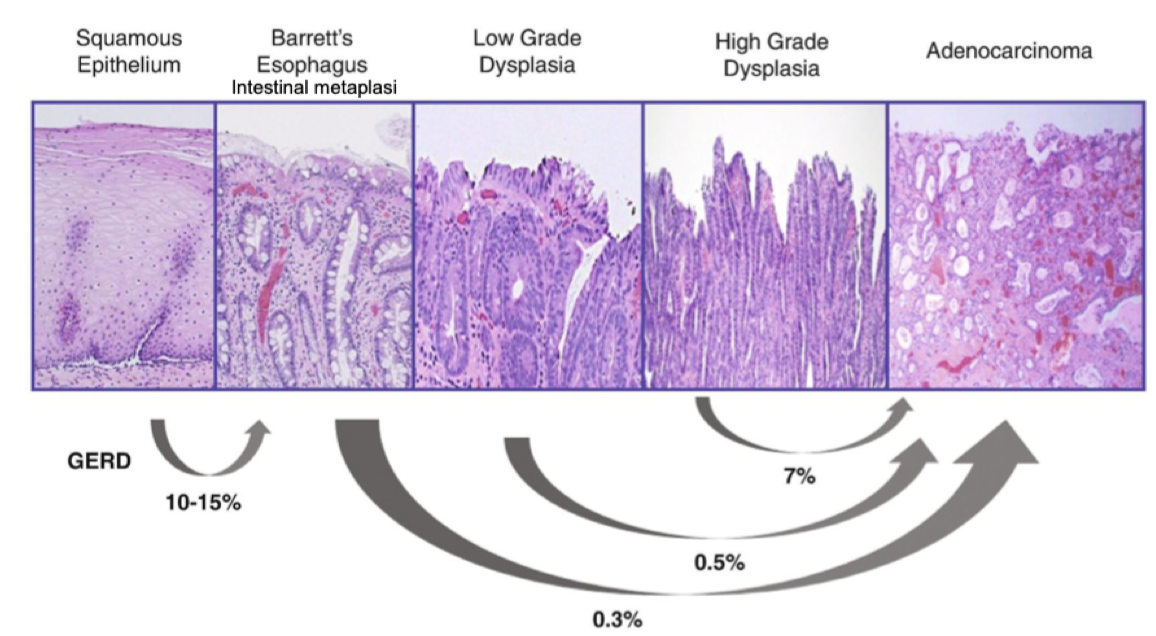
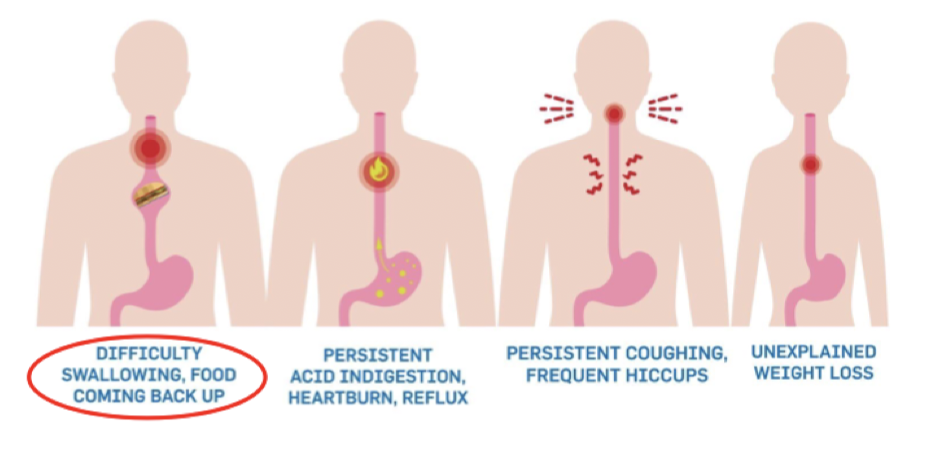
Vilka symtom finns och hur utreds dem samt behandling?
Vanliga symtom är dysfagi, reflux, hosta, hicka och viktnedgång.
Utredning sker med anamnes, status, prover, gastroskopi, DT/PET och biopsi. Det finns olika principer för behandling;
Botande syfte: Kirurgi, cytostatika och strålning.
Skivepitelcancer är känsligt för strålning, det kan räcka i kombination med cytostatika. Vid AC krävs alltid kirurgi med adjuvant behandling.
Palliativt syfte: Cytostatika, strålning och stent för att underlätta dysfagi. Sällan kirurgi.
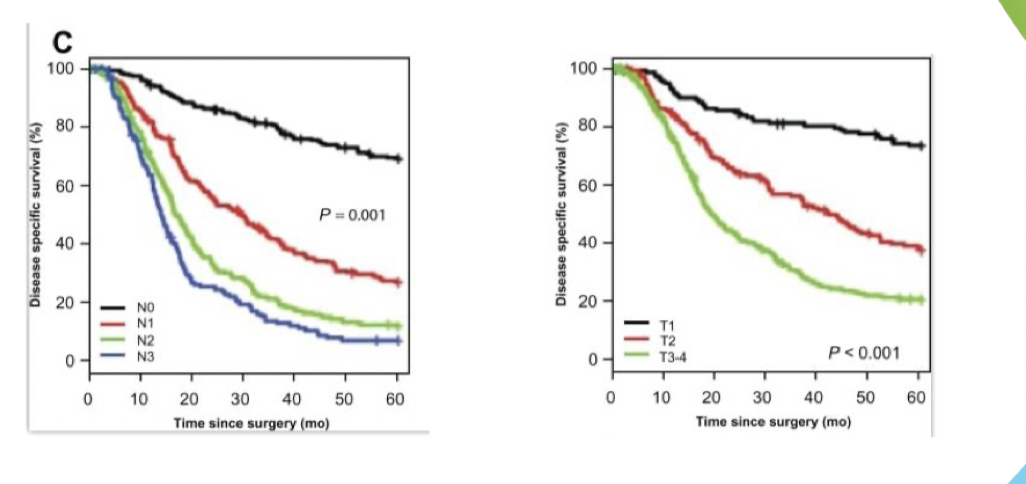
Vad är prognosen för esofaguscancer?
T1-tumörer har bättre prognos än T3-T4 där basalmembranet är perforerat och det kan finnas metastaser i andra organ. Samma sak gäller för lymfkörtelmetastaser (N0-N3). M0 innebär att inga andra organ har fått metastaser.
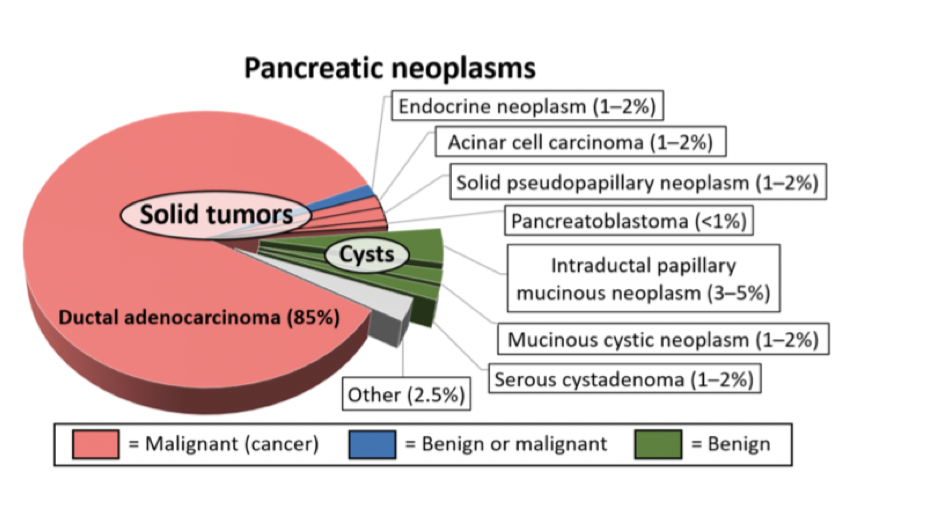
Vad är pankreascancer och vilka typer finns?
Det är en aggressiv tumör som lätt drabbar omgivande strukturer såsom lymfnoder, lever, lunga, peritoneum osv. Tumörer kan uppstå i hela pankreas men förekommer mest i caput pankreaticus. Det bildas lätt gallstas som ger ikterus.
Det finns olika typer av tumörer som utgår från olika vävnader;
Exokrina pankreas:
Duktalt adenocarcinom (85%)
Endokrina pankreas:
Insulinom
Gastrinom
Glukagonom
VIPom
Vilka riskfaktorer finns för pancreascancer?
Rökning
Hög ålder
Hereditet
Övervikt
Kronisk pankreatit
Manligt kön
Hög alkoholkonsumtion
Diabetes → oklar ifall det är en riskfaktor.
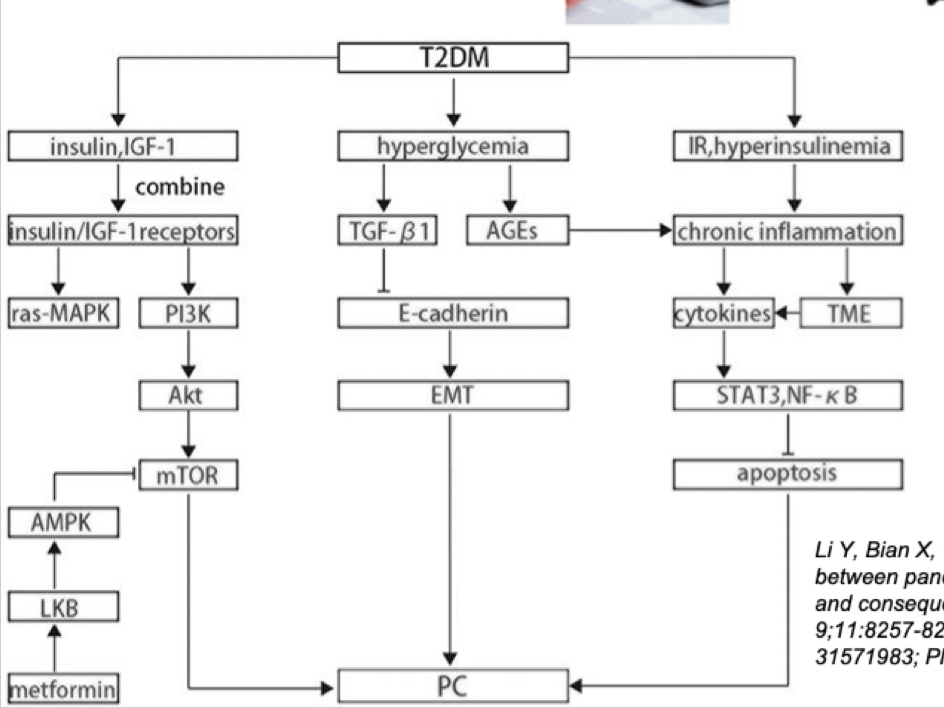
Vad är patogenesen vid pankreascancer?
Anabola signalvägar aktiveras av insulin och IGF-1. Hyperglykemi kan ge aktivering av TGF-B som stimulera EMT → minskat uttryck av E-cadherin. Även kronisk inflammation kan ge förlust av apoptos hos cellerna.
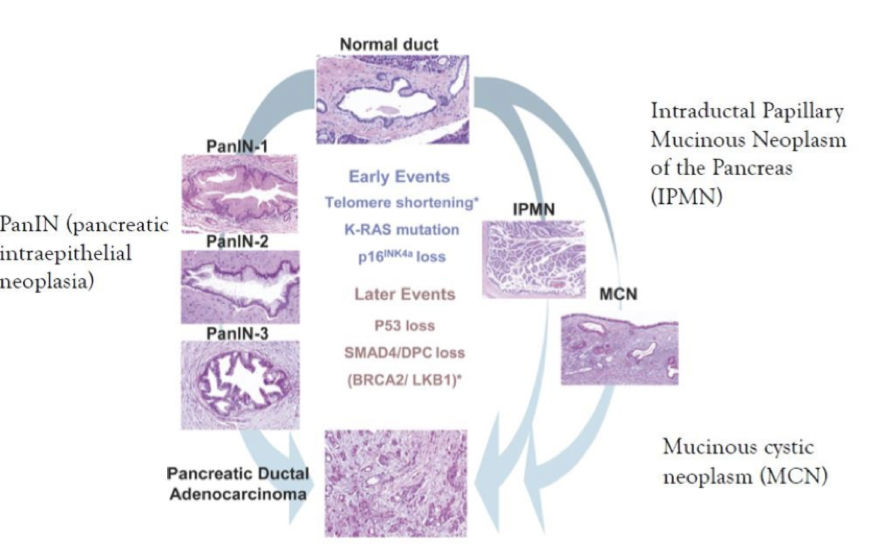
KRAS är en drivande onkogen vid pankreascancer. Det kan leda till ackumulering av mutationer i TSG såsom p53, BRCA2, BRCA1 osv. Det startar som en intraductal papillary mucinous neoplasm of the pancreas (IPMN) som sedan utvecklas till PDAC. Eller:
PanIN
MCN
BRCA är viktigt för reparation av dubbelsträngsbrott i DNA → homolog rekombination.
Vilka symtom ger pankreascancer och hur utreds det?
Ikterus pga stas
Övre buksmärta och smärta i ryggen
Digestionsproblem
Viktnedgång
Förändrad avföring
Utredning är anamnes, status, provtagning (CA-19-9 → en tumörmarkör), CT/MR, endoskopiskt ultraljud och ev biopsi.
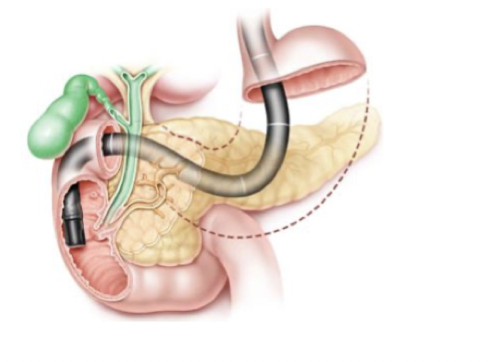
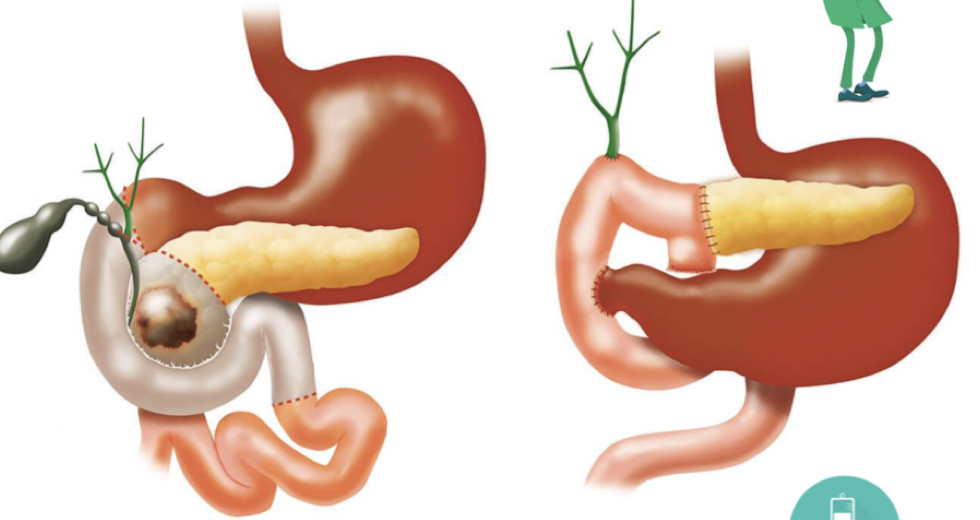
Vad är behandling och prognos för pankreascancer?
Behandling är kirurgi → Whipples procedur. Följs av adjuvant behandling med cytostatika för att förhindra recidiv. Om bot inte är möjligt ges cytostatika och symtomatisk behandling.
Prognosen är dålig för 5-års överlevnad, endast ca 8% lever efter 5 år. Det beror på sen diagnos, aggressivt förlopp, behandlingsresistens och dåliga framsteg inom behandling.
Vad är ventrikelcancer och den vanligaste patogenesen?
Det är en cancerform (adenocarcinom) som är vanligare hos män och populationen i Asien. Incidensen har dock sjunkit de senaste åren. En riskfaktor är H. pylori-infektion, 1-3% av de med HP utvecklar ventrikelcancer. Grupp I är carcinogen.
HP infekterar fundus och tar sig ner till basalmembranet genom nedbrytning av integriner, skyddat från immunförsvaret där. De producerar ureas som är kemotaktisk för bakterierna. De ökar pH vilket initierar ökad saltsyraproduktion → senare en atrofisk gastrit med minskad saltsyra (→skyddande mot reflux och esofaguscancer). De har typ IV sekretion och CagA (cytotoxin) sam gene A som är ett onkoprotein.
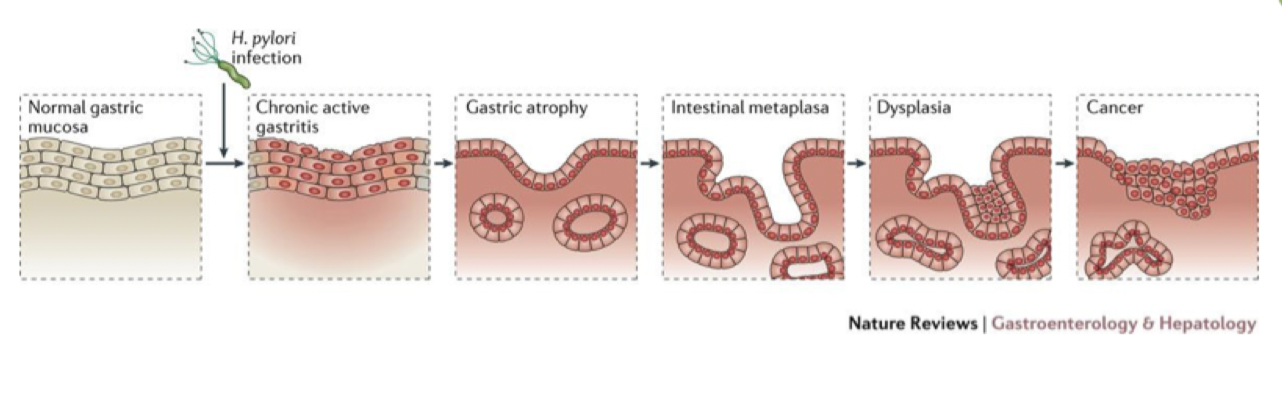
Vilka övriga riskfaktorer finns?
Rökning och alkohol
Kön
Obesitas
EBV
Dålig mathygien; inget kylskåp, chark, rökt mat
Genetik (10% av fallen): Hereditary diffuse gastric cancer (HDGC), en autosomal dominant mutation i E-cadherin-genen CDH1. Andra mutationer/tillstånd är följande;
CTNNA1
Lynch syndrom (MMR)
APC-mutation (FAP)
Vad är symtom och behandling för ventrikelcancer?
Symtomen kan vara diffusa; reflux, smärta eller obehag, viktnedgång, illamående, svullnad efter måltid osv.
Utreds med DT, gastroskopi och laproskopi eftersom den ofta sprids till peritoneum. Det kallas då peritoneal carcinos som inte går att bota.
Behandling kan vara botande (kirurgi + cellgifter) eller palliativ (cellgifter, immunterapi och ibland kirurgi. Prognos beror på spridningen till LN och andra organ.
Vad är levercancer och hur vanligt är det?
Den vanligaste typen av levercancer utgår ifrån hepatocyter - hepatocellulärt carcinom (HCC). Det är en primär levertumör. Sedan finns cholanglocellulärt carcinom som utgår från epitelceller i leverns gallvägar.
I Sverige är det den 9:e vanligaste cancerformen, men globalt den 4:e. Etiologierna skiljer sig i olika delar av världen.
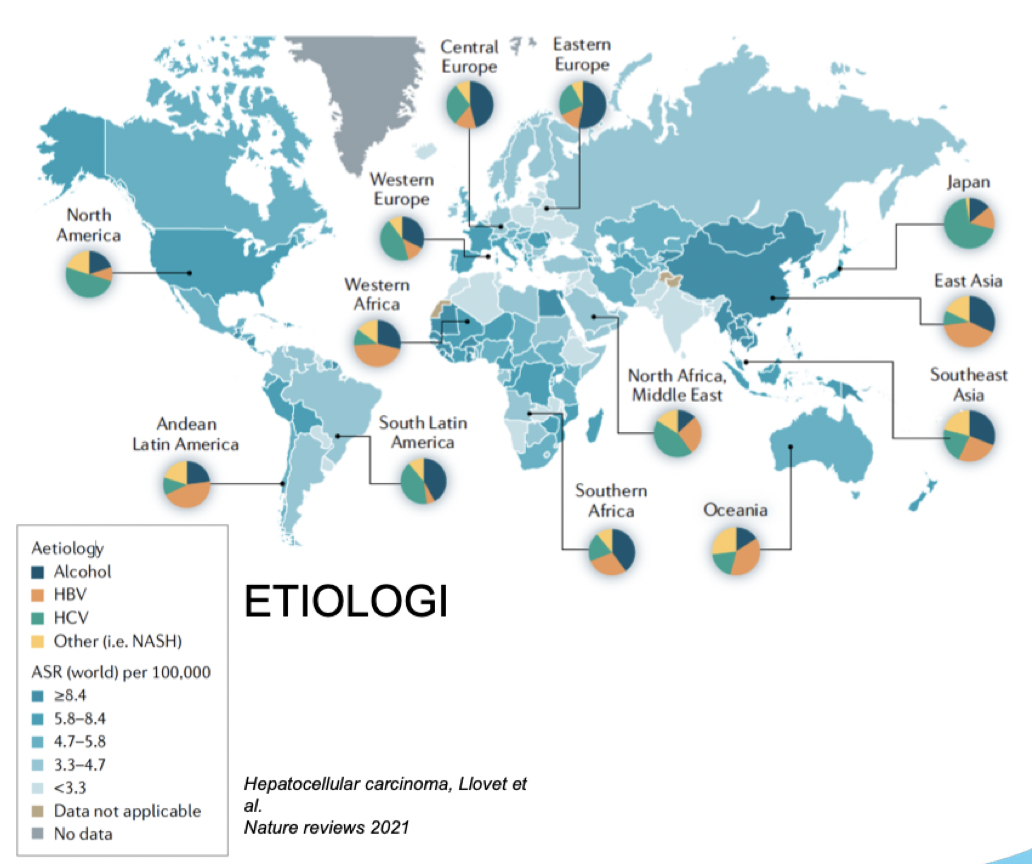
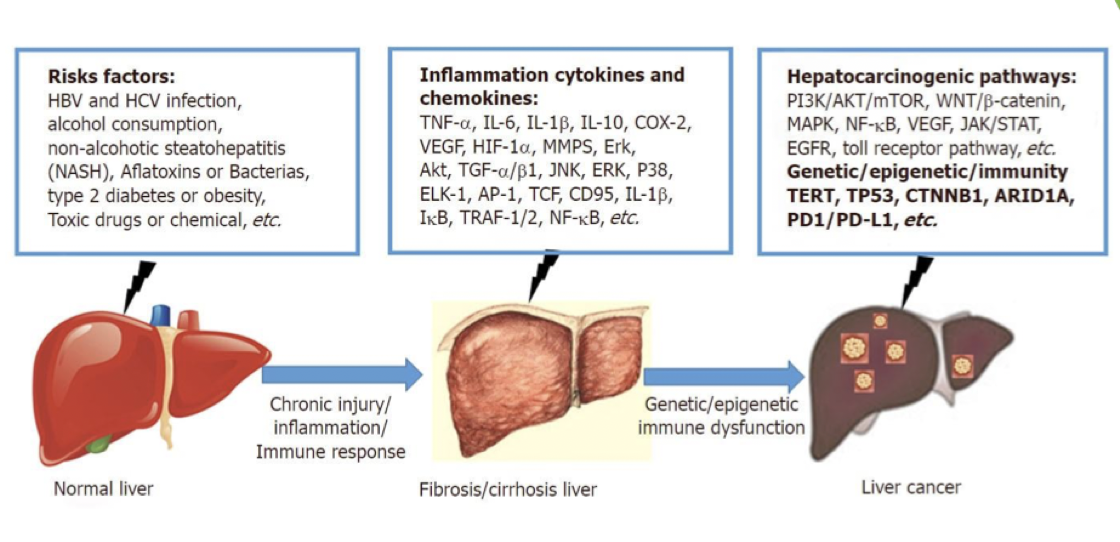
Vad är etiologin för HCC?
Nästan all HCC uppstår i en cirrotisk lever;
Hepatit C och B → kan inakitivera p53
Autoimmuna sjukdomar → PBC, PSC & AIH
Toxiska substanser → alkohol och metotrexat
Metabola & genetiska sjukdomar
Hemokromatos
NAFLD
Wilsons
Alfa-1-trypsinbrist
Cystisk fibros
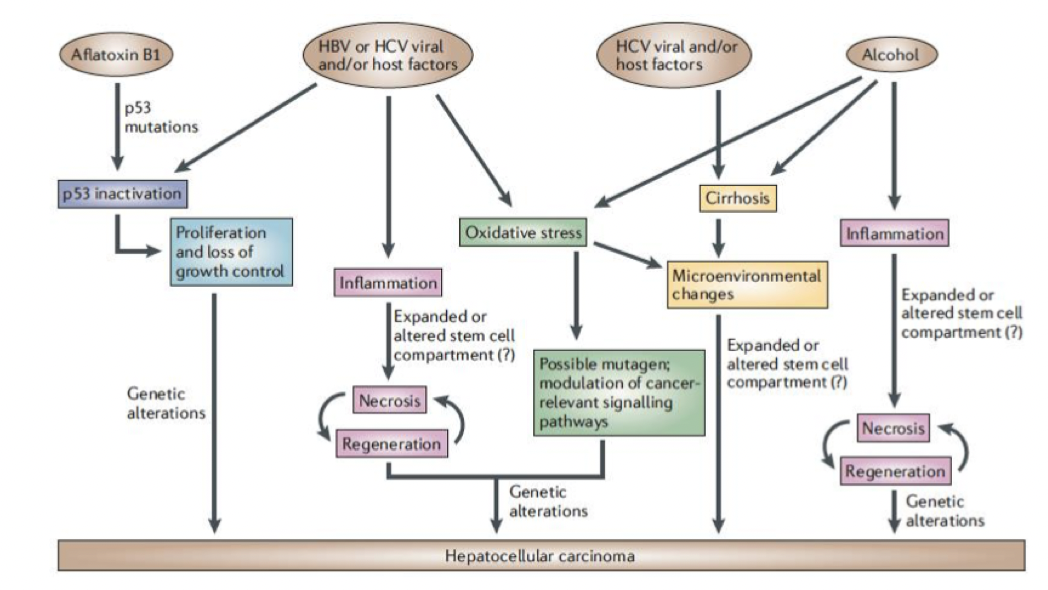
Vad är patogenesen för HCC?
Inflammatorisk cytokiner; IL1, IL6 och TNF-a spelar en viktig roll genom att aktivera anabola signalvägar som ger tillväxt.
Ursprungscellen till HCC tros vara ovala celler (progenitorer), det finns många i levern och kan lättare genomgå en malign transformation.
Vilka symtom, utredning och behandling finns?
Symtom;
Ikterus
Förstorad lever
Smärta höger arcus
Ascites
Andingsbesvär
Utredning är anamnes, status och provtagning av tumörmarkör AFP. MR-lever, CT-buk och vanligtvis ingen biopsi.
Behandling är kirurgi, transplantation och ablation för kurativt syfte. Vid obotilga fall ges kemoembolisering (TACE → injektion av cytostatika i tumören), immunterapi och tyrosinkinashämmare. Prognos beror på komorbiditet.
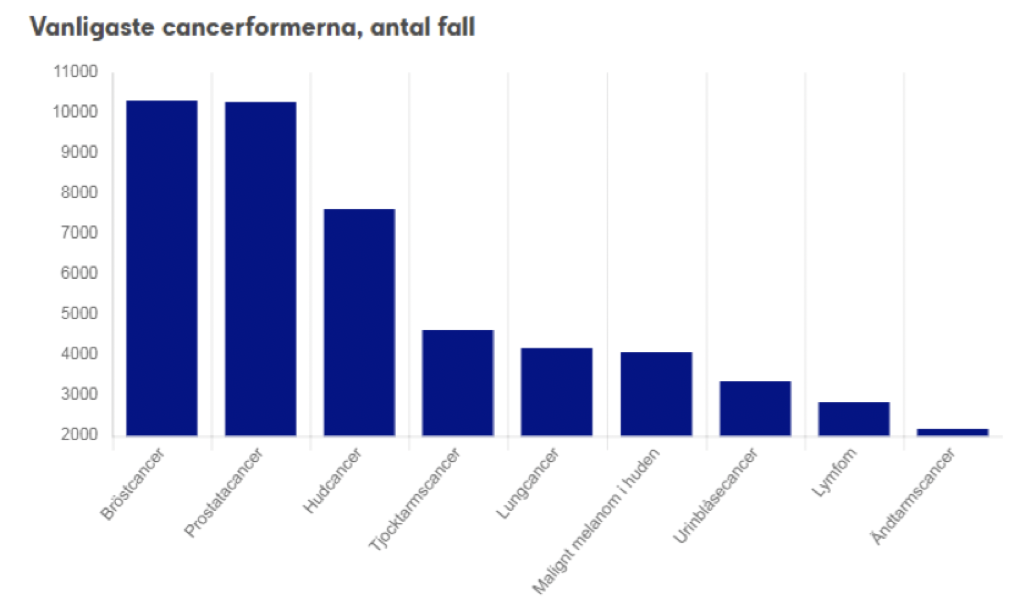
Hur vanligt är kolorektalcancer och vilken celltyp utgår tumörerna oftast ifrån?
Det står för ca 10% av all cancer global, ca 2 miljoner nya fall årligen. I Sverige är det den näst vanligaste cancerformen hos män och kvinnor (bortsett från hudcancer). Den totala livstidsrisken är ca 5%. Medianålder är ca 70 år.
Koloncancer → 5200 fall i Sverige. Adenocarcinom
Rektalcancer → 2200. Adenocarcinom
Appendixcancer → 150. Adenocarcinom
Analcancer → 250. Skivepitel
Vilka riskfaktorer finns för kolorektalcancer?
Fysisk inaktivitet
Övervikt (homronellt?)
Rökning → cancerogena ämnen
Rött kött → nitrater och nitriter i tarmen
Alkohol → fria syreradikaler
Icke påverkbara
Ärftlighet
Hög ålder
Etnicitet
Inflammatorisk tarmsjukdom

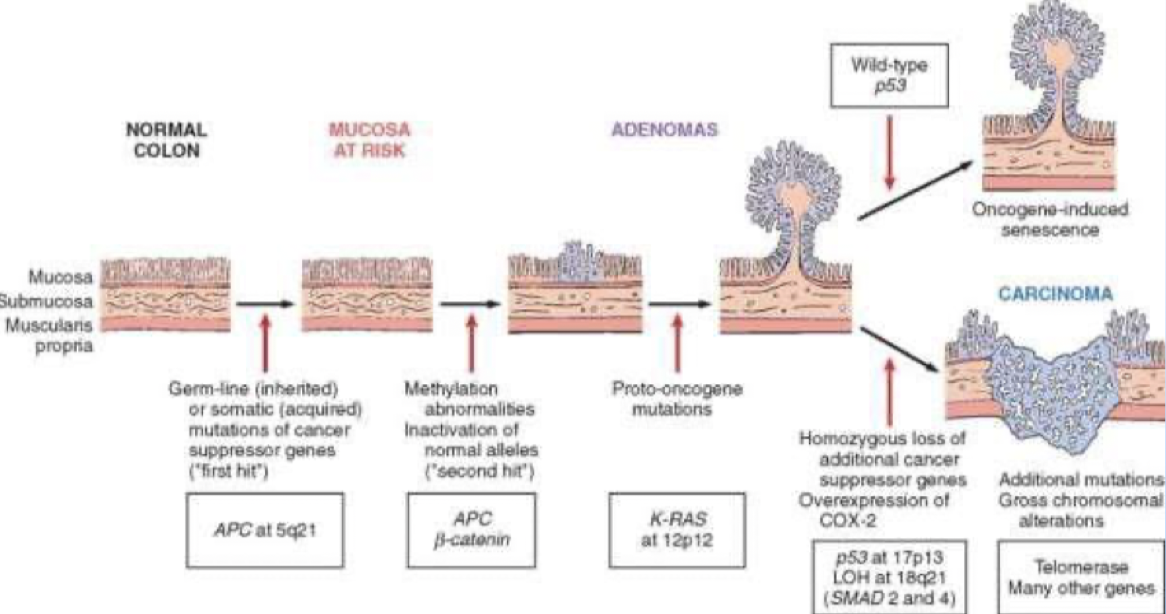
Vilken roll spelar genetik vid utveckling av kolrektalcancer?
90% är sporadiska och 10% ärftliga;
Ärftlig familjär adenomatös polypos (FAP) → 0,1%
Lynch syndrom (HNPCC) → 2-5%
Övriga hereditära tillstånd → 5-8%
Vad är FAP och Lynch?
FAP: Det finns 300 kända familjer i Sverige med mutationen. 25% får en ny genmutation. Det bildas 100-1000 polyper i hela GI-kanalen redan vid tonåren. Det finns olika mutationer som ger sjukdomen;
APC-genen: Autosomalt dominant på kromosom 5.
MUYTH: Autosomalt recessiv på kromosom 1.
Lynch: 2-5% av all kolorektalcancer. Även hög risk för cancer i endometrium, urotel, ovarier. ventrikel och tunntarm. MSI-test är positivt → hypermutabilitet som ger impaired DNA mismatch repair (MMR). Mutationen finns i någon av generna som kodar för MMR-proteiner, defekt kallas oftast dMMR. Utreds med molekylärgenetiska test.
MSH2
MLH1
MSH6
Vad är kolons och rektums funktion?
Kolon:
Vattenbalans
Transport av avföring
Lagring av avföring
Bakteriflora
Slemproduktion
Rektum:
Lagring av avföring (autonom och viljestyrd)
Tömning av avföring (viljestyrd)
Vilka symtom ger koloncancer?
Dessa är vanligast vid tumör i vänster kolon eftersom blodet syns tydligare ifall det blöder distalt i tarmen.
Förändrade avföringsvanor
Blod per rektum
Slem per rektum
Vid tumör i höger kolon är följande symtom vanligast eftesom man inte ser blodet i avföringen;
Trötthet
Anemi
Övriga:
Uppblåsthet i buken
Buksmärta
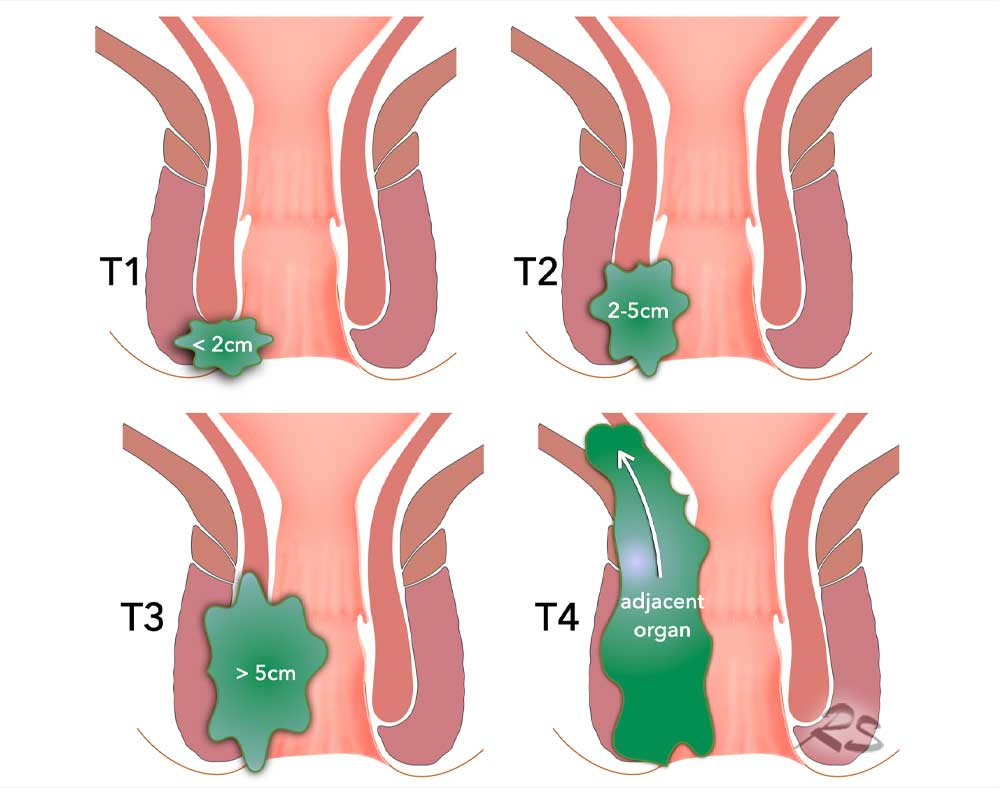
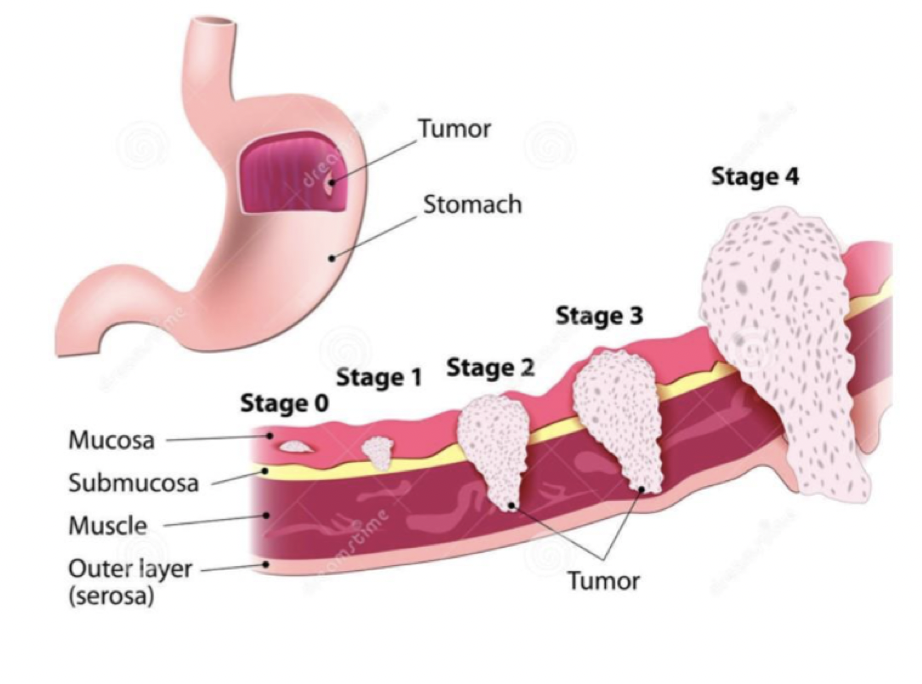
Vad är TNM-klassifikation?
T1: Växt i slemhinna och mucosa (basalmembran är förstört).
T2: Växt i muskelskikt.
T3: Växt i perikoliskt fett.
T4: Växt utanför peritoneum
N0 → ingen växt i LN. N1 → växt i 1-3 LN. N2 → > 4 LN.
M0 → inga metastaser. M1 → metastaser finns.

Hur kan koloncancer växa?
Vänster visar en tidig koloncancer. Högra visar en avancerad koloncancer som inskränker nästan hela lumen. I fettet nära serosan kan det finns små tumördepositioner (TD).
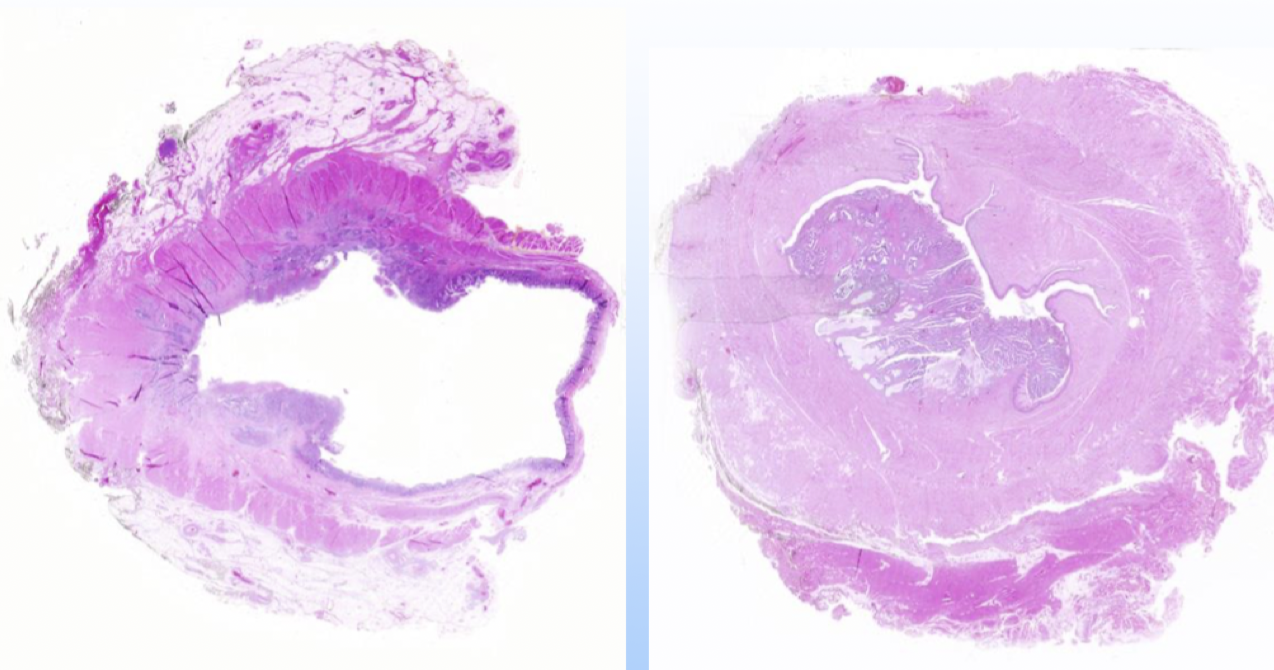
Hur utreds kolorektalcancer?
För alla är de anamnes, klinisk status och Hb.
Kolon: CEA (tumörmarkör), koloskopi och DT buk-thorax
Rektum: CEA, rektalpalpation, rektoskopi, koloskopi, DT buk-thorax, MR lilla bäckenet.
Anal: Rektalpalpation, rektoskopi, koloskopi, MR lilla bäckenet, PET-DT helkropp
Vid blod i avföringen, järnbristanemi av oklar genes eller förändrade avföringsvanor bör man väcka misstanke. Det kan man göra genom faeces Hb, anemiutredning, anamnes (IBD), rektoskopi och rektalpalpation.
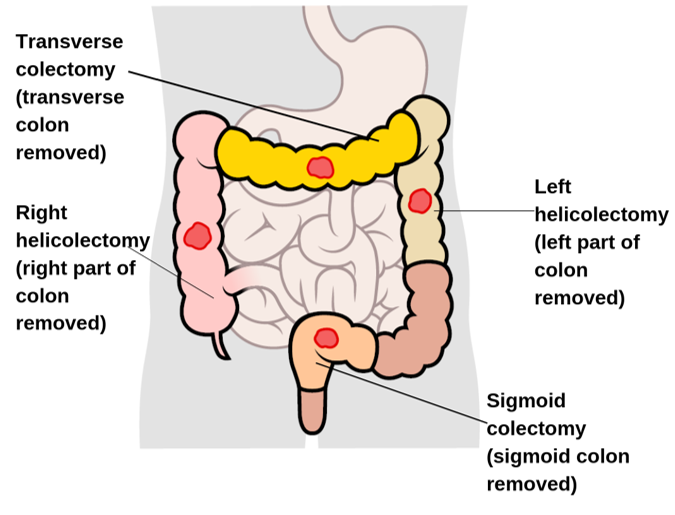
Vilka kirurgiska ingrepp kan man göra vid kolorektalcancer?
Högersidig hemikolektomi
Transversumresektion
Vänstersidig hemikolektomi
Sigmoideumresektion
Rektumresektion med eller utan anastomos → kräver permanent sigmoideumstomi
Abdomino-perineal resektion → även analkanalen tas bort
Det är viktigt att ta bort 10 cm frisk vävnad åt båda håll från tumören. Förebygger återfall.
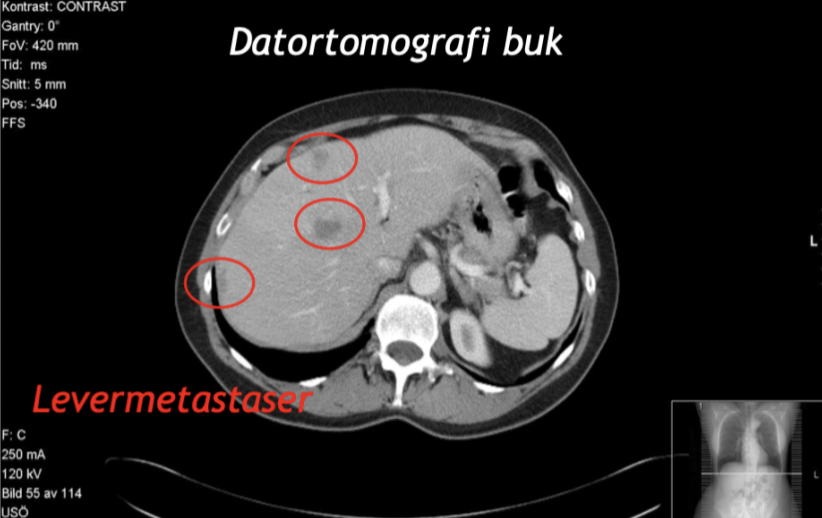
Vilka organ kan få metastaser?
Lever
Lungor
Para-aortala LN
Hjärna
Bukvägg
Skelett
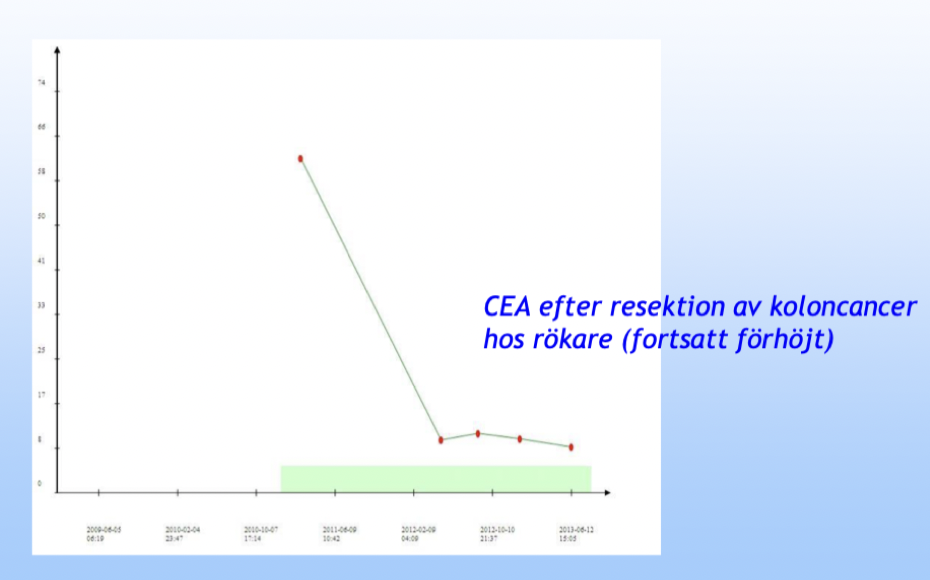
Vad är CEA?
CEA står för carcinogent embryonalt antigen och uttrycks av 70% av patienterna med kolorektalcancer. Det kan även vara måttligt förhöjt hos rökare. Vid resektion av tumören bör nivåerna av CEA att sjunka.
Vilken neoadjuvant behandling finns för koloncancer?
Behandling före kirurgi är strålning eller strålning i kombination med cytostatika. Det ger i 10-20% av fallen komplett regress av tumören.
Hur behandlas rektalcancer?
Undersökning: CEA, MR, rektal palpation, endoskopi.
Komplett klinisk respons (cCR) är en neoadjuvant/preoperativ behandling som sedan följs upp, 75% blir botade. 25% får återväxt och behöver då resektionskirurgi.
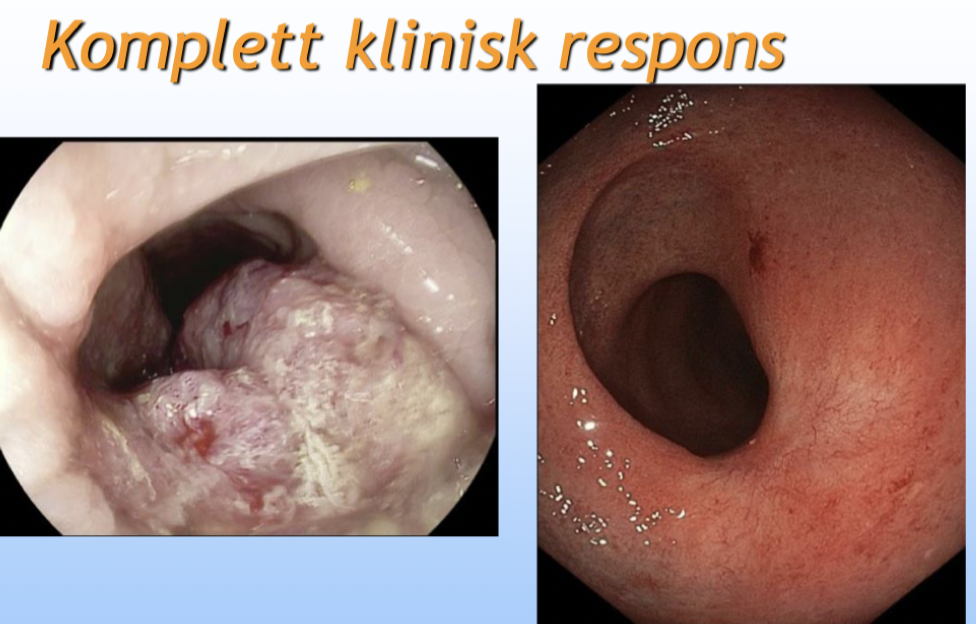
Vad är analcancer (etiologi, symtom och behandling)?
Analcancer står för 2% av anal cancerfall i Sverige och har ett tydligt samband med HPV-infektion, i de flesta analtumörer kan HPV-DNA påvisas.
Symtom debuterar ofta som ett ömmande sår i analkanalen. Det kan vara en fissur på atypisk plats vid palpation som känns hård.
Behandling: Kurativt finns radio-kemoterapi och ibland lokal excision. Vid recidiv efter strålning kan man göra en större kirurgi.