Farmakologi
1/44
Earn XP
Description and Tags
Cirkulationssystemets farmakologi
Name | Mastery | Learn | Test | Matching | Spaced |
|---|
No study sessions yet.
45 Terms
Repetition - hur verkar autonoma nervsystemet på hjärtat?
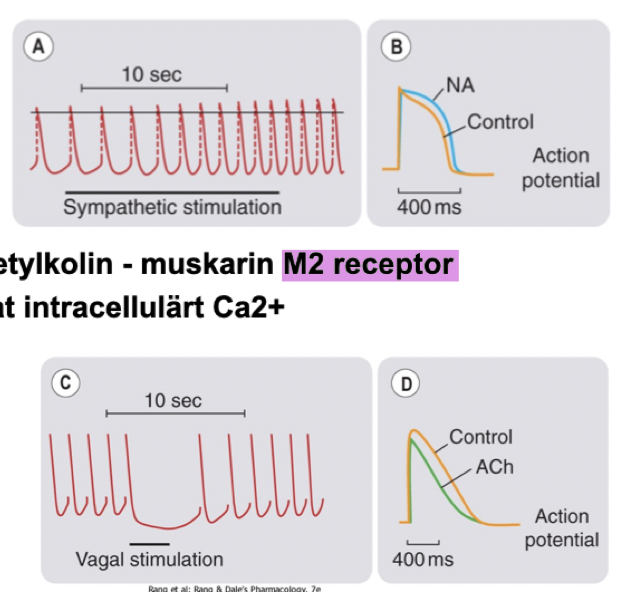
Sympaticus: NA verkar på beta-1-receptorer → ökat cAMP → ökat intracellulärt kalcium → stimulerar ökad inotropi, kronotropi och automaticitet.
Parasympaticus: Ach verkar på M2-receptorer → minskat cAMP → minskat intracellulärt kalcium → stimulerar till negativ inotropi och lägre frekvens genom att förlänga fas 4 (pacemakerceller).
Repetition - hur verkar autonoma nervsystemet på kärlen?
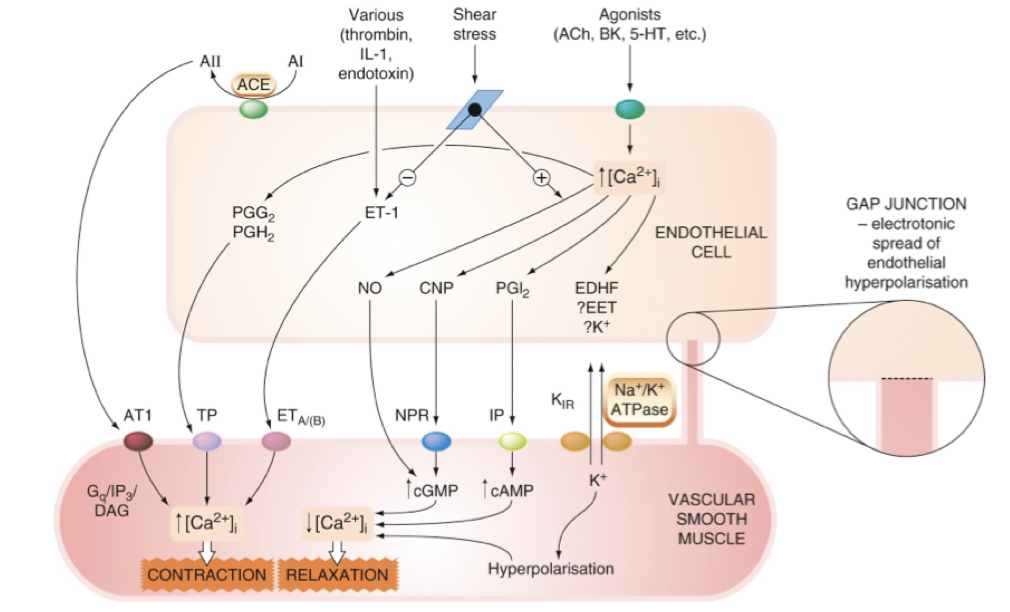
Vasokonstriktion: Endotelin-1, Ang-2 till AT-2-receptor, NA till alfa-1-receptor.
Vasodilatation: NO, bradykinin, PGI2, NA via beta-2-receptor.
Ökat intracellulärt kalcium i SMC kommer leda till kontraktion. Ökat cAMP eller cGMP kommer leda till minskat Ca2+ → dilatation.
I endotel kommer ökat Ca2+ att leda till produktion av vasodilatatorer (bild).
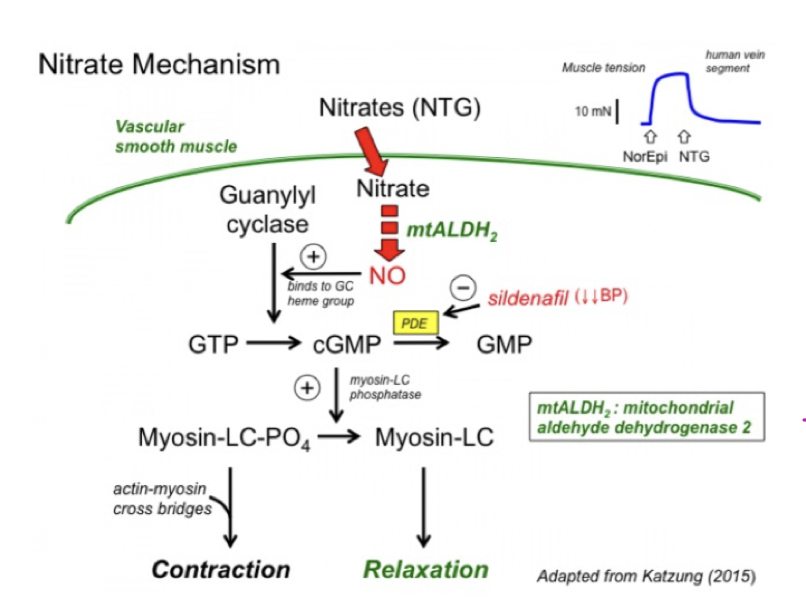
Vad är organiska nitrater och deras verkningsmekanism?
Organiska nitrater, tex nitroglycerin, kommer att frigöra en NO som binder till hemgruppen i guanylatcyklas (GC) → cGMP ökar vilket ger vasodilatation via minskat intracellulärt Ca2+.
Det enzym som omvandlar nitrat till kväveoxid kallas mtALDH2 och man tror att detta uttrycks mer i vener.
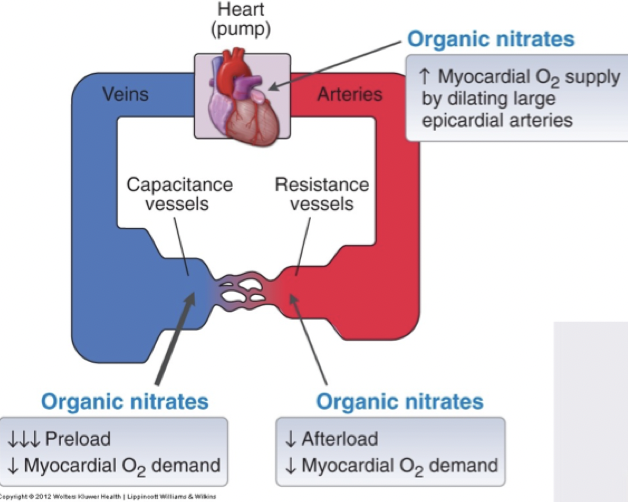
Vilken hemodynamisk påverkan har organiska nitrater?
Vasodilatation av vener vilket gör att preload minskar.
Artärer kommer dilatera vilket minskar afterload.
Främjar kollateral cirkulation i kransartärer → ökat syretillförsel. Nitrater kommer att dilatera kollateraler som inte används vilket gör att blodet kan nå flera delar av hjärtat.
Hur ges nitroglycerin vid angina pectoris och vilka biverkningar finns?
Anfallsbehandling: Här ges nitroglycerin som har hög första passage metabolism → väldigt fettlösligt och bryts ner snabbt av levern → kort duration. Ges som munspray eller sugtablett och tas upp bra av munslemhinnor.
Underhållsbehandling: isosorbidmononitrat → längre första passage metabolism och kan administreras peroralt. Ger toleransutveckling.
Biverkningar: huvudvärk (kan ges av alla vasodilaterande LM), flush, hypotension och reflextakykardi via minskad stimulering av baroreceptorer.
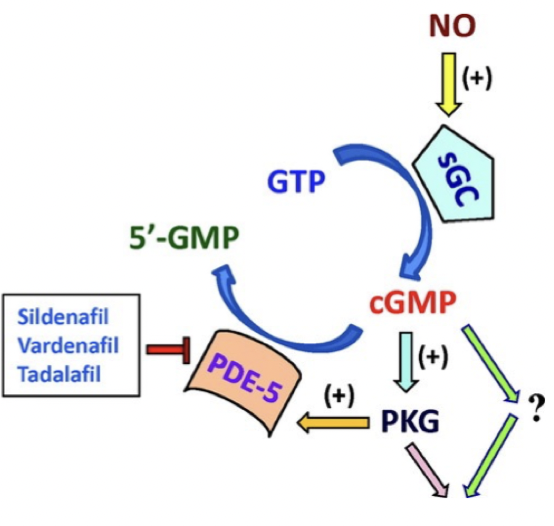
Hur verkar PDE-hämmare och vilka kontradiktioner finns?
Fosfodiesterashämmare (PDE-5) förhindrar hydrolys av cAMP och cGMP vilket förstärker den effekt som de medierar → vasodilatation. Ger ej systemisk effekt på blodtrycket.
Användning: erektil dysfunktion eller arteriell pulmonell hypertension.
Kontradiktion: samtidig behandling med organiska nitrater.
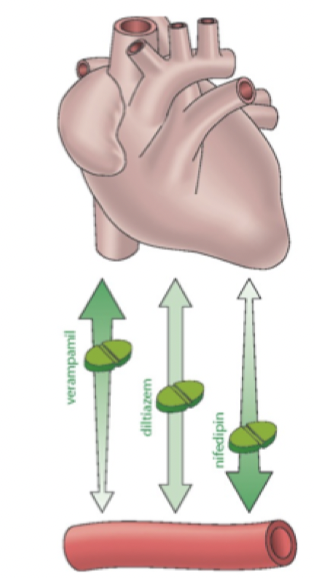
Vad är kalciumantagonister och vilka 3 typer finns?
Alla kalciumantagonister hämmar spänningskänsliga Ca2+-kanaler av L-typ (långvariga). Det finns selektiva eller icke-selektiva:
Oselektiva - non-dihydropyridin: verkar på hjärta och kärl.
Verapamil; mest på hjärta men även kärl
Diltiazem: både hjärta och kärl
Kärlselektiva - dihydropyridin: verkar endast på kärl
Amlodipin: verkar endast på kärl
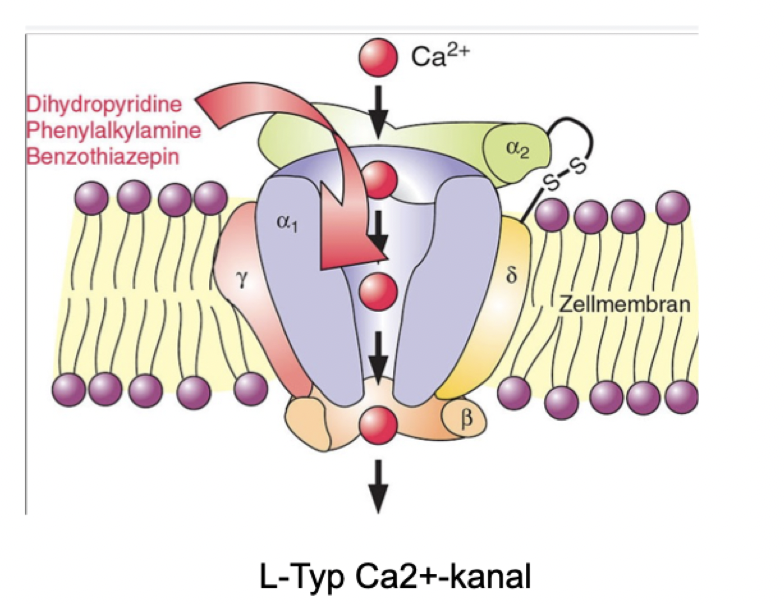
Vad är verkningsmekanismen för kalciumantagonister?
De kommer binda till kanalens alfa-1-subenhet och stabilisera kanalen i dess stängda eller inaktiva konformation → influx av kalcium inhiberas.
Ca2+-kanaler kommer har vissa strukturella skillnader i deras alfa-1-subenhet vilket gör att läkemedel kan vara selektiva eller icke-selektiva.
Vilka hemodynamiska effekter har kalciumantagonister och vilka kliniska användningsområden finns?
Kärlselektiva: dilatation av perifera artärer → minskad afterload. Ingen effekt på preload.
→ Används vid hypertoni och angina pectoris.
Oselektiva: samma effekt som ovan och effekter på hjärtat. Negativ kronotrop effekt genom att minska depolarisering av pacemakerceller och negativ inotrop effekt → minskat syrebehov. Ökar även blödflödet i kranskärl → mer syretillförsel.
→ Används vid angina pectoris och arytmier
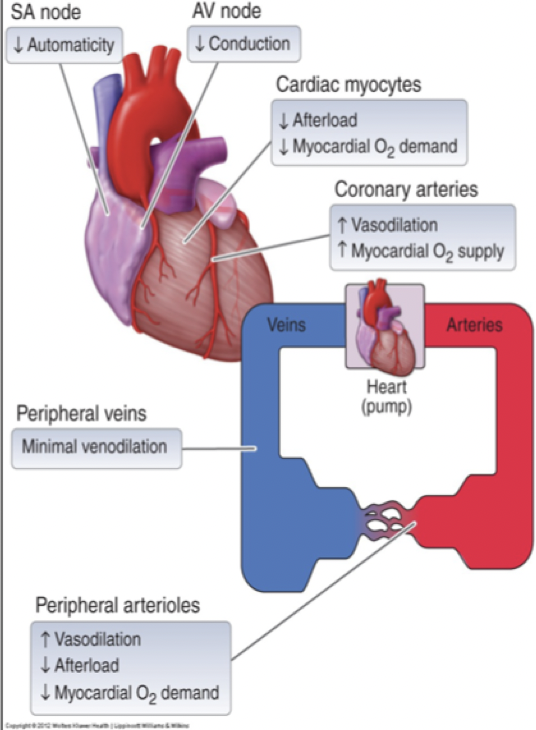
Vilka biverkningar finns för kalciumantagonister?
Generella: hypotension, huvudvärk och yrsel.
Oselektiva: Bradykardi, blockering av impulser i AV nod → ffa verapamil. Kan även ge obstipation.
Kärlselektiva: Reflextakykardi vid hypotension, sker inte hos selektiva. Flush, ankelsvullnad.
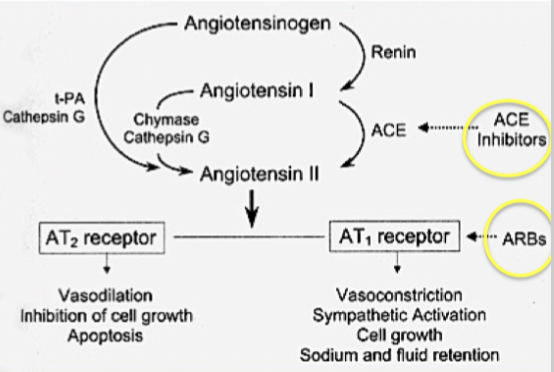
Vilka 3 typer av RAAS-blockad finns?
ACE-hämmare
ARB
Angiotensinreceptor-nephrilysinhibitor
Även MRA → det räknas som diuretika.
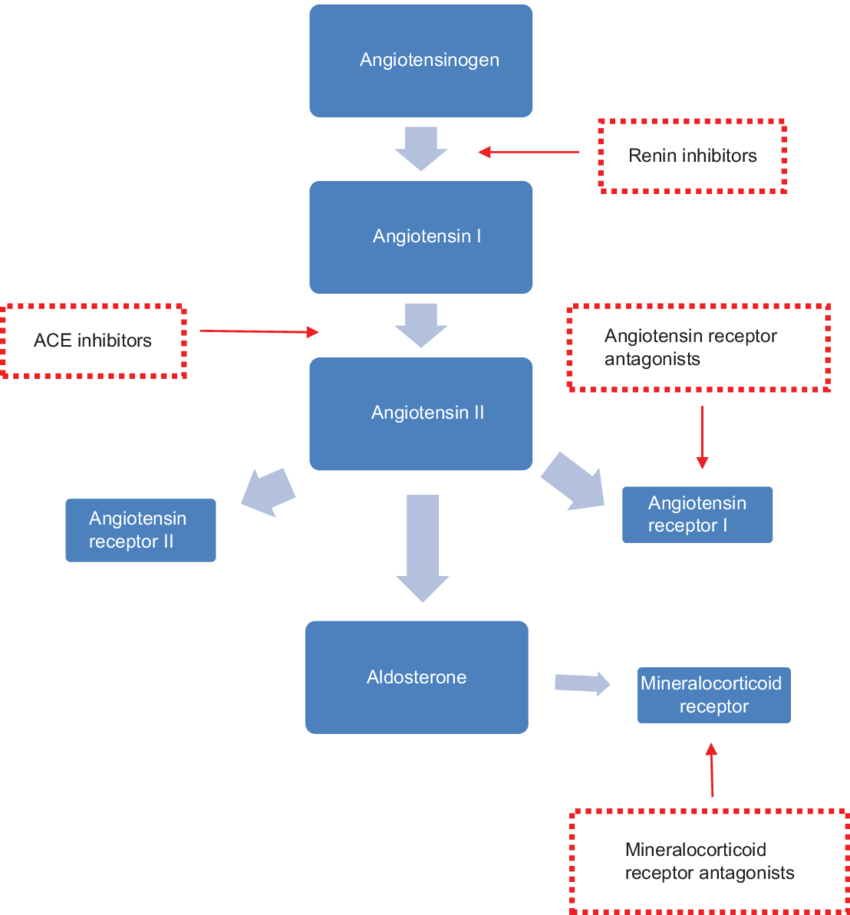
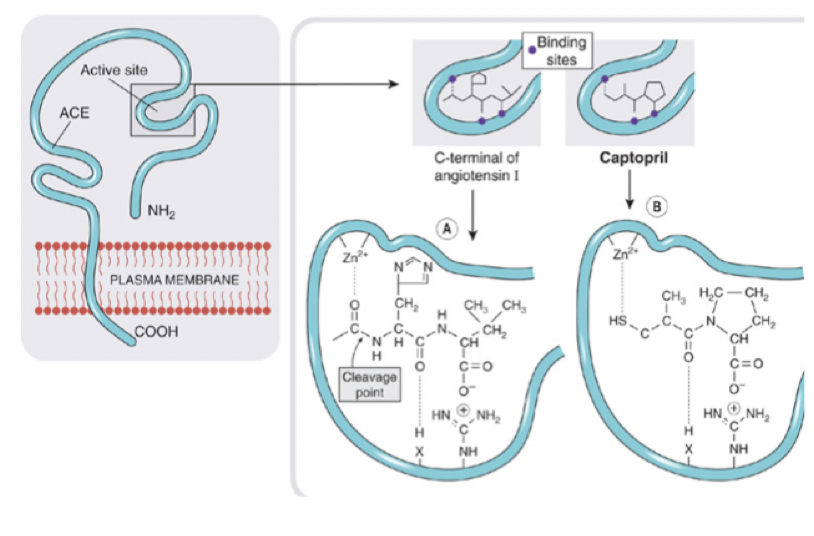
Vilken verkningsmekanism och användningsområde har ACE-hämmare?
Dynamik: Binder kompetitivt till ACE och blockerar bindingsäte för Ang-1 och hämmar därmed omvandlingen.
Kinetik: En pro-drog som blir en aktiv metabolit efter administrering.
Användning: Hypertoni och hjärtsvikt.
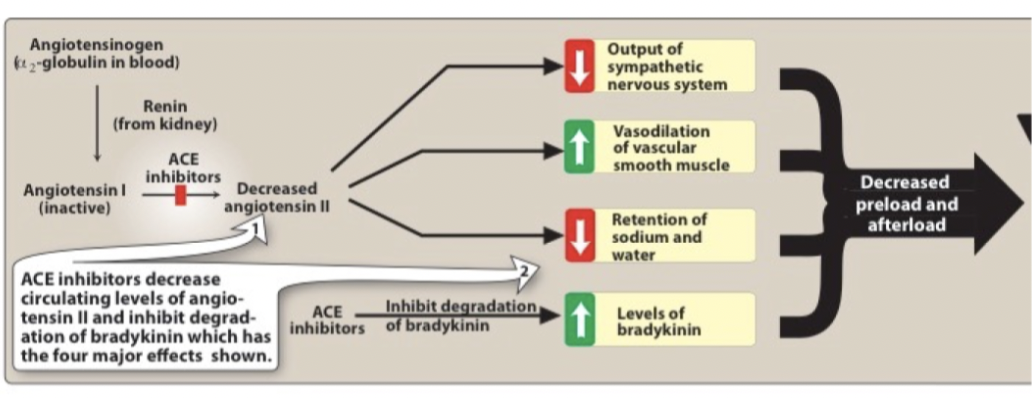
Vilken hemodynamisk effekt och biverkningar har ACE-hämmare?
Hemodynamisk effekt: minskat afterload eftersom perifert motstånd minskar. Minskad aldosteron-medierad vätskeretention → minskad preload (blodvolym minskar). Minskad stimulering av sympatiska nervändar → minskad frisättning av NA. Mängden bradykinin ökar.
Biverkningar:
Rethosta: ACE bryter ner bradykinin. Det kan ackumuleras i lungorna och orsaka retning.
Hypotoni: Initial risk för lågt blodtryck.
Njursvikt: Lågt blodtryck kan ge minskad renal perfusion → njursvikt.
Hyperkalemi → utsöndring av kalium minskar eftersom mängden aldosteron minskar → minskad exkretion av K.
Hur fungerar angiotensin II receptorblockare (ARBs)?
Dynamik: Binder kompetitivt och blockerar AT1 receptor. AT1 medierar vasokonstriktion, aktivering av sympaticus samt natrium- och vätskeretention.
Hemodynamisk effekt: Samma effekt som ACE-hämmare men kommer inte påverka nivåerna av bradykinin. Minska preload och afterload.
Användning: Hypertoni och hjärtsvikt.
Biverkningar: Samma som för ACE-hämmare utan rethosta.
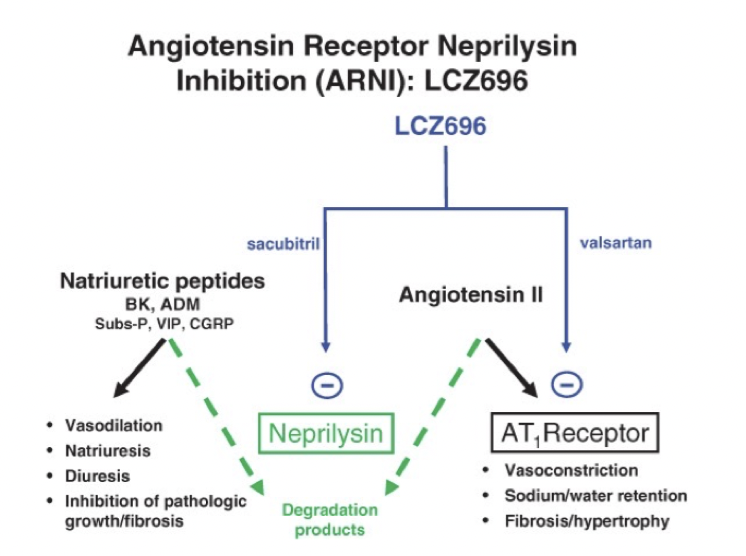
Hur fungerar ARNI och när används det?
Verkningsmekanism: Ett kombinationsläkemedel med ARB och inhibering av neprilysin-medierad nedbrytning av natriuretiska peptider som ANP och BNP.
→ Effekterna av ANP och BNP förstärks och AT1-receptor blockas.
Användning: Hjärtsvikt vid otillräcklig effekt av ACE-hämmare eller ARB.
Vad är neprilysin?
Ett endopeptidas som bryter ner BNP och ANP. När man hämmar det kommer effekten förstärkas men mängden Ang-2 kommer att öka.
Neprilysin bryter även ner andra vasoaktiva peptider → bradykinin och angiotensin II.
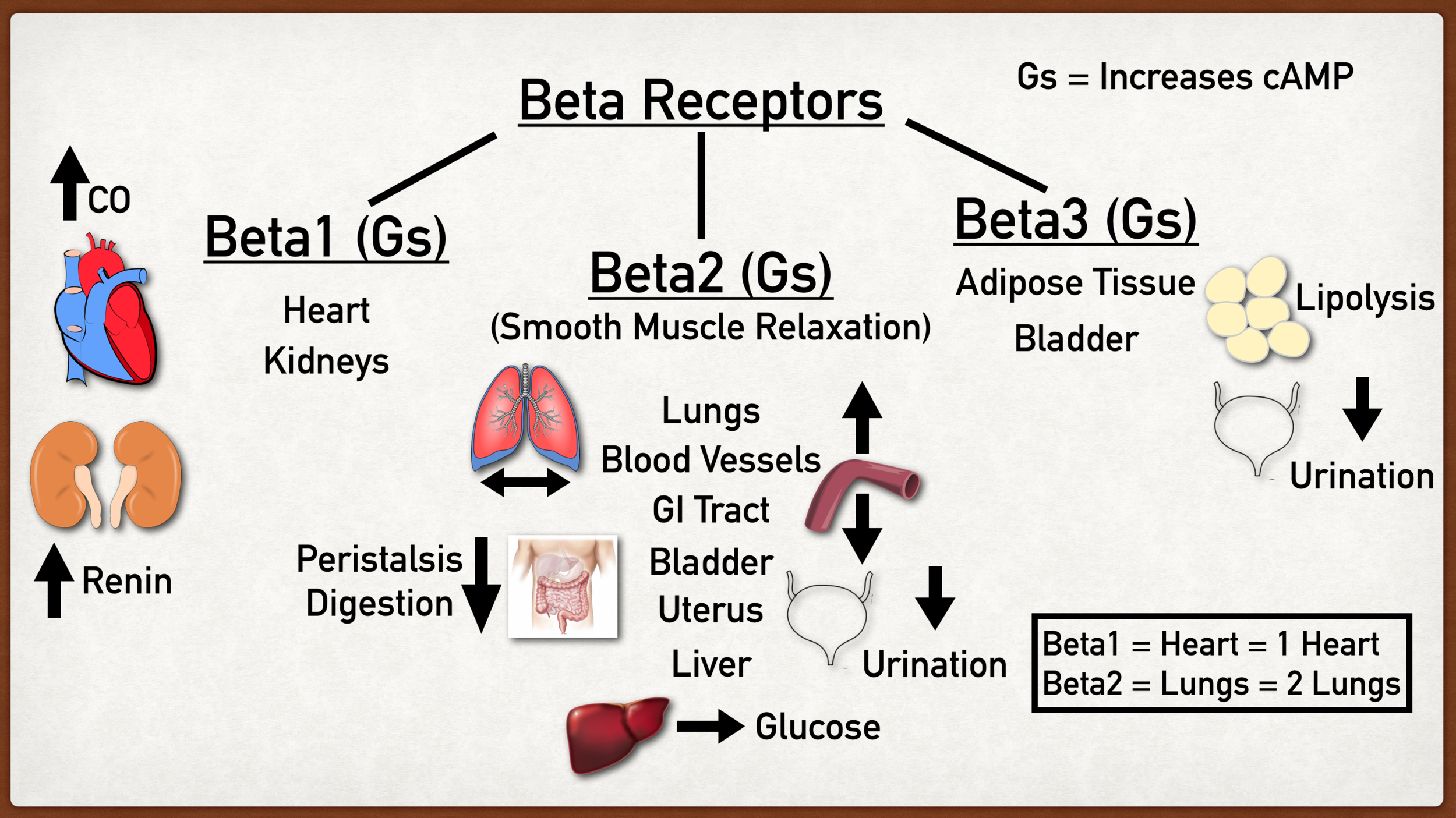
Repetition - vilka beta-receptorer finns och hur fungerar de?
Alla beta-receptorer är GPCR och kommer att aktivera cAMP → aktivt PKA.
Beta-1: Finns i hjärtat (positiv kronotrop och inotrop effekt) och juxtaglomerulära celler i njuren (frisättning av renin).
Beta-2: Finns i glattmuskulatur i tex bronker (bronkodilatation) och lever (glykogenolys).
Beta-3: Fettväv (lipolys) och urinblåsa (relaxation).
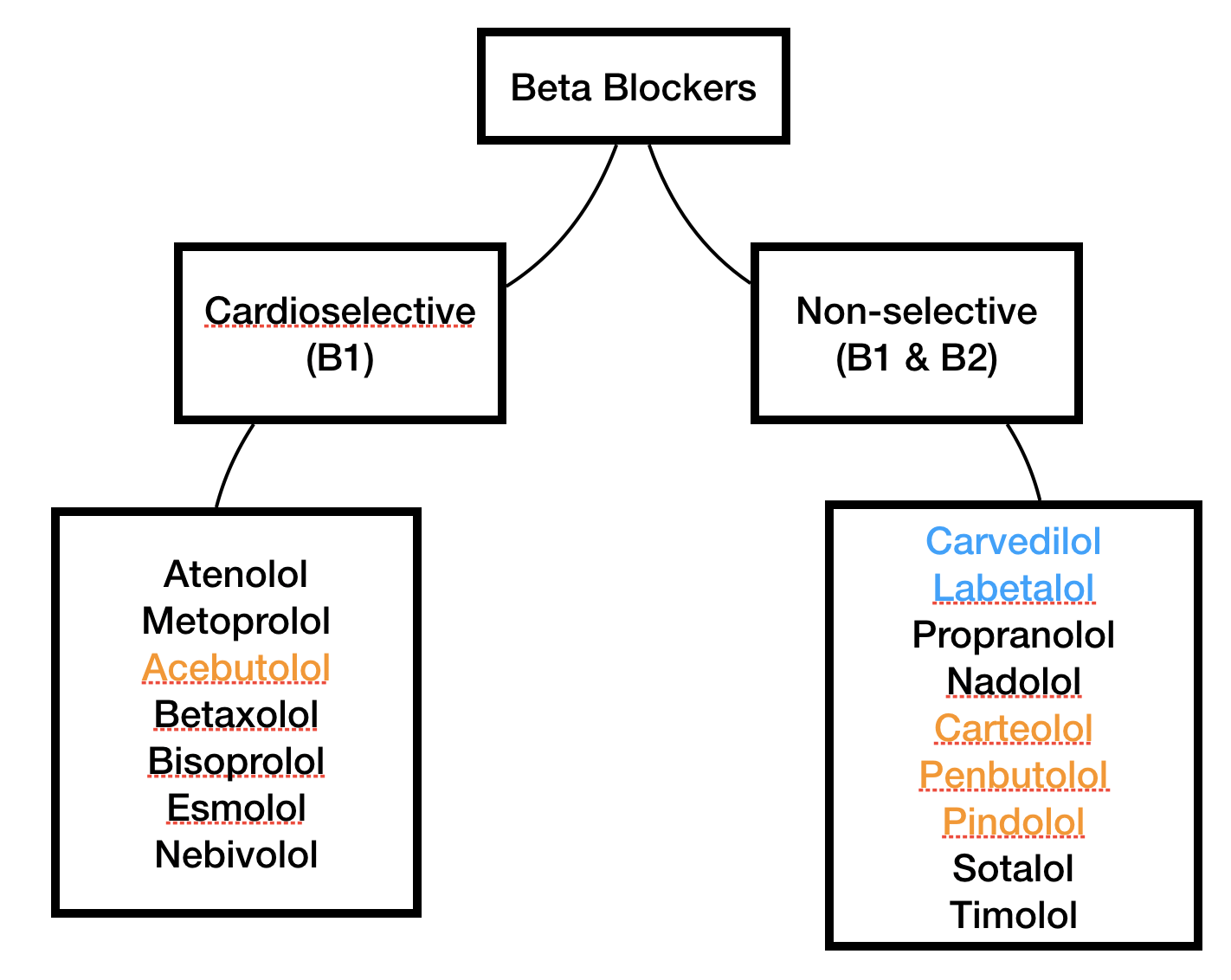
Vilka selektivitet kan beta-antagonister ha?
Propranolol: Antagonist för beta-1 och beta-2.
Metoprolol: Selektiv antagonist för beta-1 (selektiv).
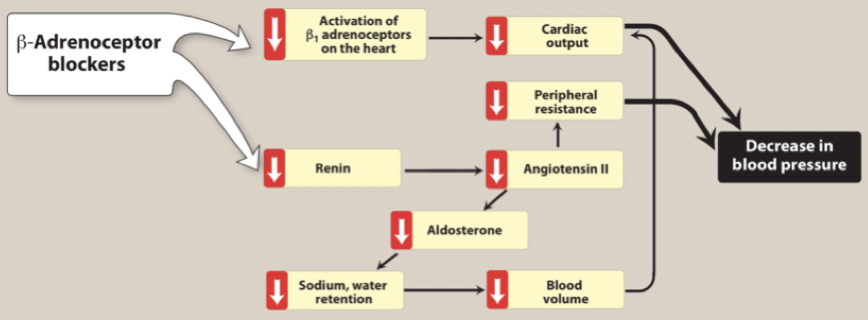
Vilken hemodynamisk påverkan har beta-1-receptor antagonister?
Minskad cardiac output → minskat blodtryck.
Minskad frisättning av renin → mindre Ang-2 och aldosteron → lägre blodtryck i och med minksat perifert motstånd (afterload) och minskad blodvolym pga ökad diures.
Det tar tid innan effekt fås eftersom det sker kompensatoriska mekanismer som höjer perifert motstånd, kan kombineras med alfa-1-receptor antagonister för snabbare effekt.
Vilken dynamik, kinetik och användningsområden finns för beta-1-blockad?
Dynamik: Kompetitiv antagonist för beta-1-receptor.
Kinetik: Varierande halveringstid, finns både fettlösliga och vattenlösliga.
Rebound effekt: Långvarig behandling med beta blockad ger en uppreglering av beta-1-receptorer som uttrycks på hjärtat → snabb utsättning kan ge takykardi och hypertoni.
Användning: hypertoni, arytmier, hjärtsvikt och angina pectoris → alla åkommor.
Vilka biverkningar och kontradiktioner finns för beta-1-blockad?
Biverkningar:
Trötthet (minskad CO)
Hypotension
Bradykardi
Sömnlöshet
Nedsatt perifer cirkulation
Kontradiktioner: minskar sympaticus-medierad frisättning av glukos från levern (diabetiker). Hos astmatiker kan det ge bronkokonstriktion.
Vilka 3 typer av diuretika finns?
Loop diuretika
Tiaziddiuretika
Kaliumsparande diuretika
A
B
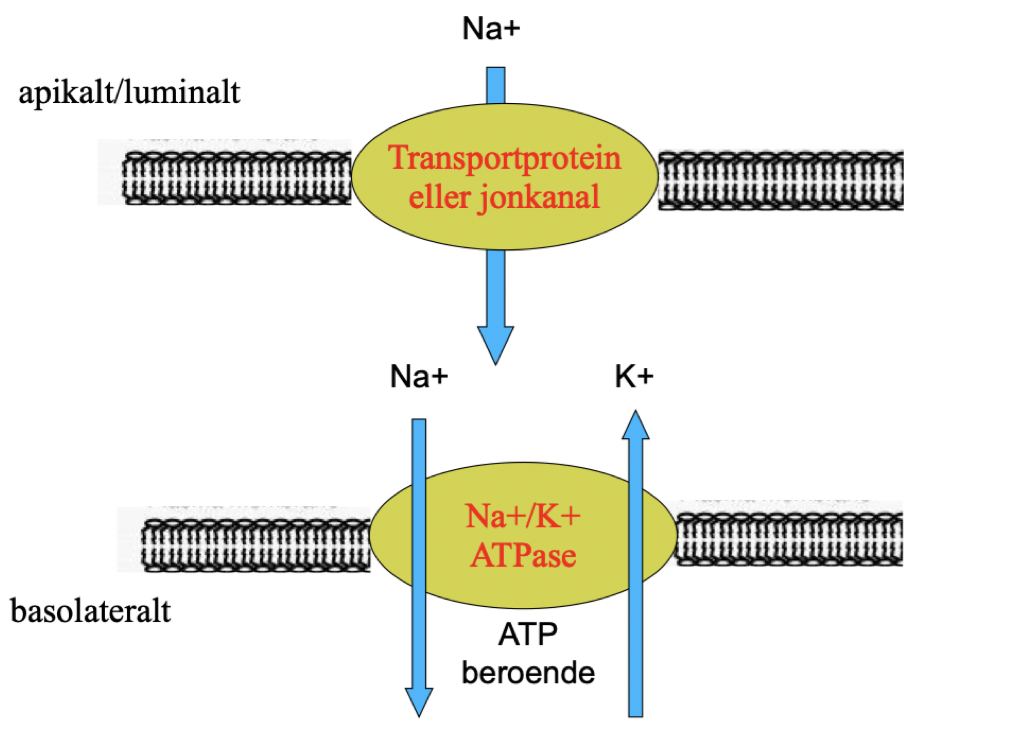
Vilken generell princip gäller för transport av natrium i njuren?
Reabsorption av Na+ sker apikalt av en jonkanal eller transportprotein. Denna transport möjliggörs av en gradient som skapas av en basolateral Na/K-ATPase.
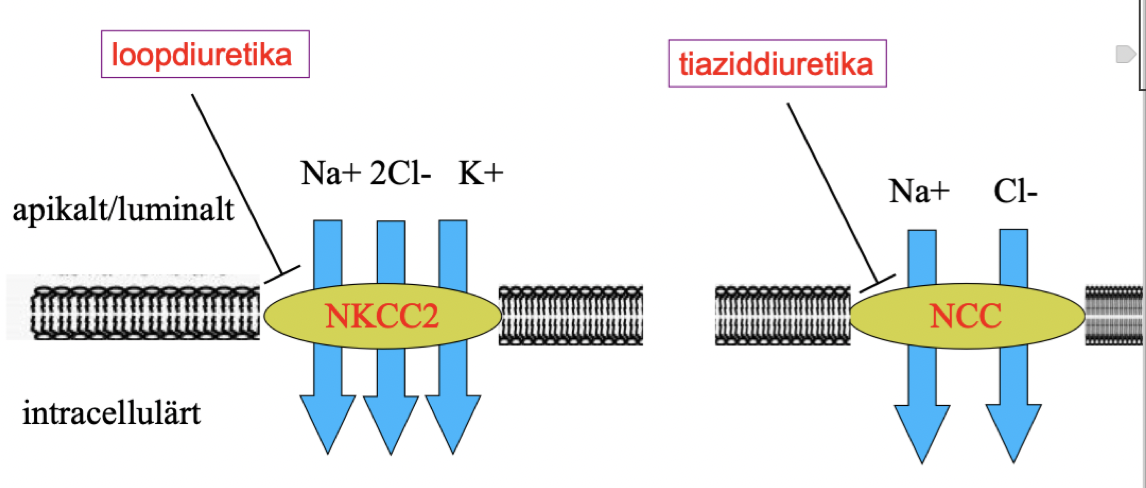
Vad är de cellulära mekanismer för loop- och tiaziddiuretika?
De når tubuli via sekretion från peritubulära kapillärer. Båda verkar apikalt och hämmar transportproteiner:
Loop: Blockerar NKCC - kotransportör (Na, K och Cl).
Tiazid: Hämmar NCC kotransportör (Na och Cl).
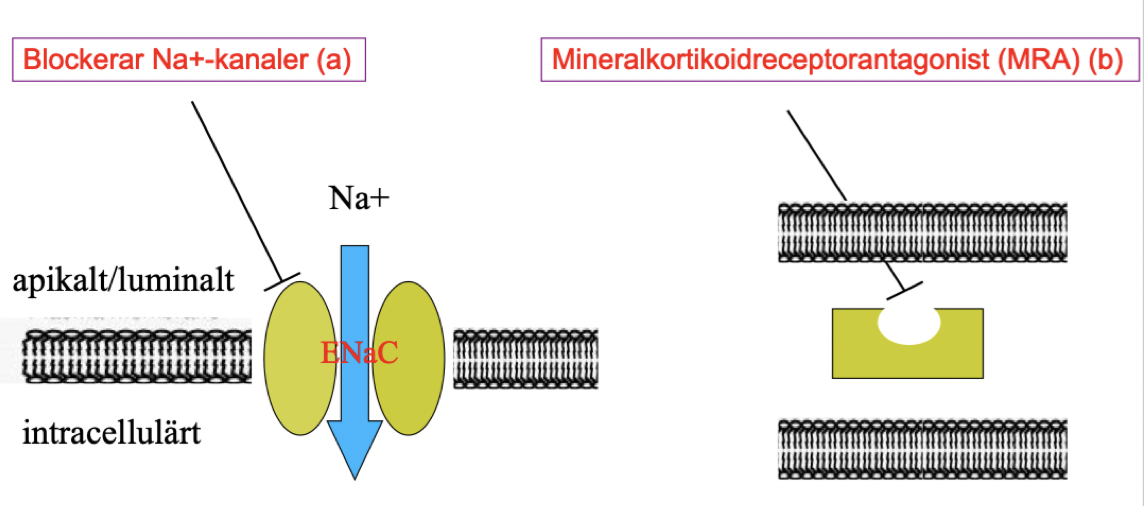
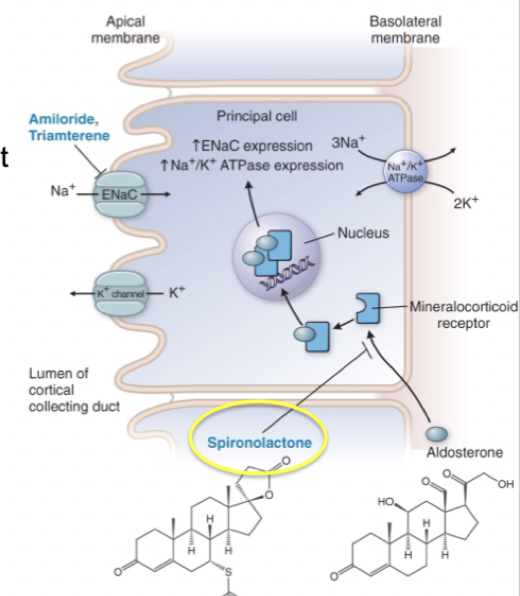
Vad är de cellulära verkningsmekanismerna för kaliumsparande diuretika (a och b)?
A: Blockerar epiteliala natrium-kanaler (ENaC).
B: MRA, blockerar intracellulärt mineralkortikoida receptorer kompetitivt. Hämmar effekter som medieras av aldosteron → minskad retention av natrium och vatten.
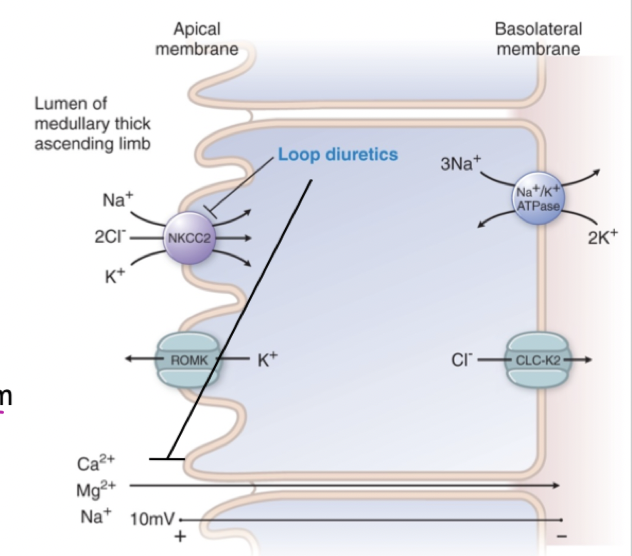
Hur fungerar loopdiuretika och vilka biverkningar finns?
Mekanism: Hämmar reabsorption av Na, K och Cl i uppåtgående Henles slynga.
Egenskaper: Absorberas snabbt peroralt, snabb men kortvarig effekt med kraftig diures.
Användning: Hjärtsvikt med ödem
Biverkningar: hypokalemi, hypotension, elektrolytrubbningar (minskat Na, Mg och Ca), gikt (minskad utsöndring av urinsyra) och hypokloremisk alkalos.
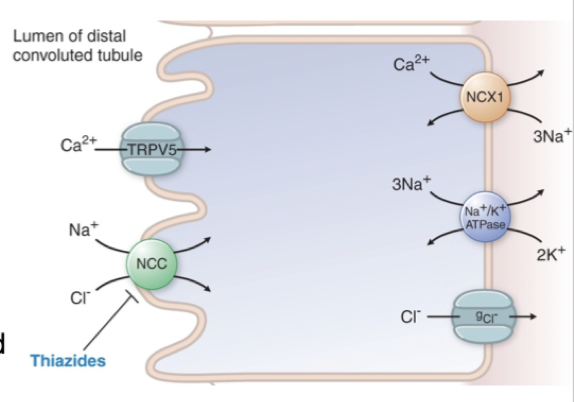
Hur fungerar tiaziddiuretika och vilka biverkningar finns?
Mekanism: Blockerar NCC-transportör (reabsorption) i distala tubuli.
Egenskaper: Längre effektduration men mindre diuretisk effekt. De har även extrarenala egenskaper; dilaterar resistenskärl → lägre afterload.
Användning: främst vid hypertoni.
Biverkningar: Hypokalemi, hypotension, elektrolytrubbing (minskad Na och Cl), gikt, hypokloremisk alkalos.
Hyperkalcemi
Hyperglycemi
Hur fungerar kaliumsparande diuretika (a) och vilka biverkningar finns?
Substans är amilorid.
Mekanism: Blockerar ENaC i distala tubuli/samlingsrör . Det sker då en minskad reapsortion av natrium→ därmed även minskad exkretion av kalium.
Användning: Endast i kombination med tiaziddiuretika för att undvika hypokalemi och vid olika ödem.
Biverkning: Hyperkalemi.
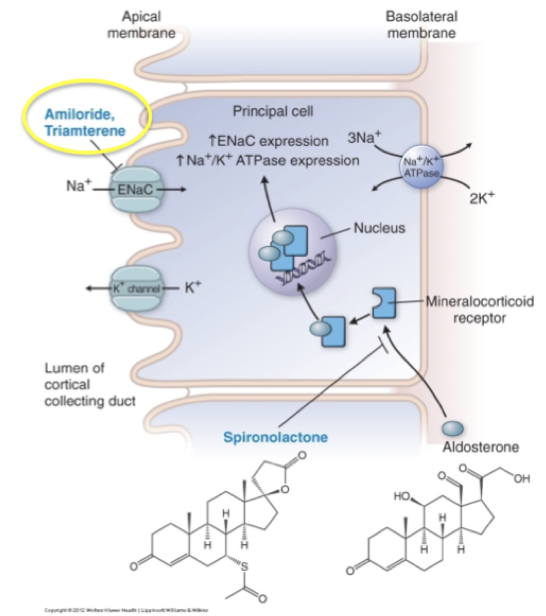
Hur fungerar kaliumsparande diuretika (b) och vilka biverkningar finns?
Mekanism: MRA kommer binda intracellulärt till MR kompetitivt → aldosteron kan ej binda och dess effekter kan ej medieras. Alltså kommer uttryck av ENaC apikalt och Na/K-ATPase basolateralt att minska i distala tubuli och samlingsrör. Det gör att mindre natrium tas upp och mindre kalium utsöndras.
Användning: Hjärtsvikt och ödem.
Biverkningar: Hyperkalemi och endokrina funktioner eftersom det kan binda andra steroidreceptorer.
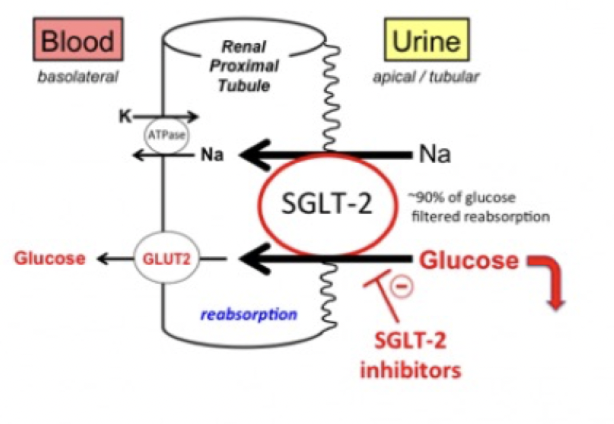
Hur fungerar SGLT2-hämmare?
Ett glukossänkande läkemedel som främst används vid diabetes mellitus typ 2.
Mekanism: hämmar natrium och glukos kotransportören i proximala tubuli → ökad utsöndring av glukos och natrium. Ökad diures med glukosuri. Leder till minskad plasmavolym.
Effekt: Positiva kardiella och hemodynamiska effekter. Ingår i basbehandling vid hjärtsvikt.
Vilka positiva inotropa läkemedel finns?
Digitalispreparat
PDE-hämmare
Beta-1-agonister
Kalciumsensitiserare
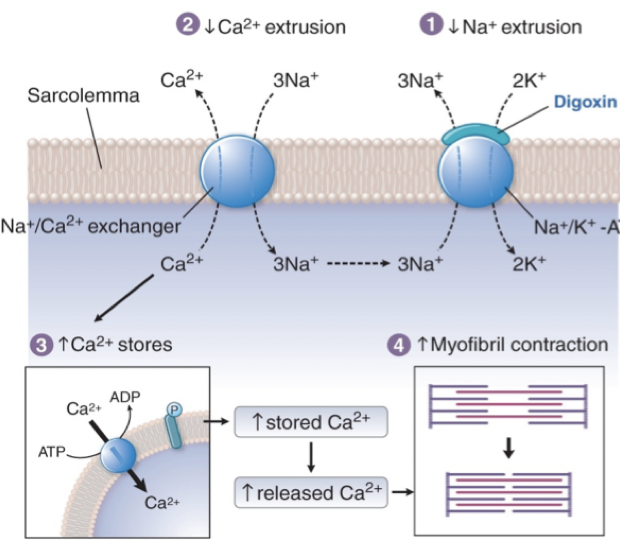
Hur verkar digitalispreparat?
Digoxin.
Mekanism: Hämmar NaK-ATPase i hjätmusklen →ökning av intracellulärt Ca2+ → ökad inotropi. Har även en frekvensreglerande effekt genom att aktivera parasympaticus → negativ kronotrop effekt.
Användning: Används inte så mycket men främst vid förmaksflimmer i kombination med hjärtsvikt.
Biverkningar: Arytmier, AV-block, illamående, dimsyn. Smalt terapeutiskt index → hög risk för toxicitet.
Hur verkar och används PDE3-hämmare och beta-1agonister?
Beta-1-agonister: Binder beta-1-receptorer → ökar cAMP och Ca2+ → ökad kontraktionskraft.
PDE3-hämmare: minskar nedbrytning av cAMP → ökad Ca2+ → ökad kontraktionskraft.
Användning: Endast kortsiktigt vid akut hjärtsvikt eftersom det ger risk för arytmier.
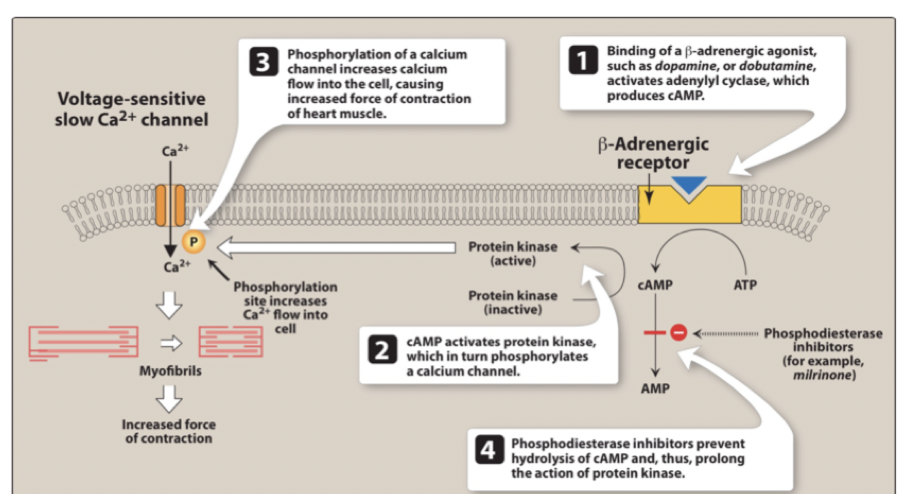
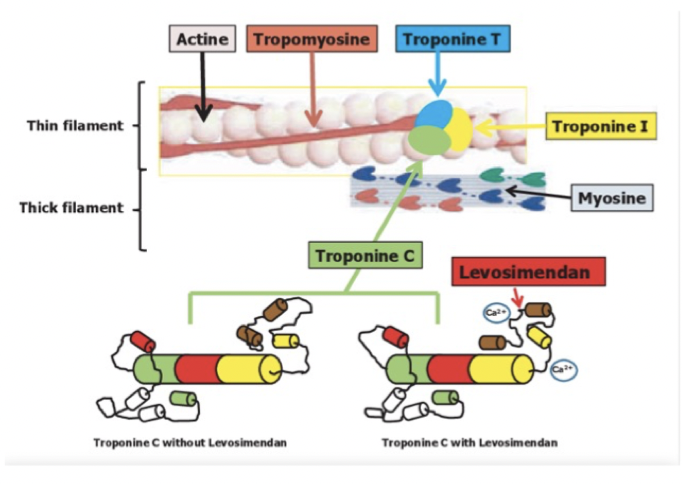
Hur verkar kalciumsensitiserare och vad är dess fördelar?
Mekanism: Binder troponin C vilket ökar komplexets känslighet för Ca2+ → ökad kontraktionskraft. Öppnar kaliumkanaler i kärlens glatta muskulatur → vasodilatation → minskat afterload.
Fördel: Ökar inte intracellulär koncentration av Ca2+ → ingen arytmi. Ges IV vid akut hjärtsvikt.
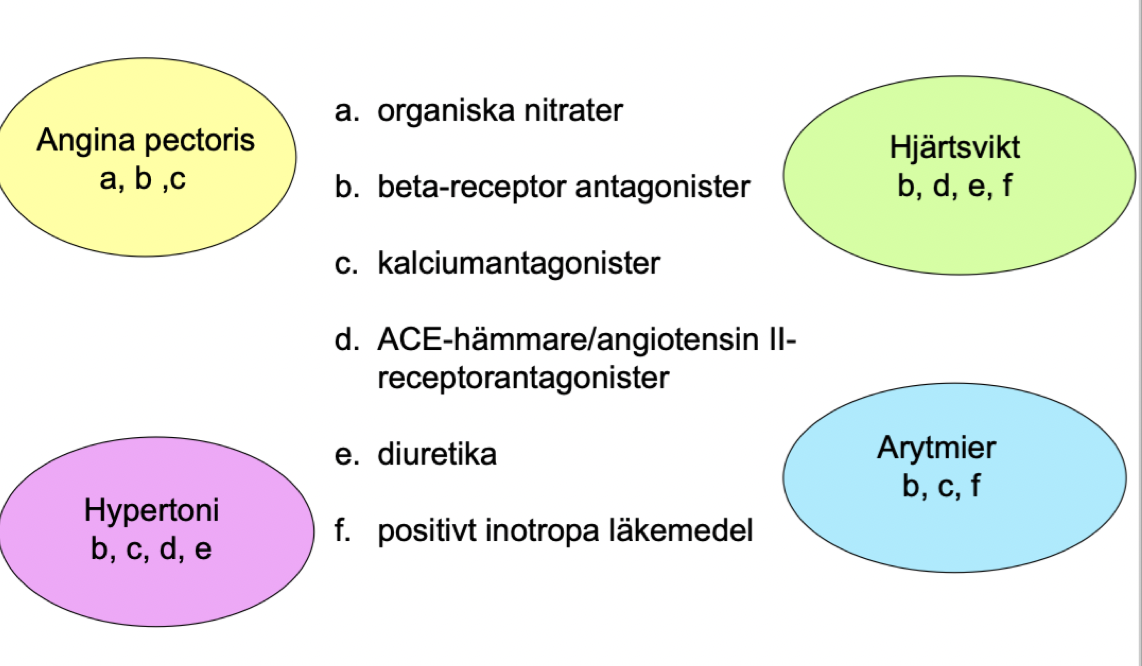
Sammanfattande; vilka läkemedelsgrupper ges vid angina pectoris, hjärtsvikt, arytmi och hypertoni?
Angina pectoris: organiska nitrater, betablockad och kalciumantagonister.
Hypertoni: betablockad, kalciumantagonist, ACE-hämmare och diuretika.
Arytmier: betablockad, kalciumantagonister, positiv inotropa läkemedel.
Hjärtsvikt: betablockad, RAAS-blockad, diuretika och positiva inotropa läkemedel.
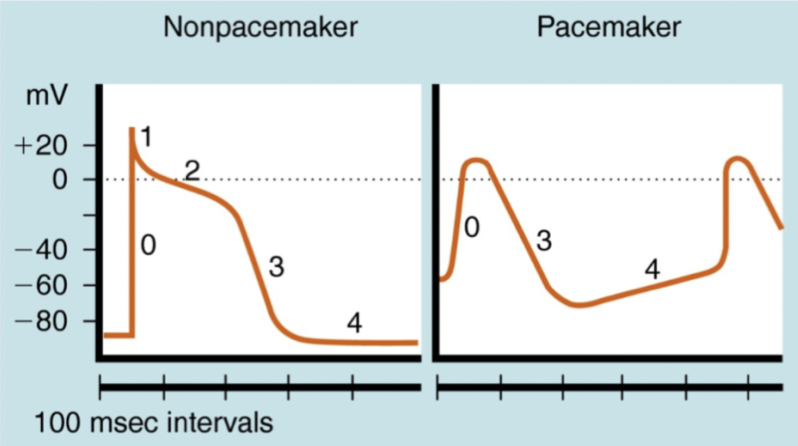
Repetition - vad är skillnaden mellan depolarisation hos pacemakerceller och kardiomyocyter?
Pacemakerceller: Depolarisering är beroende av Ca2+ och sedan sker spontan ökning av membranpotential med Ifunny- currents → Na+ och K+.
Kardiomyocyter: Beroende av natrium.
Vilka fyra klasser av läkemedel används för att behandla arytmier?
Natriumkanalblockerare
Betareceptorantagonister
Kaliumkanalblockerare
Kalciumantagonister
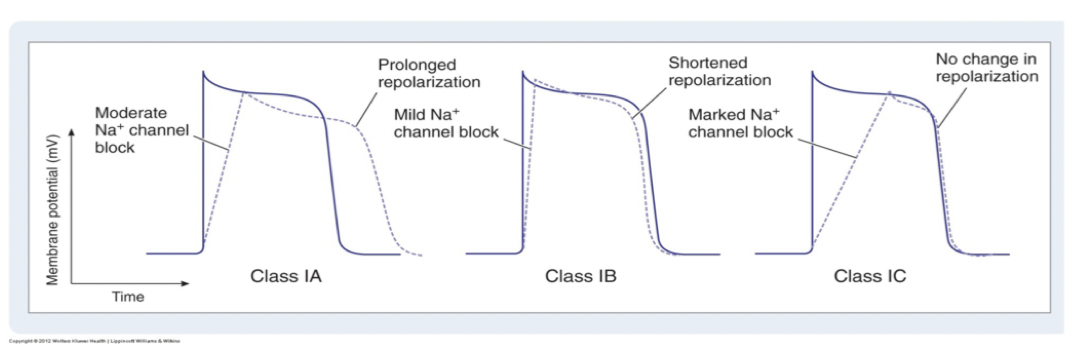
Hur verkar klass I arytmika och vilka skillnader finns mellan a, b och c?
Dessa kommer att förlänga fas 0 hos kardiomyocyterna genom att öka tröskelvärdet. Det finns olika typer av natriumkanalblockerare med olika affinitet och dissociationstid:
a: affinitet för öppna kanaler
b: öppna och inaktiva kanaler
c: öppna kanaler
Biverkningar: proarytmiska och nedsatt inotrop effekt.
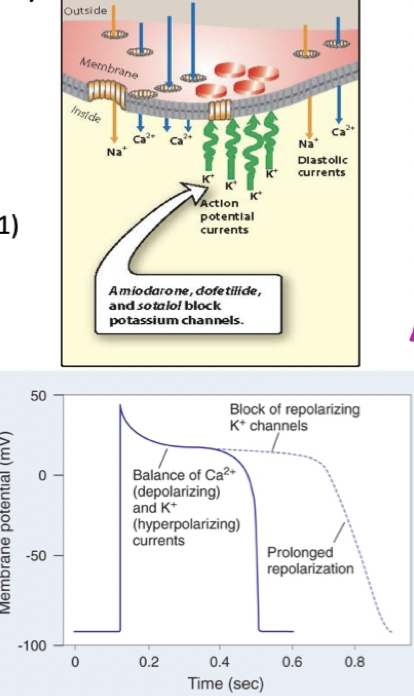
Hur fungerar kaliumkanalblockerare (klass III)?
Mekanism: Binder och hämmar kaliumkanaler vilket förhindrar utflöde av kalium → förlänger repolariseringsfasen och refraktärperioden.
Biverkningar: Amiodaron innehåller jod som kan påverka sköldkörteln.
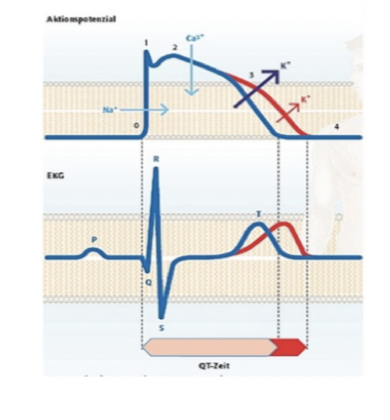
Vad är lång QT-syndrom (LQTS)?
LQTS kan ge ventrikelarytmier. Både kardiella och icke-kardiella läkemedel kan ge lång QT-tid. Många läkemedel binder till kaliumkanaler vilket kan ge upphov till lång QT eftersom repolariseringen tar längre tid.
Hur fungerar klass II läkemedel (betablockad)?
Tex metoprolol eller bisoprolol.
Mekanism: Hämmar aktivering av beta-1-receptorer (sympaticus). Det kommer att hämma pacemakerpotentialen genom att förlänga fas 4 → sänker hjärtfrekvens. Det kommer även hämma impulsöverföring i AV-noden.
Biverkning: Bradykardi, hypotoni, negativ inotrop effekt, trötthet (minskad CO), sömnlöshet. Ske ej ges till diabetiker eller asmatiker.
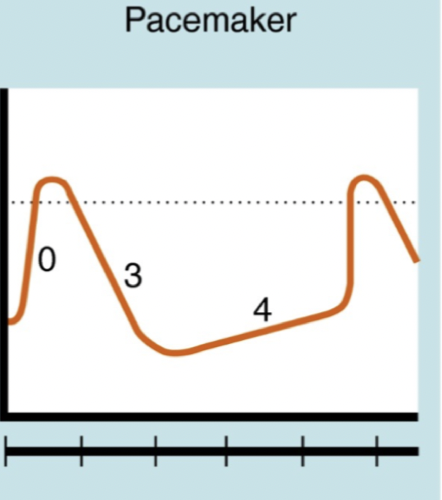
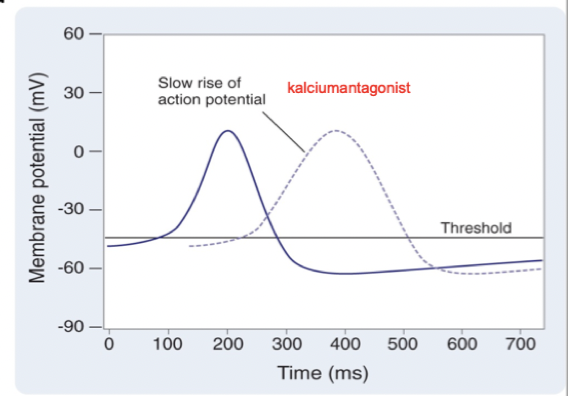
Hur fungerar klass IV kalciumantagonister?
Tex verapamil.
Mekanism: Binder till L-typ spänningskänsliga Ca-kanaler selektivt i hjärtat. Hindrar influx av kalcium → hämmad depolarisation av pacemakerceller i fas 0 → sänker hjärtfrekvensen. Hämmar även AV-överledning.
Biverkning: AV-block, förstoppning och negativ inotrop effekt.
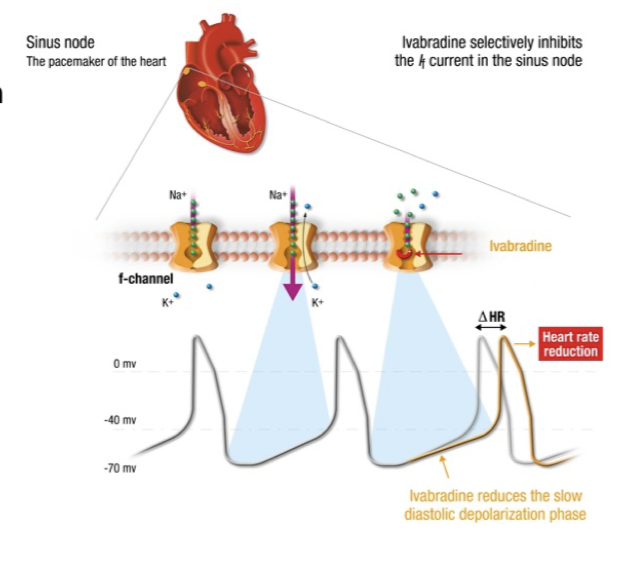
Hur fungerar sinusnodhämmare?
Mekanism: Hämmar Ifunny-current kanaler i sinusnoden. Det kommer att förlänga fas 4 och sänka hjärtfrekvensen.
Indikation: Hjärtsvikt och angina pectoris. Kräver normal sinusrytm och får ej användas vid arytmier.
Vilken arytmika (klass I-IV) har frekvensreglering alternativt stabilisering av rytmen samt minskad retbarhet?
Klass II och IV: betablockad och kalciumantagonister. Har endast frekvensreglering.
Klass I, II och III: Dessa har en rytmstabiliserande och retbarhetssänkande effekt.
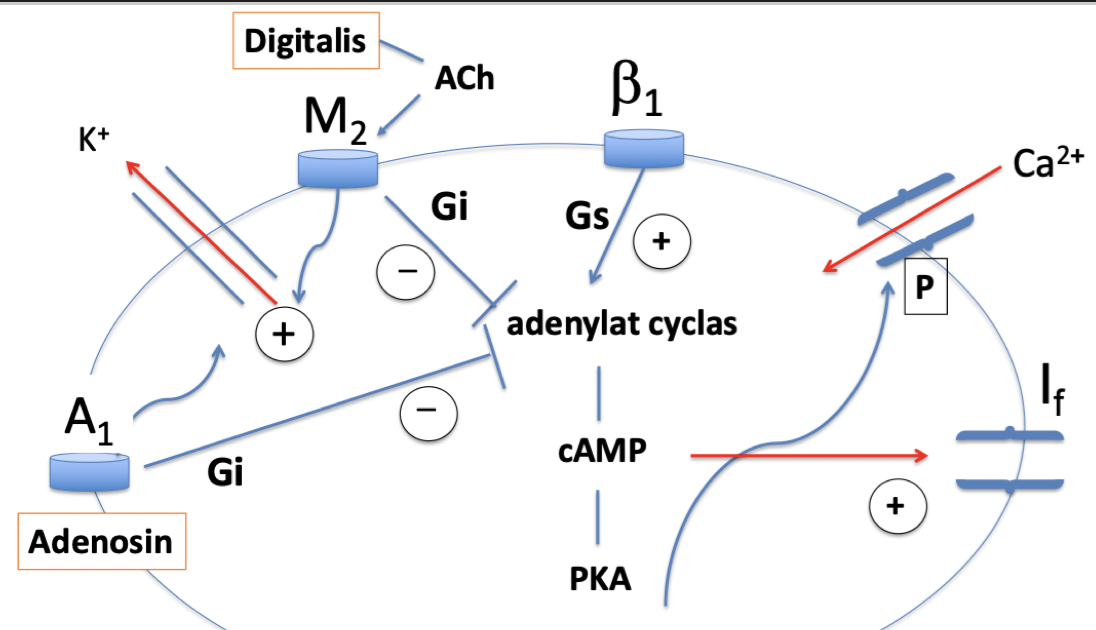
Hur verkar digitalis och adenosin?
Digitalis: aktiverar M2-receptorer.
Adenosin: aktiverar A1-receptorer. Samma som vagal manöver. Adenosin frisätts naturligt från kardiomyocyterna vid högre metabol aktivitet eller hypoxi.
Båda kommer inhibera AC vilket minskar cAMP och PKA → ingen stimulering av I-funny current.