Vision
1/46
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced |
|---|
No study sessions yet.
47 Terms
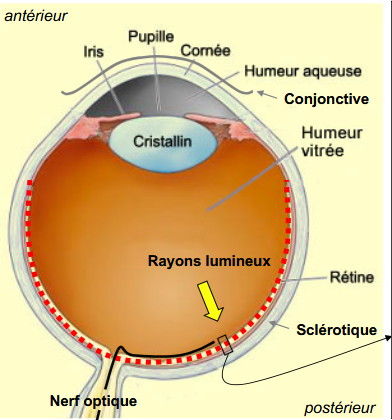
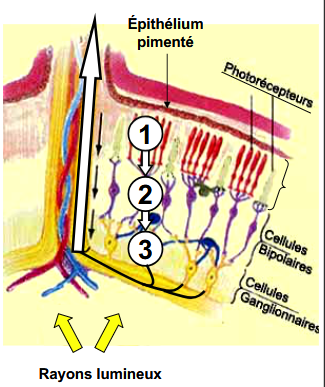
la rétine
rétine
fine pellicule de tissus nerveux tapissant le pôle postérieur de l’oeil
le traitement de l’image y commence
= pellicule photo
zone cerveau pour la vision
traité dans le lobe occipital
cornée
effet bombé au centre de l’oeil
fait la convergence
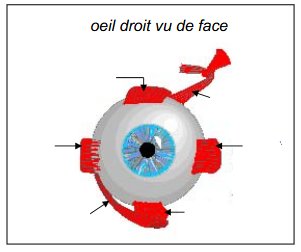
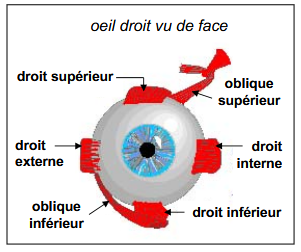
rôle muscles occulaires
permettent les mouvements lent ou saccades (très rapides)
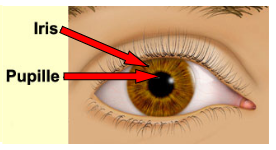
réflexe pupillaire
dilatation de la pupille la nuit
réfraction
humeurs aqueuse et vitrée impliquées
rôle cristallin
augmentation réfraction si d < 9m
via ligaments suspenseurs de cristallin
accommodation (image nette objets proches)
muscle cristallin tendu
regarder qlq chose au loin
accuité visuelle
capacité de l’oeil à distinguer 2 points très proches
(proportions cône / batonnet influent dessus)
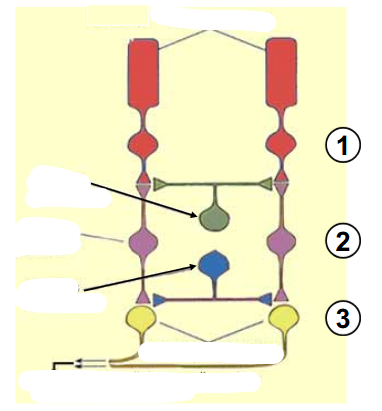
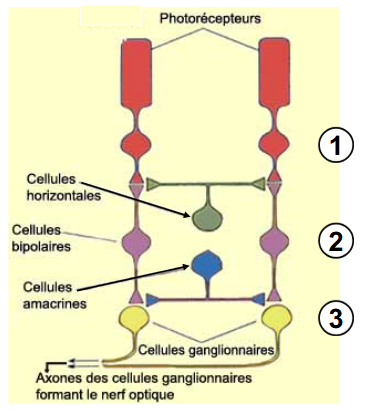
3 couches principales de la rétine
1- photorécepteurs (seuls pour conversion lumière en influx nerveux)
2- neurones bipolaires (transmission)
3- neurones ganglionnaires (dont les axones forment le nerf optique)
ajustement luminosité
avec iris
cellules horizontales
reçoivent info des photorécepteurs et transmettent à plsr neurones bipolaires environnants
cellules amacrines
reçoivent info des cellules bipolaires et transmettent à plsr neurones ganglionnaires environnants
transduction signal lumineux
conversion lumière en signal nerveux comprehensible pour le cerveau (dans photorécepteurs)
changement de conformation rétinène qui in fine induit signal nerveux (Na+ impliqué)
composition photorécepteurs
1- segment externe (pigment sensible à la lumière / opsine) : batonnets + cônes
2- segment interne
3- corps cellulaires
4- terminaison synaptique
batonnets
long empilement de disque très sensibles à la lumière (en raison de leur forme et de leur type de connexion)
image imprecise et sans couleur (formes, contours)
cônes
plus courts et 1000 fois moins sensibles que batonnets
sensibles aux différentes couleurs
opsine
pigment photosensible situés sur les disques
batonnets > rhodopsine
cônes > iodopsine
vitamine A
produite à partir de la bêta-carotène
nécessaire synthèse rétinène
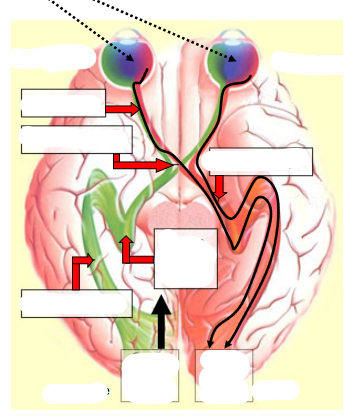
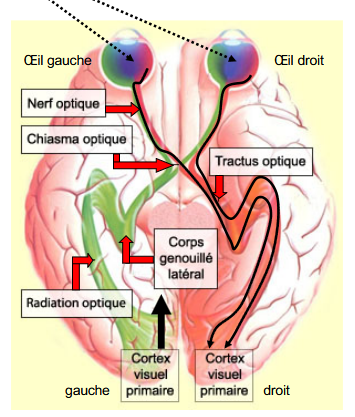
chiasma optique
réunion des 2 nerfs optiques juste en avant de la glande hypophysaire
décussation (changement côté)
décussation
changement de côté
seul axone côté nasal de la rétine
axone côté temporal ne décusse pas
tractus optique
80% vers le corps grenouillé latéral (CGL)
20% autres (ouverture pupille, orientation regard, + hypothalamus, horloge biologique interne)
radiation optique
projection sur le cortex visuel primaire (lieu constitution image) depuis le CGL
rétraction importante du cortex visuel primaire sur le CGL ipsilatéral
cortex visuel primaire + autres noms
V1
cortex strié
aire 17 brodmann
= 1er relais infos des 2 yeux combinés
rétinotopie
carte corticale des différentes aires visuelles
fovéa
partie de la rétine avec exclusivement cônes
meilleure accuité visuelle
macula
partie la plus sombre de la rétine
faiblement vascularisé pour optimiser vision centrale
fovéa au centre de la macula = tâche noire
partie de V1 en charge de la vision centrale
postérieure
partie de V1 en charge de la vision périphérique
antérieure
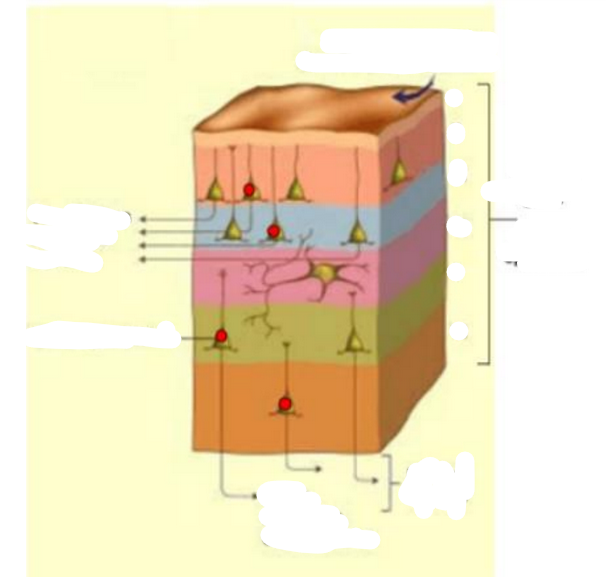
I > très peu de neurones
III, V, VI > riches en cellules pyramidales
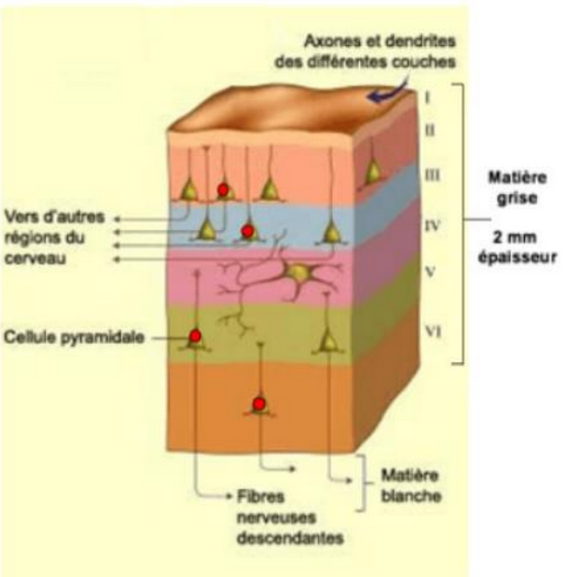
cellules pyramidale
1 seule grosse dendrite apicale ramifié qui remonte à travers les couches du cortex
voie ventrale
“what”
perception, reconnaissance et identification
voie dorsale
“where”
contrôle visuo-moteur sur les objets > guide action
presbytie
diminution de l’accommodation du cristallin
image se forme en arrière de la rétine
défaut de la vision de près
tt le monde est atteint
astigmatise
problème de courbure de la cornée
focalisation en 2 points au lieu d’un
vision médiocre de proche comme de loin (altère forme)
myopie
réfraction trop forte > lentille concave
image avant la rétine
trouble vision de loin
hypermétropie
réfraction trop faible > lentille convexe
image au delà de la rétine
trouble de la vision de près
dégénérescence maculaire liée à l’âge (DMLA)
1ere cause de handicap visuel chez les + 50ans
95% forme sèche : trouble au niveau de la macula avec baisse de l’acuité visuelle dans le visuel central
5% forme humide
rétinopathie diabétique
hémorragies au niveau du fond de l’oeil
> cécité
glaucome
2% population à partir de 50 ans puis 10% à partir de 80 ans
2ème cause de cécité
problème d’évacuation de l’humeur aqueuse
traitement : collyre, parfois chirurgie
cataracte
1ère cause de cécité pays développés
opacification du cristallin
baisse acuité visuelle, brouillement vue, perturbation vision couleurs et photophobie