CM1:Homéostasie
1/6
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced | Call with Kai |
|---|
No study sessions yet.
7 Terms
Intro
HOMÉOSTASIE
1. Qu’est-ce que l’homéostasie ?
2. Exemple de modifications de l’homéostasie avec conséquence ?
3. Quels sont les variables homéostatiques internes ?
4. Quels sont les stimulus internes ou externes ?
5. Quels sont les facteurs influant sur la valeur normale ?
6. Représenter schématiquement l’homéostasie ?
1. Qu’est-ce que l’homéostasie ?
Quoi ? L’homéostasie est la capacité de l’organisme à maintenir un milieu interne relativement stable, malgré les fluctuations de l’environnement externe et interne.
Quand ? Ce concept a été défini au début du XXe siècle par Claude Bernard puis formalisé par Walter Cannon.
Où ? Elle concerne tout le corps, et plus particulièrement la composition du milieu intérieur (sang, liquide interstitiel, milieu intracellulaire).
Comment ? Grâce à des mécanismes complexes (chimique, thermique, hormonal, nerveux) qui compensent les variations.
Pourquoi ? Pour assurer un fonctionnement optimal des cellules, tissus et organes.
➡ Homéo = identique, Stase = état → « état stable », mais en réalité il s’agit d’un équilibre dynamique : les valeurs oscillent dans une fourchette étroite (ex. température, pH, glycémie).
2. Exemple de modifications de l’homéostasie avec conséquence ?
Exemple positif : boire une grande quantité d’eau → la natrémie (concentration en Na+) diminue transitoirement, mais les reins compensent en excrétant l’excès d’eau → retour à la normale.
Exemple négatif : diabète sucré → la régulation de la glycémie échoue (défaut d’insuline ou de sensibilité à l’insuline) → hyperglycémie chronique, complications vasculaires et métaboliques.
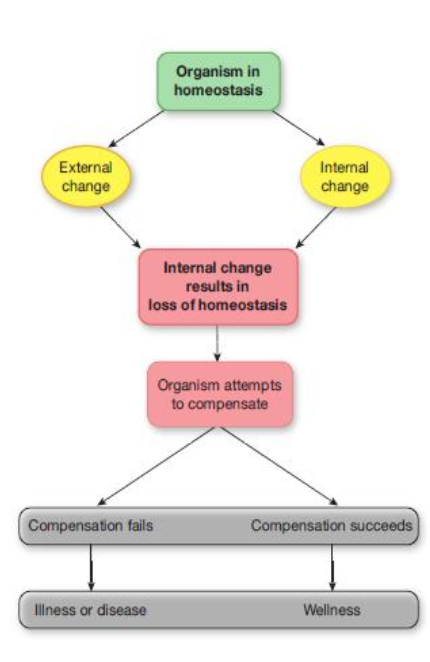
Schéma type :
Organisme en homéostasie.
Changement externe ou interne → perturbation.
Perte de l’homéostasie.
Tentative de compensation.
Si compensation réussit → retour à la santé. Si échec → maladie.
3. Quels sont les variables homéostatiques internes ?
Ce sont les paramètres physiologiques régulés :
Température corporelle (37°C).
Glycémie (1 g/L), calcémie, kaliémie (modulées par l’alimentation).
Pression artérielle (8/12 cmHg).
Volumes hydriques : intracellulaire et extracellulaire.
Osmolarité (300 mOsm).
Natrémie (145 mM).
Volémie (5–6 L de sang).
Gaz du sang : pCO₂, pO₂.
pH sanguin (7,2 – 7,4).
Fréquence cardiaque et respiratoire.
➡ Toute variation hors de la « fourchette normale » entraîne une perturbation fonctionnelle → nécessité de mécanismes de régulation.
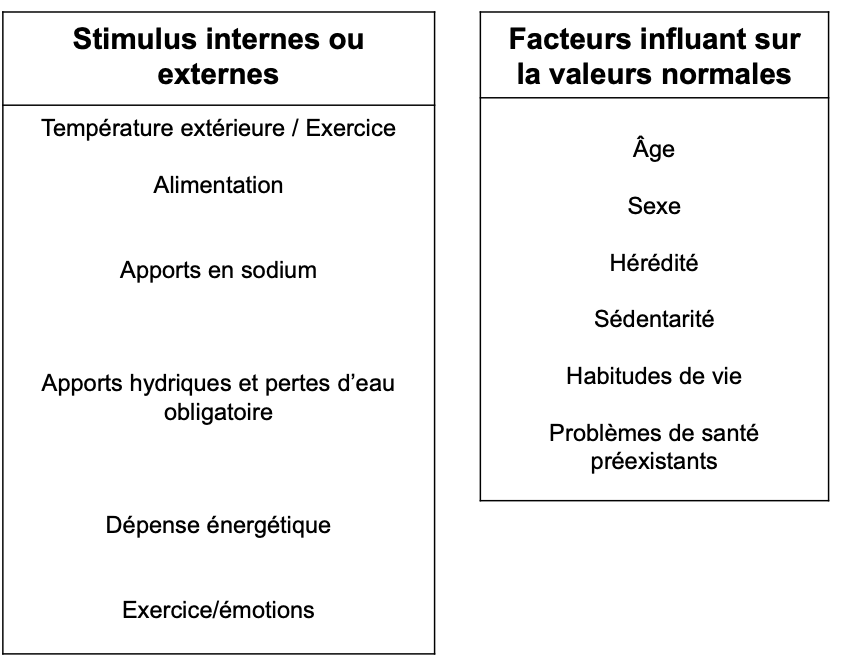
4. Quels sont les stimulus internes ou externes ?
Facteurs déclenchant une variation :
Température extérieure / exercice.
Alimentation (nutriments, excès ou carences).
Apports en sodium.
Apports hydriques et pertes d’eau obligatoires.
Dépense énergétique.
Exercice / émotions.
➡ Ce sont les défis quotidiens auxquels l’organisme doit répondre.
5. Quels sont les facteurs influant sur la valeur normale ?
Ils expliquent pourquoi les valeurs « normales » peuvent varier d’un individu à l’autre :
Âge.
Sexe.
Hérédité (génétique).
Mode de vie (sédentarité, alimentation, sommeil).
Habitudes de vie (tabac, alcool, stress).
Problèmes de santé préexistants.
➡ Ainsi, une « norme » biologique est toujours une moyenne populationnelle, pas un absolu.
6. Représenter schématiquement l’homéostasie ?
État de départ : organisme en homéostasie.
Perturbation : changement externe ou interne.
Conséquence : perte d’homéostasie.
Réponse : mécanismes compensatoires.
Résultat :
Si compensation réussit → retour à l’équilibre → bien-être.
Si compensation échoue → maladie ou pathologie.

🔹 SYSTÈME DE CONTRÔLE HOMÉOSTATIQUE
1. Quels sont les 3 composantes interdépendantes d’un système de contrôle homéostatique ? Donner trois exemples. 2. Qu’est-ce que le récepteur ? Qu’est-ce que la voie afférente ? 3. Qu’est-ce que le centre de régulation ou intégrateur ? Qu’est-ce que la voie efférente ? 4. Qu’est-ce que l’effecteur ? 5. Quelles sont les 5 étapes d’un système de contrôle homéostatique ?



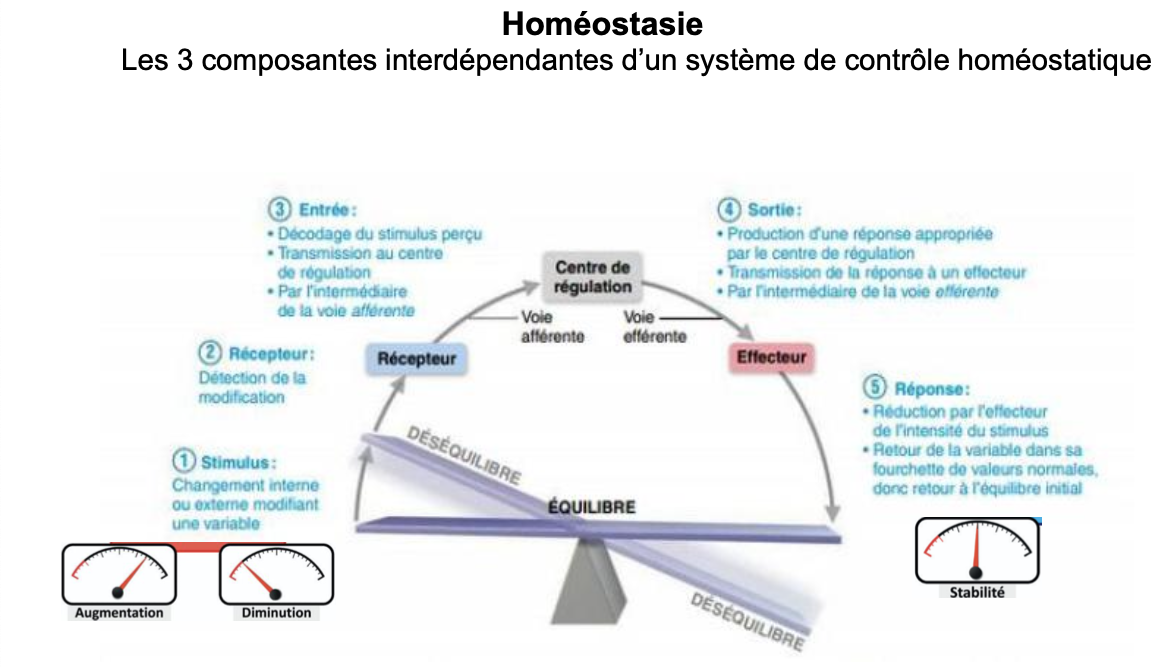
Réponses détaillées 1. Quels sont les 3 composantes interdépendantes d’un système de contrôle homéostatique ? Donner trois exemples.
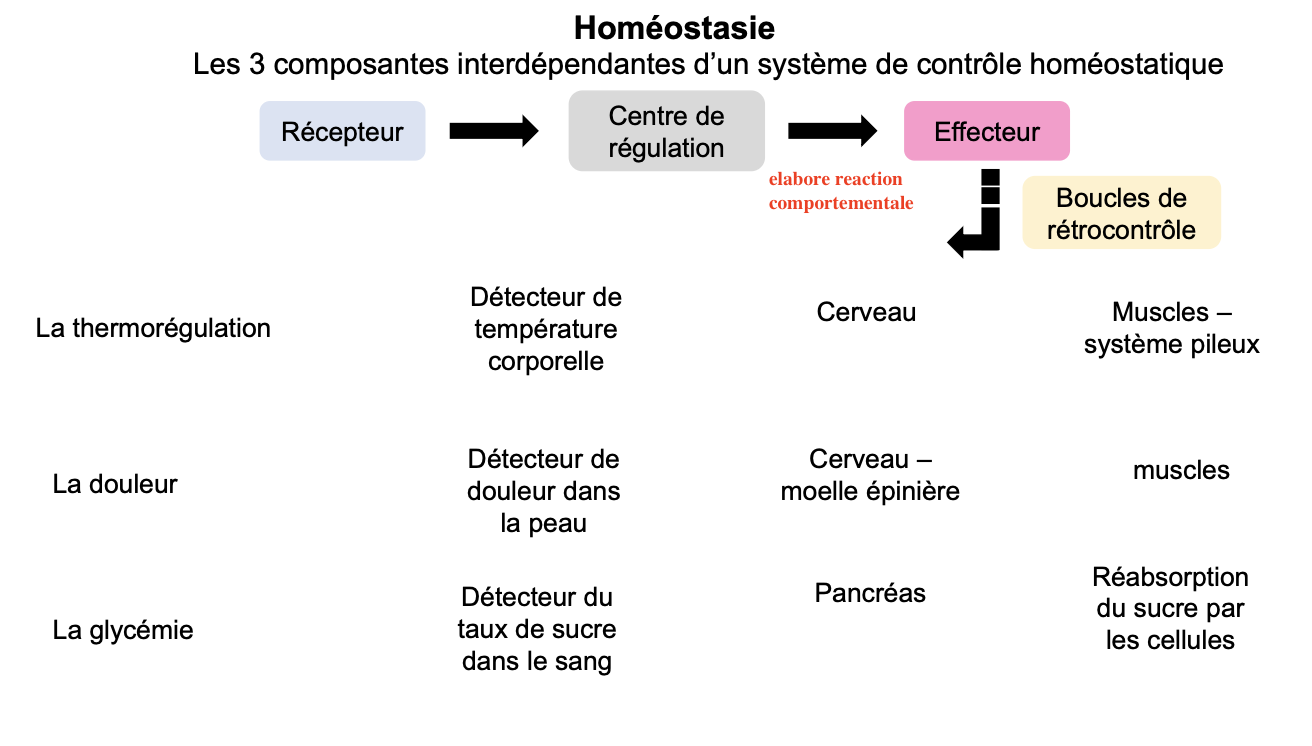
Les 3 composantes sont :
Récepteur : détecte un changement dans le milieu interne/externe.
Centre de régulation (ou intégrateur) : analyse l’information, la compare à une valeur de consigne et décide d’une réponse.
Effecteur : exécute la réponse afin de corriger la perturbation.
Exemples :
Thermorégulation : récepteurs cutanés → hypothalamus (centre de régulation) → muscles/système pileux (effecteurs).
Douleur : nocicepteurs cutanés → moelle épinière/cerveau → muscles (réflexe de retrait).
Glycémie : cellules β du pancréas → pancréas (centre intégrateur) → cellules du corps (réabsorption du glucose).
2. Qu’est-ce que le récepteur ? Qu’est-ce que la voie afférente ?
Récepteur : structure spécialisée (cellule, terminaison nerveuse, organe sensoriel) qui détecte les changements dans le milieu interne/externe.
Il reçoit l’information (le stimulus) et la transmet.
Voie afférente : chemin nerveux ou humoral qui relie le récepteur au centre de régulation.
Exemple : neurone sensitif, fibre nerveuse afférente.
⚠ Parfois, le récepteur et le centre de régulation sont confondus (ex : pancréas pour la glycémie).
3. Qu’est-ce que le centre de régulation ou intégrateur ? Qu’est-ce que la voie efférente ?
Centre de régulation : structure (souvent dans le SNC ou un organe endocrine) qui reçoit l’information du récepteur, la compare à une valeur de consigne (ex : 37 °C pour la température corporelle) et décide d’une réponse.
Fixe la valeur de référence et l’intervalle acceptable.
Exemples : hypothalamus, moelle épinière, pancréas, encéphale.
Voie efférente : chemin nerveux ou humoral qui transporte l’ordre du centre vers l’effecteur.
Exemple : neurone moteur, sécrétion d’hormone (ex : insuline).
4. Qu’est-ce que l’effecteur ?
C’est la structure qui exécute la réponse choisie par le centre de régulation.
Cela correspond à un changement d’activité d’une cellule, d’un tissu ou d’un organe.
L’effecteur produit une rétroaction qui agit sur le stimulus initial.
Exemples :
Muscles (frisson pour produire de la chaleur).
Glandes sudoripares (transpiration pour évacuer la chaleur).
Cellules hépatiques et musculaires (stockage du glucose sous forme de glycogène).
5. Quelles sont les 5 étapes d’un système de contrôle homéostatique ?
Stimulus : une perturbation modifie une variable interne ou externe (ex : baisse de la température corporelle).
Récepteur : détecte la modification et envoie l’information.
Entrée : transmission au centre de régulation par la voie afférente.
Sortie : le centre décide d’une réponse et la transmet à l’effecteur via une voie efférente.
Réponse : l’effecteur agit → retour de la variable dans la fourchette normale → retour à l’équilibre (homéostasie).
MÉCANISMES DE RÉTROACTION & THERMORÉGULATION
1. Qu’est-ce qu’un mécanisme de rétroaction ? Quels sont les deux types (définition) ?
2. Expliquer le phénomène de thermorégulation.
3. Quel est le centre principal de thermorégulation chez les mammifères ?
4. Quels sont les deux types de récepteurs de la thermorégulation ?
5. Expliquer la thermorégulation lorsqu’il fait froid.
6. Expliquer la thermorégulation lorsqu’il fait chaud.
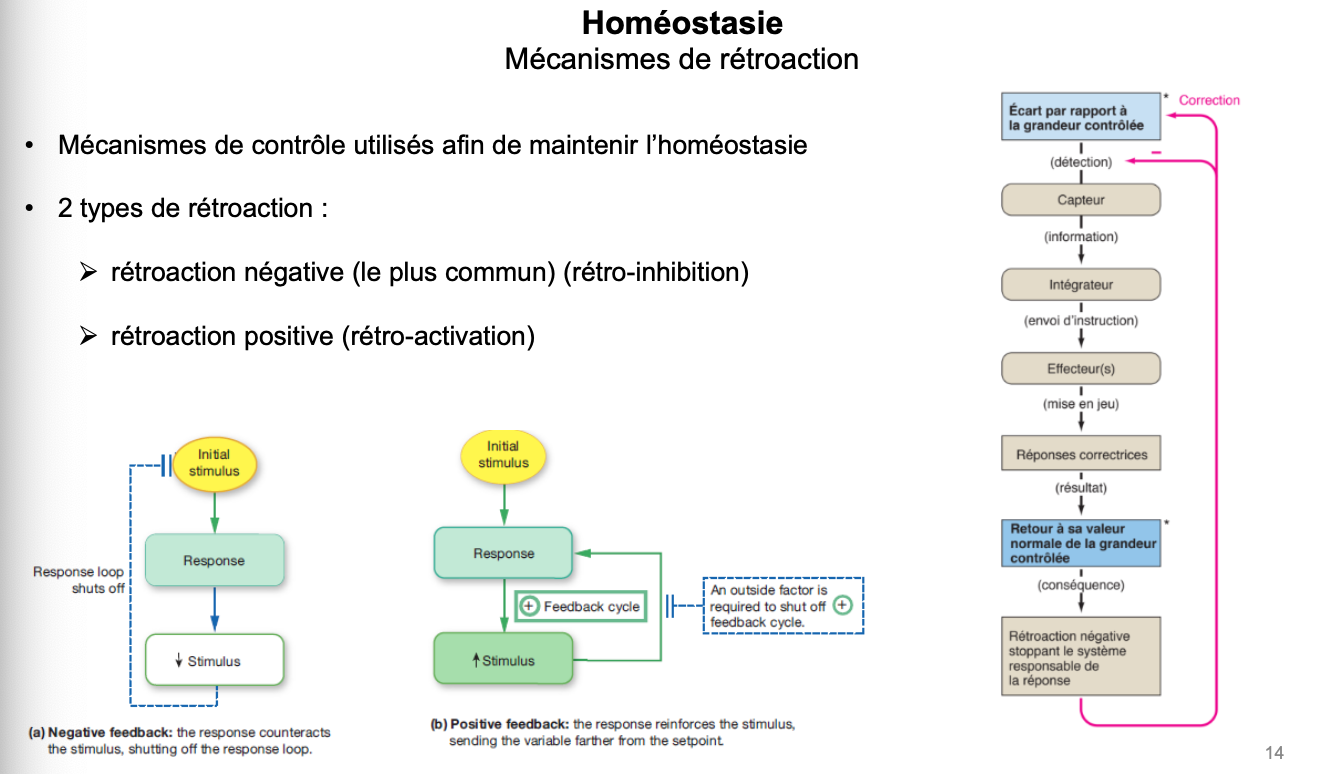
1. Qu’est-ce qu’un mécanisme de rétroaction ? Quels sont les deux types (définition) ?
Définition : un mécanisme de rétroaction est un système de contrôle permettant de maintenir l’homéostasie en ajustant une variable physiologique après détection d’un déséquilibre.
Deux types :
Rétroaction négative (rétro-inhibition) : la réponse s’oppose au stimulus initial → ramène la variable vers une valeur de consigne. C’est le mécanisme le plus fréquent (ex : glycémie, thermorégulation).
Rétroaction positive (rétro-activation) : la réponse renforce le stimulus initial, ce qui amplifie la variation → s’éloigne de l’équilibre. Nécessite un facteur externe pour s’arrêter (ex : accouchement avec l’ocytocine, allaitement).
2. Expliquer le phénomène de thermorégulation.
Quoi ? La thermorégulation est le maintien de la température corporelle autour de 37 °C (en réalité entre 35,5 °C le matin et 37,7 °C le soir, moyenne = 36,7 °C).
Pourquoi ? Les réactions biochimiques sont sensibles à la température :
Augmentation → accélération excessive (dérégulation dangereuse).
Diminution → ralentissement du métabolisme.
Comment ?
Récepteurs : thermorécepteurs cutanés (périphériques) et hypothalamiques (centraux).
Centre de régulation : hypothalamus.
Effecteurs : muscles (frisson), glandes sudoripares (sueur), vaisseaux sanguins cutanés (vasodilatation/vasoconstriction).
Type de contrôle : rétro-inhibition (négative).
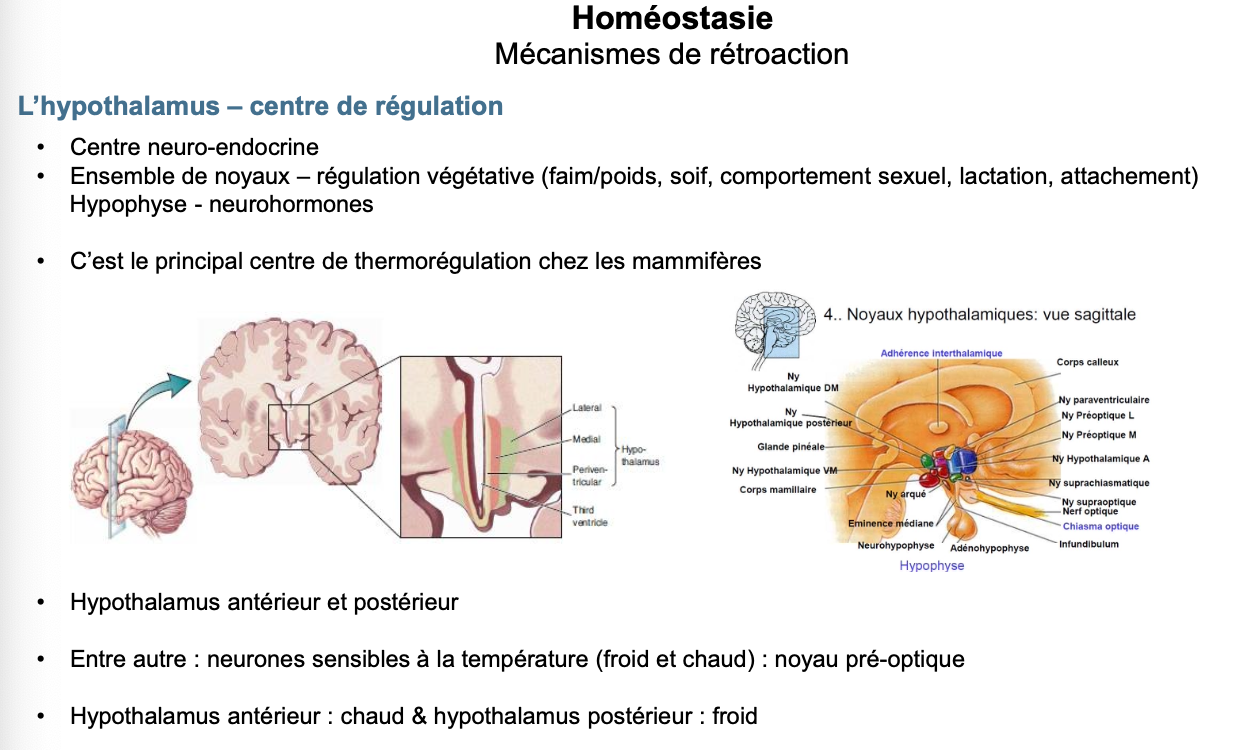
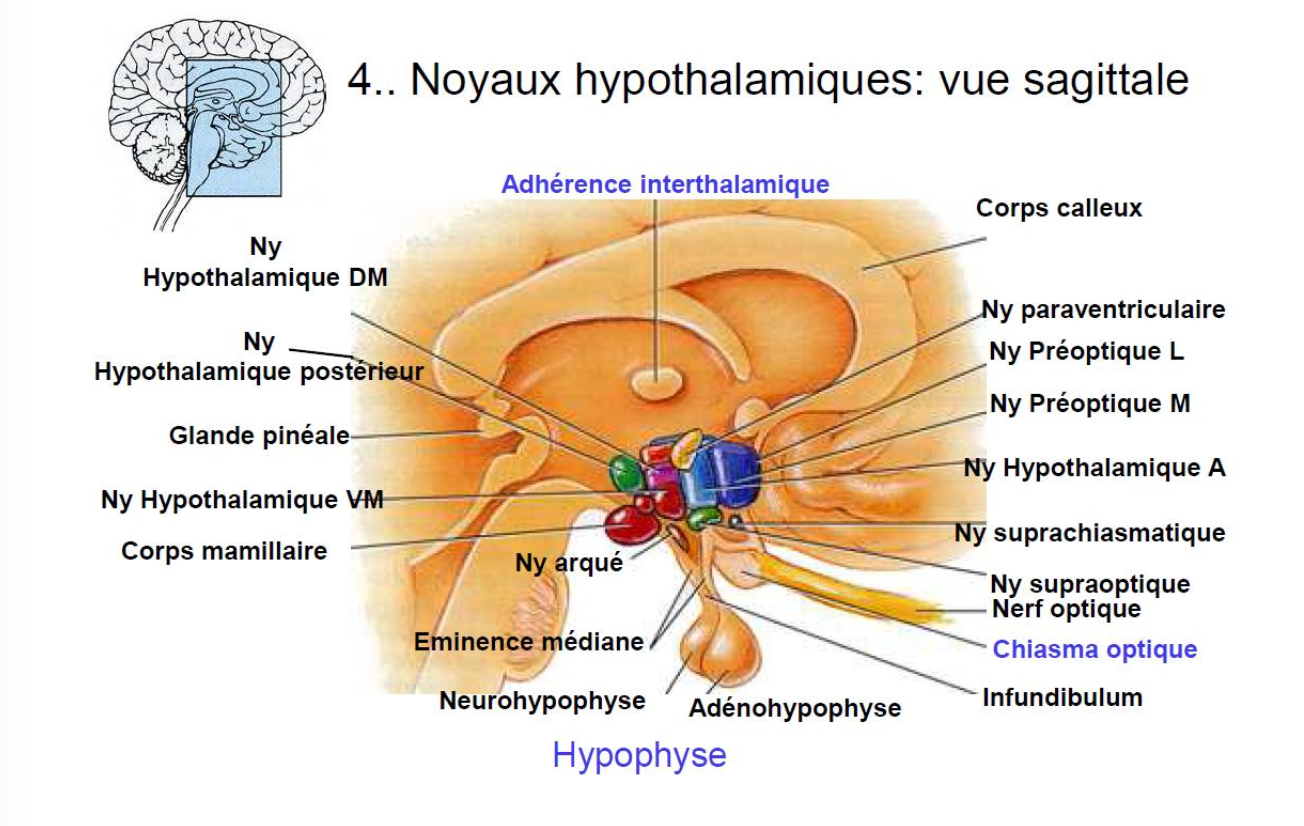
3. Quel est le centre principal de thermorégulation chez les mammifères ?
C’est l’hypothalamus.
Caractéristiques :
Centre neuro-endocrine coordonnant les réponses végétatives.
Intègre les signaux des récepteurs thermiques.
Noyau pré-optique → sensible au chaud et au froid.
Hypothalamus antérieur → contrôle la réponse au chaud.
Hypothalamus postérieur → contrôle la réponse au froid.
4. Quels sont les deux types de récepteurs de la thermorégulation ?
Selon la température optimale de réponse :
Thermorécepteurs au chaud.
Thermorécepteurs au froid.
Selon la localisation :
Thermorécepteurs centraux (hypothalamus) → détectent la température centrale.
Thermorécepteurs périphériques (peau) → détectent la température cutanée, sensibles au milieu extérieur.
Transmission nerveuse :
Récepteurs du froid → fibres Aδ.
Récepteurs du chaud → fibres C.
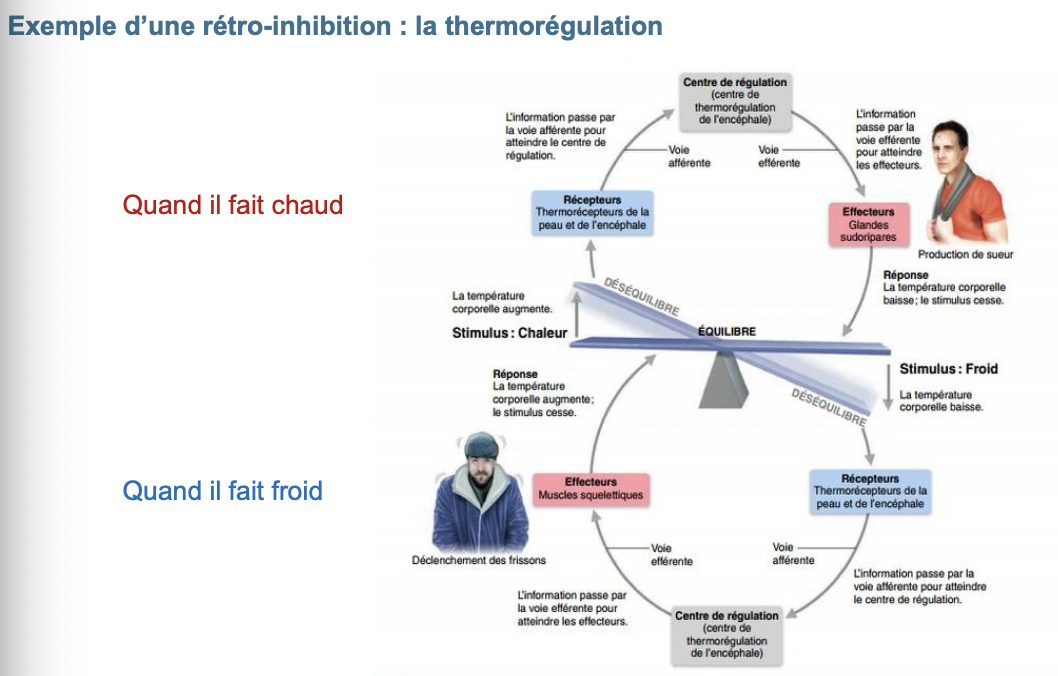
5. Expliquer la thermorégulation lorsqu’il fait froid.
Stimulus : baisse de la température extérieure → baisse de la température corporelle.
Récepteurs : thermorécepteurs cutanés et hypothalamiques.
Centre de régulation : hypothalamus postérieur.
Effecteurs :
Muscles squelettiques : augmentation du tonus musculaire puis frisson (contractions rapides 10–20/s produisant chaleur ×5 en quelques secondes).
Thermogenèse chimique (augmentation du métabolisme, graisse brune chez le nouveau-né).
Vasoconstriction cutanée : limitation des pertes de chaleur.
Résultat : la température corporelle augmente → retour à la normale.
6. Expliquer la thermorégulation lorsqu’il fait chaud.
Stimulus : hausse de la température extérieure → hausse de la température corporelle.
Récepteurs : thermorécepteurs cutanés et hypothalamiques.
Centre de régulation : hypothalamus antérieur.
Effecteurs :
Glandes sudoripares → production de sueur (évaporation → perte de chaleur).
Vasodilatation cutanée : augmentation du débit sanguin cutané (400 à 2500 mL/min) → dissipation de la chaleur.
Résultat : la température corporelle diminue → retour à la normale.




im occ



🔹 MÉCANISMES DE RÉTROACTION : RÉGULATION DE LA GLYCÉMIE
`1. Expliquer le phénomène de régulation de la glycémie.
2. Après le repas ? Après le jeûne ?
3. Quels sont les deux types de récepteurs de la régulation de la glycémie ?
4. Quels sont les neurones les plus sensibles au glucose plasmatique dans l’hypothalamus ?
5. Quel est le centre de régulation de la régulation de la glycémie ?
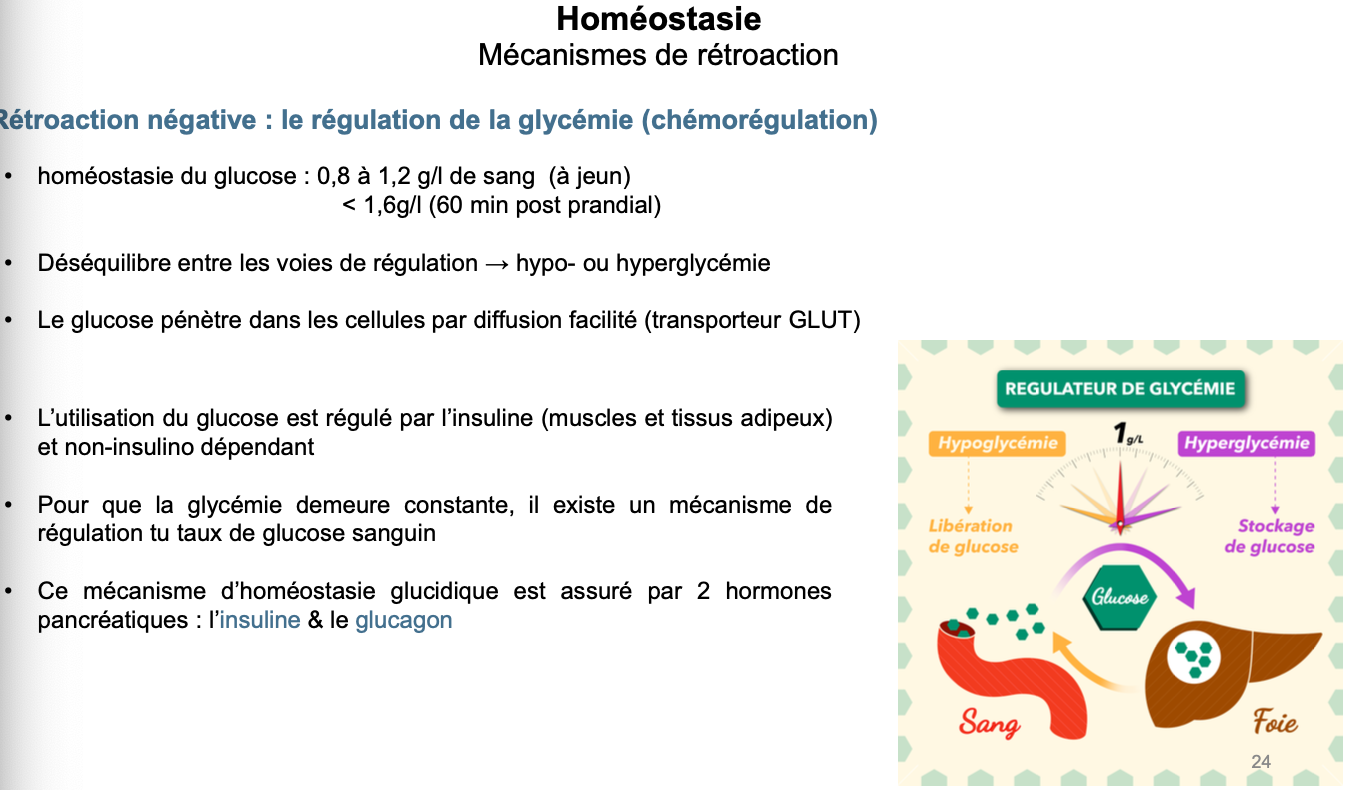
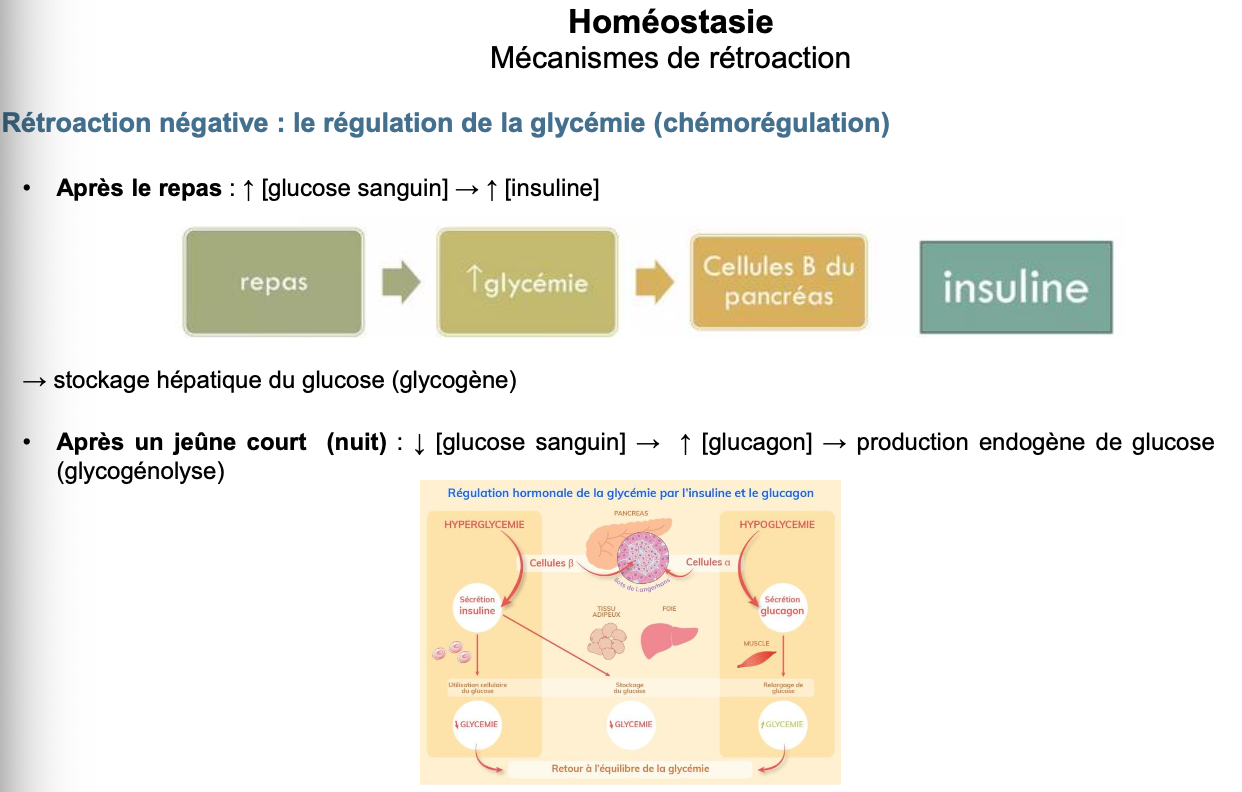

1. Expliquer le phénomène de régulation de la glycémie.
Quoi ? La glycémie correspond à la concentration de glucose dans le sang. Elle est normalement maintenue entre 0,8 et 1,2 g/L à jeun et < 1,6 g/L après un repas.
Comment ? La régulation repose sur un mécanisme de rétroaction négative impliquant deux hormones pancréatiques :
Insuline : favorise le stockage du glucose et sa consommation → baisse de la glycémie.
Glucagon : favorise la libération de glucose par le foie → hausse de la glycémie.
Pourquoi ? Pour assurer un apport énergétique constant aux cellules et éviter les déséquilibres métaboliques (hypoglycémie → malaise, hyperglycémie chronique → diabète).
2. Après le repas ? Après le jeûne ?
Après le repas (hyperglycémie transitoire) :
↑ glucose sanguin → stimulation des cellules β du pancréas → sécrétion d’insuline.
Insuline stimule :
L’entrée de glucose dans les tissus insulino-dépendants (muscles, tissu adipeux via GLUT4).
Le stockage hépatique du glucose sous forme de glycogène (glycogénogenèse).
Conséquence → retour de la glycémie vers la normale.
Après un jeûne court (hypoglycémie transitoire) :
↓ glucose sanguin → stimulation des cellules α du pancréas → sécrétion de glucagon.
Glucagon stimule :
La libération de glucose par le foie via glycogénolyse (dégradation du glycogène).
La néoglucogenèse (synthèse de glucose à partir de précurseurs non glucidiques).
Conséquence → retour de la glycémie vers la normale.
3. Quels sont les deux types de récepteurs de la régulation de la glycémie ?
Récepteurs centraux (détectent la glycémie directement dans le SNC) :
Hypothalamus (notamment noyau arqué).
Bulbe rachidien.
Amygdale cérébrale.
Récepteurs périphériques :
Vaisseaux sanguins (veine porte hépatique, veine mésentérique, sinus carotidien).
Paroi intestinale (cellules sensibles aux variations de glucose).
4. Quels sont les neurones les plus sensibles au glucose plasmatique dans l’hypothalamus ?
Ce sont les neurones du noyau arqué.
Ils jouent un rôle central dans la détection du glucose plasmatique et la régulation de l’appétit, de la sécrétion hormonale et de l’équilibre énergétique.
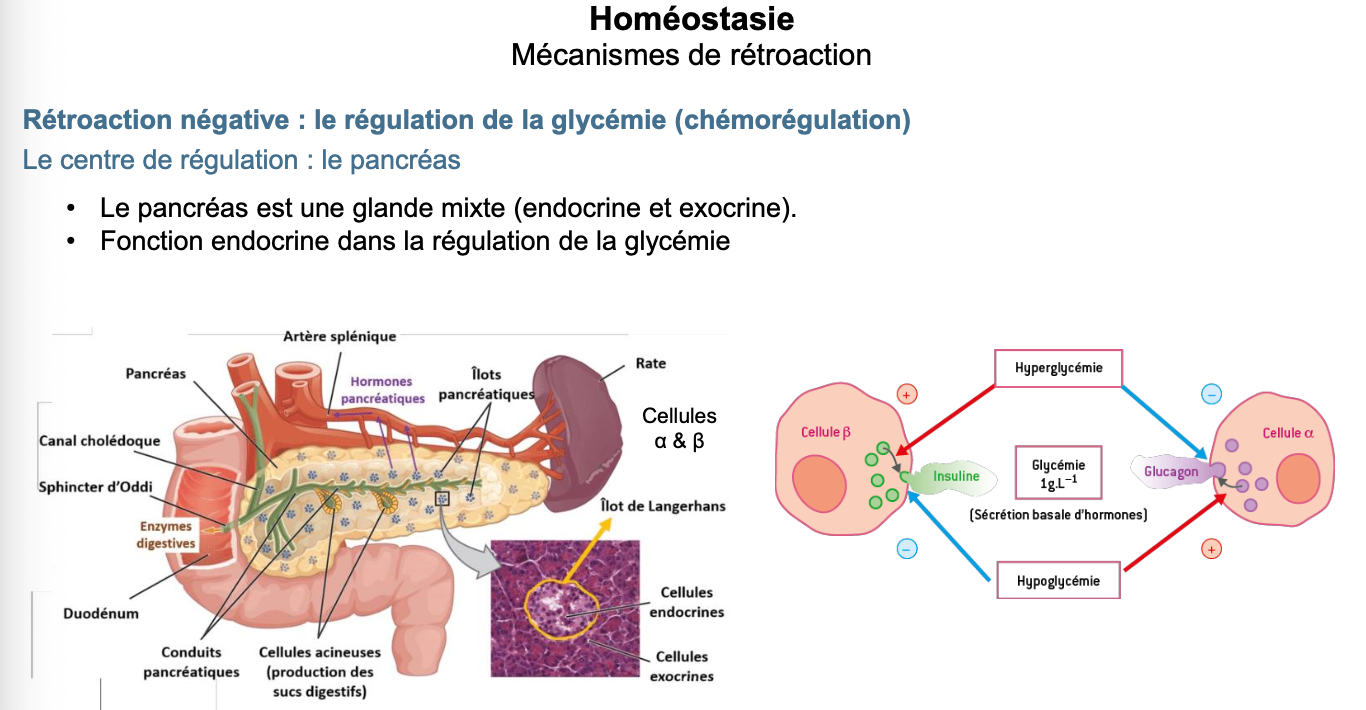
5. Quel est le centre de régulation de la régulation de la glycémie ?
C’est le pancréas, glande mixte (endocrine et exocrine).
Sa fonction endocrine repose sur les îlots de Langerhans :
Cellules β → sécrétion d’insuline.
Cellules α → sécrétion de glucagon.
Ce système forme une boucle de rétrocontrôle négatif :
Hyperglycémie → activation insuline → baisse de la glycémie.
Hypoglycémie → activation glucagon → hausse de la glycémie.
🔹 MÉCANISMES DE RÉTROACTION POSITIVE
1. Qu’est-ce que la rétroaction positive ? Donner un exemple.
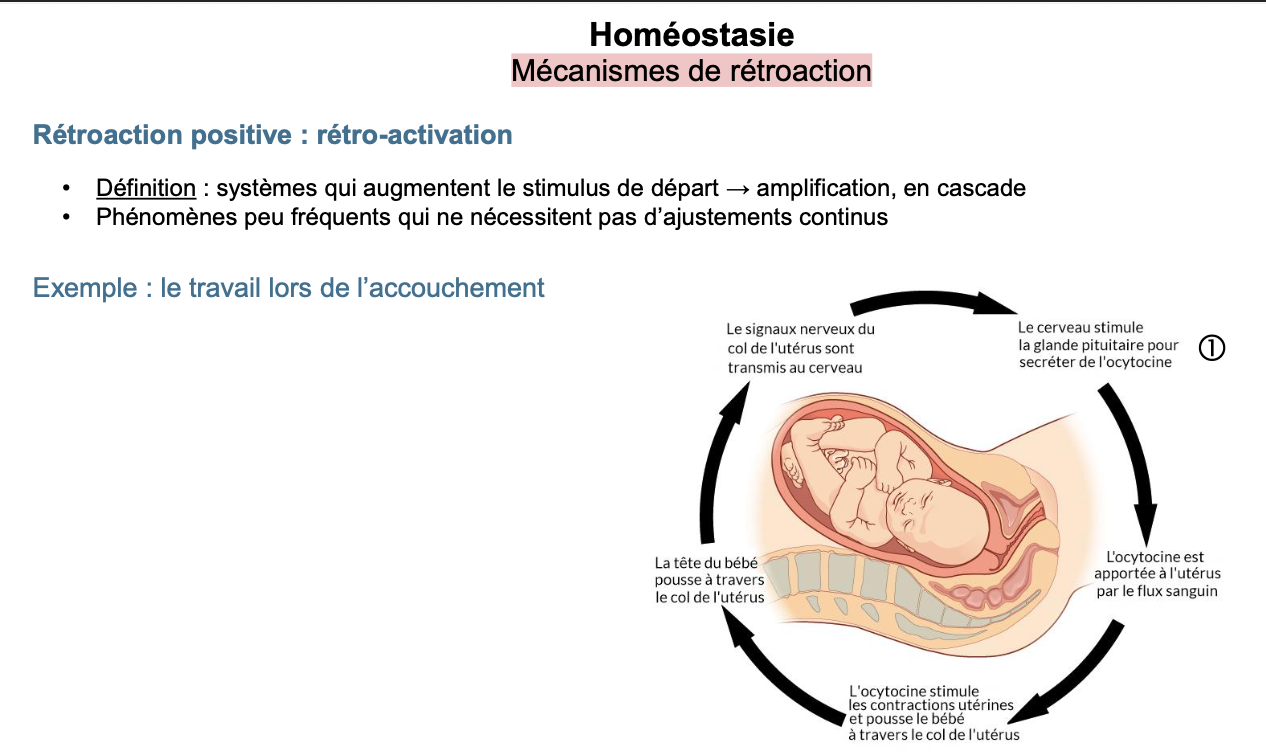
1. Qu’est-ce que la rétroaction positive ? Donner un exemple.
Définition :
La rétroaction positive (ou rétro-activation) est un mécanisme de régulation dans lequel la réponse amplifie le stimulus de départ au lieu de le réduire.
Cela crée un effet en cascade, qui éloigne la variable de son point d’équilibre.
Ces mécanismes sont rares car ils ne permettent pas un ajustement continu et nécessitent un facteur externe pour s’arrêter.
Exemple classique : l’accouchement
La tête du bébé appuie sur le col de l’utérus.
Les récepteurs sensoriels envoient un signal nerveux au cerveau.
L’hypothalamus stimule l’hypophyse postérieure à sécréter de l’ocytocine.
L’ocytocine induit des contractions utérines plus fortes.
Ces contractions accentuent encore la pression de la tête du bébé sur le col.
Le cycle se répète, amplifiant le stimulus → contractions de plus en plus intenses.
Le mécanisme ne s’arrête que lorsque le facteur externe survient : la naissance de l’enfant (expulsion).
Autres exemples de rétroaction positive :
Allaitement (succion du mamelon → sécrétion d’ocytocine → éjection du lait).
Coagulation sanguine (activation en cascade des facteurs de coagulation jusqu’à la formation du caillot).
PATHOLOGIES DE L’HOMÉOSTASIE
1. Que se passe-t-il en cas de rupture de l’homéostasie de la glycémie ?
2. Que se passe-t-il en cas de rupture de l’homéostasie phosphocalcique ?
3. Que se passe-t-il en cas de rupture de l’homéostasie endocrinienne ?
4. Que provoque un déséquilibre de l’homéostasie sodique (hyponatrémie/hypernatrémie) ?
5. Que se passe-t-il en cas de rupture de l’homéostasie du pH ?
6. Que provoque un déséquilibre de l’homéostasie de la pression artérielle ?

1. Que se passe-t-il en cas de rupture de l’homéostasie de la glycémie ?
Pathologie : Diabète mellitus (diabète sucré type 1 & 2).
Type 1 : destruction auto-immune des cellules β du pancréas → absence de sécrétion d’insuline.
Type 2 : résistance à l’insuline + déficit relatif en sécrétion.
Conséquence : hyperglycémie chronique, complications vasculaires, nerveuses et rénales.
2. Que se passe-t-il en cas de rupture de l’homéostasie phosphocalcique ?
Pathologie : Ostéoporose.
Mécanisme : diminution de la masse osseuse et altération de la microarchitecture → fragilité osseuse.
Lien homéostasie : dérégulation du couple calcium-phosphate, lié à des déficits hormonaux (ménopause → déficit en œstrogènes, hyperparathyroïdie, déficit en vitamine D).
3. Que se passe-t-il en cas de rupture de l’homéostasie endocrinienne ?
Exemple : Hypercorticisme (maladie de Cushing).
Mécanisme : excès de sécrétion de cortisol (par la surrénale ou via un excès d’ACTH hypophysaire).
Conséquences : obésité tronculaire, faciès lunaire, hypertension, fragilité cutanée, diabète secondaire.
4. Que provoque un déséquilibre de l’homéostasie sodique (hyponatrémie/hypernatrémie) ?
Hyponatrémie : [Na⁺] < 135 mmol/L → hypo-osmolarité plasmatique, œdèmes cérébraux, confusion, convulsions.
Hypernatrémie : [Na⁺] > 145 mmol/L → hyperosmolarité plasmatique, déshydratation cellulaire, soif intense, troubles neurologiques.
Lien homéostasie : perturbation de l’équilibre hydro-électrolytique (rein, aldostérone, ADH impliqués).
5. Que se passe-t-il en cas de rupture de l’homéostasie du pH ?
Acidose : pH sanguin < 7,35 → accumulation de H⁺ (ex : acidose lactique, acidocétose diabétique).
Alcalose : pH sanguin > 7,45 → perte excessive d’H⁺ ou excès de bases (ex : hyperventilation → alcalose respiratoire).
Conséquences : perturbation des enzymes métaboliques, troubles neuromusculaires, coma.
6. Que provoque un déséquilibre de l’homéostasie de la pression artérielle ?
Pathologie : Hypertension artérielle chronique.
Mécanisme : dérégulation des systèmes de contrôle de la PA (SRAA, tonus sympathique, homéostasie sodée).
Conséquences : hypertrophie cardiaque, risque accru d’AVC, insuffisance rénale chronique, athérosclérose.