Leversjukdomar (leversvikt, cirrros, steatos, AIH)
1/23
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced |
|---|
No study sessions yet.
24 Terms
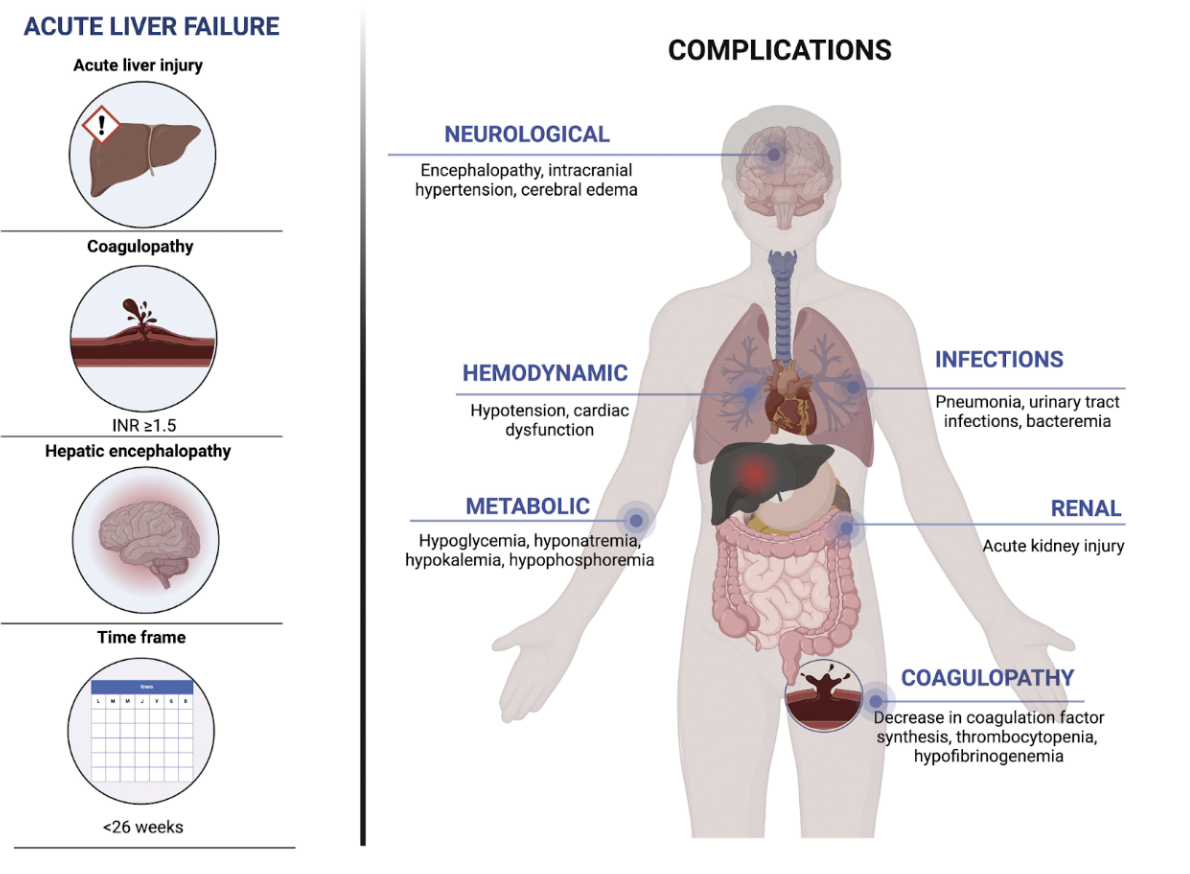
Vad är akut leversvikt och vilka komplikationer kan det ge?
Akut leversvikt innebär att levern inte förmår sig utföra sina normala funktioner. Det leder till systemiska komplikationer och en multiorgansvikt. Orsaker till akut leversvikt är terminal leversjukdom eller akut infektion. Det kan ge;
Ascites
Koagulopati
Encefalopati
Infektionskänslighet
Hepatorenal syndrom (HRS)
Portal hypertension → esofagusvaricer
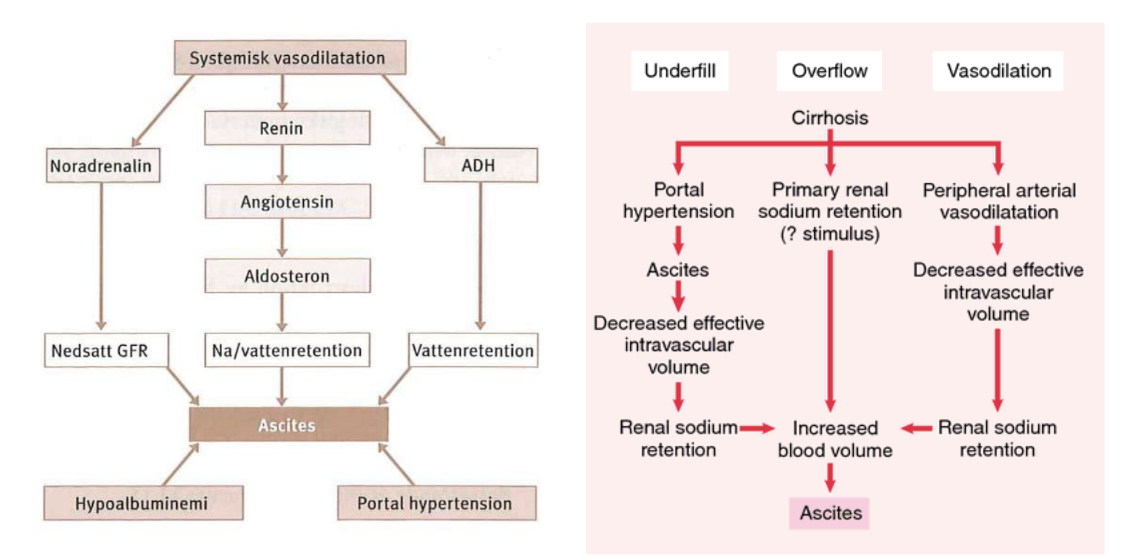
Vad är ascites och vilken behandling finns?
Det är en vattenansamling i bukhålan (peritoneum). Det uppstår genom två mekanismer; portal hypertension genom ökad sinusoidal resistens ( tex vid cirros) samt lågt S-albumin (minskat kolloidosmotiskt tryck).
Vätskeutträdet och perifer vasodilatation (av splanknikus-kärlbädden till V. porta) ger en minskad cirkulerande volym vätska → RAAS-aktivering → vatten och natriumretention → ascites. Lågt S-Na förekommer eftersom det späds ut av vätskan.
Behandlingen är följande;
Buktappning
Na-restriktion
Diuretika (loop och tiazider)
Levertransplantation
TIPS (transjugulär intrahepatisk portasystemisk shunt)
Vattenrestriktion endast vid grav hyponatremi
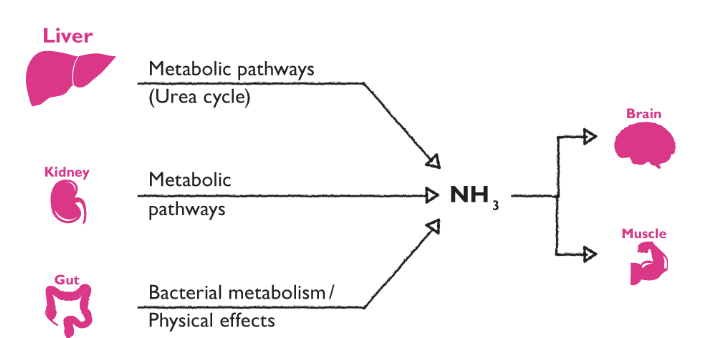
Vad är encefalopati vid leversvikt?
Toxiska ämnen från tarmen, såsom ammoniak, kan inte brytas ner i levern vilket ger ökade cirkulerande volymer → medvetandepåverkan. Ammoniak bryts ner av astrocyter vilket bildar osmotiska produkter → hjärnödem med risk för inklämning och död. Man kan få flapping-tremor i händerna.
Behandling är följande:
Laktulos: Bryter ner ammoniak
Rifaximin: Antibiotika som inte är lika levertoxiskt
Varför uppstår koagulopati?
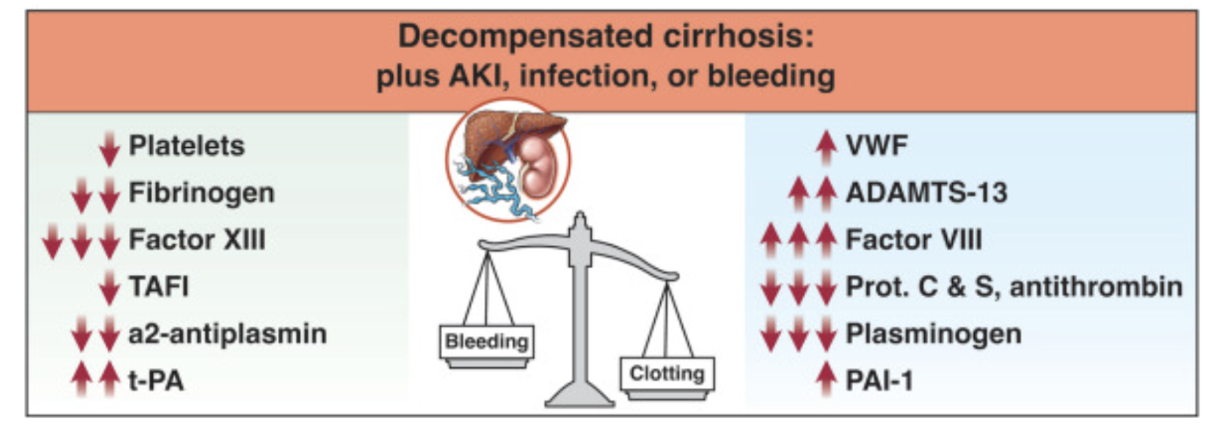
Vid leversvikt syns en stegrad PK-tid (blödningstid) pga en nedsatt syntes av koagulationsfaktorer. Trombocytopeni uppstår pga destruktion i njuren, minskad syntes av trombopoetin samt benmärgssupression.
Blödningsrisken är mindre än trombosrisken - det bildas mindre antikoagulativa ämnen (plasminogen, protein S, C och antitrombin) samt mer vWF, ADAMTS13 och PAI-1 (plasminogen activator inhibitor) → kan ge portatrombos.
Varför uppstår en ökad infektionskänslighet vid leversvikt?
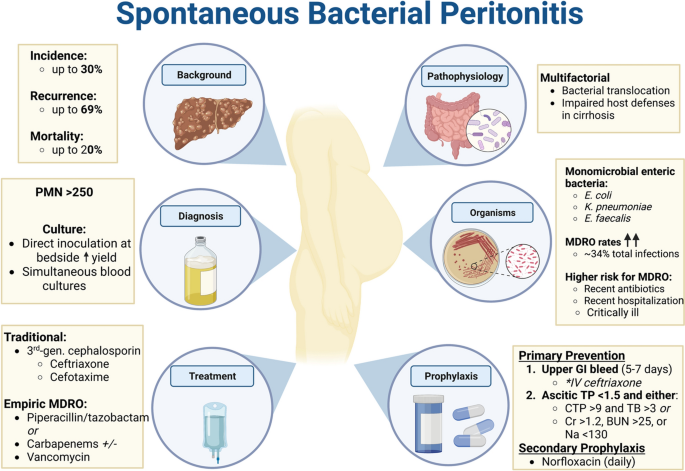
Det beror på flera faktorer; bakteriell translokalisation, dysbios, cirros-orsakade immundefekter, portosystemisk shunting osv.
En vanlig infektion vid akut leversvikt är spontan bakteriell peritonit. Det uppstår när bakterier translokerar från tarm till peritoneum och är en komplikation av ascites.
Vad är hepatorenal syndrom (HRS)?
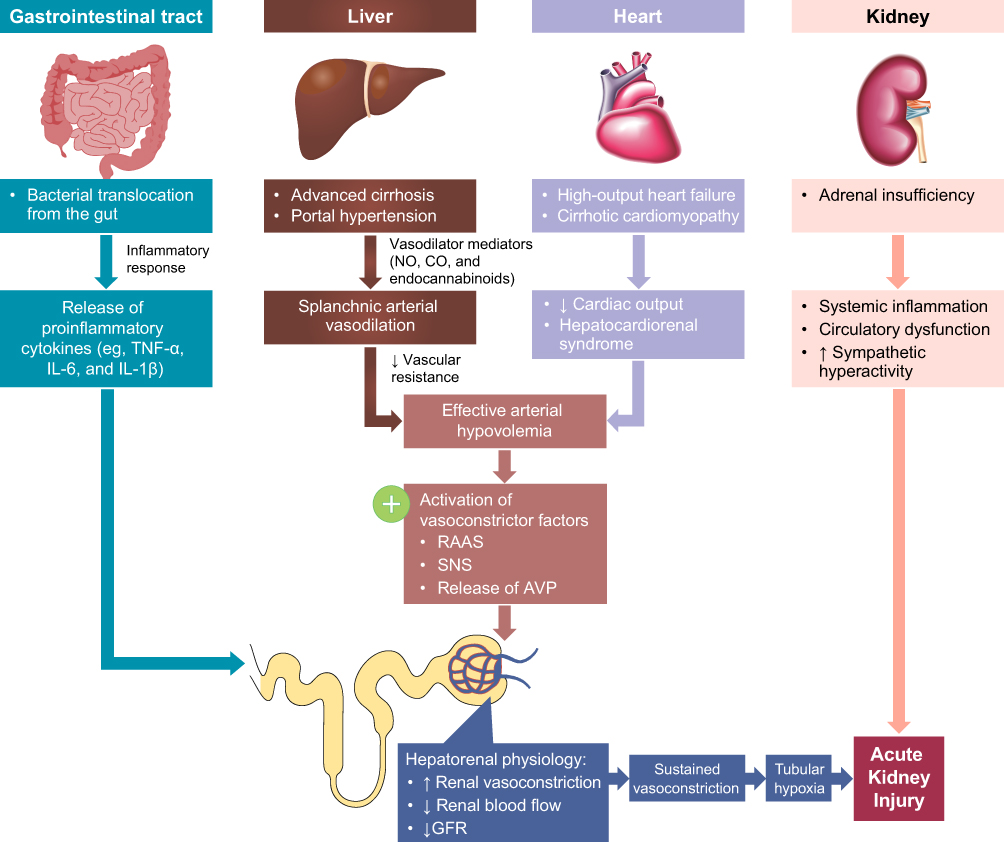
Vid leversvikt kan njurens funktion påverkas vilket ger njursvikt. Akut njursvikt definieras som stegrat S-kreatinin. Vid cirros med ascites kan man således drabbas av hepatorenalt syndrom (HRS). Det innebär att det inte sker en förbättring av njurfunktionen (kreatinin) vid utsättning av diuretika och insättning av vätska + albumin.
I sena stadier av cirros kommer njuren att producera mindre prostaglandiner och mer vasokonstriktorer → minskat blodflöde → hypoxi → njursvikt. Systemisk inflammation och sympaticus-påslag spelar även in.
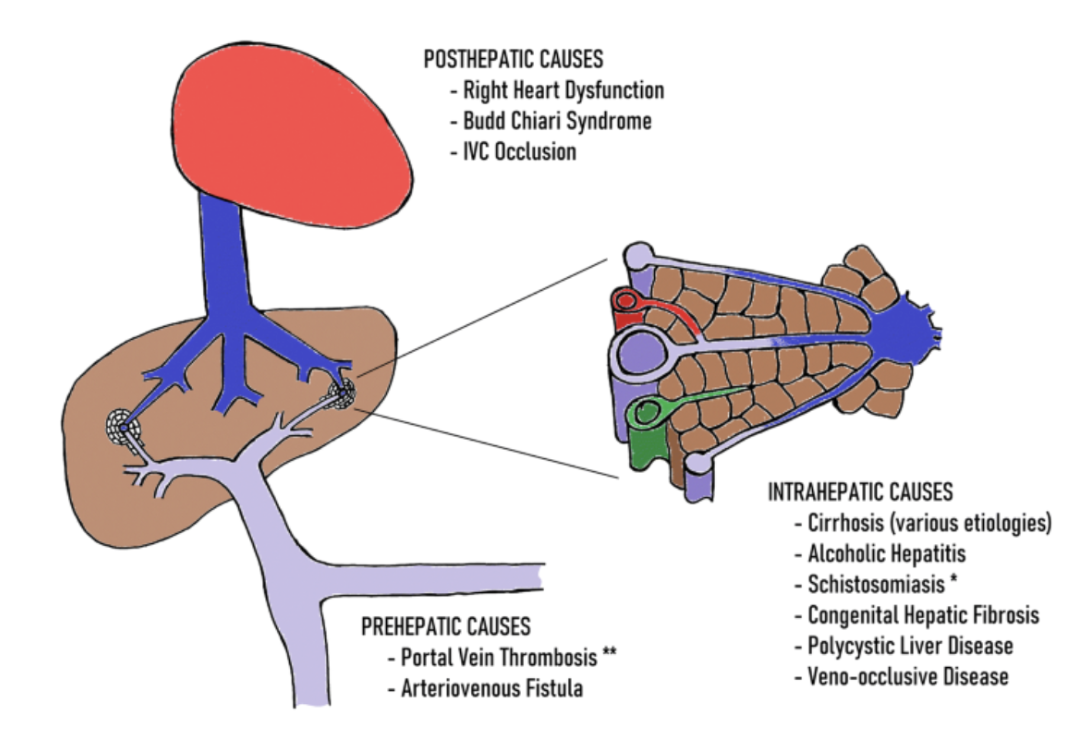
Vad är portal hypertension?
Portal hypertension innebär ett ökat tryck i portakretsloppet som överstiger 10-12 mmHg (normalt 3-5 mmHg) . Det utgör en stor risk för esofagusvaricer och ascites. Den vanligaste orsaken är ökad resistens i sinusoiderna på grund av cirros och kontraktil omvandling av stellatceller i levern. Det finns olika typer av portal hypertension;
Prehepatisk: portatrombos
Intra-hepatisk: cirros eller parasiter som lägger ägg i perisinusoidala venoler
Posthepatisk: Högersidig hjärtsvikt, trombossjukdom.
Ökat tryck i portasystemet → kompensatorisk systemisk vasodilatation → hypovolemi → minskad perfusion av njurar → aktivering av RAAS → ökad natrium och vätskeretention → ökat tryck i portasystemet.
→ Kan ge caput medusae pga ökat portalt tryck
Vad är levercirros?
Levercirros är en destruktion av leverparenkymet med fibrosutveckling och regenerativa noduli. Upprepad hepatocellulär skada leder till irreversibel celldöd och fibrosutveckling.
Vad är etiologin för levercirros?
Alkohol (ALD 49%)
Steatos - fettlever (MASLD)
Hepatit B och C
Läkemedelsintoxikation (tex paracetamol)
Hemokromatos
Wilsons sjukdom → koppar-inlagring i lever
Alfa-1-antitrypsinbrist
Högersidig hjärtsvikt
Cystisk fibros
Autoimmuna sjukdomar
PSC
PBC
AIH
Celiaki
Vad är patofysiologin vid levercirros?
Levercirros är ett slutstadium vid flera olika kroniska leversjukdomar. Ett kronisk inflammatoriskt tillstånd leder till frisättning av cytokiner från lymfocyter och kupfferceller genom hepatocellulär skada (ROS, DAMPs). Cytokinerna aktiverar stellatceller som blir till myofibroblaster → produktion av kollagen → fibrotisering.
De levande hepatocyterna prolifererar och bildar regenerativa noduli. Till slut försvinner denna funktion och all fungerande lever ersätts med fibros och noduli. Laminin och kollagen IV ersätts med kollagen I och III som är mindre elastiskt.
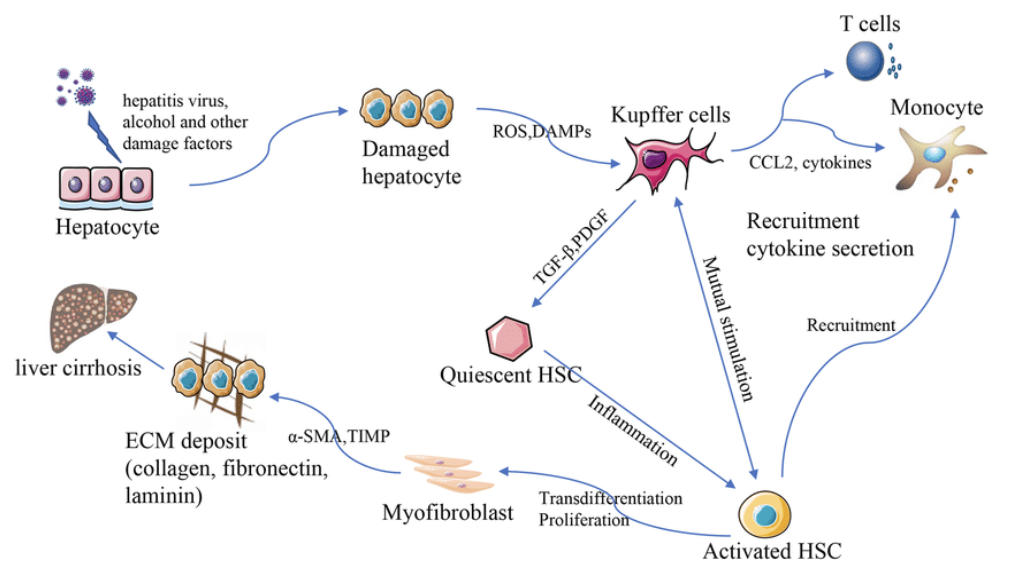
Vilka symtom ger levercirros?
Symtomen vid levercirros kan variera och kommer inte förrän det finns en uttalad fibros i levern. Beroende på hur kraftig inflammationen är kan leverns reservfunktion fortfarande kompensera för bortfallet - det kallas kompenserad cirros. När leverns metabola funktion faller bort så att det ger uttalade symtom kallas de dekompenserad cirros;
Kompenserad cirros
Trötthet och svaghet
Feber: Uppkommer vid levercellssönderfall, speciellt vid alkoholhepatit
Minskad matlust och viktnedgång
Dekompenserad cirros
Klåda: på grund av sämre elimination av gallsyror + endogena opioidreceptorer
Arteriella spindel naevi: Vasodilatation i kutana arterioler som ger rodnad med mindre kärl runtomkring. Ofta på bål, ansikte och övre extremiteter.
Palmarerytem: Samma orsak som ovan. Syns på händer.
Hypogonadism: endokrina störningar
Splenomegali: på grund av portal hypertension och lymfoid hyperplasi
Ascites
Ikterus: Beror på hyperbilirubinemi med okonjugerat bilirubin
Petekier och hudblödningar: beror på koagulationsrubbningar, ger rubbad hemostas och ökad trombosrisk.
Muskelatrofi: på grund av rubbad proteinsyntes
Caput medusae: Dilaterade vener till följd av hypertension.
Vilka leverprover kan tas för att mäta hepatocellulär skada?
Transaminaser: ALAT (mest leverspecifik) och ASAT.
Alkaliskt fosfatas (ALF): Finns i gallgångsepitel, intra- eller extrahepatiska avflödeshinder ger ett stegrat ALP. Hos barn kommer ALP främst från osteoblaster.
PSC
PBC
Koledochussten
GGT (Gamma-glytamyltransferas): Glutation metabolism vid detoxifiering av läkemedel. Kommer vara stegrat vid gallgångssjukdomar.
Vilka labbprover kan tas för att mäta leverns funktioner?
PK-INR: Mäter K-vitamin-beroende koagulationsfaktorer. Höga värden kan ses vid kronisk eller akut leversvikt.
Bilirubin: Bilirubin bildas när RBC bryts ner i mjälten. De konjugeras med glukuronsyra i hepatocyterna och utsöndras med gallan. Höga värden kan ses vid ökad destruktion (hemolys), leversvikt eller gallvägssjukdom.
Visar både leversvikt och gallgångssjukdom (tex kolestas)
Albumin: Minskad syntes kan ses vid leversjukdom.
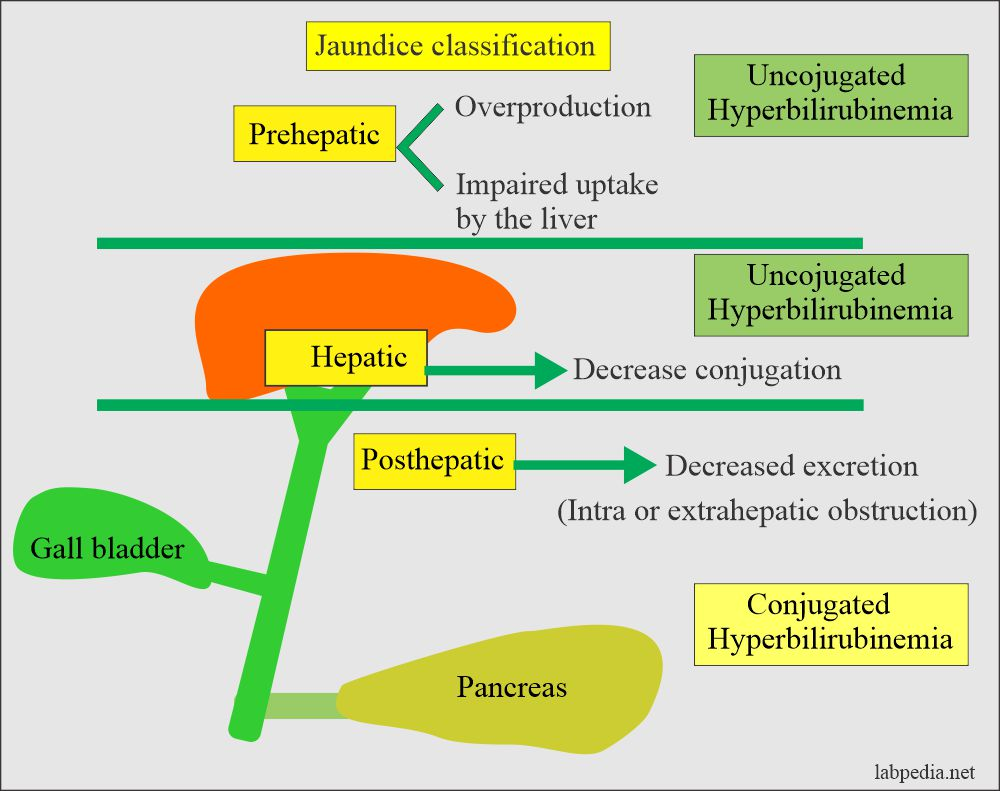
Vilka sjukdomar i lever respektive gallgångar kan ge ikterus, och hur?
Leversjukdomar: Det beror på en nedsatt förmåga att konjugera bilirubin från blodet i hepatocyterna. Det kan bero på levercirros eller Mb Gilbert (genetiskt). Ger hyperbilirubinemi med okonjugerat bilirubini blodet med gulsot.
Stasikterus: Beror på stas i gallgångarna av olika anledningar; PBC, PSC, gallsten eller pankreastumör. Det ger minskad utsöndring av konjugerat bilirubin till tarmen → stas tryck som leder till läckage i blodet → gulsot.
Hur sker alkoholmetabolism i levern?
90% av all alkohol metaboliseras i levern. Enzymet alkoholdehydrogenas bryter ner alkohol till acetaldehyd som är toxiskt för hepatocyter. Även CY2E1 bryter ner alkohol till skadliga metaboliter som bidrar till skada. Större alkoholintag kan leda till aktivering av kupfferceller och produktion av cytokiner samt translokalisation av endotoxiner från tarmen till portsystemet.
Vad är autoimmun hepatit (AIH) och vilka symtom ger det?
AIH är en kronisk autoimmun sjukdom som är ovanligt, kvinnor drabbas i större utsträckning. Sjukdomen orsakar en kronisk inflammation i levern med cirrosutveckling som följd. Symtom uppstår ofta senare i fibrosutvecklingen och kan vara följande, de kan även variera mycket;
Akut hepatit-bild
Asymtomatiskt
Ospecifika symtom; trötthet, viktnedgång, illamående, ikterus, diffusa smärtor, klåda, hudutslag osv
Etiologin är okänd. Det tros bero på ett minskat antal Tregs och aberranta B-celler. Det finns vissa “triggers” för sjukdomen: virus, toxiner, vissa örter , bakterier osv.
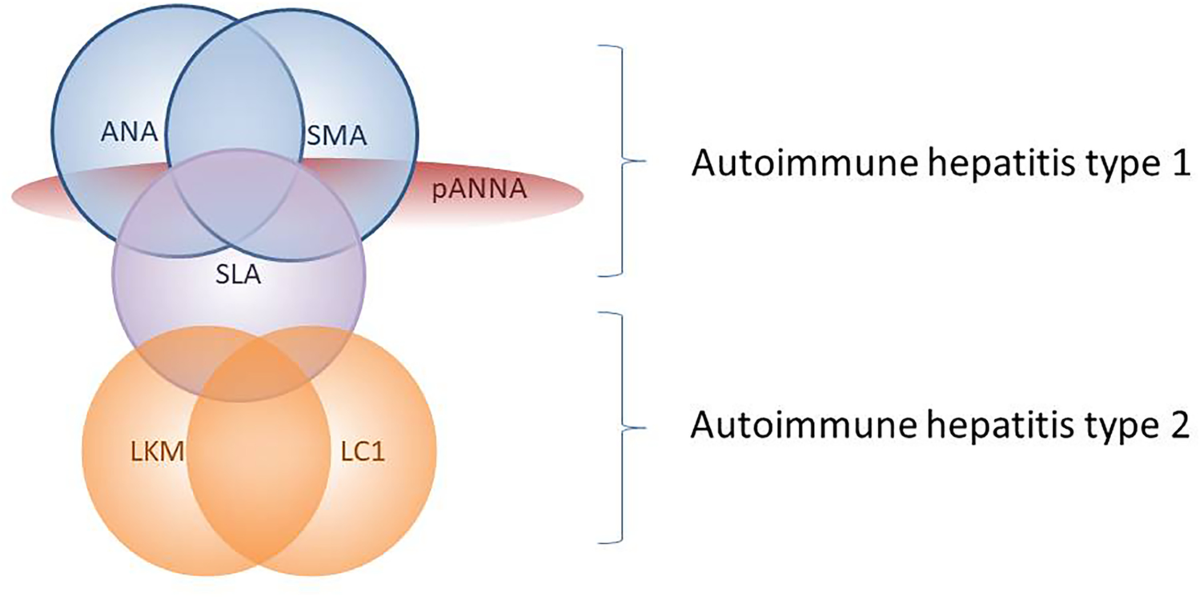
Vilka typer av AIH finns och hur ser labbvärden ut?
AIH 1: Den klassiska AIH (90%). Associeras med ANA och SMA som är antikroppar mot glattmuskulatur. 40% av dessa har även en annan autoimmun sjukdom. Uppstår i medelåldern.
Hos ett fåtal kan anti-SLA (soluble liver antigen) påvisas, dessa är mycket specifika för AIH.
AIH 2: Endast 10% av AIH. Drabbar yngre och kvinnor i större utsträckning. Associeras med anti-LKM-1 (liver kidney microsome 1) med eller utan förekomst av SMA eller ANA antikroppar.
Prover kan se ut som följande;
Stegrat ALAT och ASAT
Stegrat IgG
Ofta antikroppar; ANA, SMA, LKM1, SLA, dsDNA eller pANCA.
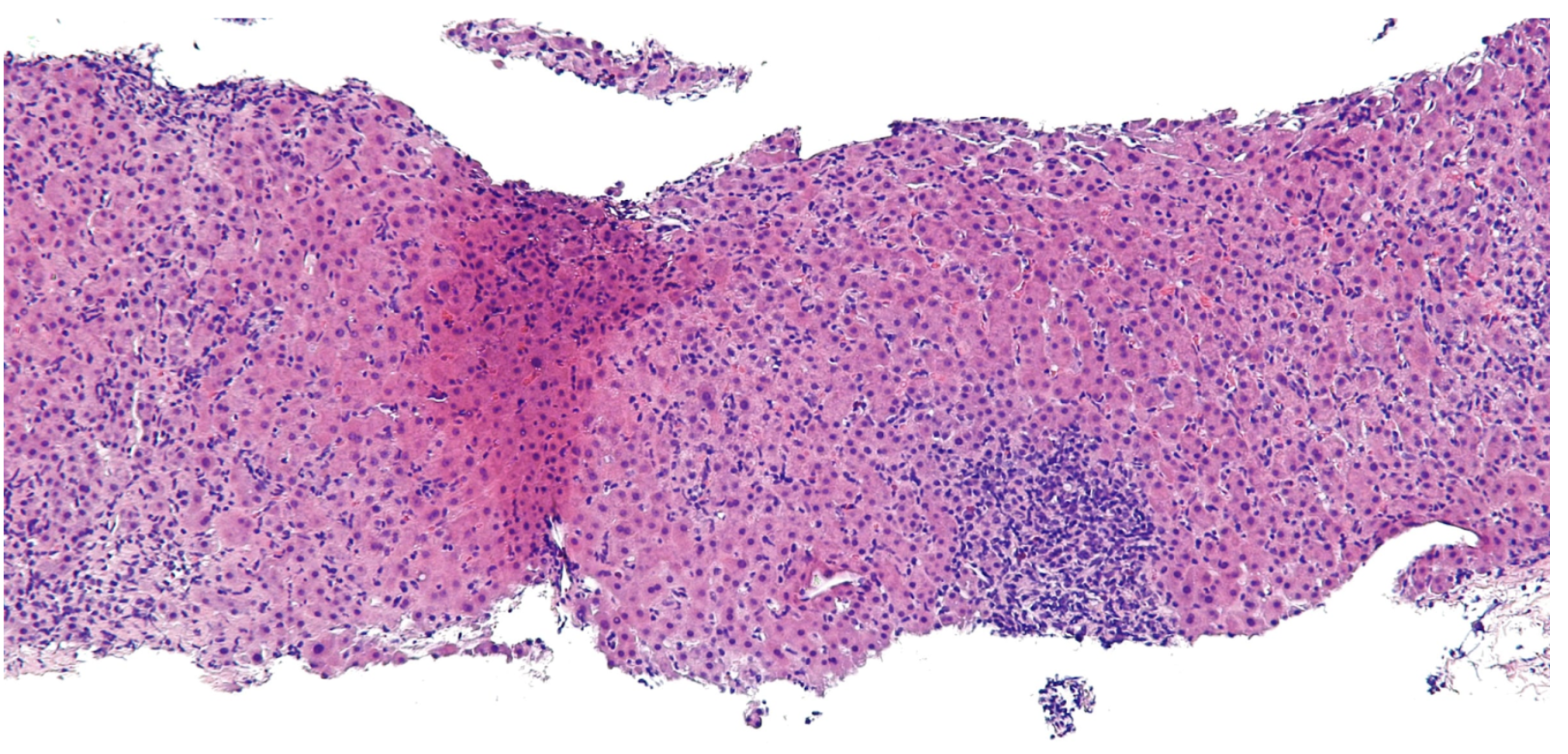
Hur ser AIH ut histologiskt?
Histologiskt kan det variera mellan kraftig inflammation med nekros till en minimal infiltration av lymfocyter och plasmaceller. Det kan ses följande;
Lymfocytär infiltration kring portatriaden
Ansamling av plasmaceller
Svullna hepatocyter och nekros
Olika grader av fibrosbildning - INGA granulom i gallvägar
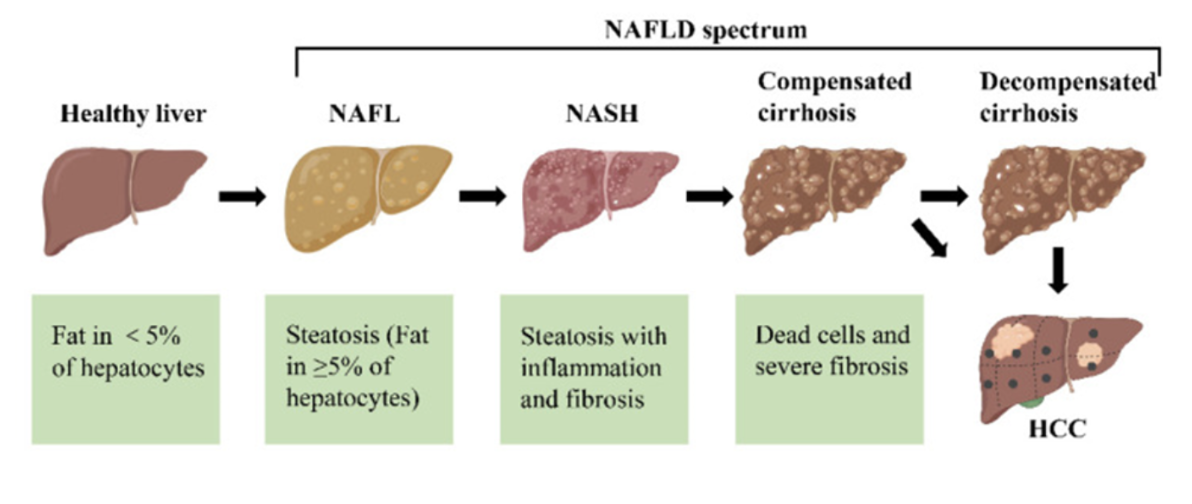
Vad är MASLD och hur ställs diagnos?
Metabolic dysfunction associated steatotic liver disease (MASLD) ersätter begreppet non alcoholic fatty liver disease (NAFLD). Det är ett sjukdomstillstånd som karaktäriseras av steatos i levern utan signifikant alkoholpåverkan (>5% fett). För diagnos krävs fett i levern samt en kardiovaskulär riskfaktor;
Diabetes (ffa typ 2)
Hypertoni
Hyperlipidemi
Övervikt
Bukfetma
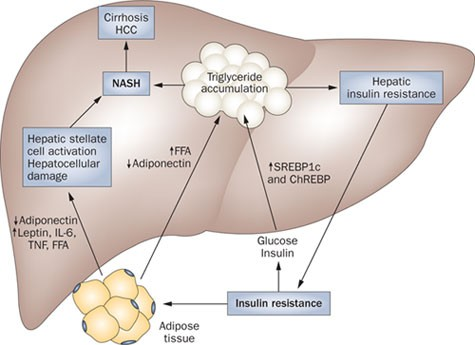
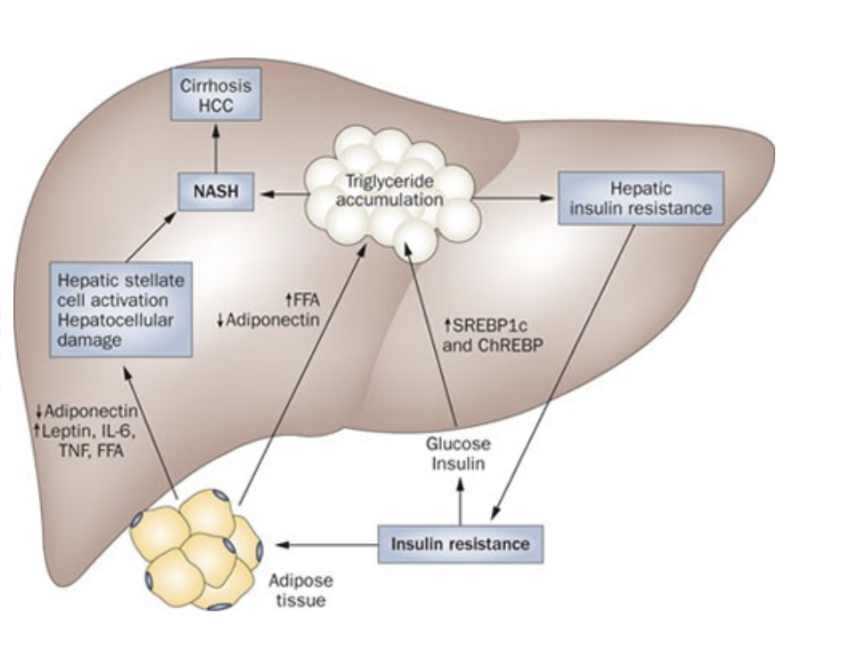
Hur uppstår fettlever och vad är steatohepatit (MASH)?
Vid steatos kommer både inflödet och hepatocellulär omsättning av fett att vara förändrat. Högt fettintag kan bidra men det är främst perifer insulinresistens som ger ökad lipolys. Hyperinsulinemi och hyperglykemi ger aktivering av SREBP och ChREBP (transkriptionsfaktorer) → ökad lipogenes och minskad betaoxidation. Hyperinsulinemi kan även minska apoB vilket ger mindre utsöndring av VLDL från levern.
En förändrad mikrobiota med mindre variation kan leda till barriärskda → minskad produktion av butyratsyra → ökad mängd sekundära gallsalter som hämmar FXR (FXR förhindrar insulinresisten, glukoneogenes och minska triglyceremi) → ökad syntes av gallsyra.
Steatosen kan utvecklas till steatohepatit (MASH/NASH) som är en inflammation pga steatosen (20%). Det finns en koppling mellan förekomst av PAMPs i levern och steatos.
Vilka faktorer bidrar till steatos?
Hos många med insulinresistens ses MASLD men inte hos alla. Det finns flera olika gener som man tror kan spela in; tex PPAR-receptorn som regleras av IRS-2 (signalväg).
Det blir en felaktig insulin- och fettmetabolism; ökad perifer lipolys, ökad TG-syntes och ökat upptag av triglycerider i levern. Mer visceralt fett och intrahepatisk korrelerar med fler fria fettsyror (FFA), ökad glukoneogenes och mer insulinresistens.
FXR kommer att stimulera insulinkänslighet, minska glukoneogenes och minska triglyceremi.
Vad är hemokromatos?
Hereditär hemokromatos är en autosomalt recessiv sjukdom med en mutation på kromosom 6 i genen som kodar för HFE. Drabbar 1/200-400 i Norden. Det finns 4 huvudtyper av hemokromatos;
1a: Homozygot C287Y (92%).
1b: Heterozygot C287Y + H63D (6%)
1c: S65C
2-4: andra mutationer
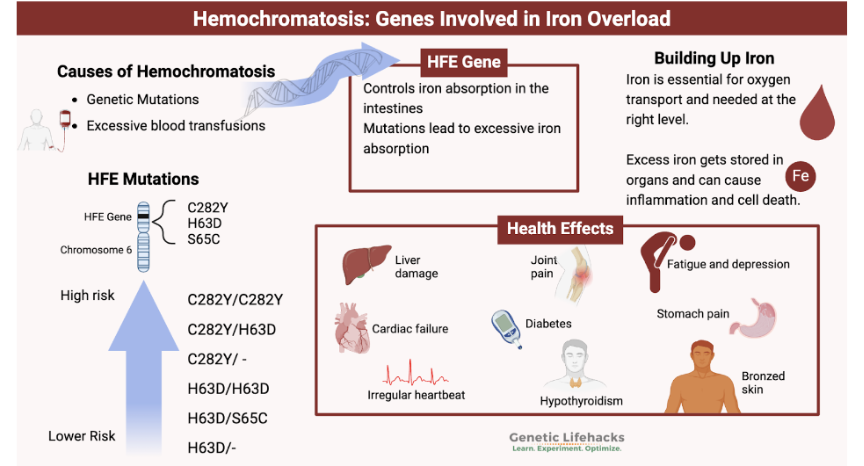
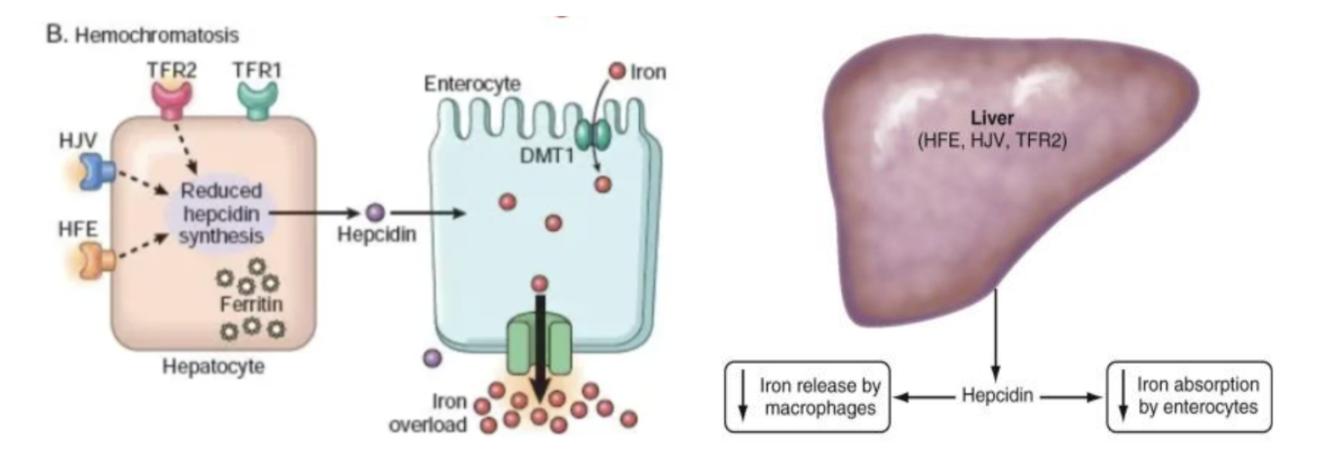
Vad är patofysiologin vid hemokromatos och vilka symtom finns?
Vid hemokromatos förekommer ett muterat HFE vilket leder till lågt hepcidin → ohämmat upptag av järn. HFE binder till TFR-2 och ökar mängden hepcidin, men denna mekanism faller bort.
Symtom/komplikationer kan vara följande;
Ledvärk
Trötthet
Grå missfärgad hud
Diabetes
Impotens
Arytmi
Cirros
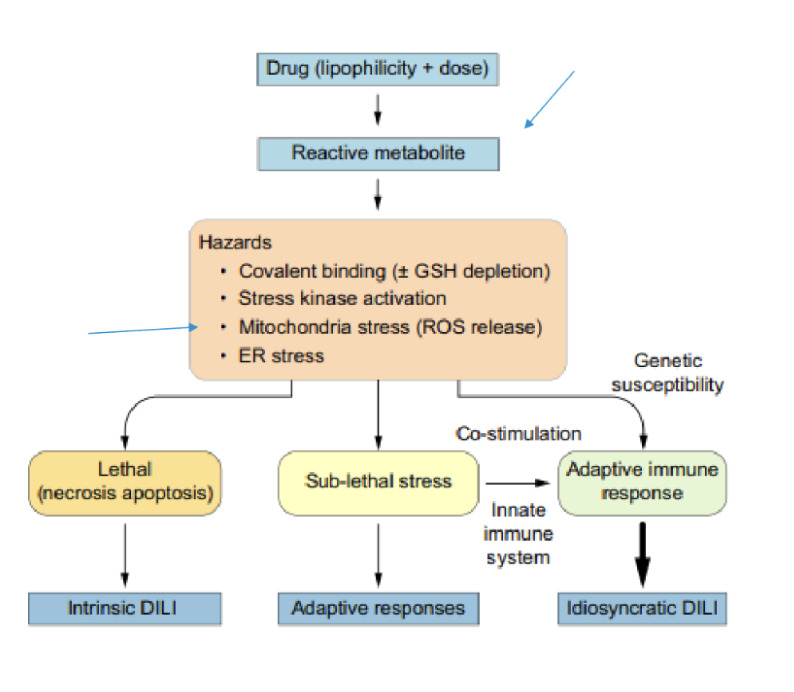
Vad är DILI och de vanligaste orsakerna?
DILI står för läkemedelsutlöst leverskada. Det är den vanligaste orsaken till akut leversvikt i Europa. 10% av de med DILI med ikterus dör. Den kan vara dosberoende eller idiosynkron (oförklarligt starkt reaktion).
De vanligaste orsakerna till DILI;
Antibiotika: amoxicillin, klavulansyra, flukloxacillin - ger kolestas.
Antiepileptiska
Statiner, infliximab, diklofenak - ger AIH liknande bild
Metotrexat - MASLD liknande bild
Örtmedicin - ger mer ven-ocklusion