Bio Humanbiologie
1/71
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced |
|---|
No study sessions yet.
72 Terms
Assimilation
Fähigkeit eines Organismus körperfremde Substanzen aufzunehmen und in körpereigene Stoffe umzuwandeln, um zu wachsen und seinen Körper zu erhalten.
Stoffwechselvorgänge, bei denen körperfremde in körpereigene Stoffe umgewandelt werden.
Die assimilierten Stoffe dienen zum Aufbau und Betrieb des Körpers.
Gruppen organischer Stoffe, auf die der Mensch angewiesen ist:
Proteine (Eiweisse): Struktur-/Funktionsproteine, im Notfall Energiereserven
Kohlenhydrate (Zuckerverb.): Energielieferanten
Lipide: Energiespeicher, Membranbestandteile
DNS (Erbsubstanz): Gene = Baupläne für Proteine
Porphyrine: grosses ringförmiges Molekül mit Zentralatom (Metall), Bsp. Häm, Chlorophyll
Im Stoffwechsel können die Stoffgruppen zum Teil ineinander umgebaut werden.
Stoffwechselprozesse werden von Hormonen und Enzymen gesteuert.
Nicht alle Vertreter der Stoffgruppen können aus anderen Gruppen entstehen
Hälfte der 20 Aminosäuren essentiell = können nicht selber synthetisiert werden
Ungesättigte Fettsäuren (eine oder mehr Doppelbindungen) sind essentiell
Spurelemente wie Vitamine (benötigt als Katalysator für Stoffwechselprozesse)
Kohlenhydrate
Funktion:
Wichtigste Energiequelle
Dienen als Reservestoffe (Glykogen, bei Pflanzen: Stärke)
Stützsubstanzen (Cellulose)
Zur Biosynthese vieler Verbindungen verwendet: Ribose (wichtig für Nucleinsäure), Glycoproteine, Lipide, nicht essentielle Aminosäuren
Kohlenhydrate-Stoffkreislauf:

Lipide
Funktion:
Speicher-/ Depotfett: Energiespeicher, 15-25% des Körpergewichts, fähig 40 Tage ohne Nahrungszufuhr davon zu zehren
Isolierfett: schützt vor Körperwärmeverlust (weil schlechter Wärmeleiter)
Baufett: mechanischer Schutz als druckelastisches Fettpolster (Fusssohle, Gelenke), dient als Organlager (unter Augapfel); Baufett bei Nahrungsmangel als letzte Reserve angezapft (-> tiefe eingefallene Augen / Wangen bei Hungeropfer)
Strukturbausteine: Grundstruktur zellulärer Membranen (Lipiddoppelschicht)
Synthesevorstufe
Lösungsmittel für hydrophobe Vitamine (E, D, K, A)
Lipid-Stoffkreislauf:
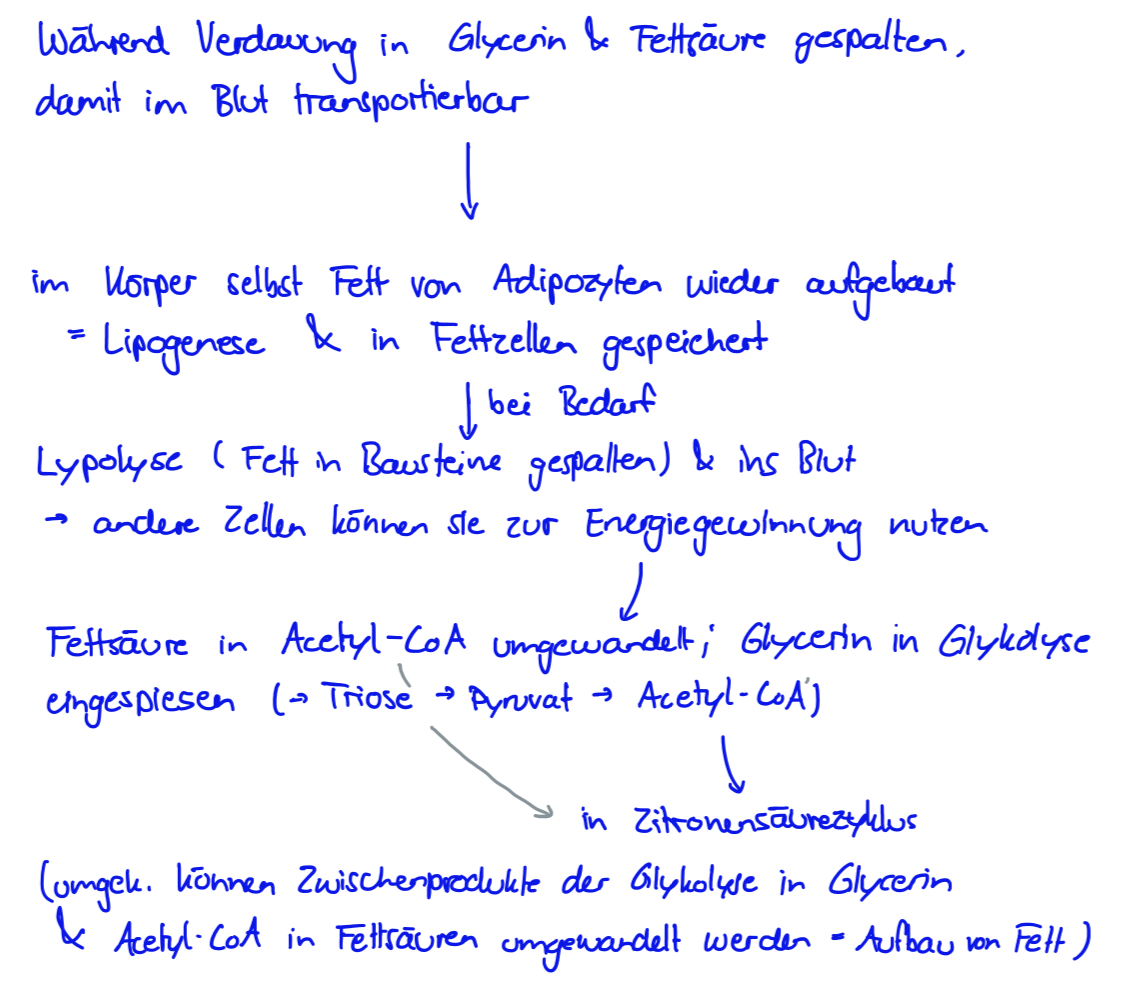
Proteine
Funktion:
Im Darm von Proteasen in Bestandteile = Aminosäuren gespalten, diese können dann zum Aufbau neuer Proteine verwendet werden.
Verantwortlich für Form/ Aufbau der Zellen, biochem. Prozesse des Stoffwechsels
Funktionieren als Enzyme, Transportmoleküle, Bausteine der Membran
-> Strukturproteine, Transportproteine (Hämoglobin), Immunproteine, Hormonproteine
Protein-Stoffkreislauf:
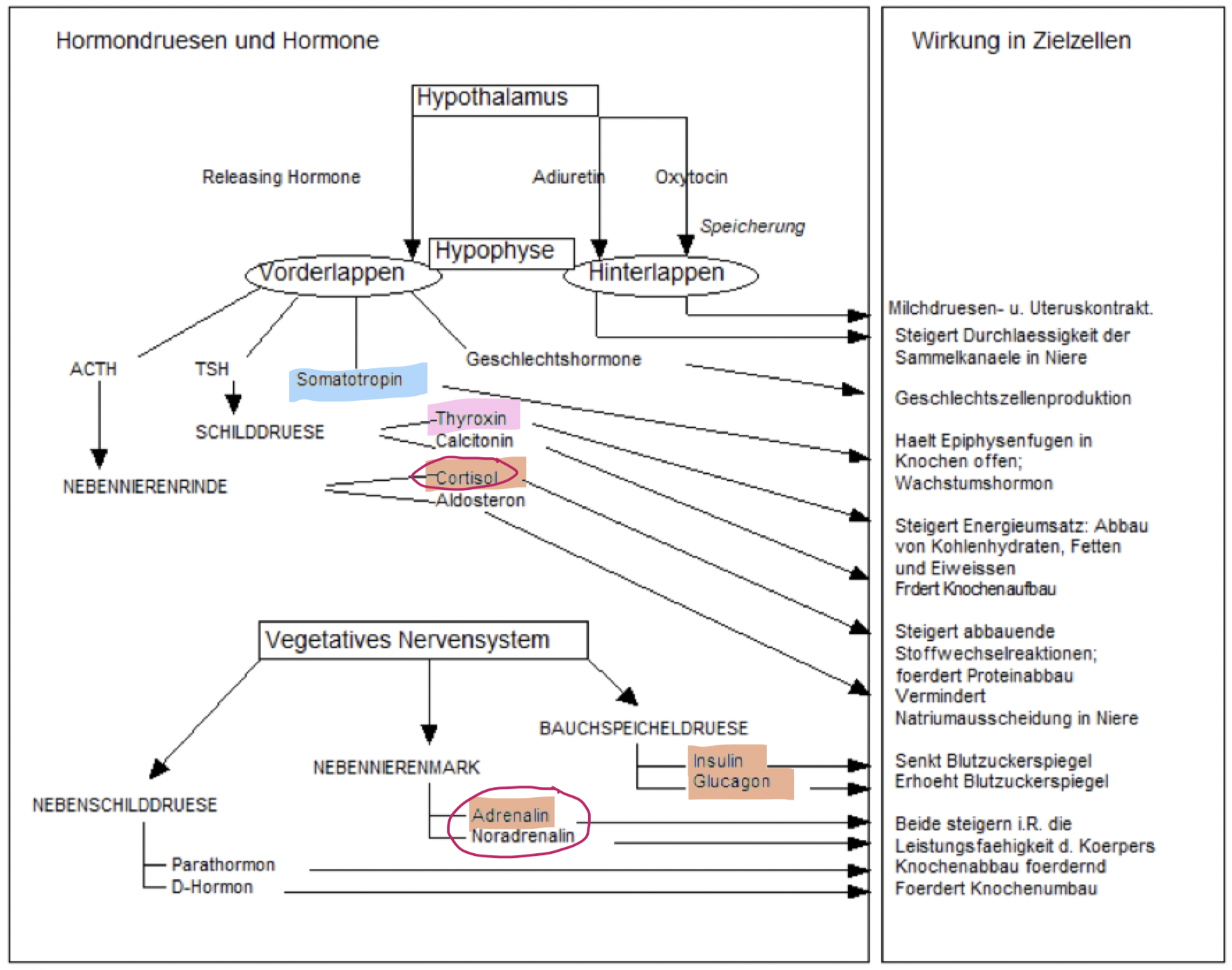
Wirkungsmechanismen von Hormonen
Alle Stoffwechselreaktionen durch Enzyme katalysiert und ausgelöst / Voraussetzung für Ablauf = Vorhandensein eines aktiven Enzyms für Reaktion
Hormone = Botenstoffe über Blutkreislauf (deswegen hormonproduzierende Zellen/Gewebe = endokrine Drüsen) an alle Organe & Gewebe transportiert (langsamer als Nervenzellensignale, aber längere Wirkung)
Zelle mit Rezeptor für das Hormonmolekül = Zielzelle -> Schlüssel-Schloss-Prinzip -> Hormonwirkung eingeleitet
Hormon- & Nervensystem regulieren miteinander Körperfunktionen
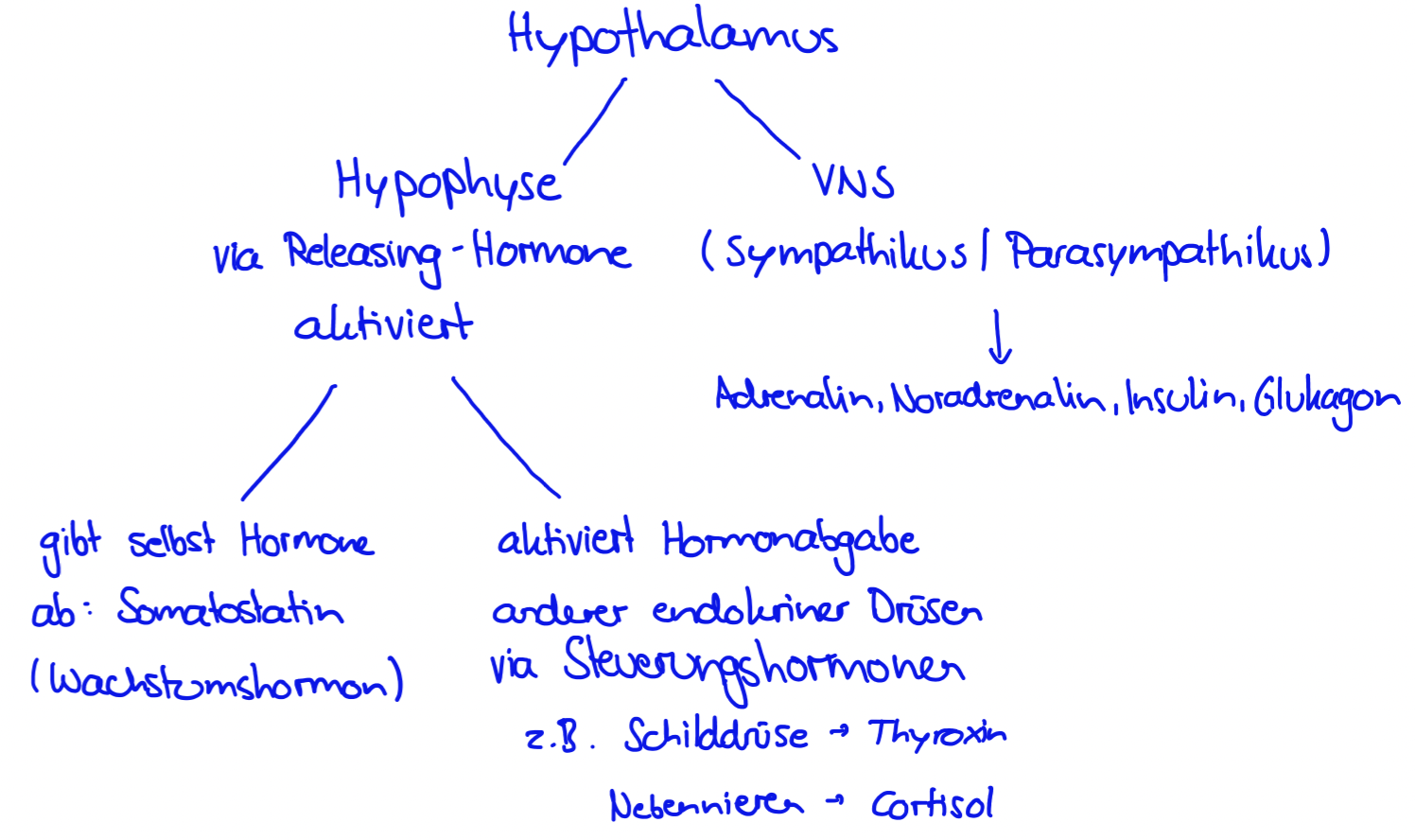
Bindeglied: Hypothalamus
Hypothalamus steuert Hormonproduktion auf 2 Wege:
Hypothalamus-VNS-System
Hypothalamus-Hypophyse-System
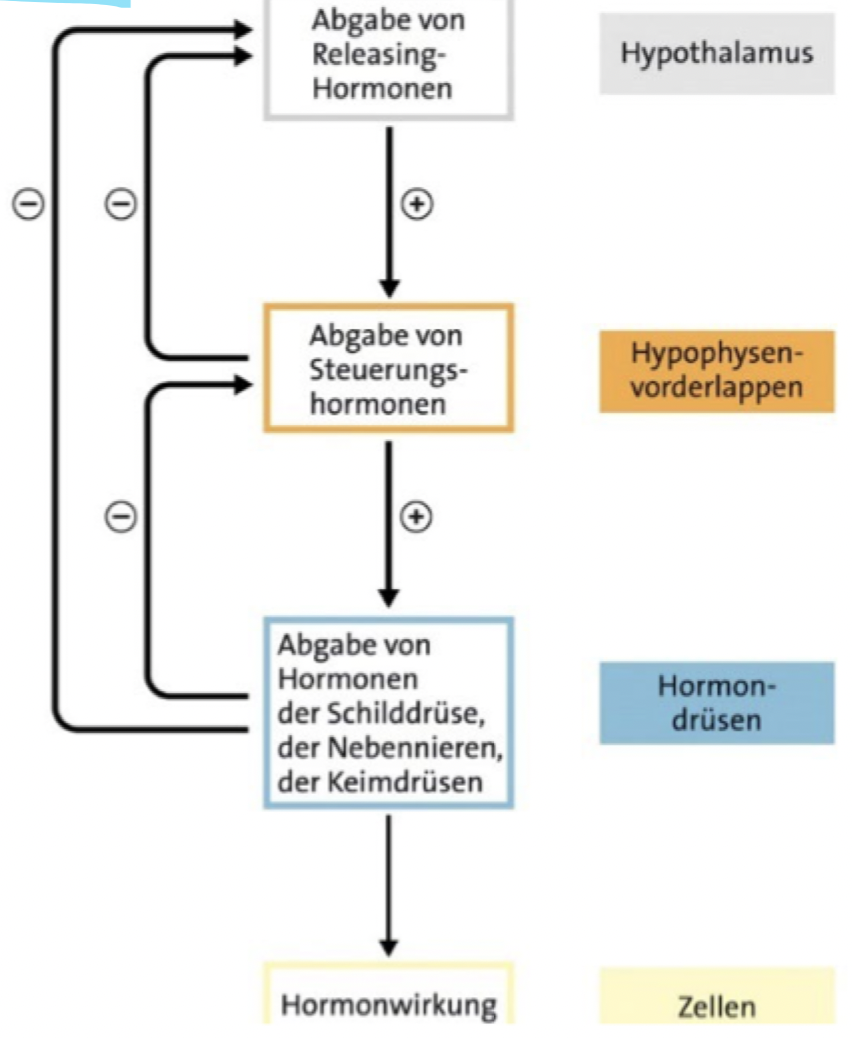
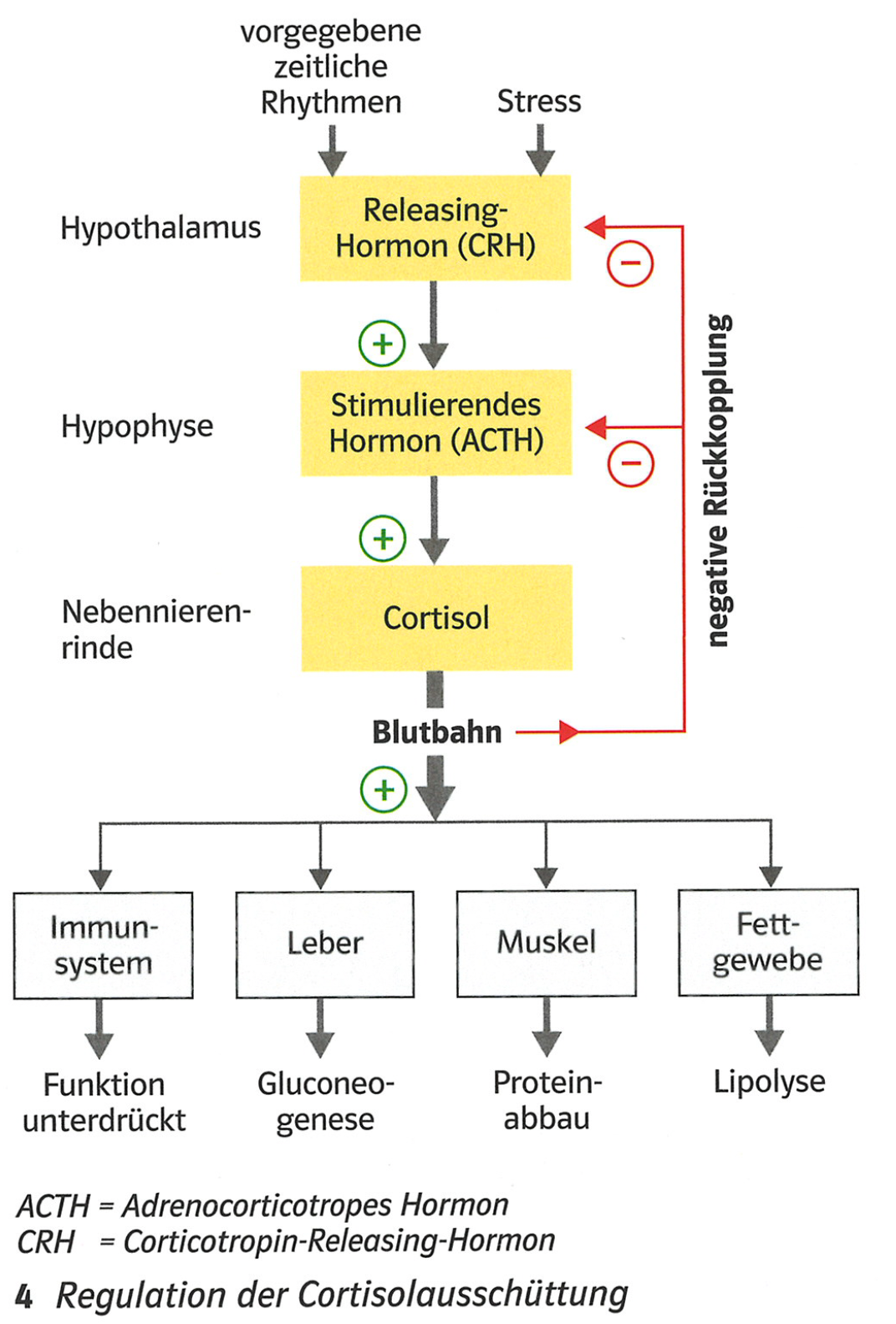
Regulation der Hormonabgabe: Prinzip der negativen Rückkopplung
Erhöhte Konzentration an Steuerungshormonen (der Hypophyse) wirkt sich negativ auf die Abgabe von Releasing-Hormone (des Hypothalamus) aus
Erhöhte Konzentration an Hormonen der endokrinen Drüsen wirkt sich negativ auf die Abgabe von Steuerungs- & Releasing-Hormone aus
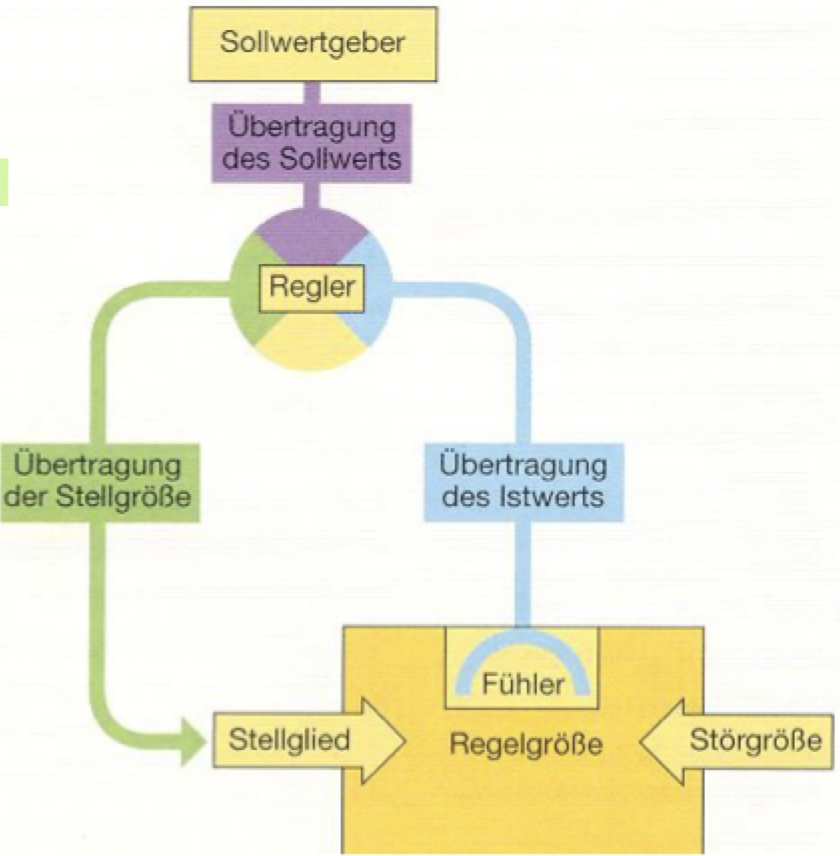
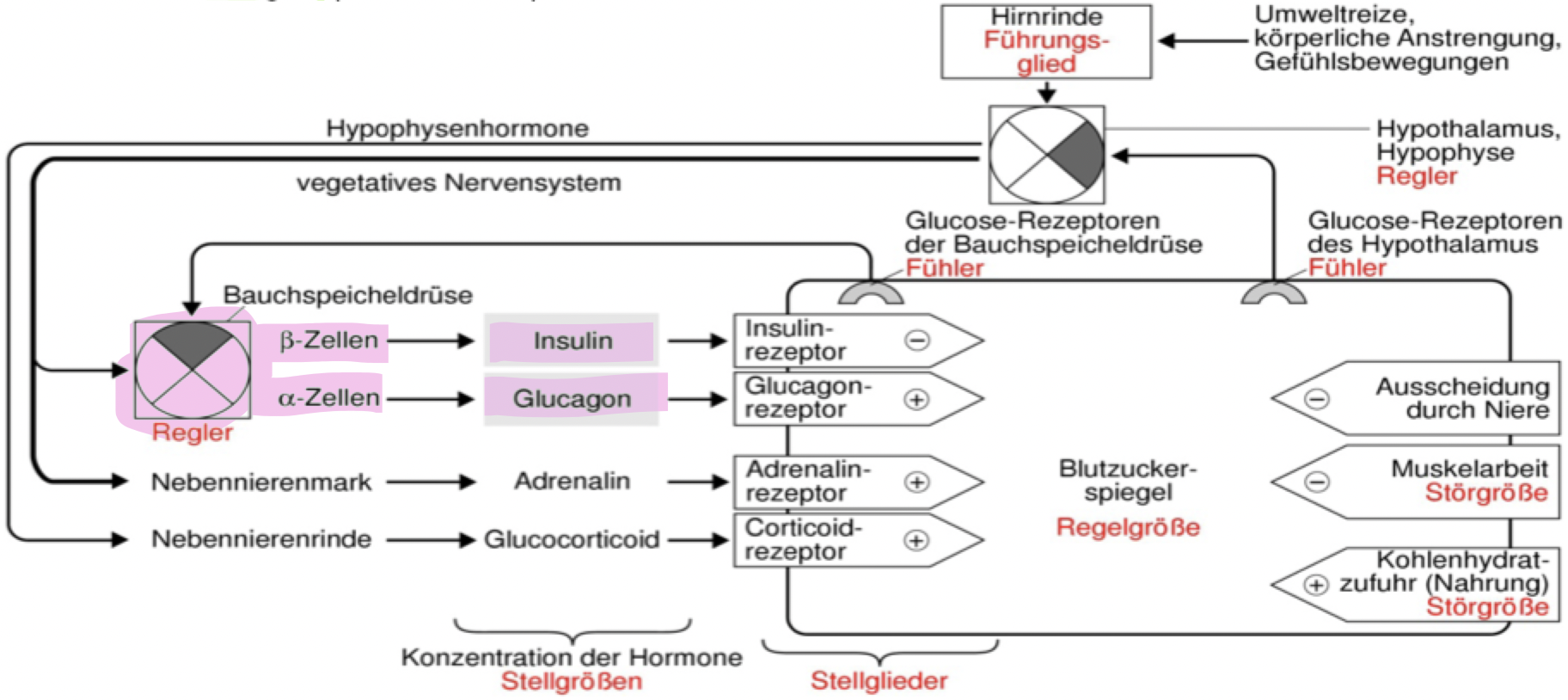
Regelkreise
(meist mehrere miteinander verknüpft)
Konzentration aller vorhandenen Stoffe gemessen und mit Referenzdaten verglichen -> ermöglichen Konstanthaltung / Anpassung von Grössen an momentane Situation:
Zu regelnde Grösse von Rezeptoren an ein Regulationszentrum (Regler) gemeldet
Dieser Istwert wird mit Sollwert verglichen
Bei Abweichung wird über ein Stellglied die Regelgrösse so verändert, dass sie dem Sollwert entspricht (Prinzip der negativen Rückkopplung)
Bsp. Blutzucker
Mechanismen der Hormonwirkung
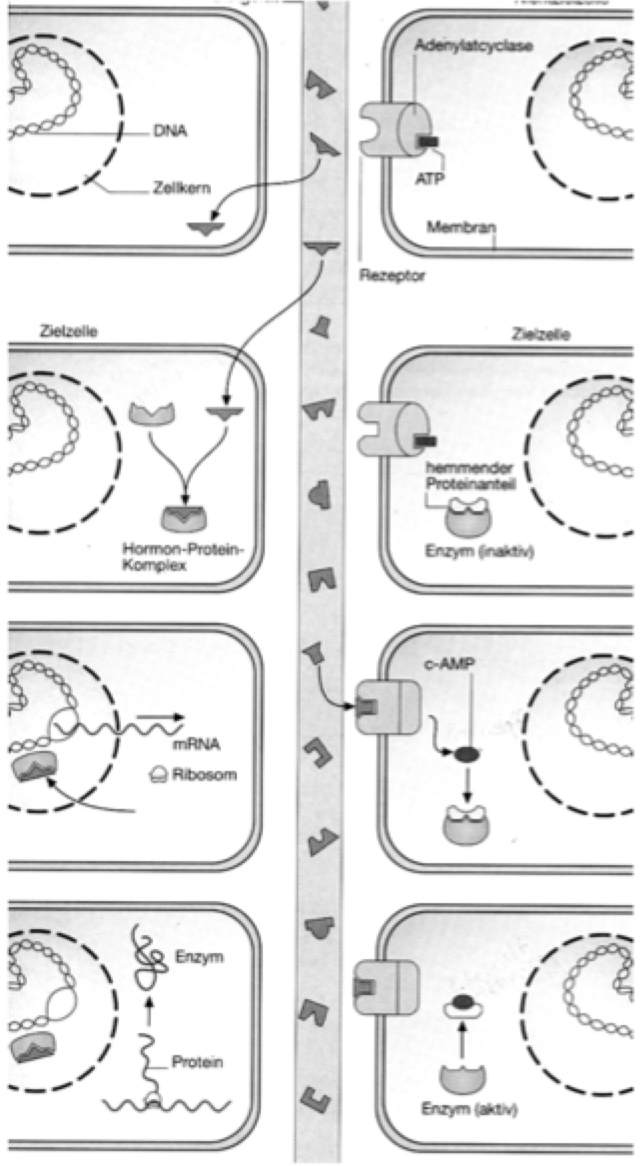
Mechanismus 1: Lipophile Hormone
Produktion in endokrinen Zellen -> ins Blut, 90% an Transportproteine gebunden (in dieser Form nicht aktiv -> im Blut zirkulierende Hormonreserve), 10% in freier Form aktiv -> diese durchdringen Zellmembran -> bilden mit bestimmten Rezeptor einen Hormon-Protein-Komplex -> dieser Komplex dringt in den Zellkern, bindet an spezifische Stellen an DNS und aktiviert ein Gen, wodurch ein entsprechendes Enzym neu gebildet wird
-> Enzym neu gebildet, durch Aktivierung der DNA
[Schilddrüsenhormon Thyroxin, Geschlechtshormone Östrogen & Testosteron]
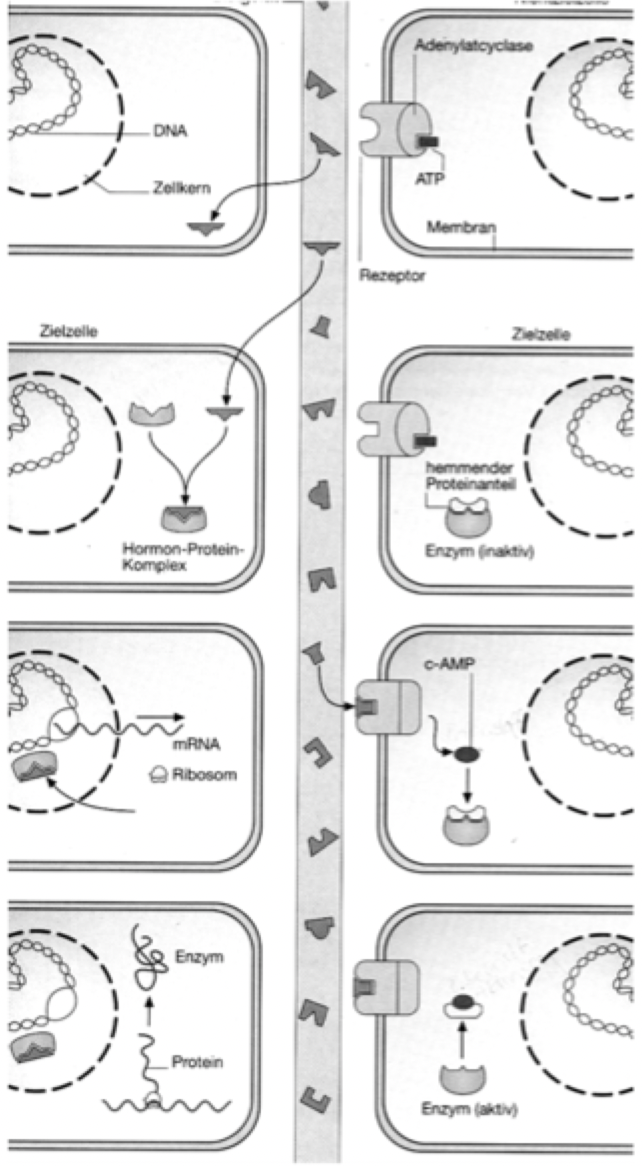
Mechanismen der Hormonwirkung
Mechanismus 2: Hydrophile Hormone
Werden in Vesikeln der endokrinen Zellen gespeichert und bei Bedarf ins Blut abgegeben -> werden frei im Blut transportiert -> Diese Hormone können die Zellmembran nicht passieren = docken an Membranrezeptor (Enzym Adenylatcyclase aktiviert)-> im Zellinneren wird eine Signalkette ausgelöst (ATP vom Adenylatcyclase wird zu cAMP (Adenosin-Monophosphat), dieses aktiviert als second messenger das Enzym, indem es an den hemmenden Proteinanteil bindet), an deren Ende ein inaktives Enzym aktiviert wird -> dieses löst eine zellspezifische Reaktion aus
-> Kaskade ausgelöst, Blockade von Enzym gelöst = vorhandenes Enzym in inaktivem Modus aktiviert
[Blutzuckerregulierende Hormone Insulin & Glukagon, Adrenalin/ Noradrenalin]
Hormone ->
Riesenwuchs
Hyper-/Hypothyreose
Blutzuckerregulation
Stress
Hormonell bedingte Krankheiten
1.1 Hypothyreose
Schilddrüsen-Unterfunktion
Hypo = zu wenig
Erniedrigter Stoffwechsel
Langsame Reaktion, geringe Leistungsfähigkeit
Fettansatz, schwammige Haut
Kretinismus = angeborenen Hypothyreose mit irreversiblen Hirnschäden und mentaler Retardierung (= verzögerte physische & psychische Entwicklung): Kleinwuchs, Schwachsinn (Gehirnwachstum eingeschränkt)

Hormonell bedingte Krankheiten
1.2 Hyperthyreose
Schilddrüsen-Überfunktion
Hyper = zu viel
Verstärkter Stoffwechsel, Gewichtsverlust, Schwitzen, Nervosität
Quellaugen, Kropfbildung möglich
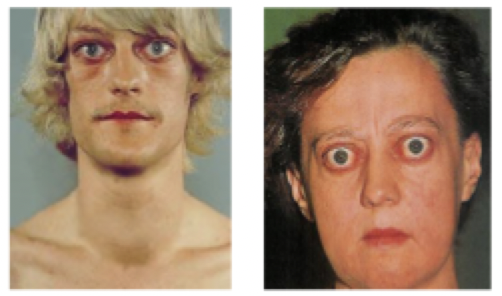
Basedowsche Krankheit
Als Morbus Basedow wird eine Autoimmunthyreopathie (chronisch entzündliche Schilddrüsenerkrankung) bezeichnet, die zu einer Hyperthyreose führt und mit der klassischen Trias aus Struma, Exophthalmus (Quellaugen) und Tachykardie vergesellschaftet ist.
Hormonell bedingte Krankheiten
2.1 Hypophysärer Riesenwuchs
2.2 Akromegalie
Überproduktion des Wachstumshormons Somatotropin
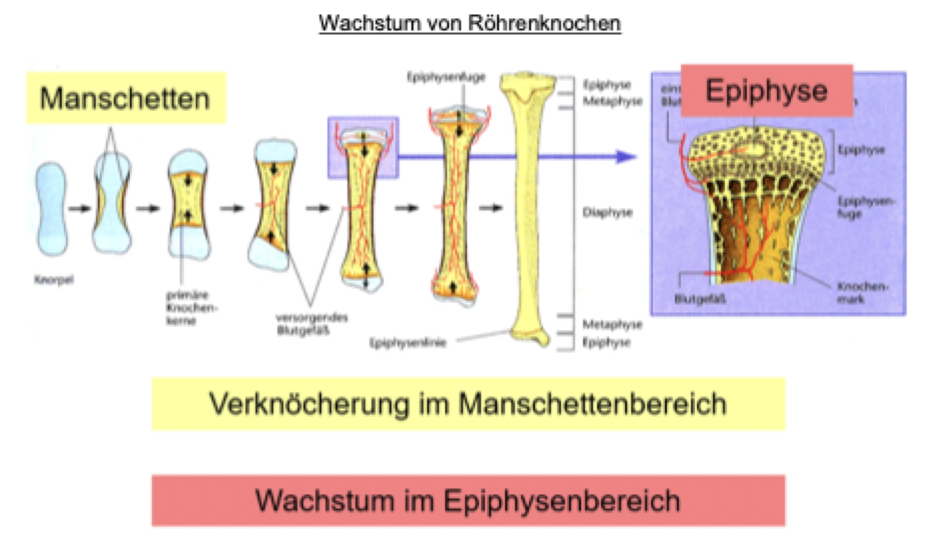
In Wachstumsphase: Epiphysenfugen bleiben offen
Verstärktes Wachstum der Knochen (Länge & Dicke) (Muskel-, Fettgewebe & Eingeweide wachsen entsprechend)
Riesenwuchs
Vor Abschluss des Längenwachstums kommt es zum sog. Gigantismus bzw. hypophysären Riesenwuchs.
Im Erwachsenenalter: Akromegalie (akro = äusserst)
2.1 Riesenwuchs
2x so grosse Organe (nur Gehirn normal gross - nur Knochen rundherum dick gewachsen = nicht mehr Platz)
grosse Muskeln aber zu viel Salz darin -> Muskeln schwellen an = grösser aber nicht stärker
Manchmal wachsen Knochen auf einer Seite schneller -> krumm -> Muskeln hängen wie Gummibänder dazwischen und sind schwach
Bei Nerven: Myelinhülle angeschwollen -> Signale schlechter/ nicht weitergeleitet (saltatorische Weiterleitung beeinträchtigt / Schnürring von Hüllzelle verdeckt)
2.2 Akromegalie
Man wird nicht mehr grösser, Knochen aber immer breiter, auch Weichgewebe expandieren, auch Zunge
Stimme: Stimmbänder dicker -> schwingen langsamer -> tiefere Stimme
Nerven: Kompression/Quetschen der Nerven zw. Knochen -> Taubheit, Schwäche
Herz: linker Ventrikel wird immer grösser, damit der grosse Körper mit genug Blut versorgt werden kann, wird dadurch aber immer steifer, kann sich nicht schnell genug füllen/ quetschen/ entspannen = Körper nicht ausreichend versorgt
Atmung: Knorpel zw. Rippen wachsen weiter -> Brustkorb wird weiter/breiter -> mehr Platz -> 2x so grosse Lungen -> Zwerchfell gespannt, senkt sich zu wenig; durch Somatotropin CO2 Signale schwächer -> kein Signal, dass mehr O2 benötigt
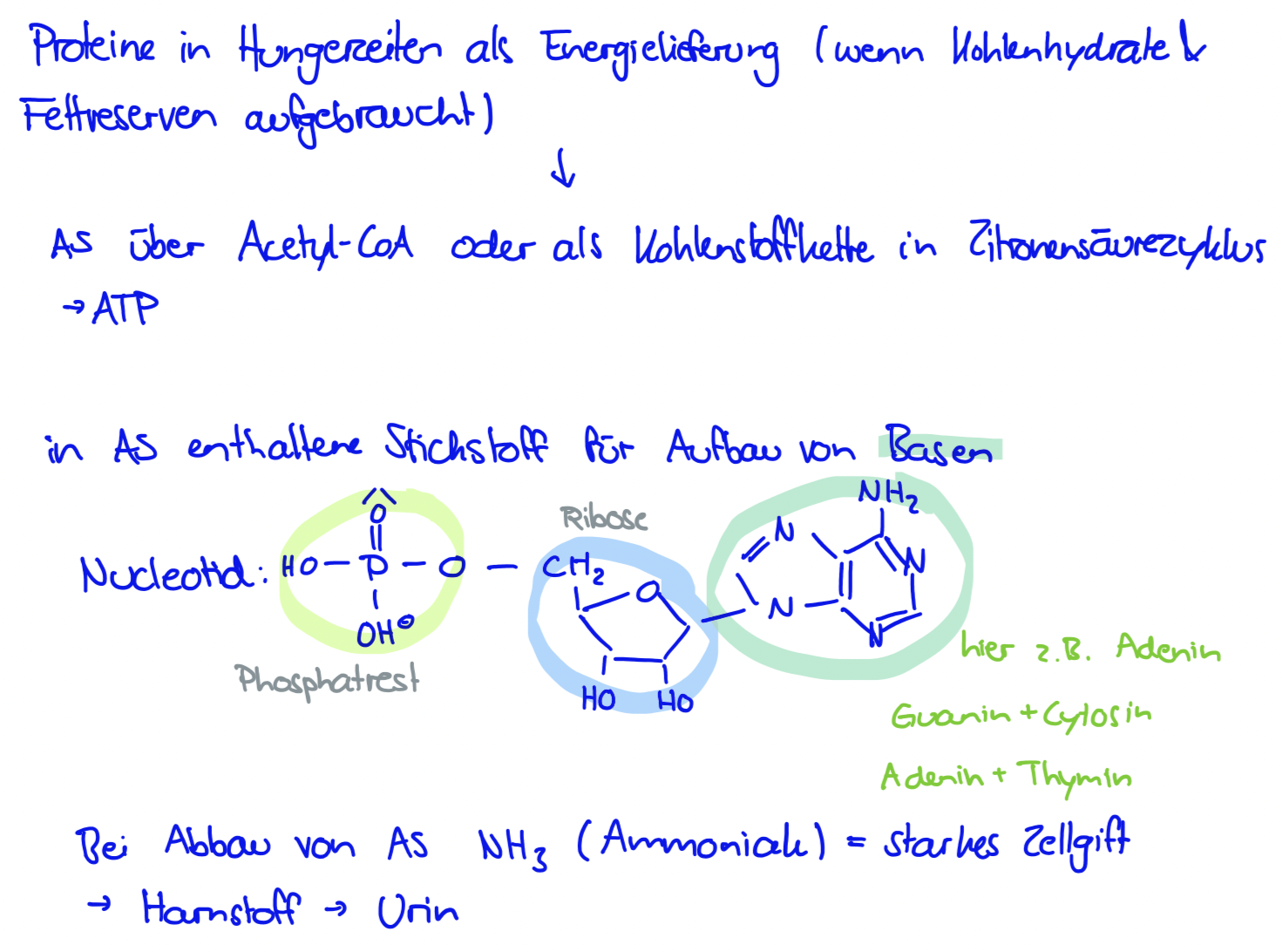
Blutzuckerregulation & Diabetes
Pankreas (Bauchspeicheldrüse = Verdauungsdrüse) produziert Verdauungsenzyme, die in Zwölffingerdarm sekretiert werden
Erzeugt in Langerhans-Inseln (spezieller Gewebebereich) Insulin (von Beta Zellen) & Glukagon (von Alpha Zellen), die direkt ins Blut abgeben werden und die Zuckerkonzentration des Blutes regeln
Blutzuckerregulation, Regelkreis
Adrenalin nicht über Bauchspeicheldrüse geregelt
Insulin/Glukagon/Adrenalin über vegetatives NS gesteuert -> rasch, kurzfristig wirksam
Glucocorticoid (Cortisol) via Hypophysenhormon gesteuert -> langsam, langfristig wirksam
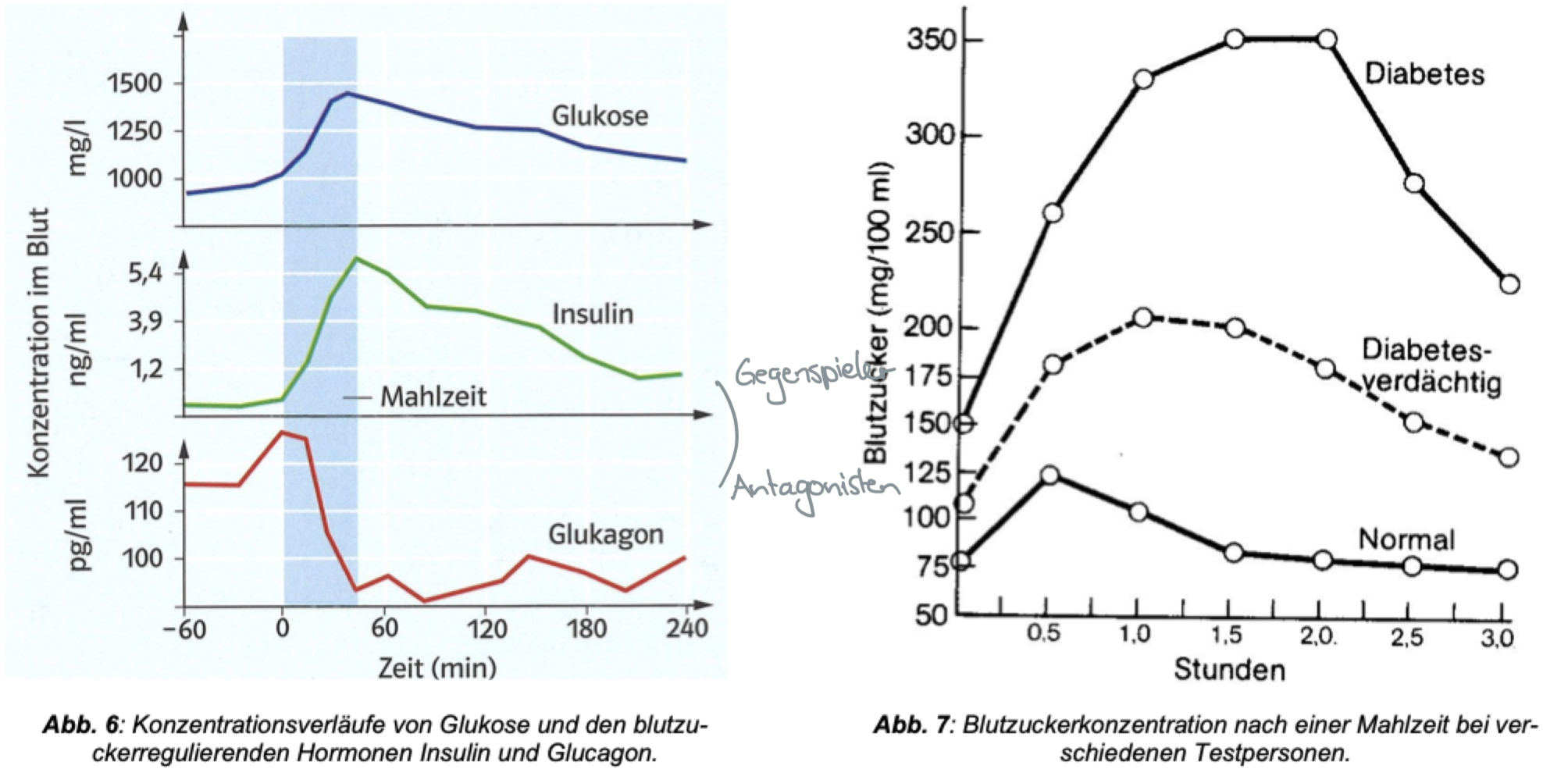
Diabetes mellitus = Insulinmangel
Liegt vor, wenn bei nüchternen Menschen Wert von 120 mg Glucose/100ml Blut überschritten
Gefahr: diabetisches Koma
Unbehandelte: scheiden grosse Mengen Urin aus, sind stets durstig (wegen hoher Glukose-Konz. Im Blut (weil keine Aufnahme in die Zellen) tritt Wasser osmotisch aus der Zwischenzellflüssigkeit ins Blut)
Insulin: ausgeschüttet wenn Zucker im Blut -> Aufnahme von Zucker in die Zellen
Glukagon: ausgeschüttet wenn E benötigt -> Freisetzung von Zucker aus den Reserven
Abmagerung: Protein- & Fettabbau (Glukose für Energiegewinn fehlt in Zelle)
Diabetes Typ I
Jugenddiabetes
Absoluter Insulinmangel
Autoimmunerkrankung mit Antikörperbildung gegen die Beta Zellen -> Zerstörung -> Ausfall der Insulinproduktion
Beginn der Erkrankung rasch (wenn >80% zerstört)
Trotz ausreichend hohem BZS, für Zellen nicht genug Glucose -> ungebremster Abbau von Fetten -> Überflutung mit Abbauprodukten der Fettsäuren -> Koma
Proteinsynthese weniger angeregt = Proteinabbau überwiegt = Gewichtsabnahme
Therapie: Insulininjektionen
Diabetes Typ II
Erwachsenen/Altersdiabetes
Relativer Insulinmangel (90% der Diabetiker)
Abnehmende Reaktion des Zielgewebes auf Insulin, trotz gesteigerter Insulinausschüttung dauerhaft erhöhter BZS
Ursache: mangelnde / nicht funktionierende Insulinrezeptoren -> im Verlauf Insulinproduktion eingestellt
Ursache: Übergewicht, Bewegungsmangel
Glukose
Ausgangsstoff für Synthese von ATP/ körpereigenen Stoffen -> Energieversorgung
Glukosekonzentration (60-160 mg/100ml) beeinflusst durch Nahrung, situationsbedingt durch Stress, körperliche Belastung
Insulin
Senkt BZS
Von Beta Zellen der Langerhans-Inseln
Bei steigendem BZS ausgeschüttet
Wirkt in Muskel- & Fettgewebe: Glukose Carrier werden aus Zellinnerem in Zellmembran verlagert = Glukose Aufnahme gefördert
Muskeln: Speicherung der Glukose als Glykogen; Proteinsynthese gefördert
Fettgewebe & Leber: Fettensynthese angeregt, Fettspaltung gehemmt, Speicherung als Glykogen (Leber = Glukosestoffwechselzentrum, Pufferwirkung für BZS)
Energiespeicherung (als einziges BZS senkend)
Glukagon
Erhöht BZS
Von Alpha Zellen der Langerhans-Inseln
Hemmt Bildung von Glykogen
Neubildung Glukose aus C-Gerüsten von Aminosäuren
Glykogenabbau in Leber & Abgabe Glukose ins Blut
Energiebereitstellung (wie Adrenalin & Glucocorticoid)
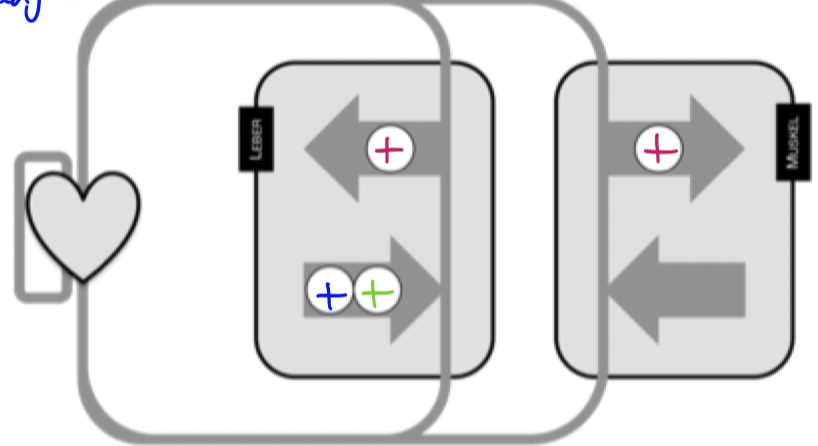
Glukoseströme
Insulin
Glukagon
Glucocorticoide
Glukose & Glykogen werden für die Energiebereitstellung (ATP) gebraucht
Muskeln brauchen viel E = geben es nicht ab, sondern verbrauchen es
Stressreaktionen: Reihe physiologischer Mechanismen, um Situationen aussergewöhnlicher körperl. / psych. Anforderungen zu überstehen, indem die körperliche und geistige Leistungsfähigkeit erhöht wird
Stressoren = Bedingungen, die Stress auslösen -> fight or flight reaction oder allg. Anpassungssyndrom
Stressreaktion über vegetatives Nervensystem (Sympathicus) eingeleitet und durch Hormone der Nebenniere ergänzt & verlängert
Bis Cortisol zum Einsatz kommt, dauert es länger (falls überhaupt, wenn die Reaktion mit Adrenalin nicht schon durch negative Rückkopplung abgestellt wurde)
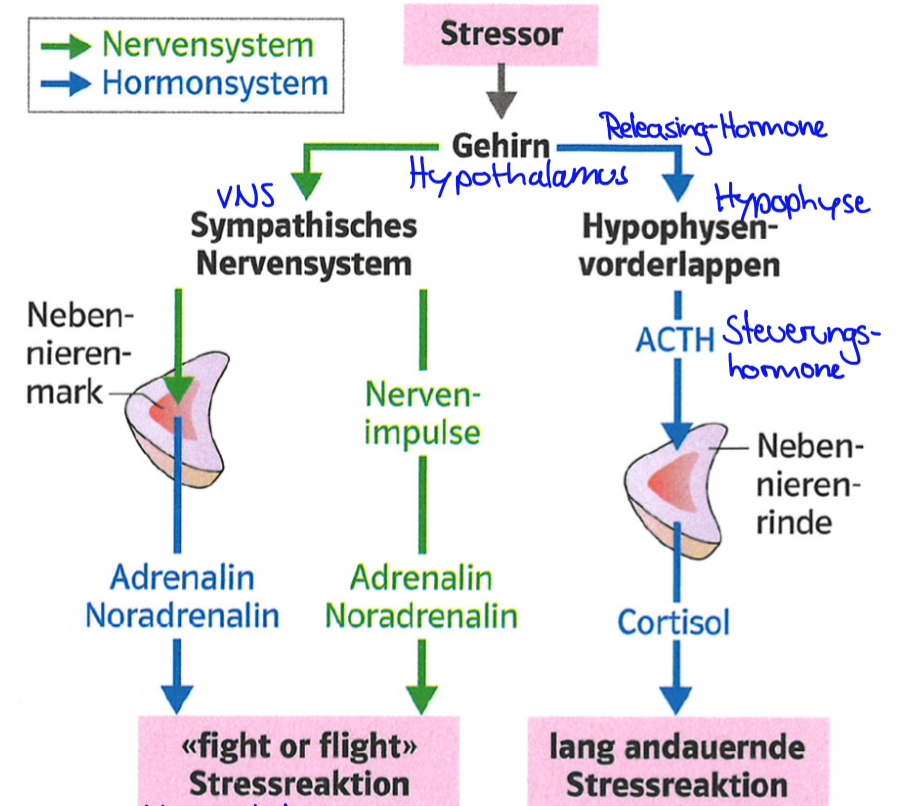
Stressreaktionen Kurzzeitstress
Eustress (positive Stressform)
dienen zur Erhaltung & Verbesserung körperlicher & geistiger Leistungsfähigkeit
im Anschluss körperl. Wohlbefinden & Motivation
Stressreaktion ausgelöst durch Adrenalin & Noradrenalin:
Leber: Glykogenolyse & Gluconeogenese (=>Glukose)
Fettgewebe: Lipolyse -> Acetyl-CoA -> ATP
Versorgung mit Glukose & O2 erhöht:
Herz: Schlagfrequenz & Kontraktionskraft erhöht
Lunge: Atemfrequenz steigt
Blutgefässe zu Herz, Lunge, Gehirn, Skelettmuskeln erweitert
Blutgefässe im Verdauungstrakt kontrahiert
Stressreaktionen Langzeitstress
Distress (negative Stressform), v.a. bei Stressreaktionen ohne Beteiligung der Muskulatur & lang anhaltendem Langzeitstress
Anfangs (Tage - Wochen) ist Langzeitstress (allg. Anpassungssyndrom) noch nicht Distress
Länger anhaltender Langzeitstress ist die Ursache für Herz-Kreislauf-Erkrankungen, Schlafstörungen, psychische Störungen…
Stressreaktion ausgelöst durch das Glucocorticoid Cortisol (wirkt langsamer & länger auf BZS als Adrenalin):
Leber: Glykogenolyse & Gluconeogenese (=>Glukose)
Fettgewebe: Lipolyse -> Acetyl-CoA -> ATP
Negative Auswirkungen
Freie Fettsäuren (aus Lipolyse) begünstigen Diabetes II
Bluthochdruck -> Infarkt-Risiko
Muskeln: Proteinabbau (Aus AS Kohlenhydratgerüste & Acetyl-CoA -> ATP
Hemmung Immunsystem & Entzündungsreaktionen
Depressionen (durch Veränderungen im Gehirn (im Limbischen System - wichtig für Entstehung Gefühle, Lernen & Gedächtnis) = Länge der Dendriten & Zahl der Synapsen nehmen ab = Informationsaustausch zwischen Neuronen ist beeinträchtigt -> emotionale Störungen (mit Antidepressiva gehen diese Strukturveränderungen wieder zurück)
Schlafstörungen
Regulation normalerweise mit negativer Rückkopplung, funktioniert bei langanhaltendem Langzeitstress aber nicht mehr -> dauerhaft erhöhtes Cortisol
Auswirkungen durch Trauma bedingten Stress
Trauma kann vererbt werden (auch auf Urenkel)
Hippocampus - Veränderung im Erbgut (Gen(schalter), das Stressreaktion beeinflusst, viel zu stark aktiviert -> Cortisol hat grössere Wirkung
Traumamaus: riskieren viel (Schwierigkeiten Risiken einzuschätzen), geben schneller auf (kein Kampfgeist)
Energiestoffwechsel - Zellatmung
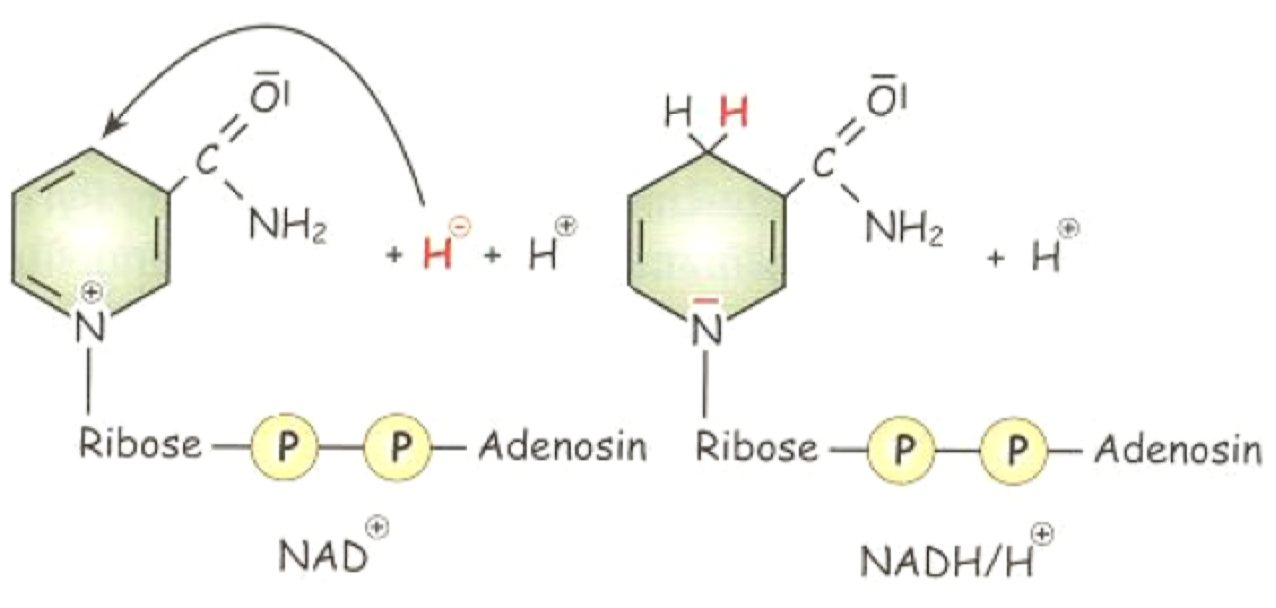
Zellatmung findet durch Enzyme kontrolliert in mehreren chem. Reaktionen nacheinander statt (= E wird nicht explosionsartig frei) Redoxreaktion:
Glucose -> Kohlendioxid oxidiert (Glycolyse, Citratzyklus) [Oxidation = Elektronenabgabe: 2e- & 2H+ (=2H) abgegeben]
e- und H+ werden auf einem Trägermolekül zwischengespeichert: NAD+ wird reduziert
NAD+ + 2e- + 2H+ -> NADH+H+
An anderer Stelle werden e- und Protonen wieder abgegeben: NADH/H+ wird oxidiert
NADH+H+ -> NAD+ + 2e- + 2H+
O2 -> H2O reduziert (Endoxidation) [Reduktion = Elektronenaufnahme: 2e- & 2H+ (=2H) aufgenommen]
(NAD+ und NADH sind Coenzyme, da sie nur in einem Komplex mit einem Enzym wirksam sind; um zu verdeutlichen, dass sie in der Reaktion verändert werden, werden sie als Cosubstrate bezeichnet)
Redoxpotential
Bezeichnet die Leichtigkeit der Abgabe resp. Aufnahme der e- eines Moleküls; je negativer, umso einfacher werden e- abgegeben; Übertragung erfolgt zum Partner mit positiveren Redoxpotential
Energiestoffwechsel - Energiebereitstellung
Kohlenhydrate = 1. Instanz für E
Fette = 2.
Proteine = 3.
Glukoseabbau = exergonische Reaktion, die E freiwerden lässt
diese E wird für nicht freiwillig ablaufende endergonische Reaktionen gebraucht -> Enzyme müssen dafür die energetische Barriere senken
Wichtigste endergonische Reaktion: Bildung ATP (Adenosintriphosphat) aus ADP (Adenosindiphosphat) + P (Phosphat)
Durch exergonische Umkehrreaktion von ATP + H2O -> ADP + P wird E für Körpervorgänge und Muskelkontraktionen frei
ATP-Vorrat: 80g (in etwa 1.5 min verbraucht)
ATP täglich 1000x verwendet & neu gebildet
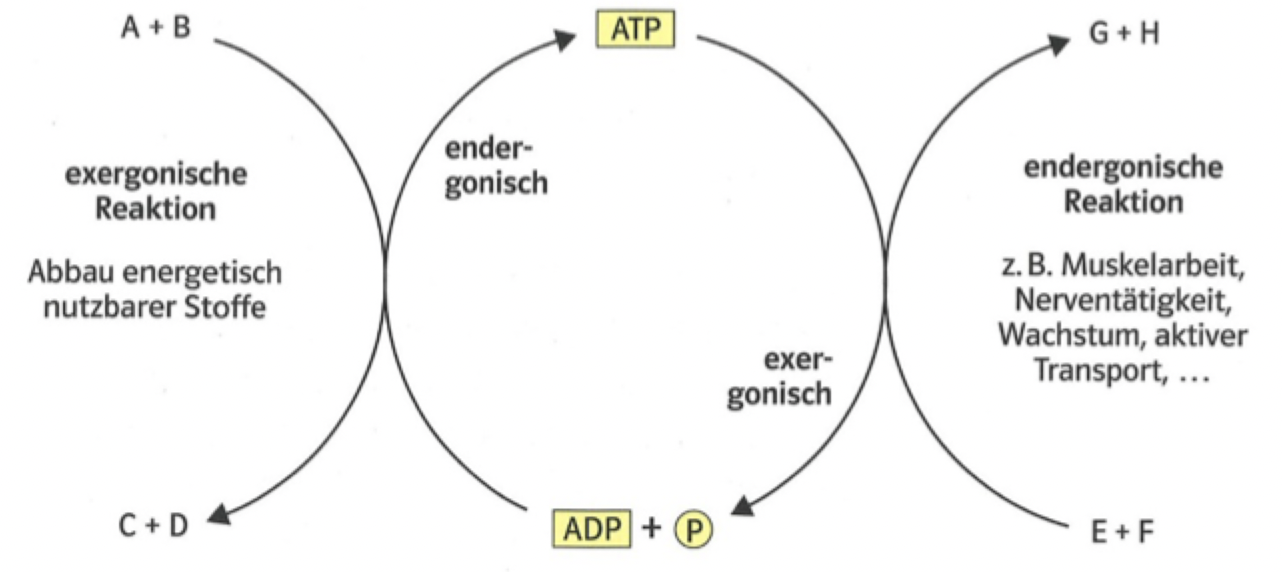
Energiestoffwechsel - Energiebereitstellung - energetische Kopplung
Exergonische und endergonische Prozesse sind so gekoppelt, dass nach dem Abbau eines Stoffes ein neuer synthetisiert werden kann
Exerg. Nährstoffabbau -> enderg. ATP Bildung -> exerg. ATP Abbau -> enderg. Abläufe in Muskeln, Nervenzentrum & Stoffwechselreaktionen
Durch exerg. Reaktionen wird mehr E frei als durch enderg. Gebunden wird -> Differenz = thermische E -> Erwärmung Organismus (beschleunigt Stoffwechselreaktionen)/ Wärmeabgabe
ATP Bilanz der Zellatmung
ATP = sehr energiereiche Verbindung, muss ständig regeneriert werden, dessen Herstellung (P an ADP angekoppeln) mit viel Energieaufwand verbunden; E durch Kette von Redoxreaktionen bereitgestellt (H -> H+ + e-) und nachfolgende Wiedervereinigung (H mit O2 zu H2O oxidiert, dazu sind H+ und e- zeitweilig durch innere Mitochondrienmembran getrennt = kontrollierte Knallgasreaktion)
In Glykolyse und Zitronensäurezyklus (Citrat-, Tricarbon-, Krebszyklus) H in chem Reaktion freigesetzt & eingesammelt
H-Atome werden jeweils von einem NAD+ (Nicotinamid-Adenin-Dinucleotid, NAD+ +2H -> NADH + H+) und einem FAD (Flavin-Adenin-Dinucleotid, FAD + 2H -> FADH2) gebunden
Diese Trägermoleküle bringen die H zur Endoxidation an die innere Mitochondrienmembran, wo Ladungstrennung geschieht
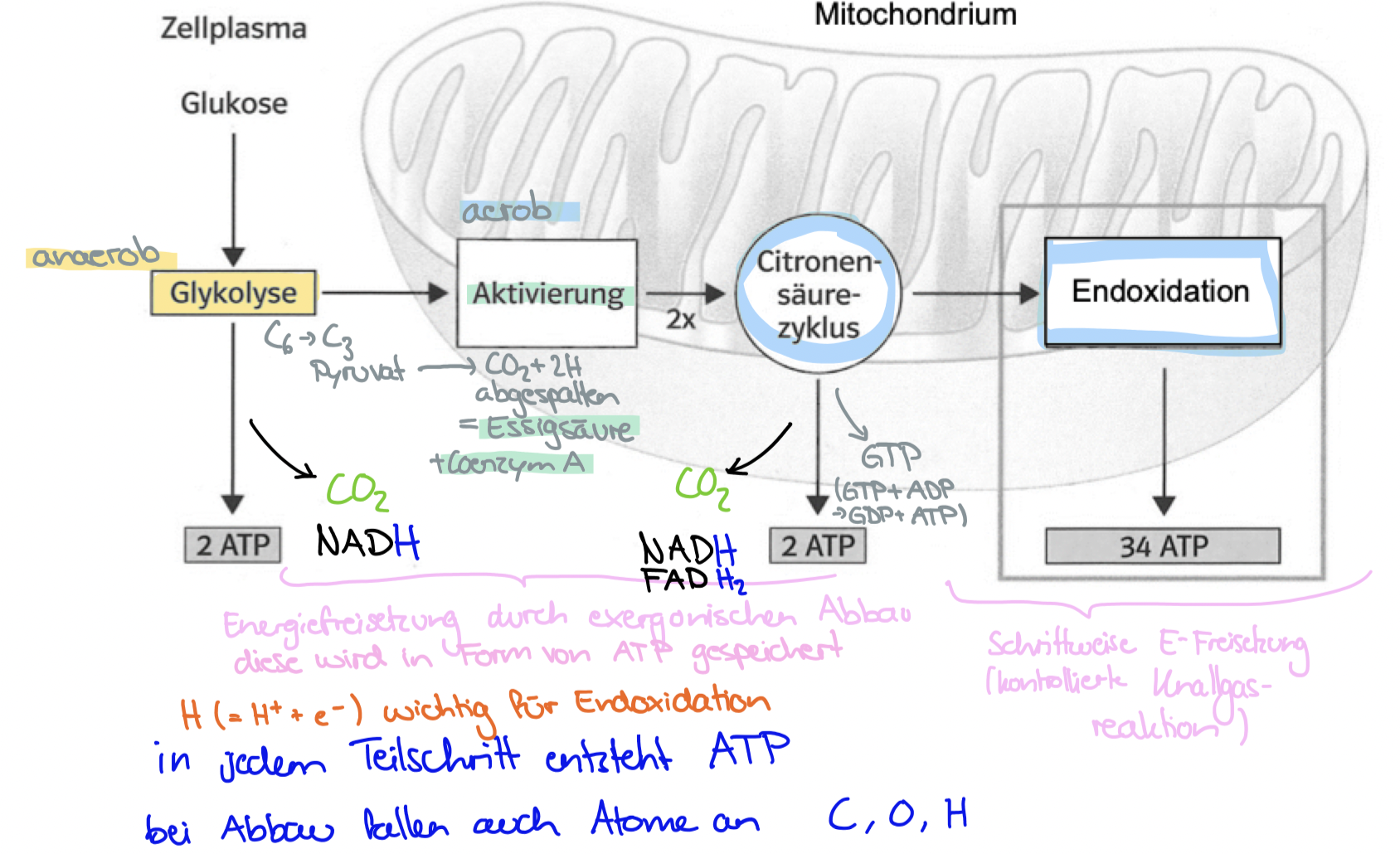
Energiestoffwechsel, Glykolyse (wichtigster Abbauweg der Kohlenhydrate)
Glykys = süss, lysis = Auflösung
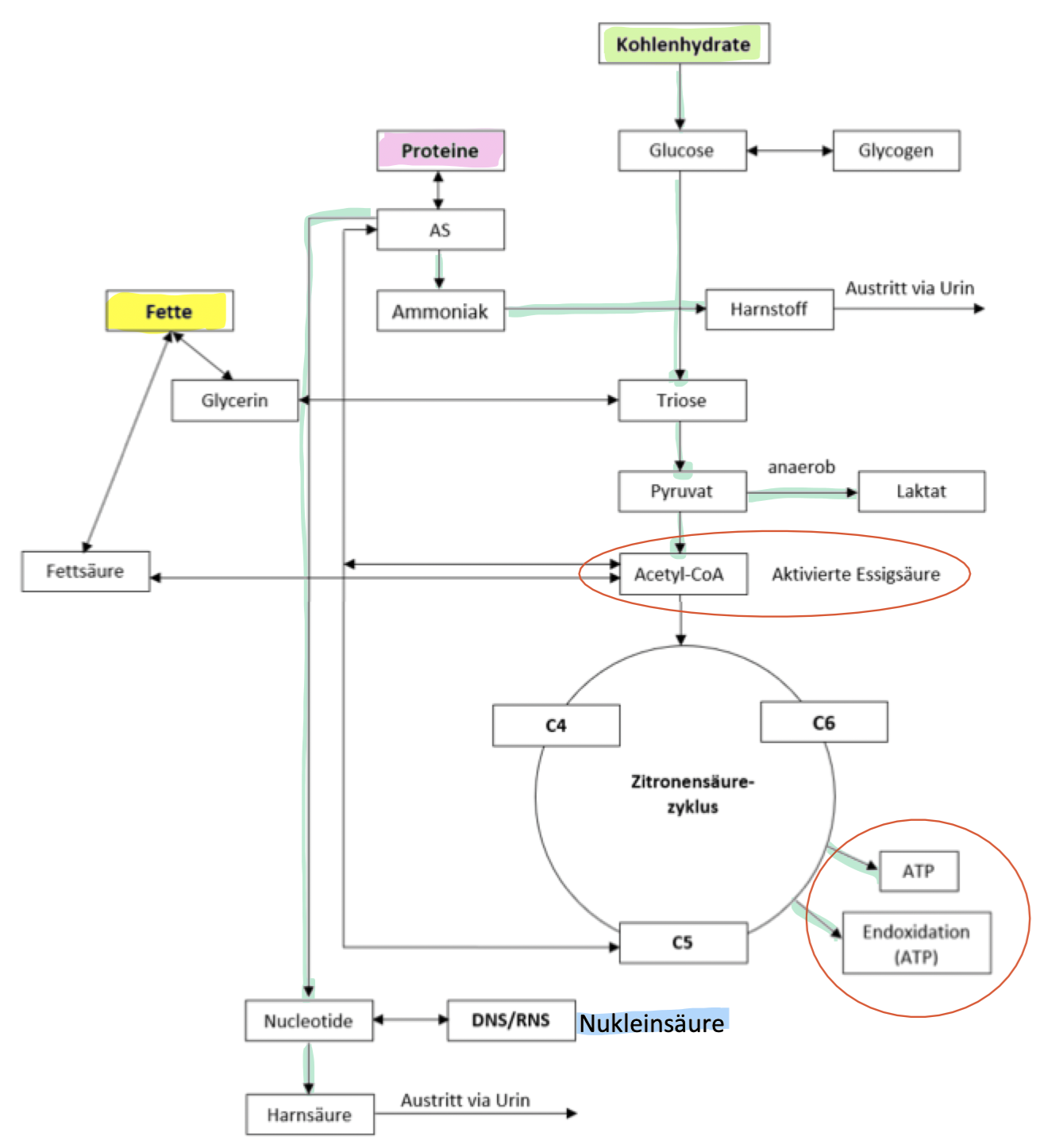
Im Cytoplasma wird Hexose Glucose (C6) in 2 Triose-Moleküle (C3) umgewandelt; Endprodukt Glykolyse = Brenztraubensäure (=Pyruvat)
Bei der Glykolyse wird E frei, die als chem. E in Form von ATP gespeichert wird & es entsteht NADH, das später in der Atmungskette zur ATP Synthese genutzt wird
Das Pyruvat wird in die Mitochondrien transportiert -> oxidative Decarboxylierung (CO2 + 2H abgespalten) => Essigsäure, diese wird mithilfe des Cosubstrats Coenzym A reaktionsbereit gemacht => Acetyl-CoA = aktivierte Essigsäure
Acetyl-CoA aus Pyruvat = Verbindung Glykolyse & Citratzyklus
Energiestoffwechsel, Citratzyklus
Acetyl-CoA tritt in Zyklus ein
Bei jedem Durchgang des Zyklus werden 2 C-Atome zu CO2 oxidiert (gelangt mit Blut in Lunge und wird ausgeatmet
Hauptgewinn: NADH + FADH2 (die später in der Atmungskette zur ATP Synthese genutzt werden)
Es entsteht zudem GAT (Guanosintriphosphat), das eine Phosphatgruppe an ADP abgibt (GTP + ADP -> GDP + ATP)
Energiestoffwechsel, Atmungskette = Endoxidation
Atmungskette: in Zelle wird H nicht direkt auf O2 übertragen, damit die E kontrolliert frei wird, sind dem die Enzyme der Atmungskette vorgeschaltet (= Cytochrome)
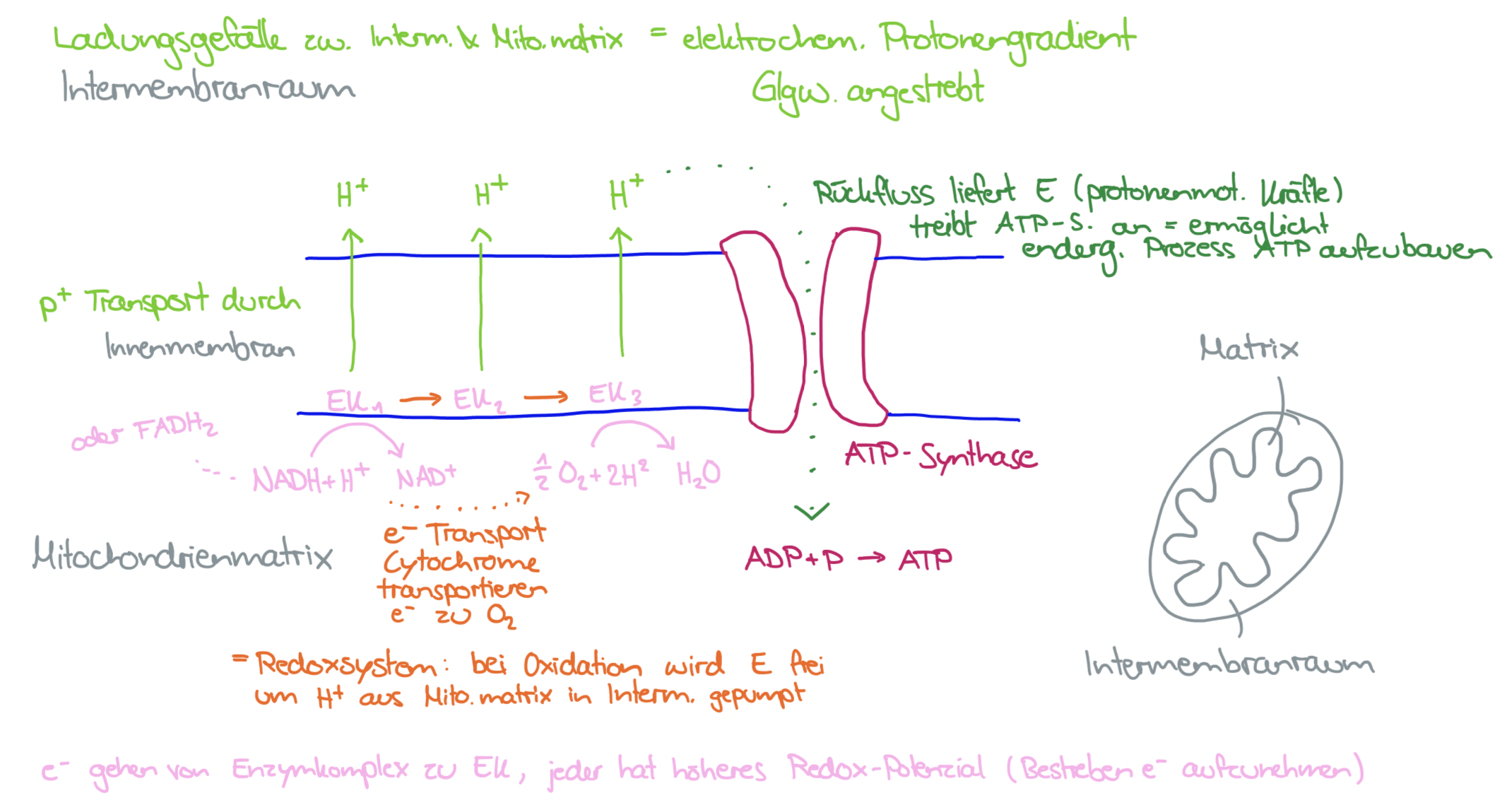
Cytochrome transportieren die an die Cosubstrate NADH & FADH2 gebundenen e- zum O2 (werden bei Aufnahme reduziert und bei Abgabe oxidiert = hintereinander geschaltete Redoxsysteme) bei jeder Redoxreaktion wird E frei, sie dient dazu, H+ aus der Mitochondrienmatrix in den Intermembranraum zu pumpen
Elektronentransport innerhalb der Membran ist mit Protonentransport durch die Membran gekoppelt
Das letzte Enzym überträgt sein e- auf den Sauerstoff -> O2--Ionen -> reagieren mit H+ zu H2O
ATP-Synthese: durch Protonentransport entsteht über der Membran ein Konzentrationsgefälle, wegen der positiven Ladung der H+ = Ladungsgefälle (elektrochemischer Protonengradient) -> H+ haben das Bestreben, in die Mitochondrienmatrix zurückzufliessen
Der Protonenrückfluss treibt die ATP-Synthasen an (Transmembrane Enzymkomplexe) (= BewegungsE der Protonen ist direkt an der ATP Bildung beteiligt = protonenmotorische Kräfte)
Dieser Prozess wird auch oxidative Phosphorylierung / Atmungskettenphosphorylierung genannt
Energiestoffwechsel - ATP Ausbeute
Aus Glykolyse 2 mol ATP pro mol Glucose
Aus Citratzyklus 2
Aus Endoxidation 34 mol pro mol Glucose
= insg 38 mol ATP pro Glukosemolekül
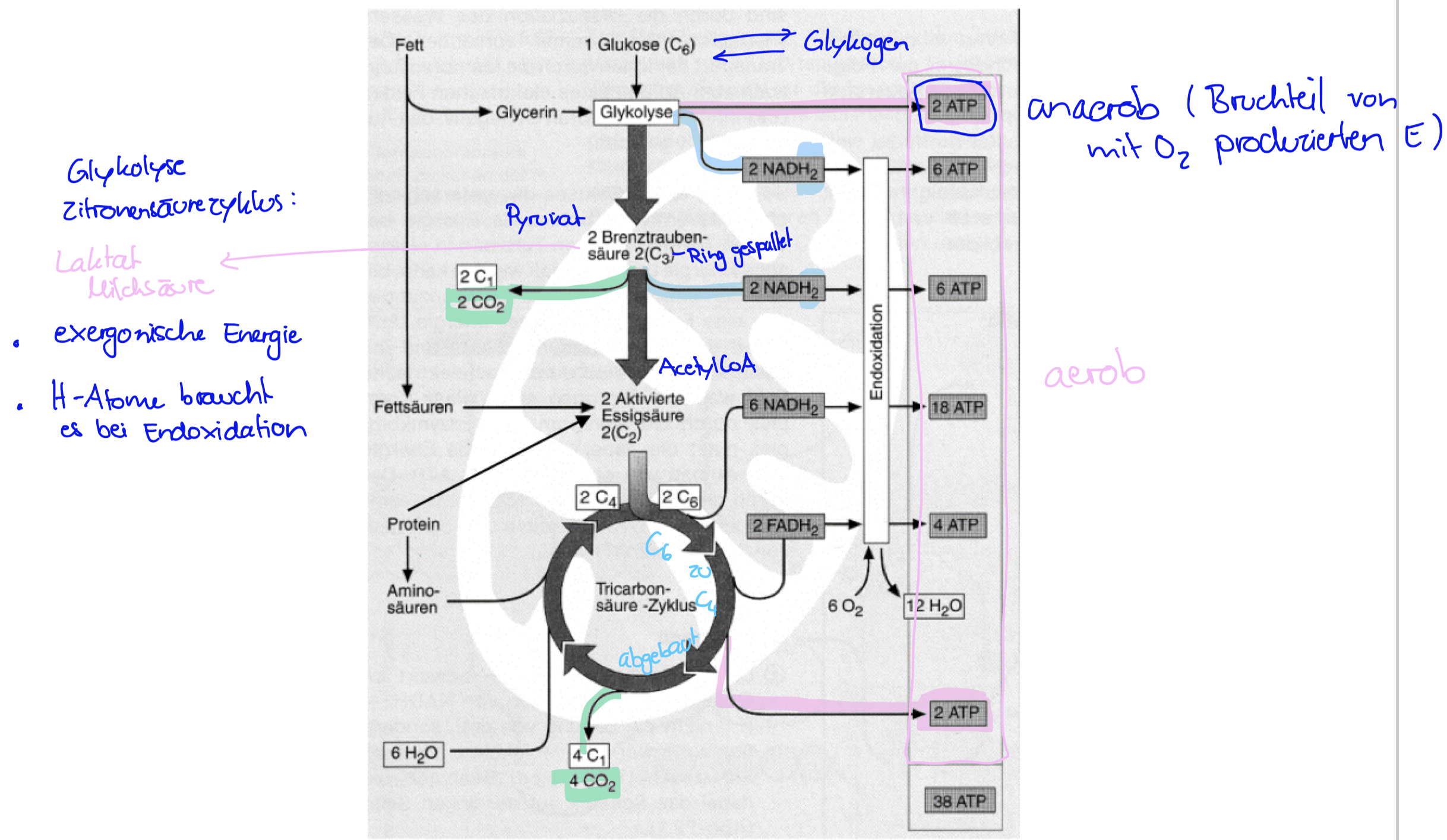
Entstehung von Laktat
Wenn mehr ATP verbraucht, als durch Zellatmung bereitgestellt werden kann (limitierender Faktor = Sauerstoffangebot) -> in Glykolyse entsteht mehr Brenztraubensäure (Pyruvat) als in den Citratzyklus fliessen kann -> Anhäufung von NADH+H+ & Pyruvat (in grossen Konzentrationen giftig)
NAD+ wird in der Glykolyse & im Citratzyklus gebraucht, sonst kollabiert das System -> NADH+H+ muss wieder zu NAD+ regeneriert werden
Dafür wird Pyruvat zu Milchsäure (Laktat) umgewandelt = NADH+H+ wird wieder zu NAD+ oxidiert => Glykolyse kann weiter ablaufen
Laktat führt schnell zu Muskelschwäche
Der Abbau (resp. Rückverwandlung des Laktats in Glukose) findet nach der Leistung unter O2 und ATP Verbrauch in der Leber statt
[Conconi Test: zeigt, bei welcher Pulsfrequenz der Sportler in den anaeroben Bereich kommt = O2 nicht genug schnell vom Herz in die Muskeln transportiert wird]
![<p>Wenn mehr ATP verbraucht, als durch Zellatmung bereitgestellt werden kann (limitierender Faktor = Sauerstoffangebot) -> in Glykolyse entsteht mehr Brenztraubensäure (Pyruvat) als in den Citratzyklus fliessen kann -> Anhäufung von NADH+H<span><sup>+ </sup></span>& Pyruvat (in grossen Konzentrationen giftig)</p><p> </p><p>NAD<span><sup>+ </sup></span>wird in der Glykolyse & im Citratzyklus gebraucht, sonst kollabiert das System -> NADH+H<span><sup>+ </sup></span>muss wieder zu NAD<span><sup>+ </sup></span>regeneriert werden</p><p>Dafür wird Pyruvat zu Milchsäure (Laktat) umgewandelt = NADH+H<span><sup>+</sup></span> wird wieder zu NAD<span><sup>+ </sup></span>oxidiert => Glykolyse kann weiter ablaufen</p><p> </p><p>Laktat führt schnell zu Muskelschwäche</p><p>Der Abbau (resp. Rückverwandlung des Laktats in Glukose) findet nach der Leistung unter O2 und ATP Verbrauch in der Leber statt</p><p> </p><p>[Conconi Test: zeigt, bei welcher Pulsfrequenz der Sportler in den anaeroben Bereich kommt = O2 nicht genug schnell vom Herz in die Muskeln transportiert wird]</p>](https://knowt-user-attachments.s3.amazonaws.com/eacd4690-268a-47cc-af9b-2a52dcb2d602.jpeg)
Abbau von Laktat
Laktat staut sich in den Muskeln an (haben unter anaeroben Bedingungen keine Möglichkeit, es zu entsorgen) -> Laktat wird ans Blut abgegeben, deshalb im Blut nachweisbar
Folgende Organe können Laktat wieder zu Pyruvat oxidieren, um es zu entfernen:
Leber (Cori-Zyklus): aus Laktat -> Pyruvat -> wieder Glukose aufgebaut = Glukoneogenese (dieses entweder als Glykogen in der Leber gespeichert, oder ans Blut für Muskeln abgegeben)
Herz: hat super O2 Versorgung, kann mit dem Isoenzym LDH (Laktat-Dehydrogenase) Laktat in Pyruvat umwandeln, dieses wird unter aeroben Bedingungen in die Mitochondrien transportiert und via Citratzyklus und Atmungskette (E Gewinnung) zu CO2 und H2O abgebaut

Herz-Kreislaufsystem
Umfasst die Blutgefässe (Arterien, Kapillaren = feinste Verästelung der Blutgefässe, Venen), das Herz und das Blut
Hämoglobin (HB)
Der Farbstoff der Erythrocyten (ca 30% Anteil) (rote Blutkörperchen, rot wegen Fer)
HB muss O2 und CO2 transportieren
Es besteht aus 4 Untereinheiten, die je aus einem Globin (Protein) und einer Häm-Scheibe (= Porphyrinring) bestehen mit einem Eisenion Fe2+ im Zentrum -> jede Untereinheit kann ein O2 binden => aus dem dunkelroten Hämoglobin wird hellrotes Oxyhämoglobin
Sauerstoffsättigung des Hämoglobins ist abhängig vom Sauerstoffpartialdruck der Umgebung
O2 wird im Körpergewebe (O2: 60hPa) leicht abgegeben: eine geringe Erniedrigung des O2-Partialdruckes (Konzentration) => Sättigung von <25% (im Durchschnitt werden 3 der 4 gebundenen Moleküle ans Gewebe abgegeben, letztes Molekül wird erst bei extremem O2 Mangel abgegeben)
Es braucht hohen O2-Druck, damit alle Untereinheiten besetzt werden (in Lungen mit 130hPa vorhanden, HB wird vollständig gesättigt)
In Muskelgewebe wird O2 nicht an Hämoglobin sondern an Myoglobin gebunden (hat nur eine Untereinheit und kann den O2 fester binden = Sauerstoffreserve für hohen Verbrauch; Herz hat besonders viel Myoglobin)
Atmung = Konzentrationsausgleich (durch jeweilige Partialdrucke in vers. Teilen des Körpers)
An den Kontaktflächen zweier unters. Partialdrucke treten Gasteilchen durch Diffusion in den Bereich des niedrigeren Partialdruck über (Lunge: sauerstoffreiche Atemluft vs. Blutkapillaren -> Blut vs. Gewebe, weil in Körperzellen beim Nährstoffabbau O2 gebunden wird & hoher CO2 Druck)
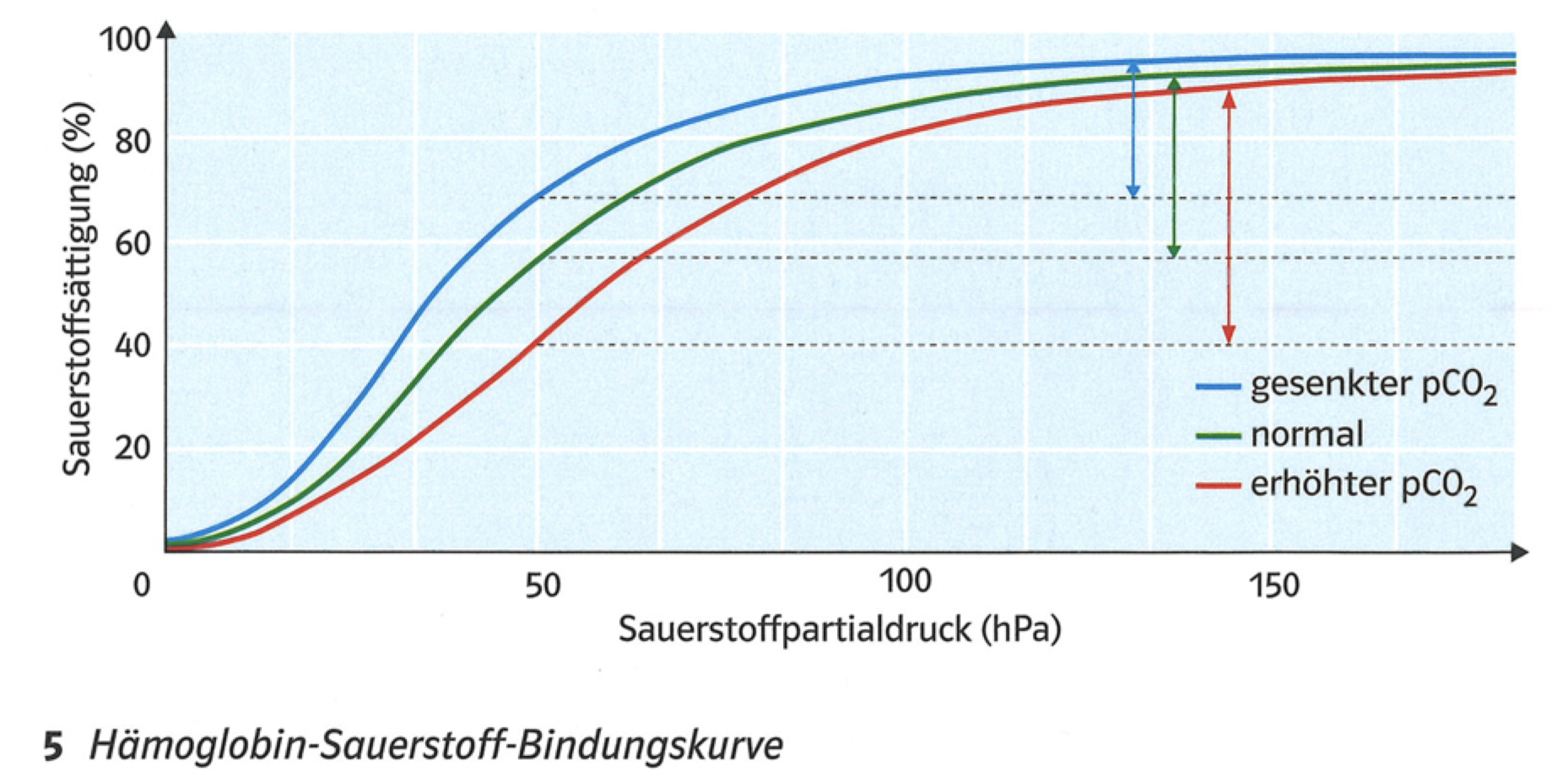
Bohr-Effekt
Der Einfluss von pH auf O2 Affinität
Die Tatsache, dass sich die Bindungseigenschaft des HB in Abhängigkeit des pH Werts ändert: in saurer Umgebung (pH niedrig) wird O2 schneller abgegeben (bei Ansäuerung in den Muskeln durch Laktat werden O2-Reserven abgegeben)
Sauerstoffdefizit nach Anstrengung wird durch eine erhöhte Atem & Herzschlagfrequenz ausgeglichen, O2 Abgabe von Hb in das Muskelgewebe wird verstärkt
Die Bindungsfähigkeit des O2 an das Hb wird durch die CO2 Konzentration (= Säurekonzentration) des Blutes beeinflusst
Durch intensive Atmung (Hyperventilation) kommt es zu einer niedrigen CO2 Konzentration
Hämoglobin
Einfluss von Säuregrad (& CO2 & Temperatur) auf die O2-Bindung
Niedrigerer Säuregrad = CO2 Konzentration und Temp. Bewirken eine Rechtsverschiebung der Kurve (= Abnahme O2 Affinität -> O2 erleichtert an Gewebe abgegeben, an arbeitenden Muskel)
Hämatokrit Wert / Hämoglobin Konzentration
Hämatokrit = Volumenanteil aller Blutkörperchen am Gesamtblut
Hämoglobin Konzentration:
Mann: 130-180g/l, Frau: 110-160g/l
Zu hoher Wert: mehr O2 kann transportiert werden, das Blut ist aber weniger flüssig, woraus ein höheres Risiko für Thrombose folgt
Zu wenig: wenig O2 gelangt ins Gewebe, dafür ist das Blut flüssiger, wodurch der Transport erleichtert ist - Hämoglobin Konzentration vermindert = Anämie (Blutarmut)
Atemluft
78% N2
21% O2
0.04% CO2
Edelgase
Mit der Höhe ändert sich die Dichte der Gase, der Anteil den jedes Gas am Gesamtdruck hat = Partialdruck (z.B. O2 Partialdruck bei 21% des Luftdrucks)
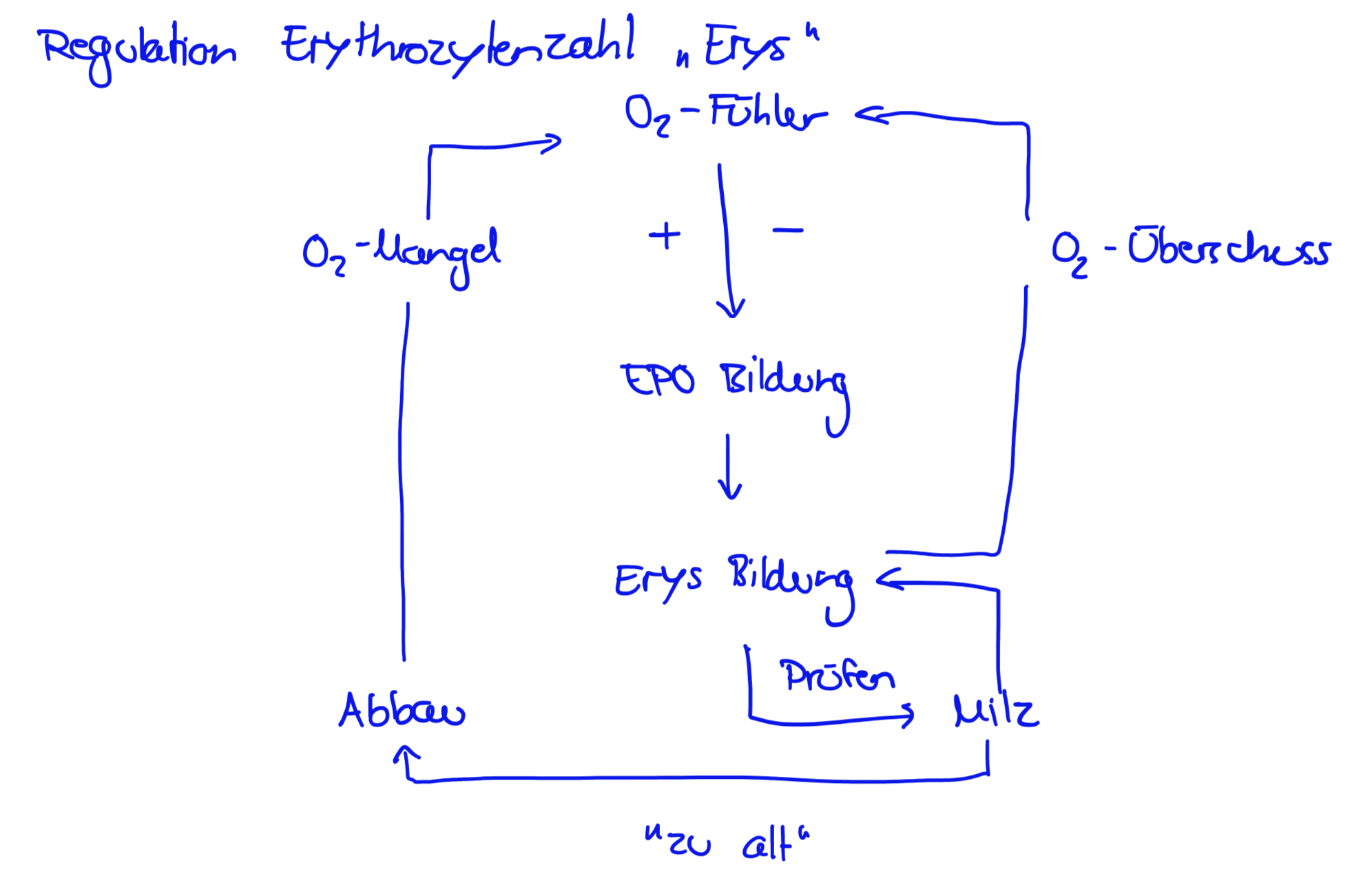
EPO (Erythropoetin)
Regt Bildung von Erythrocyten an (gut für Doping bei Ausdauersportlern)
Höhenkrankheit
Mit zunehmender Höhe, sinkt der O2 Partialdruck, wodurch die Affinität des Hämoglobins gegenüber O2 sinkt => tiefere Sauerstoffsättigung
Höhenkrankheit = Folgen/Symptome/Beschwerden, die wegen geringen Sauerstoffpartialdruck zustande kommen (ab 2'000m Lungen-/Hirnödem [Schwellung, Wasseransammlung, weil Wasser nicht ausgeschieden], Thrombose, Lungenembolie, Tod)
Hilfe: auf geringere Höhe, O2 Gabe, Über-Druck-Kammer aus aufblasbarem Kunststoff
Gehirnödem: Kopfschmerzen, Erbrechen, Übelkeit, man kann nicht mehr gerade laufen, Bewusstlosigkeit, motorische Ausfälle (wie um sich schlagen), Sprachzentrum betroffen… (erhöhter Druck -> neurologische Ausfälle)
Lungenödem: unerklärlicher Leistungsabfall
Bei längerer Aklimatisationszeit
Blut: dickflüssiger & Blutgerinnung wird selbständig aktiviert
Nierenfunktion: nimmt linear mit aufsteigender Höhe ab, verminderte Nierenfunktion, Giftstoffe nicht ausgeschieden -> Risiko Vergiftungen steigt, Säure Base Gleichgewicht gestört, zu viel Wasser angesammelt
Augen: wenn Gehirn angeschwollen -> Sehnervenkopf angeschwollen; Nervenfaserinfarkt, Blutungen, die bis zum Sehnerv ziehen, Sehnerv verändert, Schwellungen mit Blutungen
Gehirnödem
Atemfrequenz: normal 20, in Höhe 30-40, in hoher Höhe 60-70 (maximale Atemfrequenz -> kein effizienter Gasaustausch)
Kurzfristige & langfristige Anpassung an Höhe
Kurzfristig:
Steigerung Atemzugvolumen & -frequenz (Bluttransport gesteigert)
Kurzatmigkeit
Schongang anderer Organe
Langfristig:
Gesteigerte Erythrozyten Produktion
Erythrozyten-Bildung = Erythropoese (EPO aus Niere, Wirkung im Knochenmark)
Elektrokardiogramm EKG
Gibt Auskunft über Herzfrequenz (getrennt auf über Vorhöfe/ Kammern = auch über Rhythmusstörungen), Herzlage, Erregungsbildung & Erregungsleitung, Lokalisierung Herzinfarkte (nicht mehr durchblutete Abschnitte, ein denen such keine Erregung mehr ausbreitet)
Nicht die Kontraktion, sondern die Erregungsausbreitung in den Herzmuskelfasern wird gemessen (Kontraktion = Antwort auf Erregung)
Elektr Erregung des Sinusknotens -> Stromfluss, der bis an Körperoberfläche gelangt -> Elektroden an Haut

Erregungsleitung im Herz
Muskeln benötigen elektr. Impuls, um sich zu kontrahieren; Skelettmuskeln durch Nerven erregt, Herz erregt sich von selbst = arbeitet autonom
Selbständigkeit des Herzens: spezialisierte Herzmuskelzellen können selbst Erregung bilden und schnell weiterleiten = Erregungsbildung- & Erregungsleitungssystem; wichtigste Struktur dabei ist der Sinusknoten (Schrittmacher des Herzens, Erregungsursprung Grundrhythmus des Herzens)
Erregung gelangt von Sinusknoten -> Vorhofmuskulatur -> weiteres Schrittmacherzentrum: AV-Knoten (Atrio-Ventrikular-Knoten, liegt zw. Vorhof & Kammer) -> His-Bündel: verzweigen sich in einen rechten & linken Schenkel und endet in den Purkinje-Fasern -> leiten Erregung an Kammermuskulatur in der Herzspitze
Glanzstreifen: ermöglichen Kommunikation zw. Herzzellen (weil nur wenige spezielle Herzmuskelfasern, allerdings nur sehr langsam) -> Strukturen des Erregungsleitungssystems haben deshalb Aufgabe Erregungen mit hoher v über ganzen Herzmuskel zu verteilen (Synchronisierung Herzaktion: zeitgleiche Erregung = effektive Kontraktion, nur im AV Knoten Erregungsverzögerung = zuerst ziehen sich Vorhöfe, dann Kammern zusammen)
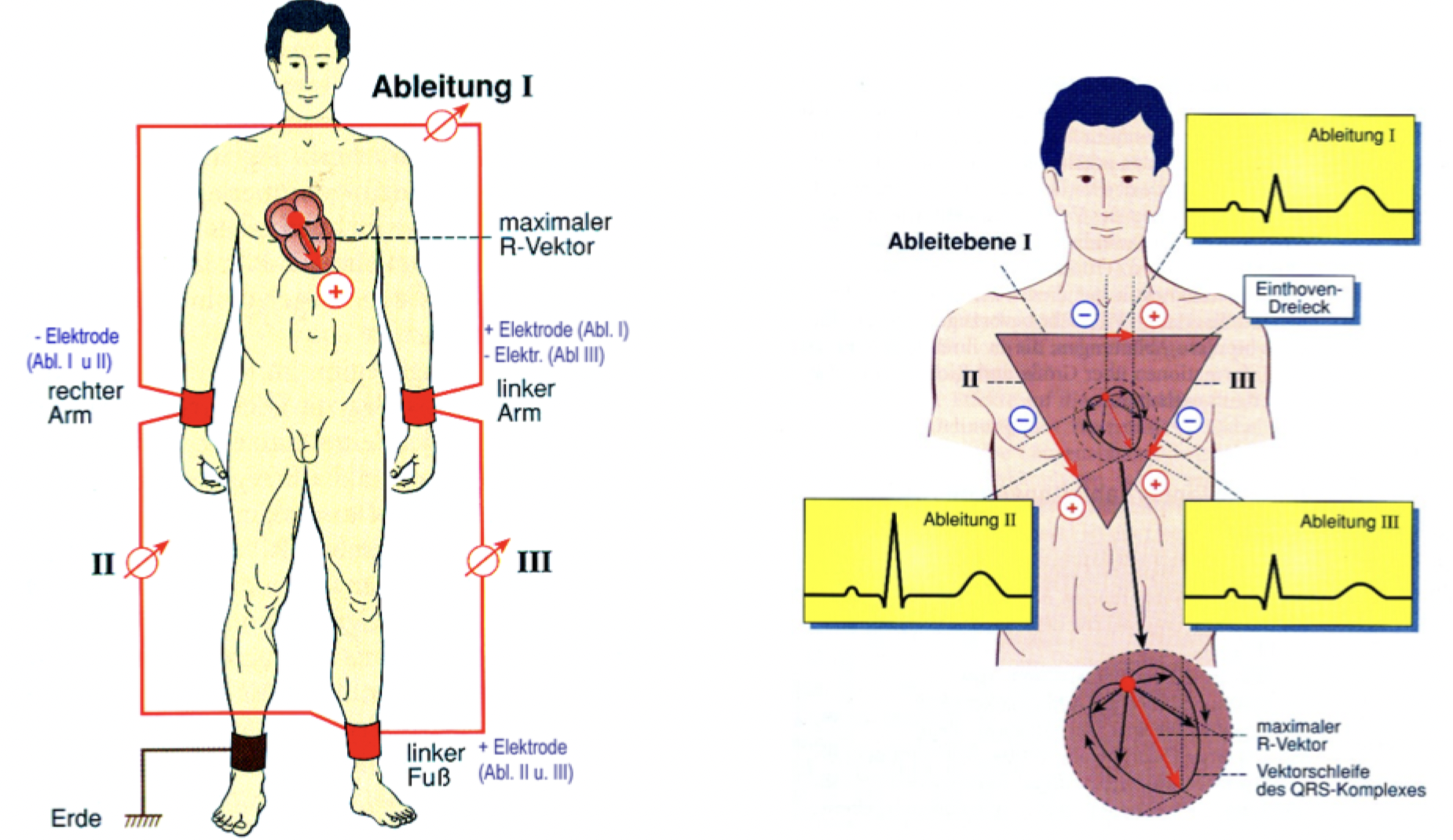
Ableitungen des EKG
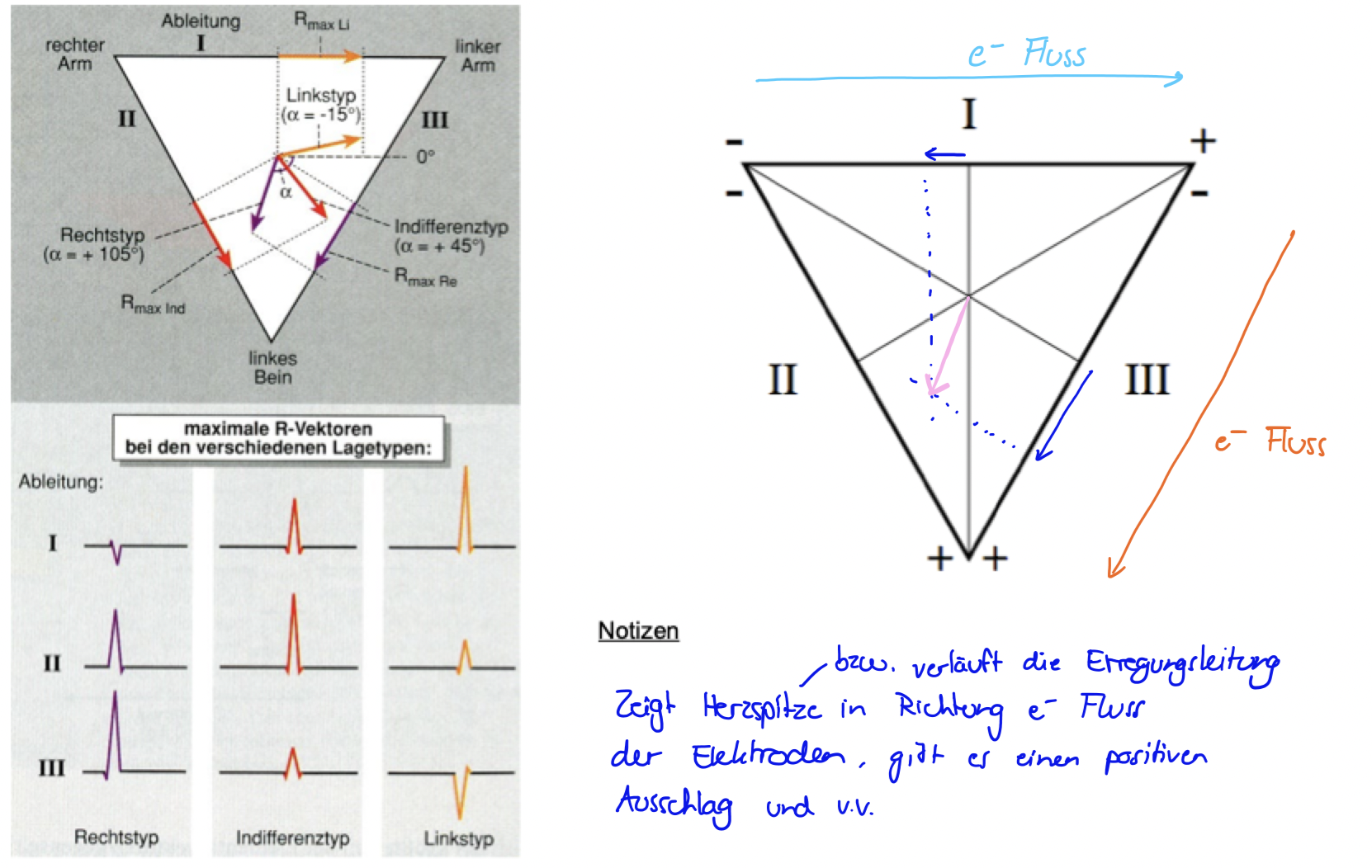
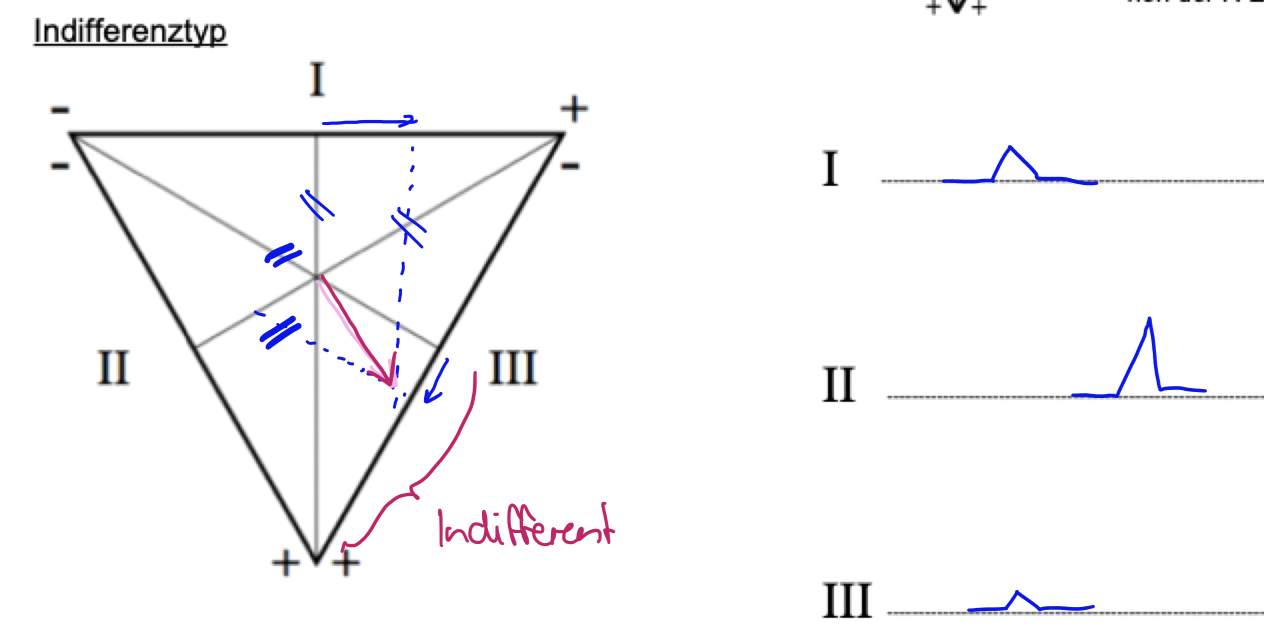
Indifferenztyp
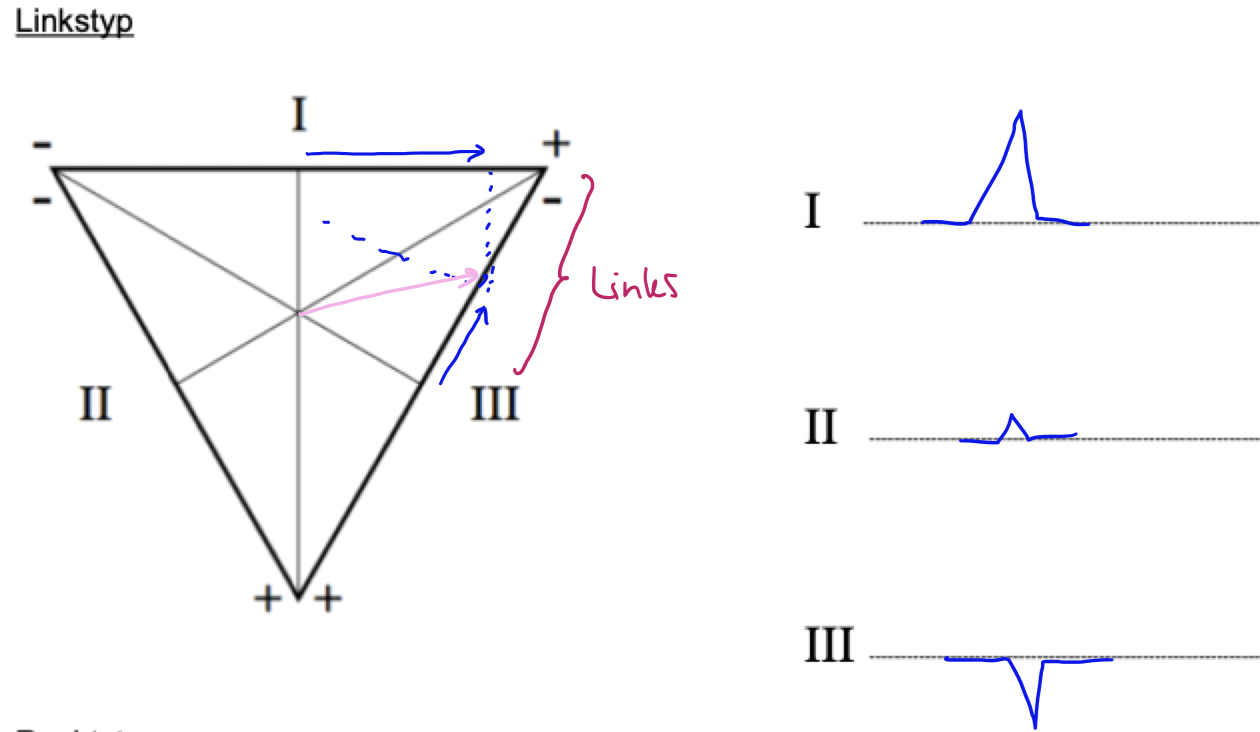
Linkstyp
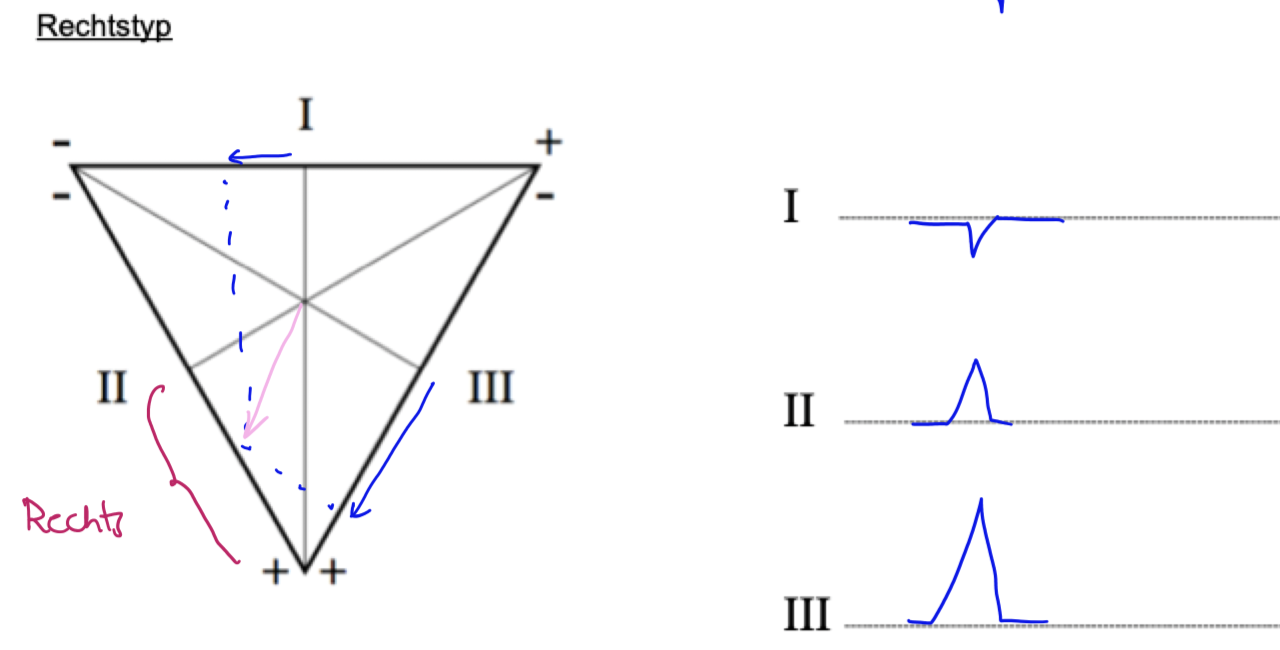
Rechtstyp
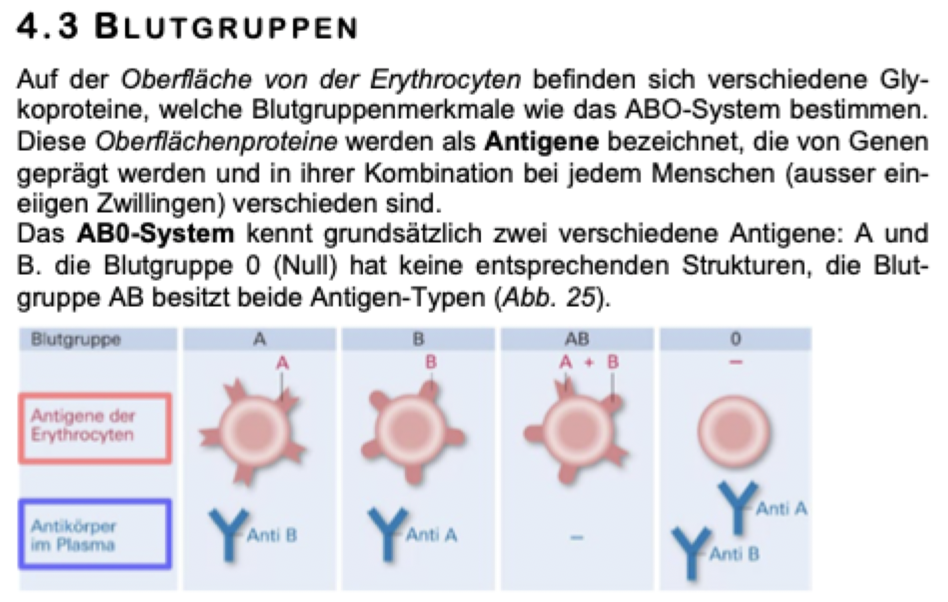


Blutgruppenbestimmung
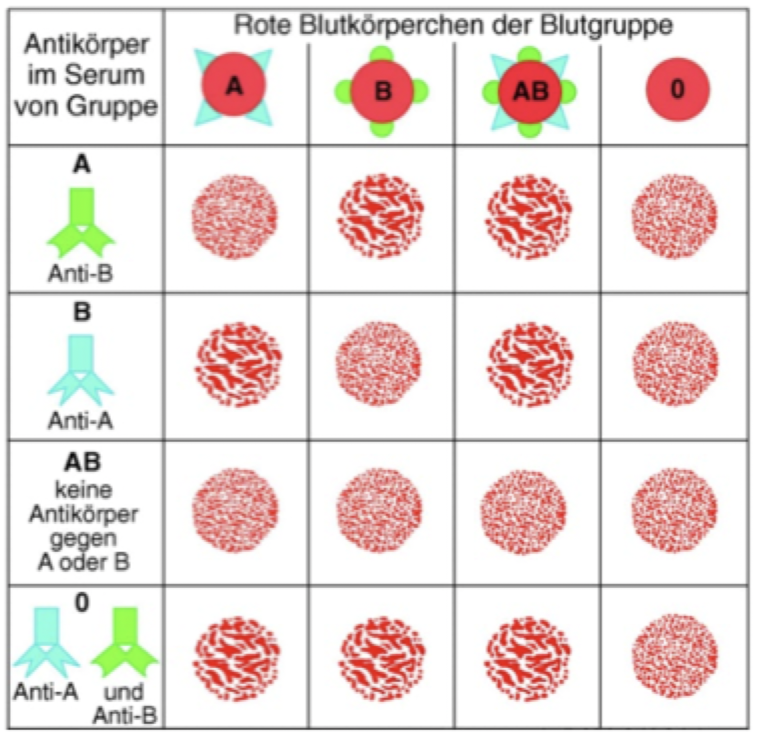
Spendereignung
0 = Universalspender - egal welche Waffen beim anderen vorhanden, sie sind sicher
AB = Universalempfänger - keine Waffen um einkommende Erythrozyten zu bekämpfen
Rh+ = dominant
Schwangerschaft: Kind Rh+ -> wenn kontakt mit Mutterblut -> Bildung Gedächtniszellen (machen Antikörper)
Während 2. Schwangerschaft: Bekämpfen des kindlichen Blutes Rh+ weil kindliches Blut in Berührung mit Mutterblut kommt -> Gedächtniszellen aktiviert
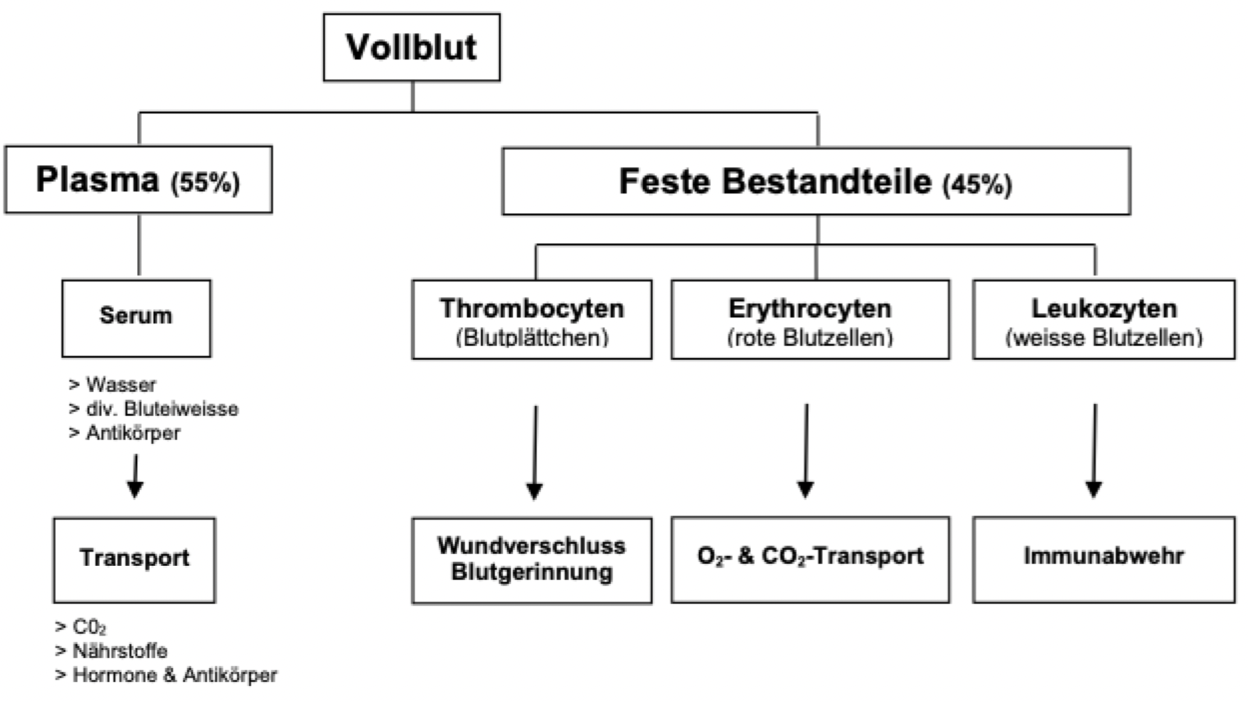
Immunantwort - Blutbestandteile
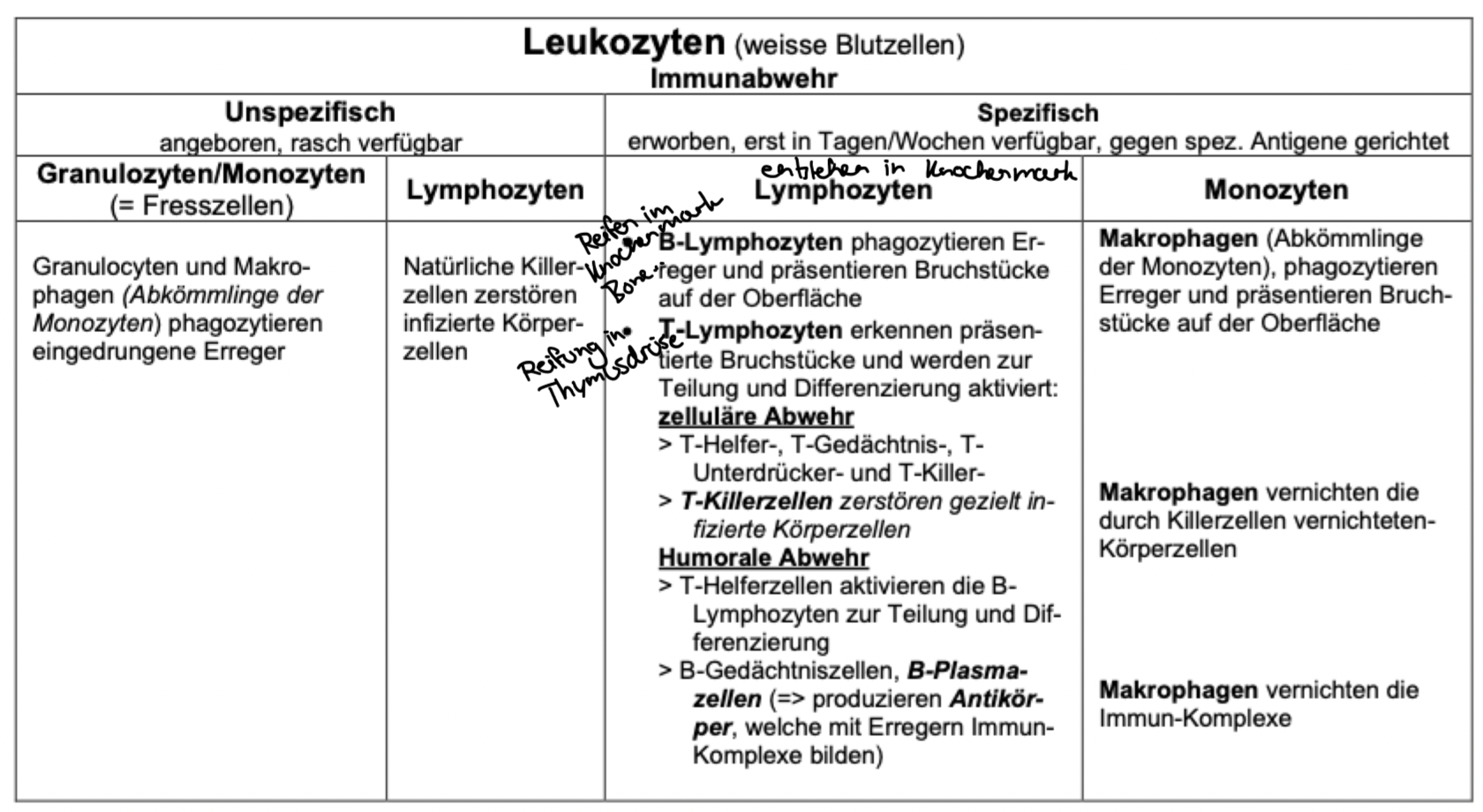
Unspezifische Immunabwehr

Spezifische Immunabwehr


Unspez. Immunabwehr
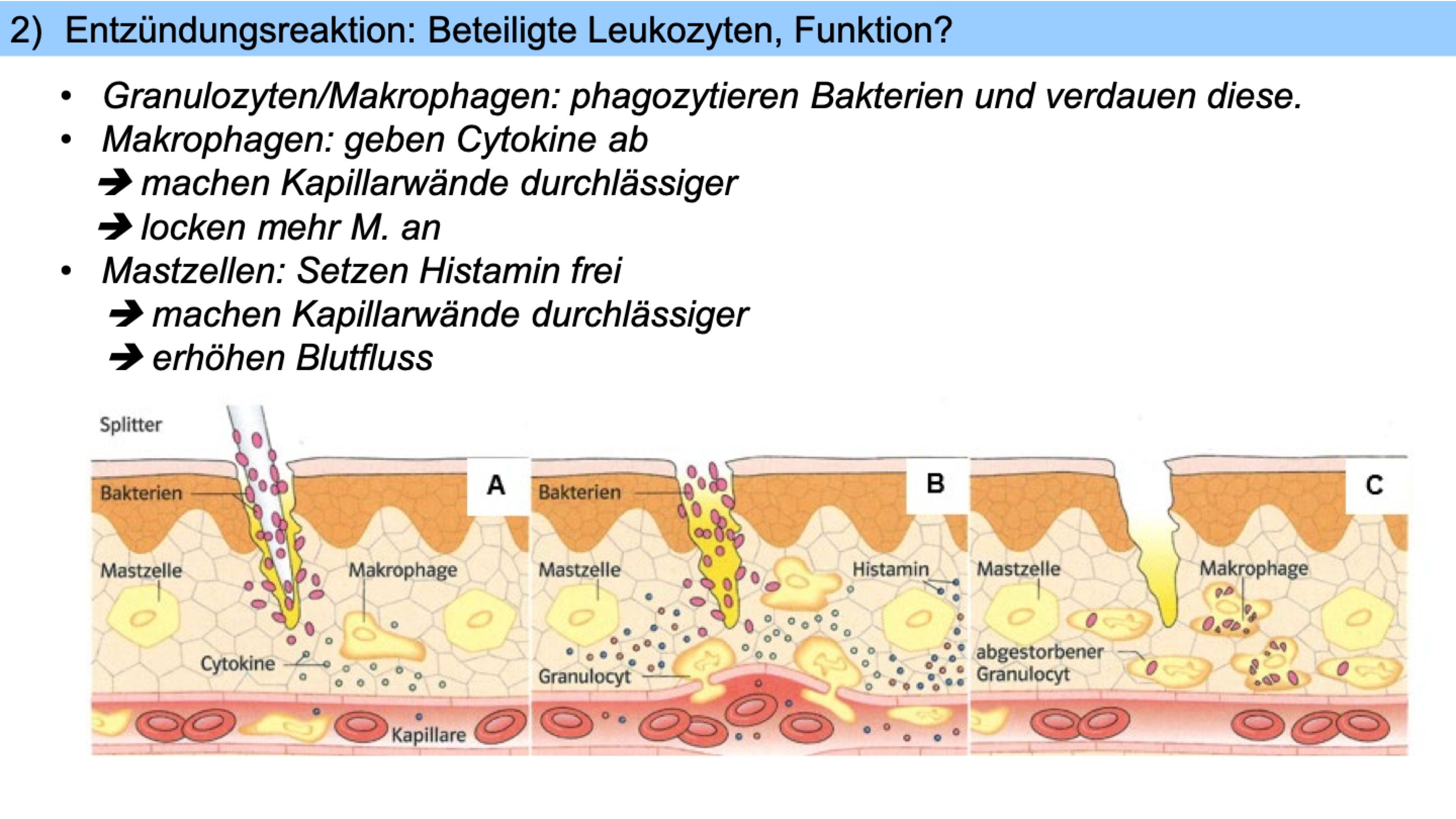
Entzündungsreaktion
Angeborene Immunreaktion
Beteiligten Leukocyten entscheiden nur zw. Körpereigenen und fremden Stoffen (über Rezeptoren in Zellmembran von Leukocyten)
Stelle schmerzt, rötet sich, schwillt an, ist warm
Bakterien vermehren sich/ schädigen Zellen -> geschädigte Zellen geben Botenstoffe (Cytokine) ab -> locken weisse Blutzellen an (Leukocyten) und zwar Granulocyten (Fresszellen) und Makrophagen (Riesenfresszellen) -> umfliessen Bakterien, nehmen sie in sich in Vesikel auf = Phagocytose, in Vesikeln dann verdaut (Granulocyten sterben dabei, Makrophagen können viele fressen) abgestorbene Fresszellen -> Eiter
Phagocytierende Makrophagen geben ebenfalls Cytokine ab -> machen Kapillarwände durchlässiger & locken weitere Freszellen an
Granulocyten treten ins Gewebe ein
Mastzellen geben Histamin ab -> erhöhter Blutdurchfluss, machen Kapillarwände durchlässiger
Wenn alle Bakterien beseitigt, keine Botenstoffe mehr produziert
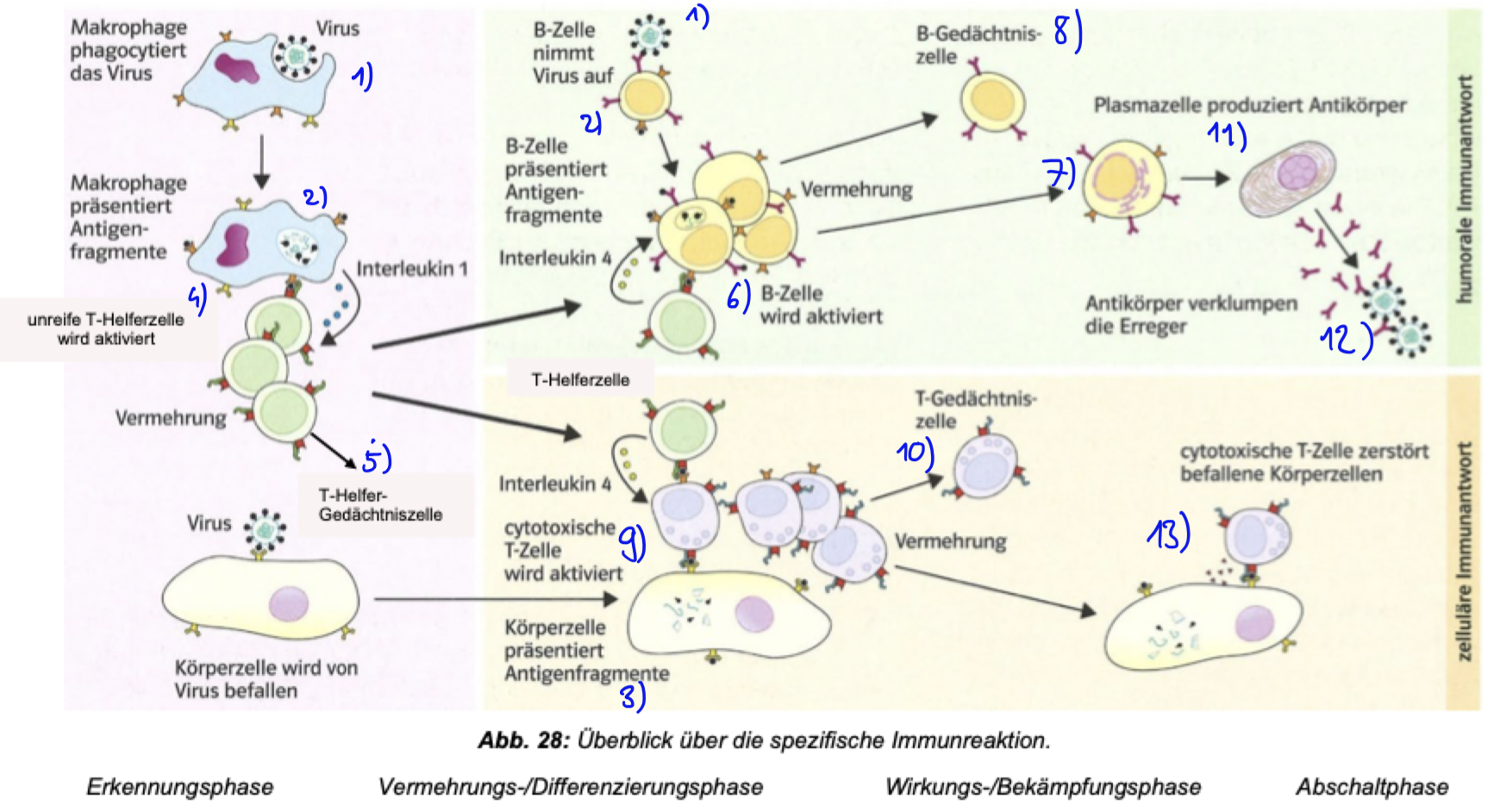
Spez. Immunabwehr
Erkennung der Erreger, Antigenfragmente-Präsentation, Antikörper / Apoptose
Viren etc. -> haben Antigene (diese können Bildung von Antikörpern auslösen) -> werden auf 3 fache Weise erkannt und präsentiert & Killerzellen reifen heran
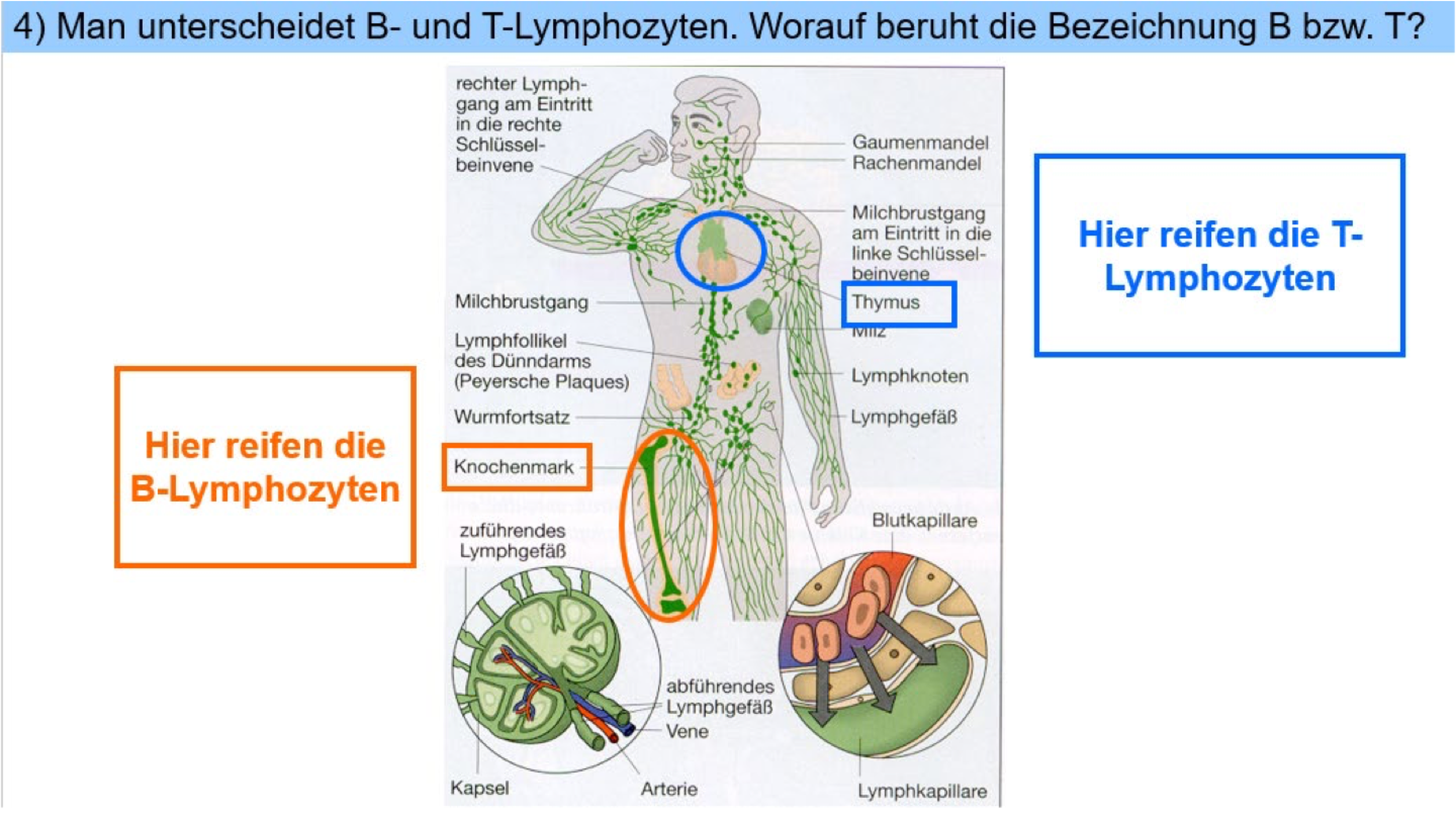
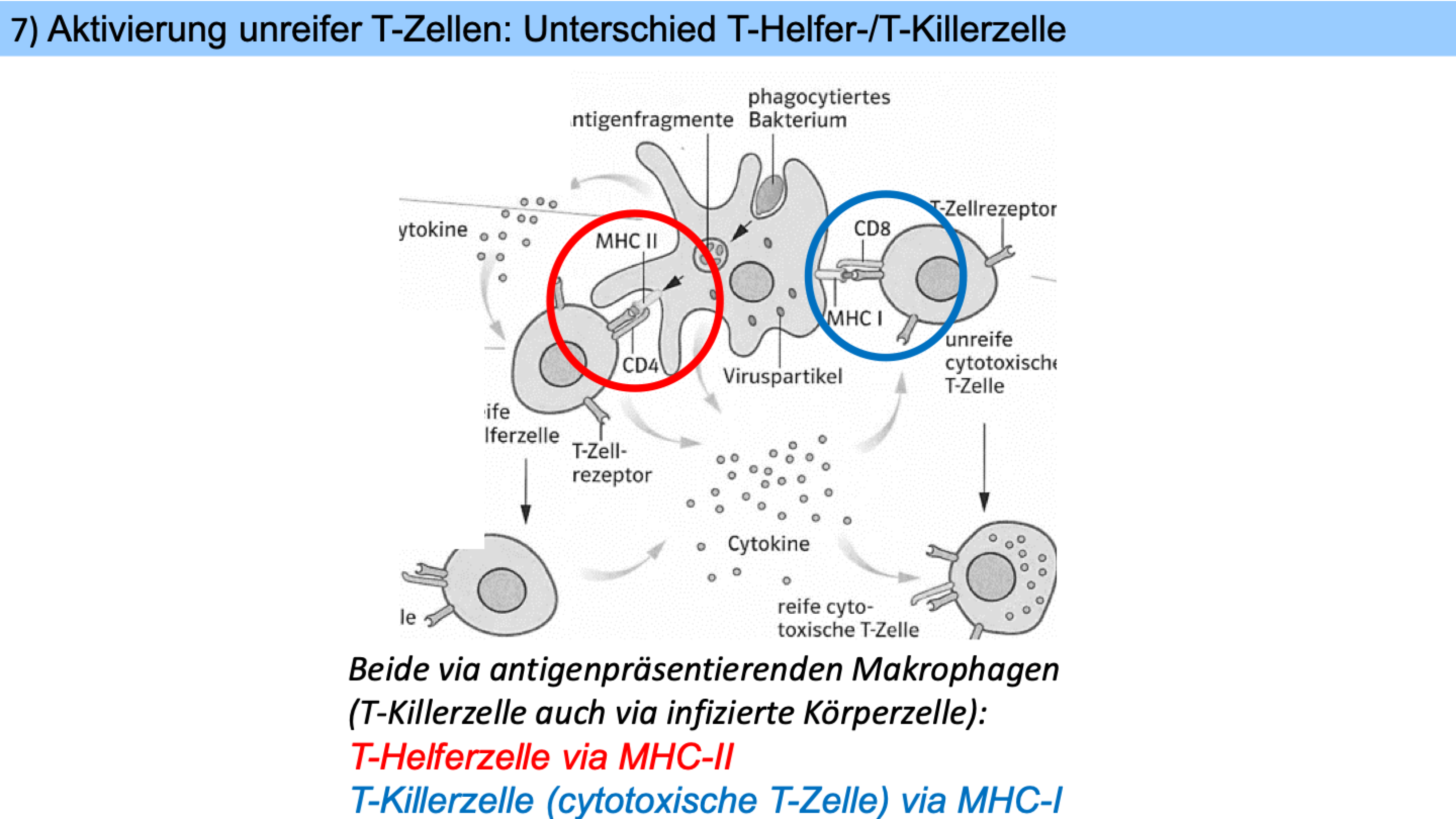
Makrophagen erkennen Erreger als fremd und phagocytieren ihn -> in Vesikel zerlegen sie die Antigene in kleine Fragmente -> präsentieren die Antigenfragmente auf Oberfläche -> wenn eine passende T-Helferzelle an das Antigenfragment bindet, gibt der Makrophage den Botenstoff Interleukin 1 ab -> aktiviert T-Helferzelle, regt ihn zur Teilung an
Botenstoffe, die andere Zellen zum Teilen anregen = Cytokine
Die Antigene des Erregers binden an B-Lymphocyten mit passenden Rezeptoren -> B-Zelle phagocytiert ihn & präsentiert Antigenfragmente auf seiner Oberfläche
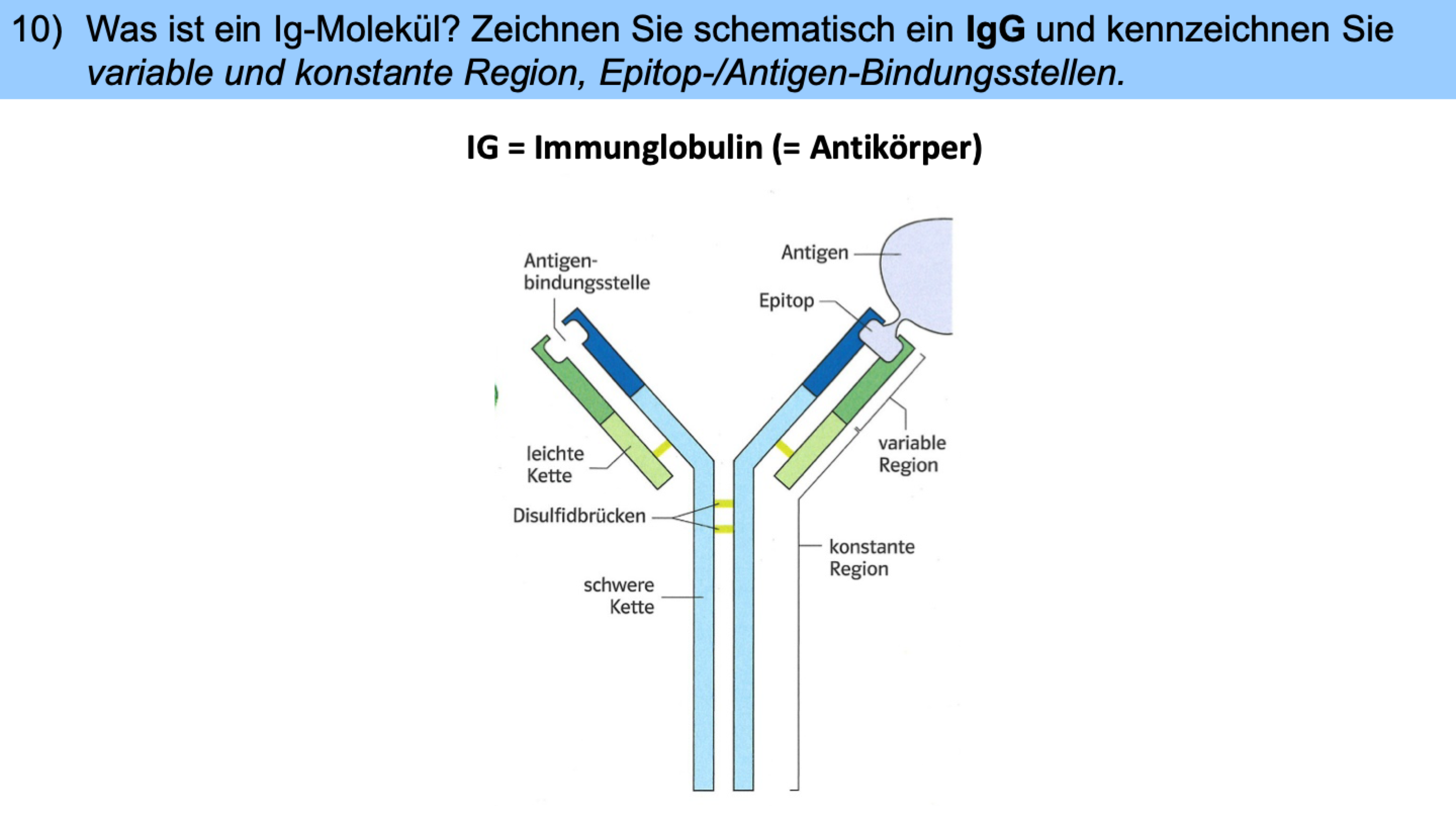
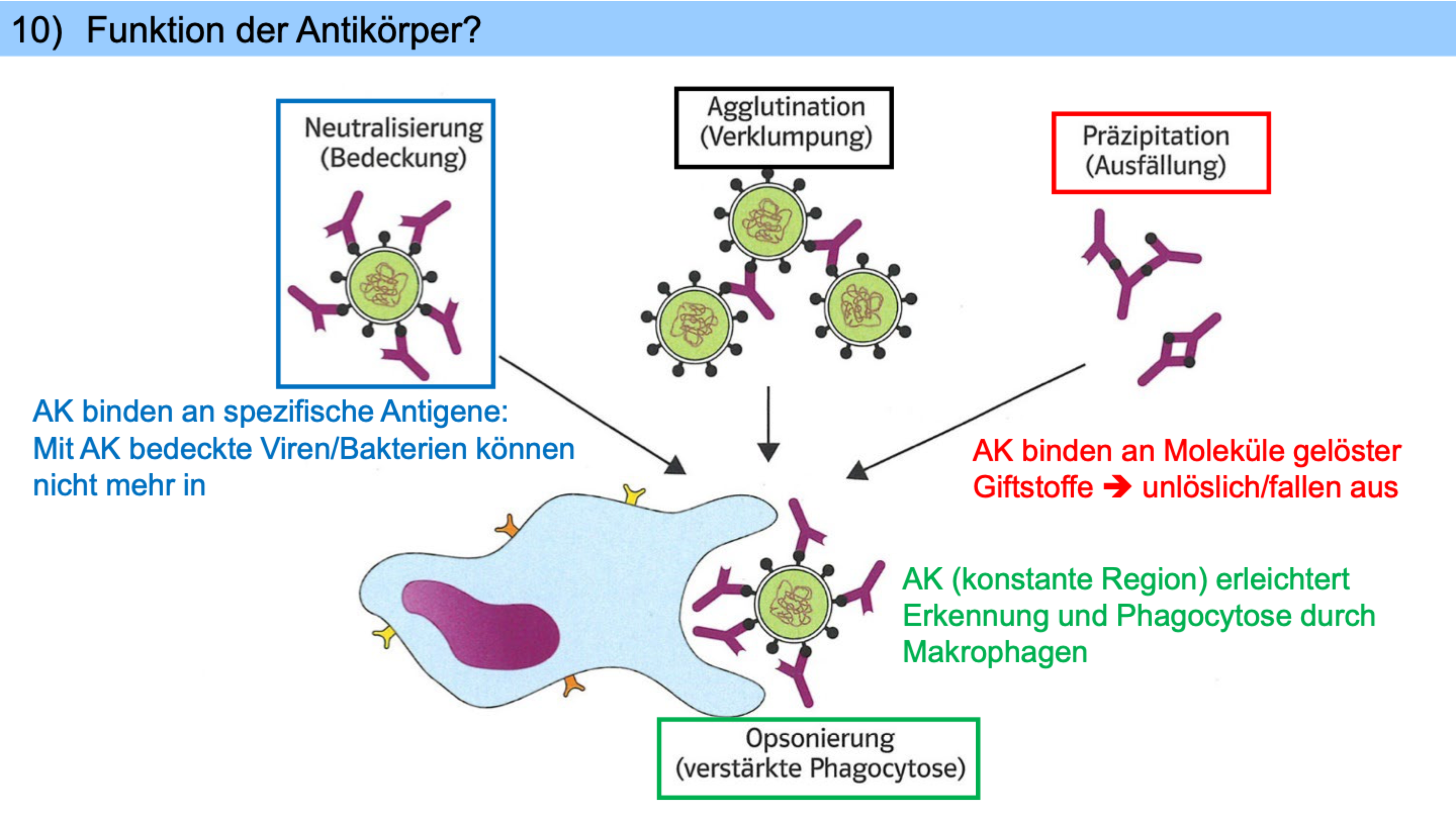
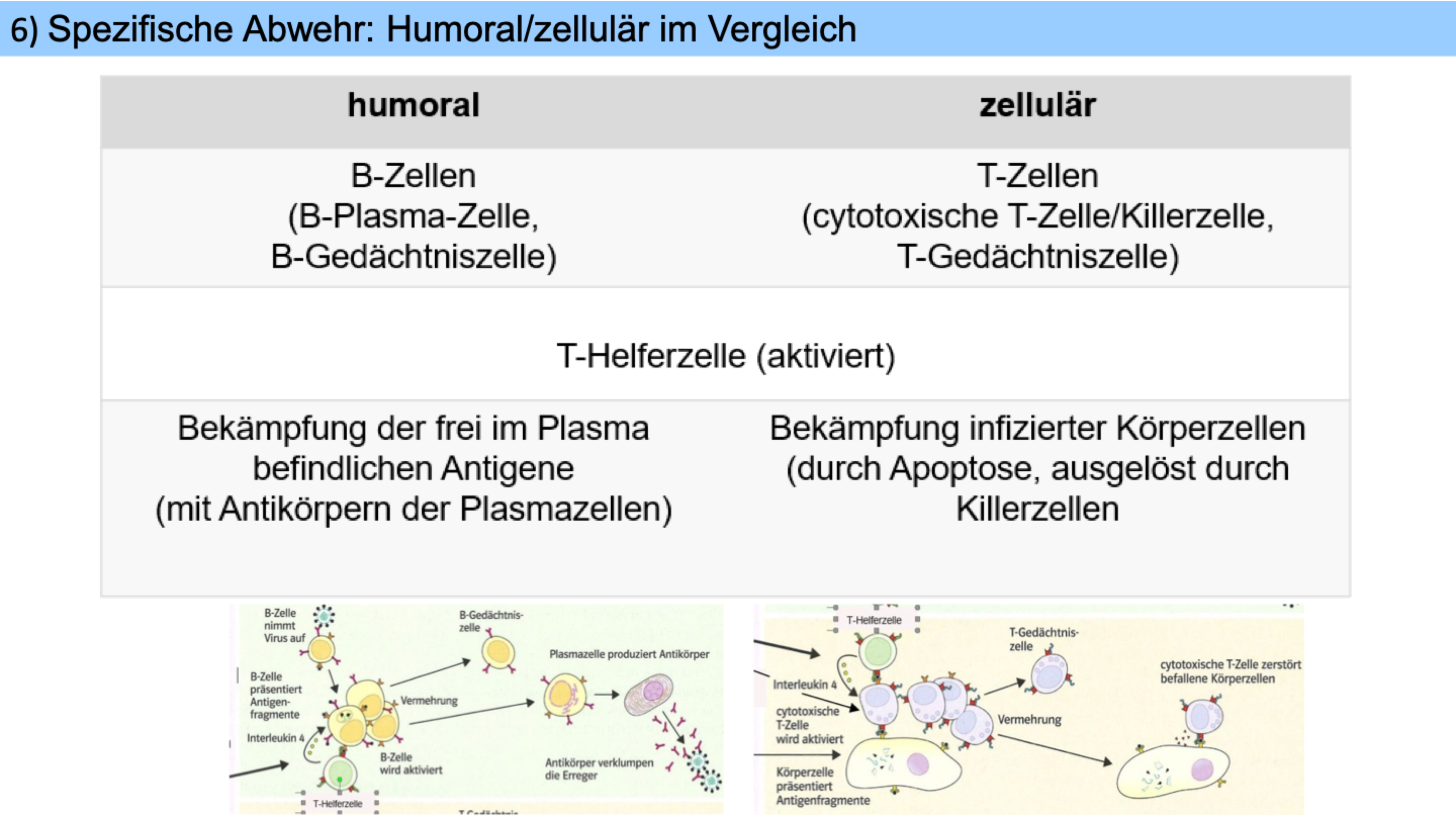
Bindet aktivierte T-Helferzelle an antigenpräsentierende B-Zelle, gibt sie Botenstoff Interleukin 4 ab -> regt B-Zellen zur Teilung an (alle haben passenden Rezeptor für Antigen) -> B-Zellen differenzieren zu Plasmazellen mit viel Endoplasmatischem Retikulum: produziert Antikörper (Y förmig = 2 Bindungsstellen für Antigenfragmente -> heften sich an Erreger, verklumpen sie = Viren können nicht mehr in Zellen eindringen / Bakterien sind im Wachstum & Zellteilung eingeschränkt)
Antikörper gibt es nur in Körperflüssigkeiten (Blut, Gewebsflüssigkeit, Lymphe) -> humorale Immunreaktion
Befallene Körperzellen präsentieren Antigenfragmente auf ihrer Oberfläche -> T-Killerzelle bindet an und wird von T-Helferzellen durch Interleukin 4 aktiviert & zur Teilung angeregt -> trifft aktivierte T-Killerzelle auf befallene Zelle, zerstört sie sie (löst programmierten Zelltod = Apoptose aus) = Zelluläre Immunreaktion

Spez. Immunabwehr
Immunität
Wenn alle Erreger beseitigt, sinkt Antikörper Konzentration - durch regulatorische T-Zellen begleitet: reduzieren die Bildung von Plasmazellen & T-Killerzellen
Während Immunreaktion werden Gedächtniszellen gebildet - bei erneuter Infektion teilen sie sich => schnelle Bildung von B-Zellen, T-Helferzellen & T-Killerzellen = keine Symptome, weil Immunität vorliegt



Tätigkeit der Leukocyten wird durch spezielle Proteine im Blutplasma unterstützt (treten durch Kapillarwände aus & unterstützen Wirkung der Immunzellen)
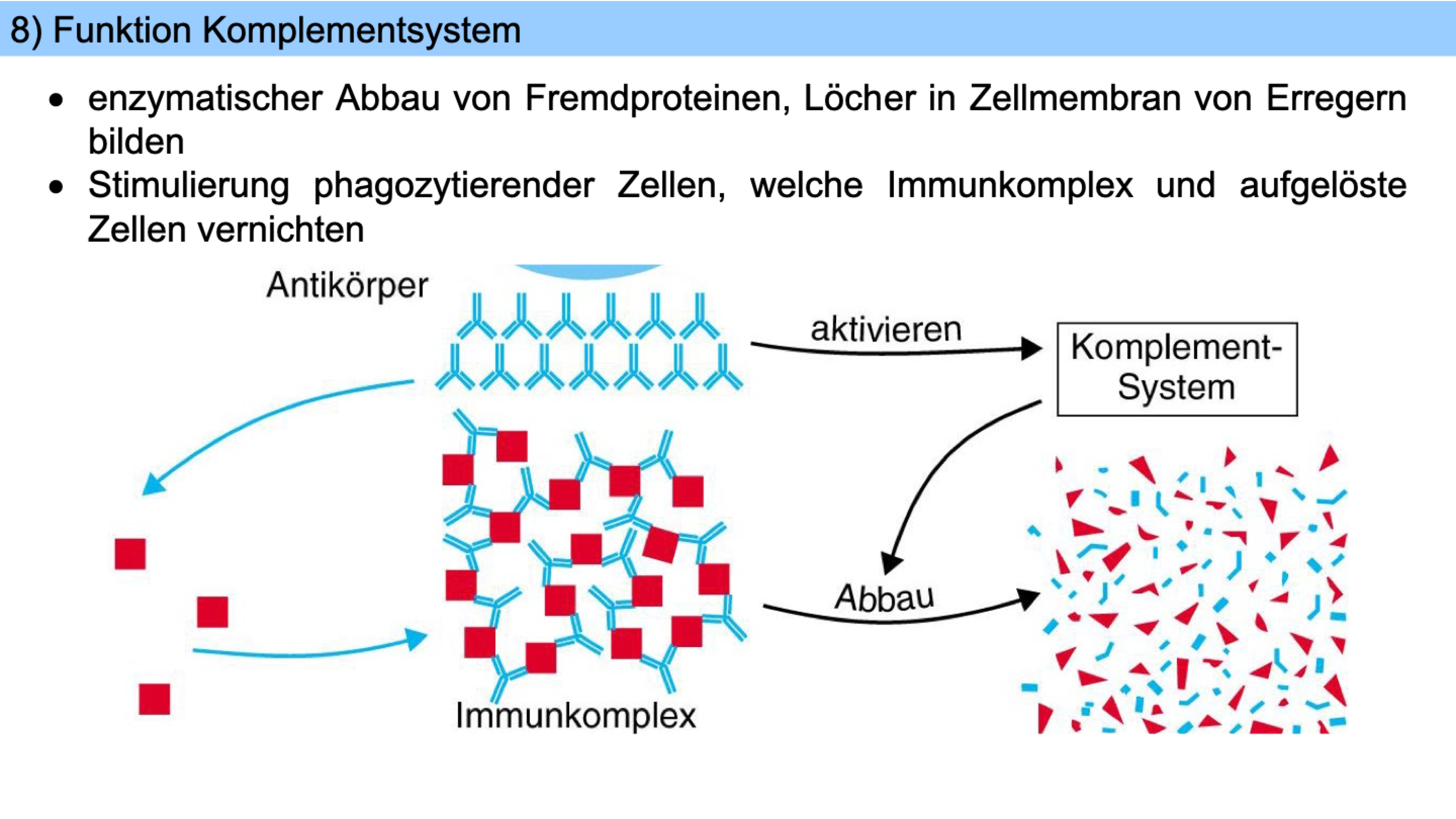
Komplementproteine dringen in die Zellmembran von Erregern ein und bilden darin Löcher