Melting Pot - Simonetti
1/256
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced | Call with Kai |
|---|
No analytics yet
Send a link to your students to track their progress
257 Terms
Quels sont les deux facteurs du vieillissement ?
Génétiques intrinsèques : Gênes de sénescence qui entraîne une mutation soit une synthèse et accumulation de protéines anormales
Environnementaux : Alimentation, sédentarité, polluants, …
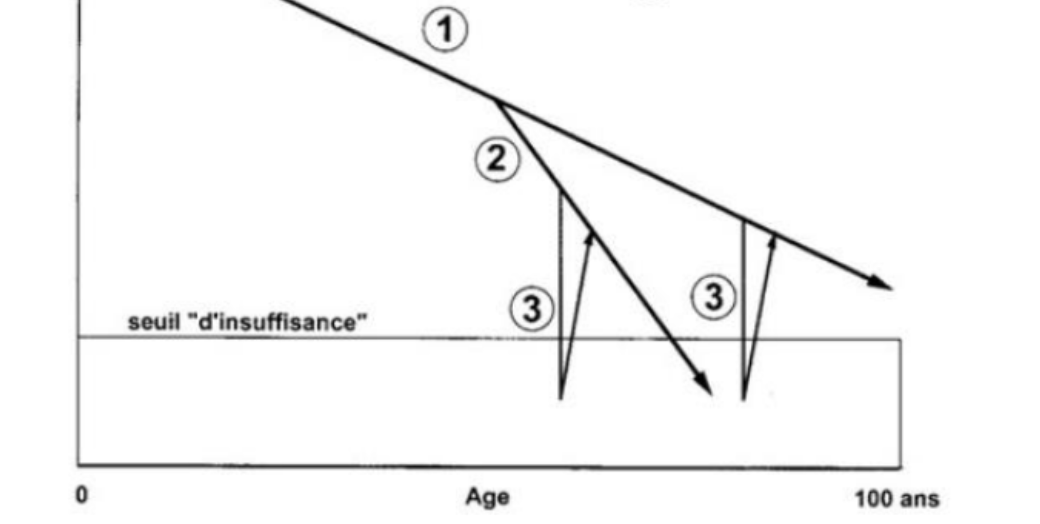
Quelles sont les 3 courbes de ce graphique ?
1 : Vieillissement normal : Il n’aboutit jamais au seuil de décompensation
2 : Pathologie chronique.
3 : Pathologies aigues.
Quels sont les 3 types de vieillissement ?
Réussi : Probabilité de maladie et d’incapactité réduite. Bonnes capacités cognitives et physiques.
Normal : Atteinte normale avec une probabilité importante de pathologies ou d’incapacité.
Pathologique : Fragilité extrême et dépendance.
Quels sont les critères du patient gériatique ?
Plus de 75 ans
Polypathologique
Polymédiqué
Diminution de l’homéostasie
Pharmacocinétique modifiée
Symptômes atypiques
Imbrication des aspects somatiques, psychologiques et sociaux
Comment se définit la fragilité ?
Un excès de mortalité par rapport à l’âge et au sexe
Comment identifier les patients gériatriques à risque ?
Par le score de l’ISAR (identification des seniors à risque) qui indique lorsque le patient doit avoir une évaluation gériatrique complète (score > 2)
Quels sont les deux modèles de la fragilité ?
Fried : Fragilité physique
Rockwood : Fragilité multi-domaine
Comment est mesurée la fragilité selon Fried ?
Selon les 5 critères :
Force musculaire
Perte de poids
Niveau d’activité physique
Vitesse de marche
Fatigue
Les résultats sont :
> 3 => Fragile
1 à 2 => Pré-fragile
0 => Non fragile
Comment est mesurée la fragilité selon Rockwood ?
Elle prend en compte différents critères notés de 0 (pas fragile) à 7 (extrêmement fragile) :
Médication
Âge
Isolement social
Dépendance
Dépression
Comportement
Quel sont les 4 critères du syndrome gériatique
Fréquence augmente fortement avec l’âge : On ne l’observe que chez les personnes âgées.
Facteurs multiples :
Facteur favorisants : Maladies chroniques.
Facteurs précipitants : Maladies aiguës.
Conséquences : Passage en institution ou dépendance
Prise en charge : Équipe multi-disciplinaire
Quels sont les 10 syndromes gériatriques fréquents ?
Troubles cognitifs
Instabilité
Incontinence urinaire ou fécale
Dénutrition ou déshydratation
Immobilité
Iatrogénèse
Insomnie ou trouble du sommeil
Troubles de la vue et de l’audition
Manque d’argent
Isolement social
Quels sont les points à évaluer lors de l’évaluation gériatrique ?
La complexité sociale
L’autonomie
La motricité et le risque de chute
Les fonctions cognitives
La nutrition
Quels points interrogés pour la complexité sociale ?
Le logement
Le réseau d’aide humain
Les ressources financières
Quelles échelles utiliser pour l’évaluation de l’autonomie ?
Kawtz : AVJ
Lawton : AVJI.
Quels sont les deux points auxquels être vigilant avant une évaluation de la mobilité et du risque de chute ?
Le chassage
L’aide technique à la marche
Quels sont les tests évaluant le risque de chute et la mobilité ?
Tinetti : On interprète les résultats :
< 20 => Risque très élevé
< 24 => Risque élevé
< 27 => Peu élevé
27 => Normal
TUG : Si le résultat est inférieur à 20’’, c’est normal.
Unipodal : Capacité de rester 5’’ en appui unipodal.
Quels sont les échelles pour l’évaluation cognitive ?
MMS : Il s’interprète :
24 à 30 : Normal
18 à 23 : Moyen
< 18 : Sévère
Horloge : Pour la représentation spatio-temporelle
Mini-cog : Test de l’horloge + 3 mots à mémoriser et à répéter
GDS : Version courte pour la dépression :
< 5 => Normal
5 à 12 => Risque de dépression
> 12 => Dépression sévère
Comment évaluer l’état nutritionnel du patient gériatrique ?
Mesures antropométriques : BMI
Mini nutritonnel assessment (MNA) :
< 17 = Dénutrition
17 à 23,5 = Risque de malnutrition
> 23,5 = Normal
État buccal.
Biologie.
Quels sont les niveaux d’atteinte du vieillissement au niveau digestif ?
Bouche : Moins de dents et de salive et ulcères.
Œsophage : Moins de contraction de l’œsophage et du sphincter externe supérieur.
Estomac : Diminution de l’acide gastrique et augmentation du pH. Diminution de la capacité de la muqueuse et risque d’ulcères (surtout si AINS).
Intestins : Transit et péristaltisme ralenti donc constipation.
Foie : Diminution du débit et de la masse.
Quelles sont les deux types d’incontinence fécale ?
Passive : Le patient ne se rend pas compte qu’il doit aller aux toilettes.
Active : Le patient se rend compte mais n’arrive pas à empêcher la défécation.
Quelles sont les causes de l’incontinence fécale ?
Distanciation du sphincter
Constipation chronique
Post-opératoire
Pathologies neurologiques
Abus de laxatifs
Quelles modifications ont lieux au niveau des reins ?
Diminution de la masse, de la taille et du débit rénal. Il y aura mois de filtration et une libération plus importante d’érythropoïétine. La production d’urines est diminuée la journée et augmentée la nuit.
Quelles sont les types d’incontinences urinaires ?
Incontinence d’effort : Elle peut être causée par :
Manque de force du sphincter
Manque de force du périné
Après accouchement, opération, …
Incontience par hyperactivité de la vessie : À cause de :
Cystite aigue
Cancer de la vessie
Cancer de la prostate
Atteinte neurologique
Quelles sont les modifications au niveau métabolique chez la personne âgée ?
Diminution de l’homéostasie
Réduction de la MM et augmentation de la MG
Diminution de la résistance face à un stress
Augmentation des activités pro-coagulate
Quelles sont les modifications au niveau immunitaire chez la personne âgée ?
Diminution des lymphocytes spécifiques
Augmentation des anticorps
Diminution des anticorps post-stimulation
Quelles sont les 4 phases lors de l’administration d’un médicament ?
1) Absorption
2) Distribution
3) Métabolisme
4) Excrétion
Quel est la modification majeur lors de l’absorption d’un médicament chez la personne âgée ?
Chez la personne âgée, il y a :
Augmentation du pH
Diminution de la vidange gastrique
Diminution de la mobilité intestinale
Le médicament sera donc absorbé plus lentement
Quel est la modification majeur lors de la distribution d’un médicament chez la personne âgée ?
Chez la personne âgée, il y a :
Augmentation de la MG
Diminution de la concentration en eau de 15%
Suite à cela, les médicaments hydrosolubles sont moins biens absorbés et les liposolubles plus facilement absorbés.
Quel est la modification majeur lors de la métabolisation d’un médicament chez la personne âgée ?
Le foie est moins vascularisé et le métabolisme sera donc plus lent ce qui entraîne une élimination plus lente
Quel est la modification majeur lors de l’excrétion d’un médicament chez la personne âgée ?
La fonction rénale est altérée et le médicament excrété moins vite.
Quel est l’effet du vieillissement sur la pharmacodynamique des médicament ?
Le nombre de récepteurs et la sensibilité varient ce qui influence la réponse à un traitement
Quels sont les médicaments du versant STOPP ?
Benzodiazépine
Neuroleptique
AINS
Metformine
Somnifères
Sulfonylurées à longue durée
Quels sont les médicaments du versant START ?
Bronchodilatateur : Asthme et BPCO
Oxygénothérapie : Hypoxie chronique
Calcium et vitamine D : Patient qui chute, ostéoporose ou corticothérapie depuis plus de 3 mois.
Vaccination : Contre la grippe et le pneumocoque avant le début de l’automne
Pourquoi les personnes âgées sont sujettes à la déshydratation ?
Diminution de la teneur en eau de l’organisme
Moins de capacité pour se lever et s’hydrater
Facultés cognitives (oubli)
Diminution de la sensation de soif
Quels sont les conséquences de la déshydratation ?
Infection : Parotidique, rénale et bronchique
Trhombo-embolique : Artériel et veineux
Cutané : Escarres et mauvaise cicatrisation
Neuropsychique : Confusion, attention, adynamie
Quels sont les signes de la déshydratation, sont-ils fiables ?
Ils ne sont pas très fiables mais sont :
Persistance du pli cutané
Sensation de soif
Oligurie
Bouche sèche
Tachycardie
Baisse de la TA
Troubles psychiques
Perte de poids
Quelles sont les 3 causes de déshydratation ?
Perte d’eau libre non-compensée.
Surcharge sodique sans eau libre.
Transfert d’eau libre en intra-cellulaire.
Quelles sont les causes de perte d’eau libre non compensée ?
Diurèse osmotique
Diurétique de l’anse
Diabète insipide
Que proposer comme hydratation à un patient avec des fausses déglutitions ?
Eau gélifiée, eau en bille, …
Quelles sont les normes des recommandations alimentaires ?
35kcal/j/kg
33% de lipides
55% de glucides
1,2g de protéine/kg/j
1,2g de calcium
10mg/j de fer
400µg/j de folates
1,5l/j de liquides
7,5g d’omega 6
1,5g d’omega 3
15mg/j de zinc
Que signifie l’acronyme “MEALS ON WHEELS” ?
Medication
Emotionnal
Anorexia
Late life paranoia
Swallow disorder
Oral disorde
No money
Wandering (dementia)
Hyper or hypothyroïdie
Enteric problem
Eating disorder
Low salt or low cholesterol diet
Social isolation
Quelles sont les conséquences d’une malnutrition ?
Immunodépression
Cicatrisation lente
Fonte musculaire
Augmentation de la durée d’hospitalisation
Quelles sont les stratégies thérapeutiques pour la malnutrition ?
Enrichir les préparation
Fractionner les prises
Ajouter des collations
Comment donner les suppléments diététiques industriels (SNO) ?
Il faut les donner 90 minutes avant ou après un repas.
Quels sont les changements cutanés avec le vieillissement ?
Diminution de l'épaisseur de la graisse
Diminution du collagène et de l’élastine
Diminution des récepteurs sensitifs
Diminution des glandes
Diminution de la production de vit. D
Diminution des mélanocytes
Qu’est-ce qu’un escarre ?
Une lésion cutanée qui arrive lors d’une position prolongée (< 2 heures) où le tissu mou est compressé entre une surface et l’os.
Quels sont les facteurs favorisant un escarre ?
Immobilité
Humidité
Diminution de la sensibilité
Traitement de cortisone
Dénutrition et déshydratation
Quels sont les stades de l’escarre ?
0) Rougeur mais qui devient blanche à la pression
1) Rougeur qui reste rouge à la pression
2) Lésion superficielle
3) Lésion avec perte de substance ou nécrose
4) Plaie ouverte et profonde
NC) Lorsque l’escarre est recouvert de fibrine ou d’une croute
Quelles sont les complications de l’escarre ?
Douleur
Surinfection
Absence de cicatrisation
Qu’est-ce qu’il ne faut surtout pas faire contre les escarres ?
Un massage sur les proéminences osseuses car ils ne préviennent pas les escarres et entraînent des dégâts supplémentaires
Comment définir le système hormonal ?
Ensemble de glandes et d’organes qui contrôlent les fonctions de l’organisme par la production d’hormones
Comment définir les hormones ?
Les substances chimiques ou messagers qui contrôlent et coordonnent les activités de tout l’organsime
Quels sont les hormones qui diminueront avec l’âge ?
Testostérone
Œstrogène
Mélatonine
Aldostérone
Hormone de croissance
Quels sont les hormones qui resteront stables avec le vieillissement ?
Cortisol
Insuline (efficacité diminuée)
Hormones thyroïdiennes
Quels sont les hormones qui augmenteront avec le vieillissement ?
Folliculostimulante
Parathormone
Qu’est ce que le diabète ?
Une diminution de la production d’insuline à cause du vieillissement des cellules ß et du pancréas et une augmentation de la résistance à l’insuline. L’insuline permet de faire stocker le glucose sous forme de glycogène hépathique ou muculaire.
Quels sont les facteurs favorisant le diabète de type II ?
Surpoids
HTA
Sédentarité
Hypercholestérolémie
Quels sont les test de laboratoire permettant d’étudier le diabète ?
Glycémie : On peut détecter
Diabète :
À jeun > 126mg/dl
2 heures après 75g de glucose > 200mg/dl
Intolérance glycémique :
À jeun > 110mg/dl
2 heures après 75g de glucose > 140mg/dl
Hypoglycémie : < 60mg/dl
Hémoglobine glycosée (HbA1c) : Elle permet d’avoir une idée sur les 2 derniers mois. On vise une HbA1c de 6,5%.
Urines : Glycosurie
Qu’est ce que la micro-angiopathie et la macro-angiopathie
Micro-angipathie : Obstruction des petits vaisseaux
Macro-angipathie : Obstruction des gros vaisseaux
Quel est la conséquence de la micro-angiopathie sur les yeux ?
La rétine est abimée
Quel est la conséquence de la micro-angiopathie sur les reins ?
Insuffisance rénale
Quel est la conséquence de la micro-angiopathie sur le système nerveux ? Quels sont les différentes atteintes possibles ?
Atteinte du nerf au niveau réflexe et sensibilité. Différentes atteintes :
Mononeuropathie simple et multiple
Polyneuropathie diabétique
Polyneuropathie végétative
Qu’est ce que la mononeuropathie ?
Début brutal avec signes moteurs déficitaires, douleurs et exacerbations nocturnes au niveau proximal (quadriceps, psoas, …)
Qu’est ce que la polyneuropathie diabétique ?
C’est une polyneuropathie sensitive distale
De quoi le patient se plaint dans une polyneuropathie diabétique ?
Douleurs : Surtout la nuit
Paresthésies et dysesthésies.
Altérations de la sensibilité profonde.
Trouble de la sensibilité superficielle.
Anesthésie à la douleur.
=> Favorise le pied diabétique
Qu’est-ce que la neuropathie végétative ?
Elle touche les fonctions viscérales
Quelles sont les manifestations de la neuropathie végétative ?
Cardio-vasculaire : Fluctuation tensionnelles
Sudorale : Anhydrose des membres inférieurs
Digestive : Diminution de la motilité œsophagique et gastrique.
Uro-génitale : Augmentation du remplissage de la vessie.
Hypoglycémie non-ressenties : Pas de symptômes adrénergiques mais bien neuroglycopéniques (humeur, perte de concentration, …).
Quelles sont les conséquences de la macro-angiopathie ?
AVC, infactus, angor de poitrine, AOMI
Avec quel pathologie peut-on confondre l’hypoglycémie ?
Un trouble du comportement
Comment se compose l’alimentation du patient diabétique ?
Glucide : 50 à 55%
Lipides : 30 à 35%
Protéines : 15%
Quelle est la recommandation majeure au niveau alimentaire chez le diabétique ?
Pas en dessous de 1500kcal/j
Quelles sont les causes du pied diabétique ?
Diminution de la sensibilité
Troubles moteurs : Déséquilibre entre fléchisseur/extenseur donc déformations progressives et émergence des points d’hyper-appui
Artériopathie
Atteinte sudorale
Plaie
Par quoi est favorisée la plaie dans le cadre du pied diabétique ?
Déformation du pied et de son architecture : Liée à une ostéoarthrite diabétique qui est initialement une inflammation localisée du pied. Il y a une réaction inflammatoire entretenue par la mise en charge ce qui peut entraîner des luxation, fractures, … Il faut proposer une décharge.
Durillons
Traumatismes mineurs
Soins d’auto-pédicure
Œdème
Infection
Mal perforant plantaire : Il faut le traiter avec la mise en décharge et tout appui est proscrit
Qu’observe-t-on dans le vieillissement ophtalmologique ?
La presbytie
Les couleurs et contrastes sont diminués
Les profondeurs sont diminués
Le champs visuel est rétrécis
Qu’est-ce que la dégénérescence maculaire liée à l’âge (DMLA) ?
Une dégradation de la macula qui entraîne une perte de la vision centrale. Elle touche 50% des plus de 80 ans.
Comment est détectée la dégénérescence maculaire liée à l’âge (DMLA)?
Une impression d’éclairage insuffisant, de flou et de déformation qui n’est pas amélioré par le port de lunettes
Qu’est-ce que la cataracte ?
Une opacification du cristallin
Quels sont les facteurs de risques de la cataracte ?
Âge, diabète, tabac, alcool et expositions aux UV
Qu’est-ce que le glaucome ?
Une hypertension intra-occulaire qui détruit le nerf optique
Quels sont les symptômes du glaucome ?
Baisse de contraste
Éblouissement à la lumière
Cécité nocturne
Fatigue visuelle
Sécheresse oculaire
Baisse de l’acuité visuelle
Qu’est-ce que a rétinopathie diabétique ?
La rétine est abimée pat les micro-hémorragies, les micro-anévrysmes et exsudats
Quelles sont les symptôme de la rétinopathie diabétique ?
Effet de flou et zones sombres
Quelles sont les conséquences de la malvoyance ?
Un risque de chute multiplié par 3
Difficultés d’apprentissage
Majoration de la dépression
À quelle fréquence faire un examen ophtalmologique ?
1 fois par an et systématiquement après une chute
Comment assister une personne malvoyante ?
Toucher
Décrire
Points de repères
Signaler
Communiquer
Qu’est-ce que le syndrome de Charles Bonnet ?
Des hallucinations chez le patient porteur d’un déficit visuel et sans pathologie psychiatrique
Quelles sont les deux parties de l’oreille interne ?
La cochlée (audition) et le vestibule (équilibre)
Quelles sont les pathologies qui peuvent toucher la cochlée ?
Presbyacousies : Perte progressive de l’audition.
Acouphènes : Bruits parasytes et/ou bourdonnements
De quoi est composé le vestibule de l’oreille interne ?
Deux sacs membraneux : Urticule et saccule qui donnent des informations sur la position de la tête par rapport au corps
Trois canaux semi-circulaires : Il permettent de détecter les mouvements dans les 3 plans.
Au niveau du vestibule, quel est l’effet du vieillissement ?
Une diminution des fibres nerveuses et des récepteurs labyrinthiques. Il y aura une presbyvestibulie
Qu’est-ce que l’omission vestibulaire ?
Le patient n’utilise plus du tout son système vestibulaire mais uniquement la vision
Comment évolue le goût avec le vieillissement ?
Il y a une diminution de la perception du goût par une diminution des papilles et de bourgeons fonctionnels
Quels sont les différentes atteintes du goût possible ?
Agueusie : Plus de gout
Dysguesie : Sens du gout trompé
Hypogueusie : Goût diminué
Comment évolue l’olfaction avec le vieillissement ?
Diminution de la perception des mauvaises odeurs par chirurgie ORL, affection ORL ou tabac
À quoi est du le changement de voix chez la personne âgée ?
À une rigidification des tissu du larynx ce qui modifie l’intensité et la qualité
Qu’est-ce que le phénomène d’inhalation ?
Un suintement d’aliments ou de liquides dans la trachée qui peut entraîner une pneumonie
Qu’est-ce que la désaffération sensorielle ?
Le fait que la personne est “coupée” de certaines stimulations sensorielles
Quelle sont les conséquence majeurs de la désafférence sensorielle ?
L’encodage erroné : Mauvais traitement et un encodage incorrect
Repli sur soi : Sentiment de menace et d’incompréhension qui induit un isolement social et un risque de dépression
Quelles sont les conséquences de l’encodage erroné ?
Altération des informations : Mauvaise restitution
Difficulté d’interprétation.
Communication réduite
Quelles sont les éléments qui aggravent la situation du patient gériatrique ?
Diminution des capacités intellectuelles
Détérioration des capacités d’apprentissage
Diminution de l’énergie vitale et de la motivation