Anestesiología V. PREGUNTAS Primer Parcial
1/85
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced | Call with Kai |
|---|
No analytics yet
Send a link to your students to track their progress
86 Terms
¿Cuál fue la primera definición de anestesia?
Un defecto en la sensación.
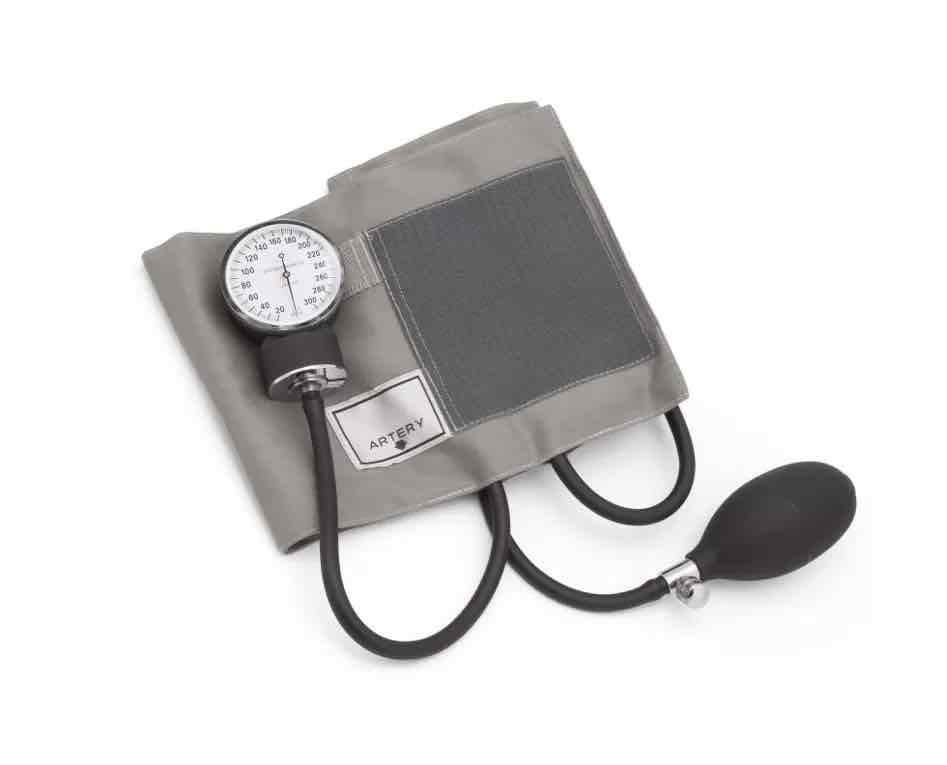
Objeto con el que se mide la presión arterial directa de una vena.
Baumanómetro.
¿Cuál fue el primer anestésico local?
Cocaína.

¿Cuáles son los 4 pilares de la anestesia?
Relajación muscular.
Analgesia.
Bloqueo de los reflejos.
Inconsciencia.
Primer anestésico inhalado.
Óxido nitroso (gas de la risa).

¿Cuál es la anestesia balanceada?
Técnica anestésica que consiste en la utilización de una combinación de agentes intravenosos e inhalatorios para la inducción y el mantenimiento de la anestesia general.
¿Cuál es el defecto más grande en una anestesia?
Error humano.
Fases en orden de una anestesia general.
Preanestesia.
Inducción.
Mantenimiento.
Recuperación.
Porcentaje aproximado de líquido (L) de PV en un animal adulto.
Aproximadamente 60%.
Porcentaje aproximado de liquido (L) del PV que tiene un animal joven/neonato.
Aproximadamente 80%.
Porcentaje aproximado de líquido Intra y Extra celular de un animal.
Intraceluar: 40% o 2/3.
Extracelular: 20% o 1/3.
Porcentaje aproximado de sangre en animales adultos y jóvenes/neonatos.
Adultos: 10%.
Jóvenes/neonatos: 15%.
¿Cuáles son los porcentajes aproximados del plasma y el líquido intersticial del LEC?
Plasma: 25% o 5-6% del peso corporal.
Líquido Intersticial: 75% o 10-12% del peso corporal.
Porcentaje aproximado del Líquido Transcelular.
Aproximadamente 1%.
Ejemplos de líquidos transcelulares.
LCR.
Humor vítreo.
Humor acuoso.
Líquido intraarticular.
Líquido intrapleural.
Líquido peritoneal.
¿Cuáles son los objetivos de la fluidoterapia?
Corregir la deshidratación y tonicidad (osmolaridad).
Corregir anormalidades electrolíticas.
Corregir desbalances ácido-base.
Restaurar volumen circulatorio.
¿Qué pacientes son candidatos a una fluidoterapia oral?
Pacientes con un sistema gastrointestinal funcional y sin un desequilibrio significativo de líquidos.
¿Por qué la administración de fluidos subcutáneos es adecuada únicamente para tratar la deshidratación muy leve y no es recomendable para la terapia de reemplazo en casos más graves?
La administración de fluidos subcutáneos es adecuada para la deshidratación muy leve porque permite una absorción lenta y gradual de los líquidos, lo que es suficiente para corregir pequeñas deficiencias de fluidos. Sin embargo, en casos de deshidratación moderada o grave, esta ruta no es adecuada porque no permite un suministro rápido y efectivo de fluidos al torrente sanguíneo. En situaciones más graves, se requiere una vía de administración más directa, como la intravenosa, para garantizar una reposición rápida y eficaz de líquidos y electrolitos.
¿Por qué se utilizan líquidos intravenosos o intraóseos en pacientes anestesiados o con deshidratación, shock, hipertermia o hipotensión?
Se utilizan líquidos intravenosos o intraóseos porque permiten un suministro rápido y directo de fluidos al cuerpo, lo cual es esencial para estabilizar a pacientes en situaciones críticas como anestesia, deshidratación, shock, hipertermia o hipotensión.
Ruta de administración para Px con un tracto gastrointestinal funcional y sin contraindicaciones (p. Ej., Vómitos)
PO (oral)
Ruta de administración para Px con Deshidratación anticipada o alteraciones leves del volumen de líquidos en un entorno ambulatorio
SC (únicamente utilizando cristaloides isotónicos)
Ruta de administración para Px hospitalizados que no comen ni beben normalmente, pacientes anestesiados, pacientes que necesitan una administración rápida y / o de gran volumen de líquidos (por ejemplo, para tratar la deshidratación, el shock, la hipertermia o la hipotensión).
IV e Intra óseo
Ruta de administración para un Ambiente de cuidados críticos. Se utiliza en pacientes que necesitan una administración de líquidos rápida y / o de gran volumen, administración de líquidos hipertónicos y / o monitoreo de la presión venosa central.
IV
Sitios recomendables para vía IV
Yugular: Grandes especies (bovinos, equinos, ovinos y cabras).
Safena y radial: pequeñas especies como perro y gato.
Oreja: conejos y porcinos.
Venas laterales de la cola: ratas.
¿En qué situaciones se indica la suspensión de la fluidoterapia?
Para edema pulmonar o derrames pleurales / abdominales?
¿Cuál es la osmoralidad aproximada del plasma?
280-320 mOsm/L.
Órgano responsable del correcto balance de líquidos, osmolaridad y de electrolitos.
Riñón
Líquido capaz de “robar” a otros líquidos para reponerse.
Plasma.
¿Cómo funcionan las soluciones hipotónicas en el tratamiento con fluidos?
Las soluciones hipotónicas tienen una concentración de solutos menor que el plasma, lo que provoca que el agua se mueva del espacio intravascular al espacio intracelular, causando hinchazón celular. Se utilizan para tratar la deshidratación celular.
¿Cómo actúan las soluciones isotónicas en el cuerpo?
Las soluciones isotónicas tienen una concentración de solutos similar al plasma, por lo que no causan un movimiento neto de agua entre los compartimentos intravascular e intracelular. Se usan para expandir el volumen intravascular sin alterar el equilibrio osmótico.
¿Qué efecto tienen las soluciones hipertónicas en el tratamiento con fluidos?
Las soluciones hipertónicas tienen una concentración de solutos mayor que el plasma, lo que provoca que el agua se mueva del espacio intracelular al intravascular, ayudando a reducir la hinchazón celular y a expandir rápidamente el volumen intravascular.
¿Cómo funcionan los coloides en la terapia de fluidos?
Los coloides retienen el líquido en el espacio intravascular debido a su alta presión oncótica, lo que ayuda a mantener el volumen intravascular por más tiempo, siendo útiles para tratar condiciones como el shock o la hipovolemia.
¿Cuáles son los principales electrolitos perdidos en el sudor?
Los principales electrolitos perdidos son sodio (Na⁺) y cloro (Cl⁻), en menor medida se pierde calcio (Ca), magnesio (Mg) y potasio (K⁺).
¿Qué electrolitos se pierden comúnmente en la diarrea?
Los principales electrolitos perdidos son sodio (Na⁺), cloro (Cl⁻) y potasio (K⁺).
¿Cuáles son los electrolitos predominantemente perdidos en los vómitos?
En los vómitos, los principales electrolitos perdidos son sodio (Na⁺), cloro (Cl⁻) y potasio (K⁺), y a menudo también se pierde bicarbonato (HCO₃⁻).
¿Qué electrolitos se pierden en la orina?
Los principales electrolitos perdidos son sodio (Na⁺), cloro (Cl⁻) y potasio (K⁺).
¿Cuáles son los principales electrolitos afectados en una deshidratación?
Los principales electrolitos afectados son sodio (Na⁺) y cloro (Cl⁻), con potencial alteración en los niveles de potasio (K⁺) dependiendo de la causa y gravedad.
Si el volumen del líquido extracelular es aproximadamente 3 veces el volumen sanguíneo, ¿cuál es la cantidad recomendada de cristaloides isotónicos a administrar para reponer el volumen sanguíneo perdido?
Se debe administrar aproximadamente 3 veces la cantidad de cristaloides isotónicos respecto al volumen sanguíneo perdido.
Durante un choque, ¿Cuántos ml/kg de Sol. Cristaloide debe administrarse en perros?
80-90 ml/kg IV.
Durante un choque, ¿Cuántos ml/kg de Sol. Cristaloide debe administrarse en gatos?
50-55 ml/kg IV.
Durante un choque, ¿Cuántos ml/kg de Sol. Cristaloide debe administrarse en equinos?
50 ml/kg IV.
¿Cuál es el procedimiento inicial para administrar la dosis de choque calculada en un paciente?
Comience administrando rápidamente el 25% de la dosis de choque calculada y luego vuelva a evaluar al paciente para determinar la necesidad de continuar con cada incremento de dosis del 25%.
¿Qué se debe hacer si el 50% del volumen de choque calculado del cristaloide isotónico no muestra una mejora suficiente en el paciente?
Si el 50% del volumen de choque calculado del cristaloide isotónico no causa una mejora suficiente, considere cambiar o agregar un coloide.
¿Cuál es el efecto inmediato de los cristaloides hipertónicos y cómo afecta el volumen vascular?
Expanden el volumen vascular de inmediato al redistribuir el líquido desde el espacio intersticial e intracelular hacia el espacio intravascular.
¿Cuánto tiempo dura el efecto de los cristaloides hipertónicos y a qué está directamente proporcional?
Dura entre 30 y 60 minutos y es directamente proporcional a la constante de distribución (índice de gasto cardíaco).
¿Cuál es la dosis recomendada de solución salina al 7.5% para gatos, perros y equinos, y cómo se debe administrar?
La dosis recomendada de solución salina al 7.5% es de
2-4 ml/kg para gatos.
4-5 ml/kg para perros y equinos.
Debe administrarse lo más rápidamente posible.
¿Qué tipo de presión ejercen las moléculas de los coloides y dónde se distribuyen principalmente?
Ejercen presión oncótica y se distribuyen principalmente en el líquido extracelular (LEC).
¿Cómo varía la velocidad de distribución y la duración del efecto de los coloides?
Tienen una velocidad de distribución lenta y un efecto prolongado que dura entre 24 y 36 horas.
¿Cuáles son dos ejemplos de coloides naturales y qué desventajas tienen?
Plasma.
Albumina. y la albúmina.
Son más antigénicos y pueden causar reacciones alérgicas.
Ejemplos de coloides sintéticos y sus posibles efectos secundarios.
Dextrano.
Oxipoligelatina.
Gelafundin.
Hestar.
Hetastarch.
Pueden causar desórdenes sanguíneos debido a su tendencia a unirse a plaquetas o a disminuir los factores de coagulación.
¿Cuál es la dosis recomendada de coloides para pacientes y cómo se ajusta según la especie?
La dosis recomendada de coloides es de 5-15 ml/kg. La dosis específica se ajusta según la cantidad de proteínas del paciente, independientemente de la especie.
¿Por qué se recomienda un coloide o hipertónico en casos de edema?
Porque ayudan a mover el líquido del espacio intersticial al intravascular, reduciendo el edema.
¿Por qué se recomienda un coloide cuando la presión oncótica es baja o la proteína total es <35 g/L (o la albúmina <15 g/L)?
Porque los coloides aumentan la presión oncótica del plasma, reteniendo líquidos en el espacio intravascular y corrigiendo la deficiencia de proteínas.
Porcentaje ideal de hematocrito.
32.52% (independiente de la especie).
Fórmula utilizada para saber cuántos L de sangre debemos transfundir en equinos, perros y gatos.
Volumen de transfusión = peso (kg) * X ml/kg (PCV Deseado - PCV Actual) / PCV Donador.
Equinos: x 80.
Perros: x 90.
Gatos: x 60.
Ejemplos:
Equinos: Vt = 36 kg x 80 ml x (32 - 18) / 44 = 916.36 ml
Perros: Vt (ml) = 20 kg x 90 ml x(35−20) / 45 = 600 ml
Gatos: Vt (ml) = 4 kg x 60 ml x (30−15) / 40 = 90 ml
Datos indispensables para el cálculo de la fluidoterapia.
Dosis de mantenimiento.
% de deshidratación.
Pérdidas sensibles (PS).
Fórmula para calcular la dosis de mantenimiento en perros y gatos adultos.
Perros: 60 ml/kg/24hrs.
Gatos: 55 ml/kg/24hrs.
Fórmula para calcular la dosis de mantenimiento en perros y gatos cachorros.
130 ml/kg/24hrs.
Fórmula para calcular la dosis de mantenimiento en equinos adultos.
50/kg/24hrs.
Fórmula para calcular la dosis de mantenimiento en potros.
120 ml/kg/24hrs.
Deshidratación en pequeñas especies leve (5%).
Pérdida mínima de turgencia de la piel, membranas mucosas semisecas, ojo normal.
Deshidratación en pequeñas especies moderado (8%).
Pérdida moderada de turgencia de la piel, membranas mucosas secas, pulsos rápidos débiles, enoftalmos.
Deshidratación en pequeñas especies grave (10%).
Pérdida considerable de turgencia de la piel, enoftalmos severos, taquicardia, membranas mucosas extremadamente secas, alteración del nivel de conciencia. pulsos débiles, hipotensión.
Signos clínicos de una deshidratación ligera (5-7%) en equinos.
Depresión, mucosas secas, TLLC prolongado.
Signos clínicos de una deshidratación moderada (8-10%) en equinos.
Depresión, pobre distensión yugular, pulso retardado, TLLC (2-4”), turgor de piel ↑, FC ↑.
Signos clínicos de una deshidratación severa (>10%) en equinos.
Extremidades frías, TLLC (>5”), recumbente, moribundo.
Valores aproximados de la FC, TLLC, HT(%)/PTT(g/dL) y Creatinina (mg/dl) en una deshidratación del 6% de un equino.
FC: 40-60.
TLLC: 2.
HT(%)/PTT(g/dL): 40/7.
Creatinina (mg/dL): 1.5-2.
Valores aproximados de la FC, TLLC, HT(%)/PTT(g/dL) y Creatinina (mg/dl) en una deshidratación del 8% de un equino.
FC: 61-80.
TLLC: 3.
HT(%)/PTT(g/dL): 45/7.5.
Creatinina (mg/dL): 2-3.
Valores aproximados de la FC, TLLC, HT(%)/PTT(g/dL) y Creatinina (mg/dl) en una deshidratación del 10% de un equino.
FC: 81-100.
TLLC: 4.
HT(%)/PTT(g/dL): 50/8
Creatinina (mg/dL): 3-4.
Valores aproximados de la FC, TLLC, HT(%)/PTT(g/dL) y Creatinina (mg/dl) en una deshidratación del 12% de un equino.
FC: >100.
TLLC: >4.
HT(%)/PTT(g/dL): >50/>8.
Creatinina (mg/dL): >4.
Fórmula para calcular la corrección de la deshidratación.
% de deshidratación x Peso corporal (kg).
¿Qué son las pérdidas sensibles?
Pérdidas de líquidos fisiológicas anormales tales como; vómito, reflujo, diarrea, poliuria, etc.
¿De qué depende y cuánto tiempo es el monitoreo durante la terapia de fluidos?
Se realiza cada 15 a 60 minutos, dependiendo de la velocidad a la que se administra la reanimación con líquidos.
¿Cuáles son los parámetros de evaluación y monitoreo durante una terapia de fluidos?
• Calidad del pulso.
• Tiempo de llenado capilar Tllc.
• Color de la membrana mucosa Mm.
• Frecuencia respiratoria, esfuerzo y sonidos pulmonares.
• Turgencia de la piel.
• Peso corporal.
• Producción de orina.
• Estado mental.
Valor aproximado de normocapnia.
35% hasta 45%.
Especie que puede tener una hipercapnia de hasta el 60%.
Equinos.
Parámetros durante un monitoreo anestésico.
Parámetros
1. Estado de conciencia.
2. Relajación muscular.
3. Función cardiovascular.
4. Ventilación.
5. Capnometría y Capnografía.
6. Oxigenación.
7. Temperatura.
Significado de SpO2.
Saturación de oxígeno.
Significado de NIBP.
PA no invasiva.
Significado de ETCO2.
Concentración máxima de dióxido de carbono aspirado durante un ciclo respiratorio.
Signos clínicos de la hipocapnea.
Aumento en la frecuencia y profundidad de la ventilación, podría sugerir anestesia superficial o sensibilidad al dolor.
Signos clínicos de la hipercapnea.
Disminución en la frecuencia y profundidad en la ventilación, podría sugerir profundidad anestésica, excesiva relajación muscular o depresión del centro respiratorio.
Signos clinicos de hipertermia.
Puede indicar reacción adversa a un fármaco (cerdos), incrementa el metabolismo y eliminación de fármacos inhalados e inyectables disminuyendo su efecto.
Signos clinicos de hipotermia.
Podría sugerir profundidad anestésica, perdida de calor, disminuye el metabolismo y eliminación de fármacos inhalados e inyectables incrementando su efecto.
La palidez podría sugerir…
Hipotensión secundaria a profundidad anestésica, hipotermia, hemorragia, etc.
La hipertensión podría sugerir…
Anestesia superficial y/o sensibilidad al dolor.