DREM Desarrollo + Genetica 🧬
1/202
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced |
|---|
No study sessions yet.
203 Terms
Gameto
Célula reproductiva haploide que se fusiona con otro gameto durante la fecundación.
Gametogenesis
Proceso de formación de gametos haploides, incluyendo espermatogénesis y ovogénesis.
Producción de gametos: Espermatogonias y ovogonias (proliferacion y diferenciación)
Fases de la espermatogenesis
1) Espermatogonica (proliferación x mitosis)
2) Espermatocitica (Espermatocito primario diploide a espermátida temprana haploide)
3) Espermiogénesis: Diferenciación de Espermátidas a espermatozoides
¿Que es un ovocito? ¿Cuales son las características de la ovogénesis?
Ovocito: Célula germinal femenina en desarrollo (5 o 6 semanas de desarrollo) , que se convierte en óvulo tras la fecundación.
Ocurre en el ovario
La meiosis se inicia en una población de células finitas. Mujer nace con la totalidad de la reserva ovárica.
DETENIDO EN PROFASE I, OVOCITO PRIMARIO, hasta la pubertad y el pico de LH, permite reanudar
DETENIDO EN METAFASE II, se reanuda solo si es fecundado.
Asimétrico se produce un gameto por meiosis (1 ovocito y 2-3 cuerpos polares)
La meiosis se completa en años
La meiosis se detiene en la primera profase y se reinicia en pequeñas poblaciones de células
La diferenciación del gameto ocurre durante la primera profase meiótica
TIEMPO TOTAL: 12 a 50 años
Transporte de gametos femeninos
Foliculo primordial detenido en profase I, madura hasta llegar a un único folículo de Graff se detiene en metafase II.
Ovulación: Se ovula el folículo de Graff con la corona radiada. Células de la granulosa con metaloproteasa degradan la matriz extracelular permite que el ovocito, salga hacia afuera
Migración ovocito: Ingresa a la trompa de Falopio o oviducto. (embarazo ectópico, ovocito en peritoneo)
Batido de fimbrias atraen ovocito con ayuda de la corona radiada.
Síndrome de Kartegener: no hay movimiento de cilias correcto. infertilidad.
Fase lenta: transporte por cavidad peritoneal hasta ampolla 72hs
Fase rápida: Transporte por el itsmo hasta llegar al útero (8hs) Dependiendo de si hay fecundación puede o no ocurrir la implantación.
Meiosis
Tipo de división celular que reduce el número de cromosomas a la mitad, produciendo células haploides.
Profase I
Etapa de la meiosis donde los cromosomas homólogos se aparean y se intercambian segmentos.
Características de la Espermatogénesis
Ocurre en el túbulo seminífero
A partir de la pubertad
La meiosis se inicia continuamente en un grupo de células madre que se dividen mitóticamente
Cuatro gametos se producen por meiosis
Meiosis se completa en días o semanas
Meiosis y diferenciación procede continuamente sin que se detenga el ciclo celular
La diferenciación del gameto ocurre cuando es haploide, luego que la meiosis termina.
TIEMPO TOTAL : 74 días
Espermiación
Espermatdas maduras liberadas a la luz del túbulo seminífero x fuerzas contráctiles generadas en el citoplasma apical de células de Sertoli. Espermatozoides se liberan de cuerpos residuales, y estos son fagocitados x la célula de sertoli
Células de Sertoli
Células que apoyan el desarrollo de los espermatozoides en los túbulos seminíferos.
Diferenciacion de espermátidas en espermatozoides
Formacion del acrosoma
Condensación de la cromatina
Formación del flagelo
Reorganización del citoplasma y organelos
Espermiación (liberación del espermatozoide a la luz)
Acrosoma
Estructura en el extremo del espermatozoide que contiene enzimas necesarias para penetrar el ovocito.
Enzimas para la digestion de la zona pelucida
HIALURONIDASA
NEURAMINIDASA
ACROSINA
Fases de formación del Acrosoma
1) Golgi:
Vesículas proacrosomicas transportadas de Golgi a Acrosoma (Filamentos de actina + citoqueratina)
Migración de centriolos (distal axonema y proximal pieza de conexión) Golgi al polo opuesto de la vesicula acrosomica.
2) Capuchón o casquete:
Vesiculas proacrosomicas se fusionan en acroplaxoma (saco acrosómico, envuelve al núcleo y se alarga)
Espermátida gira
3) Acrosómica: contenido granulo acrosómico se distribuye lo largo del saco acrosómico.
Acrosoma rodea gran parte del núcleo hasta 2/3
Manguito: microtúbulos, transporta material necesario para formar cola del espermatozoide.
Mitocondrias y fibras densas
alinearse al largo del axonema
4) Maduración
Mitocondrias completan alineamiento en segmento proximal, axonema (9 pares microtúbulos + 1 par centrales y dineínas)
Núcleo alargado, empaquemiento de cromatina (protaminas)
Manguito migra a region más caudal, se desensambla
Cuerpos residuales se liberan en la espemiación (exesp de citoplasma)
Partes del espermatozoide maduro
Cabeza: Compactada y acrosoma rodea 2/3 del núcleo
Pieza de conexión: Conecta la cabeza con el resto del espermatozoide. Centriolo proximal, placa basal y columnas externas continua a fibras densas.
Pieza media:
Axonema (9 pares microtúbulos externos + 1 par central)
Rodeado de 9 fibras densas
Vaina mitocondrial
Pieza principal:
Axonema
7 fibras densas
Vaina fibrosa ( 2 columnas longitudinal central y dorsal conectadas x postillas)
Pieza terminal:
Axonema
Membrana flagelar

Transporte de Gametos Masculinos
Espermatozoides en el testículo: migran por los túbulos seminíferos conductos rectos x mediastino testicular: Transporte pasivo x contracciones.
Epidídimo: transitados x la cabeza, cuerpo y cola x los conductillos eferentes en 12 días. Continua madurando y ocurre la demaduracion que evita que se activen. En la cola del epidídimo ya tienen una estructura madura.
Migración conducto deferente: Eyaculación 40 a 300 millone s de espermatozoides. Se mezclan con el liquido seminal (liquido prostatico = fructosa) y líquido seminal (iones y minerales)
Migración de espermatozoide en el aparato genital femenino
Migración en la vagina:
Liberados en el cuello del utero, liquido vaginal ácido pH= 5.3 bacteriucida. Liquido seminal pH= 7.3 (buffer)
Motilidad optima del espermatozoide ph= 6 a 6,5 (útero)
Destrucción x sistema inmunitaro.
Migración en el útero:
Moco cervical: Moco E (H2O) y G (viscoso), barrera anticonceptiva natural.
Espermatozoide logra atravesarlo, llega a la luz uterina.
Fase rápida contracciones de la musculatura uterina.
Fase lenta (batido flagelar del espermatozoide 2.3 mm/H)
Migración en el Oviducto:
Espermatozoides van al oviducto derecho e izquierdo, no saben como reconocer donde sucedió la ovulación.
Se acumulan en el itsmo. Son captados x epitelio del oviducto
Ocurre la captación del espermatozoide. Hiperactividad flagelar en istmo. Modifica la membrana plasmática: elimina colesterol y se intercambian glucoproteínas de membrana.
Separación epitelio tubárico, nado contracorriente del batido ciliar epitelio tubárico.
Capacidad fecundadora 80hs atracción quimiotaxia
Capacitación espermática
Hiperactivación
Extracción de colesterol
Modificación de los fosfolípidos y carbohidratos
Fecundación
Proceso en el que dos gametos se fusionan para formar un cigoto.
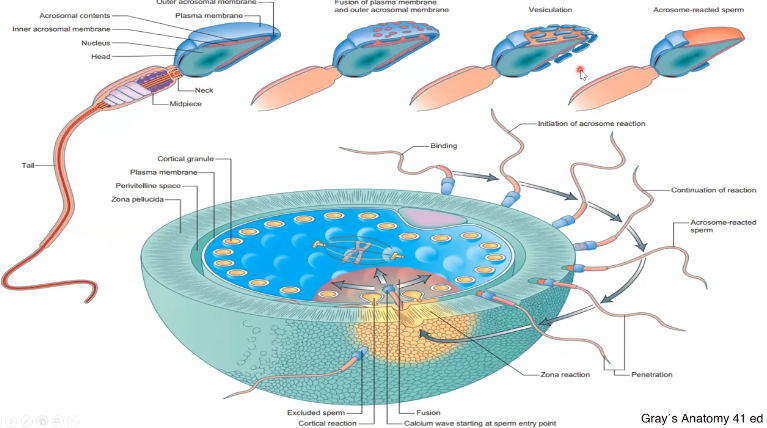
Fases del proceso de la fecundación
Fase 1: Penetración de la corona radiada
Llegada espermatozoide. Corona radiada rica en ácido hialuróniuco, debe ser degradada. Primeros espermatozoides que llegan liberan enzimas x reacción acrosomal. Liberando Hialuronidasas y se sacrifican permitiendo el pasaje a los próximos
Fase 2: Espermatozoide atraviesa la zona pelúcida.
Zona pelúcida conmpuesta x glucoproteínas.
ZP2 y ZP3
ZP1 y ZP4 forman puentes
ZP3 con ác. siálico (fijación del espermatozoide)
Rxn del acrosoma desencadenado x contacto con ZP3. Entrada de Ca+ y salida de H+ en espermatozoide (pH aumenta). Libera enzimas.
Fase 3: Fijación y fusion de las membranas del espermatozoide y del ovocito
Fijación, microvellosidades el ovolema fijan al espermatozoide. Fertilina ciristetina se unen al CD9 e integrinas del ovocito (+ fuerte quimicamente)
Fusión de membranas: Reacciones acrosomales modifican su membrana. Ingresa cabeza cuello y cola al interior del ovocito
Unión y fusión del espermatozoide y el ovocito
penetración de la corona radiada
Reconocimiento y adhesión
Reacción acrosomica
Denudación
Penetración de la membrana pelucida
Fusión
Proteínas de adhesión
Spz: fertilina y ciristestina
Ovocito: integrina alfa 5 y proteóina CD9
Fusion por IZUMO (hombres) y JUNO (Mujeres)
Cigoto
Célula resultante de la fecundación, que da inicio al desarrollo embrionario.
Bloqueo por la poliespermia
Neutraliza la entrada de otros espermatozoides
Desencadena cambios en el ovocito
Dos bloqueos: Fast y slow
Rápido: Despolarización eléctrica rápida de la MP del oocito con el cambio de potencian de accion. 2-3 segundos luego de la fusion de membranas-
Lento: Propagación en oleada de Ca+. Fusion de gránulos corticales con Mp del ovocito. Liberacion de enzimas hidrolíticas y polisacáridos.
Segmentación
División del cigoto en múltiples células sin un aumento en el tamaño.
Singamia
Pronúcleos se acercan y fusionan. Dilución de las cariotecas.
Anfimixis
Mezcla de cromosomas maternos y paternos. Ubicación en el plano ecuatorial.
Morula
Conformación compacta de 8 células semejanres
Blastocisto
Contiene una cavidad llamada blastocele. Las células se distribuyen.
Macizo celular interno
Trofoblasto, rodeado de blastocele
Eclosión de la Zona pelúcida
Día 5 a 6
Lisis de la cona pelúcida por STRIPSINA (proteasa de la membrana plasmática trofoblasto y salida del blastocisto)
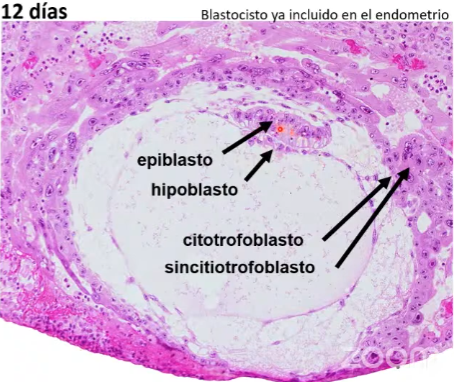
Blastocisto tardío
Agrupacion del macizo celular interno según el tipo celular: Epiblasto e hipoblasto o endodermo primitivo . Forman el disco germinal bilaminar.
Macizo celular interno
Epiblasto
Endodermo primitivo (Hipoblasto)
Forma: Embrión, saco vitelino, alantoides y amnios
Cavidad amniótica y saco vitelino
Cavidad amniótica: Se forma a los 13-17 días.
Saco vitelino: Cavidad tapizada por el hipoblasto
Gastrulación
Proceso de migración celular y tisular altamente organizado y coordinado x el cual se establecen las tres hojas o capas germinales del embrión:
Ectodermo, mesodermo y endodermo
Comienzo en la 3ra semana.
Se determinan los ejes corporales del embrión.
Comienza a formarse la línea primitiva (caudal y dorsal), desde el nódulo (cefálico). Frente de avance es al fosita.
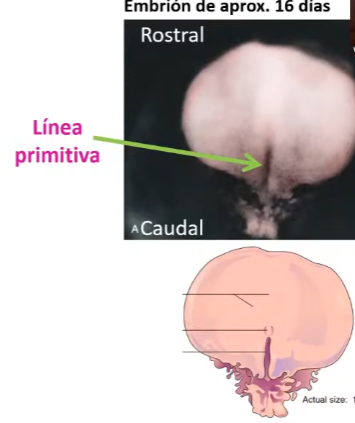
Formación de la línea primitiva
Agentes inductores TFG beta y Wnt
Ocurre:
Proliferación
Migración
Redistribuciones celulares internas (movimiento de extensión convergente)
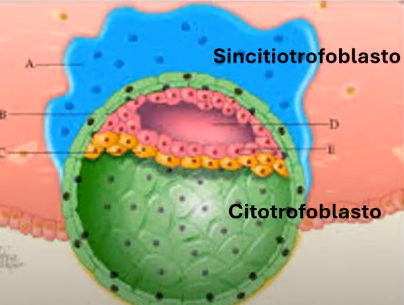
Trofoblasto (o células externas)
Citotofoblasto
Sincitiotrofoblasto: hCG, estogenos, progesterona, lactógeno
Formará el corion (parte fetal de la placenta)
Contiene integrinas que une al blastocisto al endometrio materno:
Contactan trofoblasto, sintetizan proteasas (colagenasa, estromelisina y activador del plasminógeno) que digieren la matriz extracelular del endometrio para implantarse
Líquido amniótico
Fluido que rodea y protege al embrión durante el desarrollo.
Placenta
Órgano que permite el intercambio de nutrientes y desechos entre la madre y el feto.
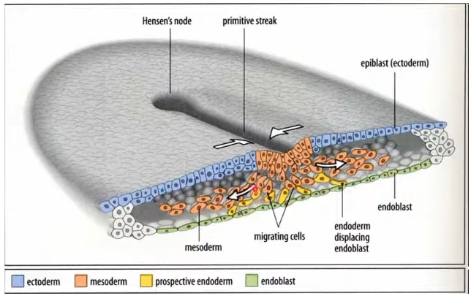
¿Que células migran y entran en la línea primitiva?
Las células epiteliales ingresan a la línea primitiva y forman los diferentes linajes formándose en mesodermo.
Transformación epitelio mesenquimal
Primero forman: Endodermo
Segunda oleada: Mesodermo
Deben perder la expresión de moléculas de adhesión (e-cadherina)
Cambios en la forma células y perdida de la lámina basal.
Migración de células mesenquimales favorecida por ácido hialurónico producido por el epiblasto
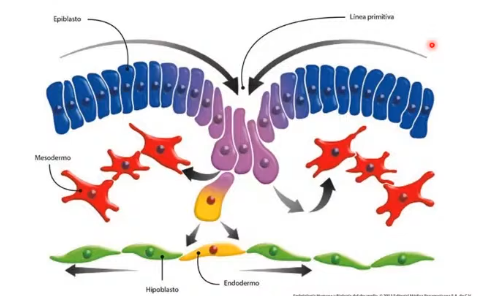
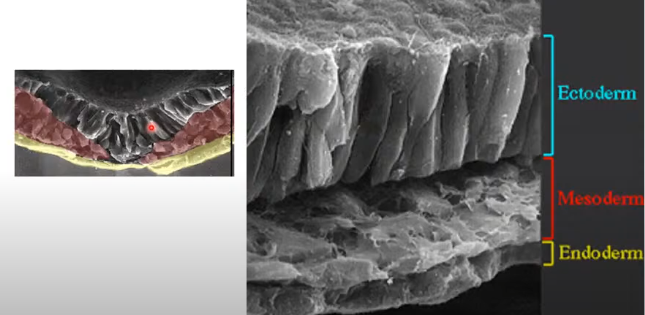
¿De donde surgen?
Surgen del epiblasto
Vías de migración de las células durante la gastrulación
Nodo:
Endodermo faríngeo
Placa precordal
Notocorda (mesodermo axial)
Lateral de línea primitiva:
Mesodermo cardiogénico
Mesodermo paraxial
Mesodermo intermedio
Mesodermo lateral
¿En que sentido es la progresión del desarrollo?
PROCESO CEFALOCAUDAL
Regiones cefálicas comienzan procesos de organogénesis
Region caudal se encuentra aun en fase de gastrulación
La regresión de la línea primitiva se acompaña del establecimiento y modelado del mesodermo paraaxial. Desaparece luego de la cuarta semana
¿Que función cumple el nodo?
CENTRO ORGANIZADOR DE LA GASTRULACIÓN
Induce el comienzo de la gastrulación
Las células que ingresan a través del nodo dan lugar al mesodermo axial (notocorda) e inducen estructuras dorsales
Es capaz de inducir un segundo eje embrionario cuando se trasplanta a algún otro lugar de la gastrula
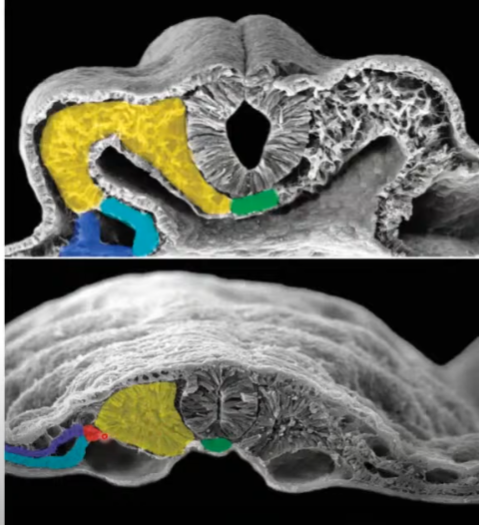
Describa que es cada uno
Verde: Notocorda o mesodermo axial
Amarillo: Mesodermo paraxial
Rojo: Mesodermo intermedio
Violeta y celeste: Mesodermos laterales
Notocorda
Induce la diferenciación del: mesodermo paraxial, intermedio y laterales. Sobretodo los somites.
Luego termina siendo el núcleo pulposo
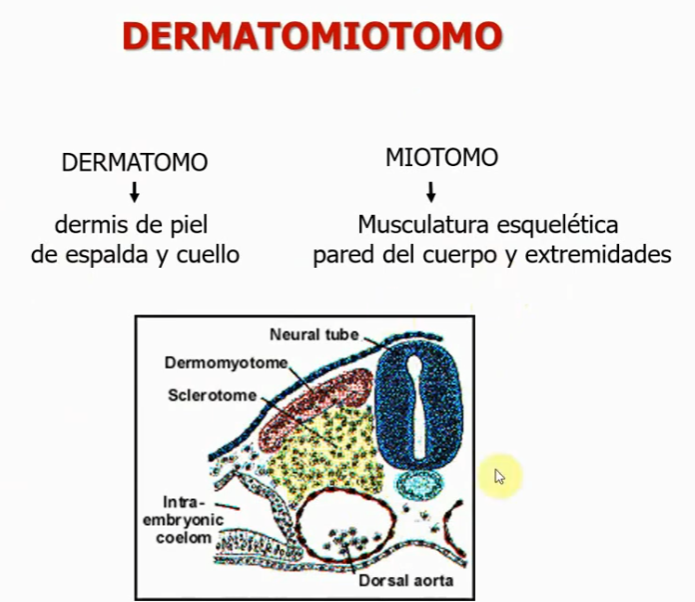
Mesodermo paraxial va a dar lugar a:
Cabeza
Somites: (mesodermo paraxilal → somitámero → somite)
→ Miotomo (musculo)
→ Esclerotomo (cartílago, hueso)
→ Dermatomo (dermis)
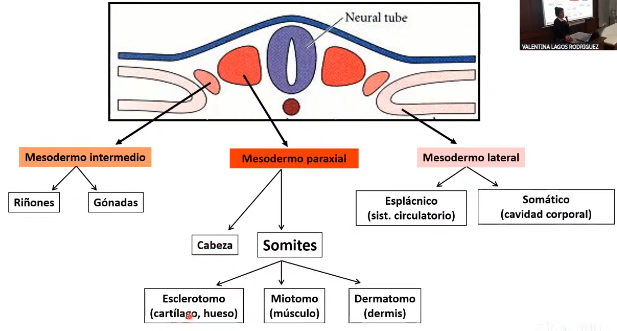
Resumen del período somitico
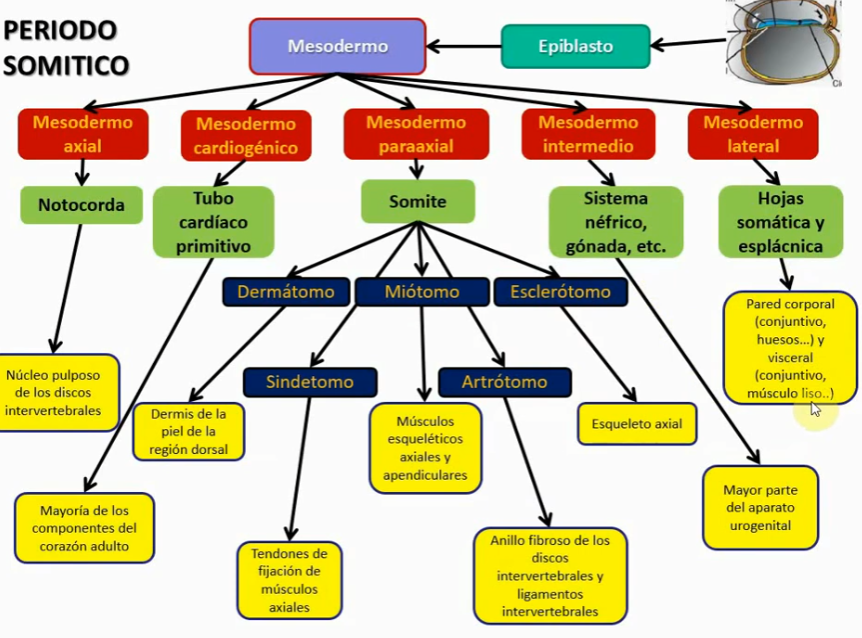
Somites
Los primeros 7 somites no evolucionan.
44 iniciales, 37 finales (varios somites caudales involucionan)
En la region cefálica van a estar más evolucionados, somites.

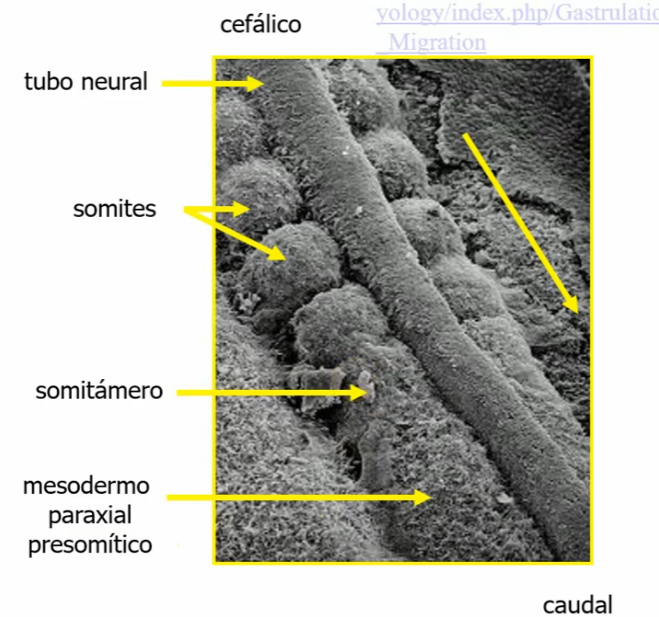
Somitogénesis
Perioridicidad temporal y espacial: Vias de señalización de Notch
Segmentación:
Región Cefálica: Efrina A4
Región Caudal: Efrina B2
Dos somites sucesivos van a formar una vertebra
Región dorsal: Dermomiotomo (dermatomo y miotomo)
Región ventral: Esclerotomo (Vértebras, costillas discos intervertebrales)
Identidad de axial (de las vertebras) de los somites esta relacionada con el gen Hox
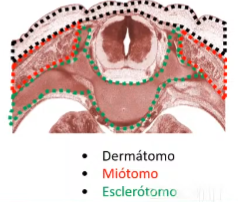
Mecanismos básicos de Somitogenesis
Celulas del mesodermo paraaxial enfrentados un gradiente diferencia:
Mayor concentración CEFÁLICO de Ácido retinoico
FGF mayor concentrado CAUDAL
DETERMINAN Mesp 2
Este gradiente, llega a cierto umbral anuncia la llegada un somitomero, frente de onda.
Dermatomiotomo
Dermatomo: Dermis de la piel espalda y cuello
Miotomo: Musculatura esquelética pared del cuerpo y extremidades
Sindestomo: forma los tendones de la musculatura epaxial
Nombrar los distintos mesodermos
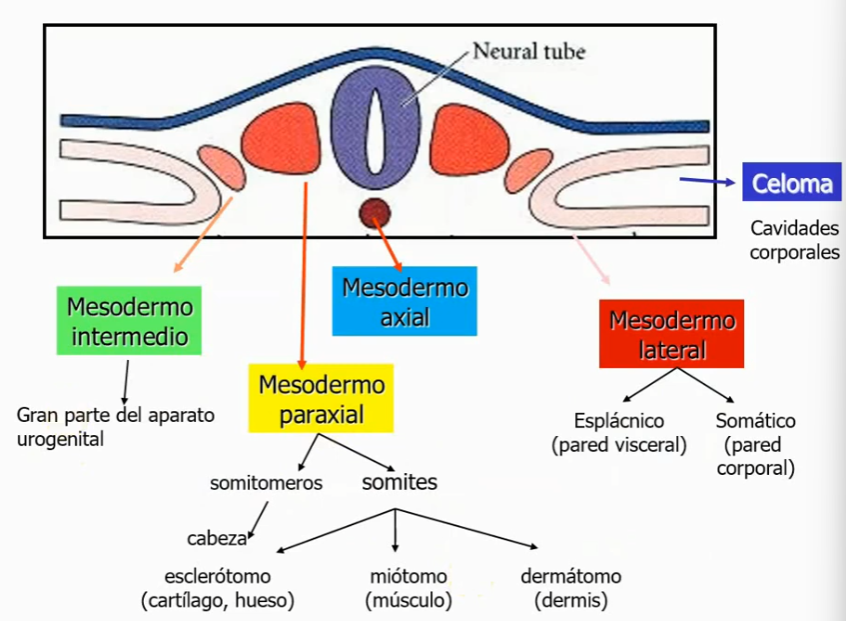
Mesodermo intermedio
Aparato urogenital: Conducto pronéfrico → Conducto nefrogénico → Mesonefros → Metanefros
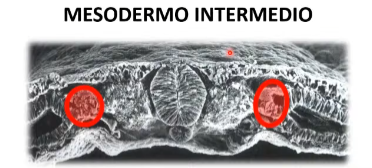
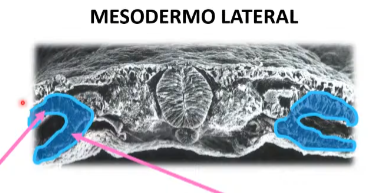
Mesodermo lateral
+DORSAL Lámina Somática (parietal): (Tapizada por afuera por el ectodermo)
Mayor parte de la dermis de la piel del cuerpo
Huesos y tejido conectivo de extremidades
Capa parietal de las membranas serosas
+VENTRAL Lámina esplácnica (visceral): (Cercana al endodermo)
Musculo liso del aparato digestivo y derivados
Aparato circulatorio incluyendo el corazón
Capa visceral de membranas serosas
Derivados del esclerotomo: Alteraciones del desarrollo vertebral
Espina bífida oculta
Espina bífida con meningocele
Espina bífida con mielomeningocele
Caracteristicas genéticas del desarrollo
Información genética ADN no se pierde, ni altera durante el desarrollo.
Mismo ADN nuclear con pocas excepciones. Es decir, existe equivalencia/nuclear/genómica.
Células se diferencian (adquieren especificidad funcional), pierden potencialidad (capacidad de generar diferentes tipos celulares)
La diferenciación celular x cambios en los genes que expresa, expresión génica diferencial.
Genes expresados por todas las células. Genes Esenciales
Genes son expresados en solo alunas células/tejidos. Genes específicos de tejido.
Los genes no expresados mantienen su potencialidad de expresión pero de algún modo están silenciados
Células diferenciadas pueden des-diferenciarse (reprogramarse) es decir, re adquirir potencialidad.
¿Cómo es la fosforilación si el gen es activo o reprimido? ¿Y la metilación?
Reversible:
Gen Activo: baja fosforilación
Gen reprimido: alta fosforilación
Adición del grupo metilo en la citosinas del promotor disminuye los factores trasncripcionales y de la polierasa: silenciamiento a largo plazo. Islas CpG.
Potenciadores específicos donde se unirán factores de transcripción específicos de cada región.
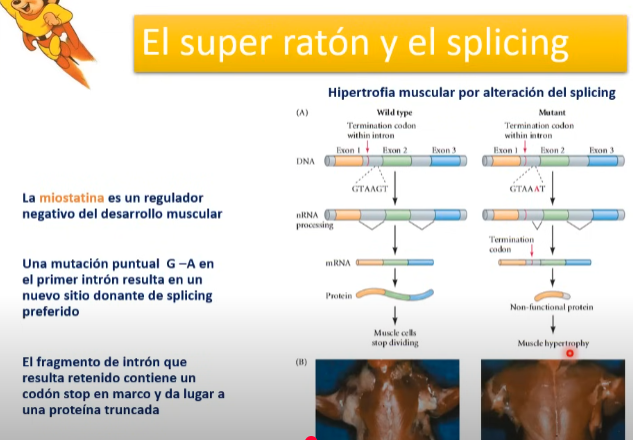
Hipertrofia muscular (super ratón)
Ausencia de un regulador negativo del desarrollo muscular produce músculos hipertróficos. Sitos de intrones cambian, por el cambio de una G por una A. Se forma un codón de Stop y como resultado una proteína más corta.
Memoria de linaje
Patrón epigenético establecido deberá ser heredado a las células hijas para mantener la identidad del linaje celular.
Durante la replicación mitótica serán heredados también los estados más globales de condensación de la cromatina a las células hija
Silenciamientoepigenetico de un cromosoma completo, el cromosoma x
En las mujeres la dosis decompesancion, se logra mediante la inactivación de uno de los cromosomas de x.
Hombres y mujeres tienen un solo cromosoma x activo.
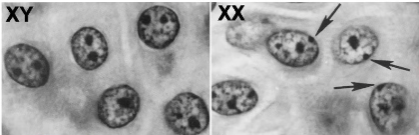
¿Cromosoma X activo tiene corpúsculo de bar?
Cromosoma inactivo, condensado (heterocromatina), no se transcribe, y tiene corpúsculo de Barr
Mecanismo de inactivación de cromosoma X
INICIO: uno de los cromosomas X se define para su inactivación
PROPAGACIÓN: transripcion gen XIST en ARN. Se sintetiza en el centro de inactivación hasta inactivarlo por completo. Corpusculo de barr (proteínas que ayudan a la compactación)
MANTENIMIENTO: herencia del mismo estado de compactación y el mantenimiento del cromosoma X inactivo compactado
GEN Xist produce un ARTN que recubre el cromosoma y silencia los genes del cromosoma X. Asociado a la: deacetilación de histonas, metilación de promotores, reclutamientos de variantes de histona macro H2A
Al llegar al blastocisto se mantene la inactivación del paterno en trofoblasto y se resetee en ICM (embrión)
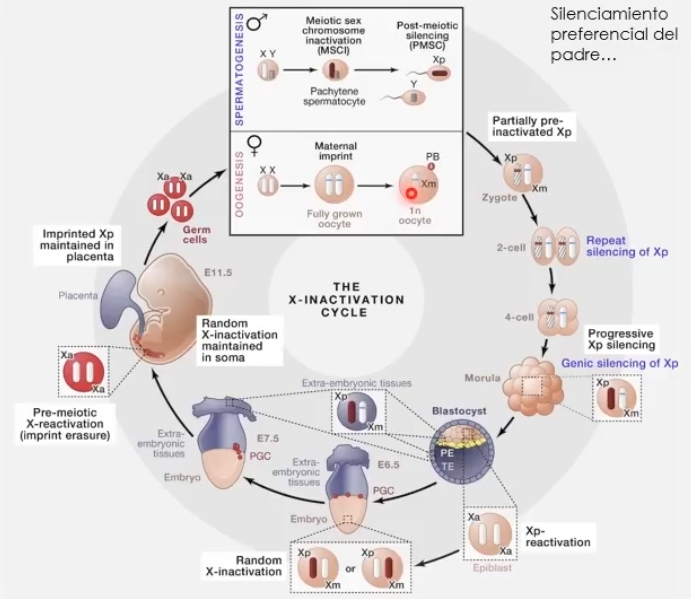
Ciclo de inactivación del cromosoma X
Gametos femeninos: ambos cromosomas X activos (ovocitos maduros ambos X activos)
Espermatogénesis el X paterno está inactivado, (paquiteno está silenciado el X)
Silenciamiento post- meiótico en aquellos gametos que heredaron el cromosoma X.
Cigoto: X paterno silenciado, X materno activado
Morula: todas las células con X paterna silenciada
Blastocisto:
Trofoectodermo X paterna silenciada.
Macizo celular interno paterno borrado y reactivación ambas x activas.
Células embrionarias (estadío 6.5): inactivación al azar de un cromosoma X (paterno o materno)
Células precursoras de la línea germinal: va a haber un borrado de la compactación del cromosoma X heredado
Silenciamiento diferencial (impronta genomica dosis genética)
Dos genes maternos: crecimiento fetal potenciado y un escaso desarrollo extraembrionario. Bloque desarrollo embrionario y es invariable.
Dos genes masculinos: desarrollo fetal reducido y un crecimiento extraembrionario potenciado. Desarrolo embrionario retardado.
Impronta epigenetica
Existe un grupo de genes que son silenciados epigeneticamente de un modo diferencial en el ovulo o en el espermatozoide durante la gametogenesis y permanecen con esta impronta epigenénetica en el embrion temprano.

Síndrome de Angelman
Perdida de expresión de genes maternos del cromosoma 15

Síndrome de Pader-willi
Pedida de expresión de genes paternos del cromosoma 15
Totipotente
Capaz de producir todos los tipos de células de un linaje (embrionarias y extraembrionarias) EJ: Cigoto
Pluripotente
Capaz de producir todas las células del embrión. EJ: macizo celular interno y las células madre embrionarias.
Celulas madre pluripotenciales inducidas
Celulas adultas diferenciadas enteras pueden reprogramarse similares a las células embrionarias
Multipotente
Capaz de generar tipos de células con especificidad restringida para el tejido en el que residen.
Epigenética
Variaciones en la cromatina dado por la compactación o expresión génica. Estos son:
Heredables: por la mitosis
Factores externos o ambientales
Pueden ser reversibles: reprogramación celular
Variaciones de la cromatina y la no secuencia de ADN de una célula. Cambios en la compactación/ organización del ADN modifican la expresión génica. (metilación del ADN, metilacion de histonas y acetilación de histonas) Provocan variaciones locales en la compactación del ADN silenciam o permiten expresion de los genes en las que ocurren.
Factores ambientales o externos alteran la expresión génica y esto conduce a cambios en la estructura de la cromatina específicos.
Estos cambios son persistentes y heredables a la progenie celular mitosis.
Pueden ser reversibles en condiciones particulares (reprogramación celular)
Epigenoma cambia durante el desarrollo en respuesta a señales inductoras que activan proteínas modificadoras de cromatina.
Diversas proteínas modifican el estado cromatinico: enzimas escritoras y borradoras
DNA Metil transferasa DNMT3
Metila cualquier citosina de CpH remodela de novo
DNA Metil transferasa DNMT1
Metila la hebra complementaria de CpG sintetizada durante la replicación del ADN. Mantiene la metilación y transmitirlo a células hijas.
Reprogramación epigenética en la línea germinal
Ocurre en dos fases:
1) Migración de las células progenitoras germinales a las crestas genitales
2) Llegada a las gónadas, con la dentencion mitótica o meiótica
Diferencias epigenéticas entre genoma materno y paterno
Gametos en un estado de silenciamiento epigenético global
Una vez que ocurre la fecundación: Activación transcripcional
GENOMA PATERNO: remodelación de epigenética en la etapa de cigoto. Perdida modificaciones represivas y ganancias de modificaciones de genes activos
GENOMA MATERNO: perdida gradual de las modificaciones represivas.
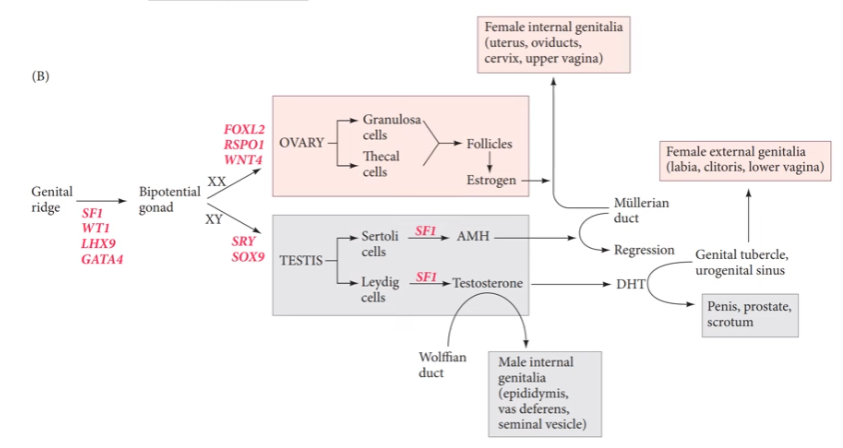
Fases de la Diferenciación sexual
1) Determinación del sexo genético
2) Diferenciación gonadal
3) Organogenesis fenotípica sexual
Formación de la gónada indiferenciada
Determinación mediante: células del mesodermo intermedio y células germinales primordiales.
La cresta urogenital se forma a las 4 semanas, adyacentes a los riñones en desarrollo.
Migran Células germinales primordiales, migran desde el saco vitelino al embrión a las crestas genitales. Formando las células germinales primitivas que luego van a formar espermatogonia u ovogonias
Formación de conductos indiferenciados: Ducto Mulleriano y el canal de Wolff. A las 6 semanas dan lugar a la gónada indiferenciada y a sus conductos bipotenciales.
Regulan: cresta genital → gónada biopotencial
Gen SF1 hormonas esteroideas
WT1 regulador transcripcional
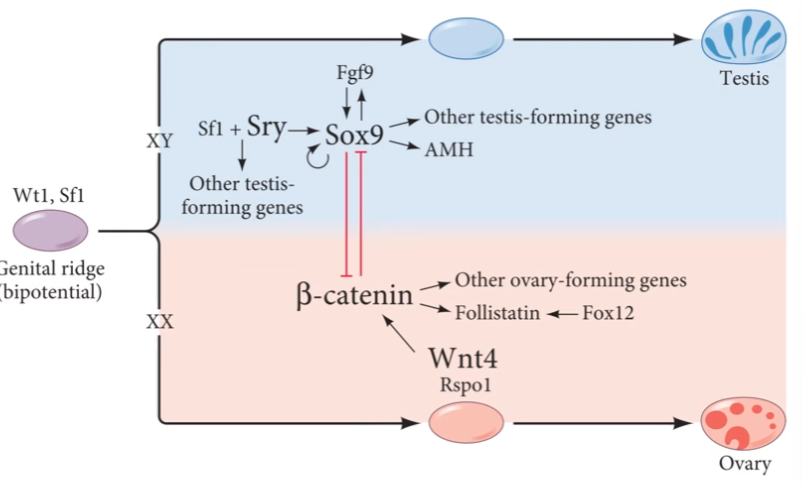
Genes de la diferenciación sexual → EXPRESA GEN XY
EXPRESA: gen SRY
Gen de: DETERMINACIÓN DE TESTICULOS
Regulado por : WT1 y SF1 (gónada indiferenciada)
GEN BLANCO: SOX9
Se expresa en la gónada embrionaria masculina después del SRY
Inhibe la B’catenina (importante para la inhibición del ovario)
GEN BLANCO: FGF9 (potencia a SOX9)
Ligando de la via de transducción de señales
Esencial en la diferenciación de las células gonadales
GEN DAX1
Receptor nuclear hormonal
Su ausencia es compatible con la formación testicular (puede revertir SRY)
Gen sensible a la dosis.
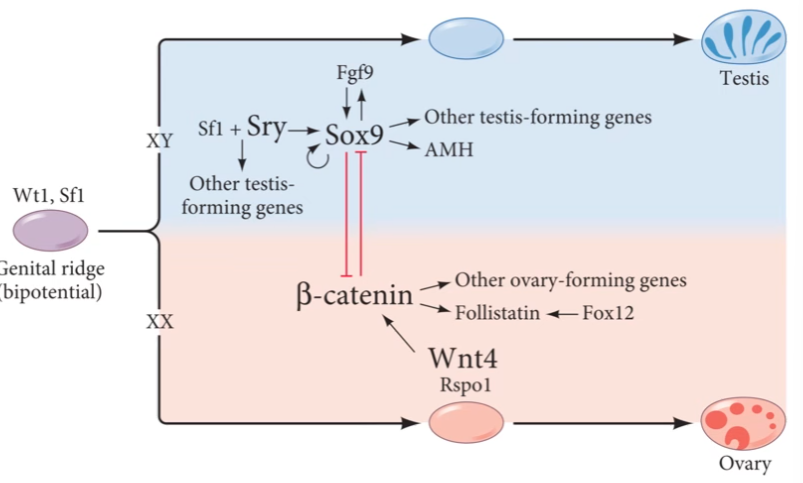
Genes de la diferenciación sexual → EXPRESA GEN XX
EN AUSENCIA DE SRY: se continua expresa WNT4
Formación de ovarios, desaparece gónada masculina.
Respondina RSpo1
Proteína secretada
Su ausencia es compatible con la formación testicular
B catenina CTNBB1
Proteína doble función: Adhesion celular y regulador transcripcional.
Inhibe síntesis de SOX9 y Fgf9
Foxl 2
Mantenimiento de la vía femenina
Activa folistatina (formación granulosa)
Factor de transcripción activado por Bcatenina.
Inhibe síntesis de Sox9 y Fgf9
SRY, SOX9, FGF9 y SF1 en que células activan la diferenciación
Células de Sertoli
Células de Leydig (productoras de la TESTOSTERONA)
Espermatocitos (Células germinales primordiales, de la línea germinal)
WNT4, Respo1, BCatenin y Foxl2 en que células activan la diferenciación
Celulas foliculares
Células de la teca (productoras de ESTROGENOS)
Ovocitos (Células germinales primordiales, de la línea germinal)
¿Que genes Ativan la expresión de la hormona ANTI MULLERIANA AMH?
SOX9, SF1 y WT1
Es producida en las células de Sertoli
La ANTI-MULERIANA = promueve regresión del conducto mulleriano (promueve la via masculina)
¿Que gen activa la expresión de la hormona TESTOSTERONA?
SF1
Es producida por células de Leydig.
Testosterona: Hormona esteroidea
Promueve el desarrollo del conducto de wolf (promueve la vía masculina)
¿Que gen activa la expresión de ESTROGENOS?
Wnt4, RSPO1 activan genes de expresion de estrogenos.
NO hay regresión del conducto mulleriano.
REGRESIÓN del conducto de Wolf
(promueve la vía femenina)
DI HIDROTESTOSTERONA promueve el…
Desarrollo de los genitales externos (pene y escroto)
Próstata
Inhibición del desarrollo mamario
La DHT es formada a partir de la testosterona por la 5 alfa reductasa.
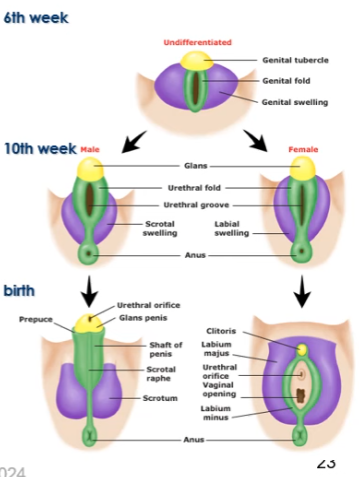
Los ESTROGENOS promueven…
Desarrollo de los genitales extrernos (labios y clítoris)
Vagina inferior
Útero
GEN Stra8 que papel cumple en el ciclo de la línea germianal
GEN Stra8: Estimula el ingreso a meiosis de las células germinales primordiales
GEN ACTIVADO = Wnt4 y Ácido retinoico (producido en el riñón adyacente al ovario)
INHIBIDO EN TESTICULO= Fgf9 y Ácido retinoico por enzimas que lo degradan en testículo
Mantenimiento del estado diferenciado
En testículos : SOX9 se sigue expresando. Dmrt1 inhibe a los genes de la vía femenina (FoxL2).
En Ovario: Beta catenina baja su expresión a medida que avanza la formación del ovario.
FoxL2 y por los ESTRÓGENOS reprimen a SOX9
Represión contraria en ambos casos
Sindrome de Turner
Fem 45 cromosomas, X0, normal estéril, atrofia ovárica fetal.
Sindrome de Klinefelter
Masculino 47 cromosomas, XXY normal, estéril, aespermatogénesis
Metabolismo hormonal alterado: Hiperplasia adrenal congénita
Individuos XX con deficiencia de la 21-OH hidroxilasa
Excesiva producción de andrógenos, produce una virilizacion
Genitales internos normales
Metabolismo hormonal alterado: Deficiencia de la 5 alfa reductasa
Transforma la testosterona en di hidrotestosterona DHT
Individuos mutados que no producen DHT
Genitales internos normales
Desarrollo reducido de los genitales externos (genitales ambiguos, micro pene)
Insensibilidad a andogenos
46, XY Mujer
Tiene testículos internos
Genitales externos femeninos
Vagina corta, no útero, ni trompas.
Mutación en el receptor de andrógenos, no reconoce. Hay producción de testosterona y de DHT pero no los reconoce. Y se desarrolla la vía femenina.
Explica la regulación génica en la diferenciación sexual
Fases tempranas del desarrollo de las extremidades
Forman las estructuras de los miembros de la adulto:
Hoja somática del mesodermo lateral: Esqueleto, tejido conjuntivo vasos sanguineos
Miotomo hipoaxial del mesodermo para axial somítico: precursoras de las células musculares y endoteliales
Cresta neural: Células de Schwann, Nervios sensoriales y Melanocitos
5 semanas se da el desarrollo de las extremidades (4ta a 8va semana de desarrollo)
Surgen antes extremidades superiores (C5-T1 día 24) y extremidades inferiores (L2-L5 Día 28)
Al final del desarrollo se encuentran sincronizadas
Primero se forman los elementos más proximales y luego los más distales
Formación de esbozos
Dada por la concentración de genes Hox y Ácido Retinoico
Células mesenquimales de la hoja somática lateral, empiezan a proliferar y se acumulan.
Estas expresan factores de transcripcion de la familia Tbox
Tbx 5: Miembro superior
Tbx 4: miembro inferior
Células mesodérmicas locales → Activan a FGF-10→ en el ectodermo sintetiza FGF8. Con una retroalimentación +
Activación del mesodermo somático lateral
Interacción entre el epitelio y mesénquima
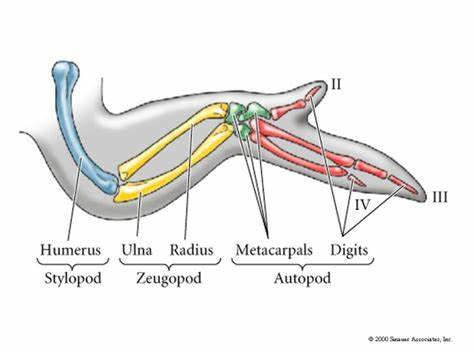
Ejes del desarrollo de las extremidades
Ejes proximo-distales: Secuencia de segmentos
Proximal: Estilopodo
Zeudopodo
Distal: Audopodo
Antero-posterior. 1er a 5to dedo
Dorso-ventral: Componentes extensores y flexor
Cresta ectodérmica apical: principal centro de señalización de desarrollo de la extremidad. Provoca la extension de la extremidad.
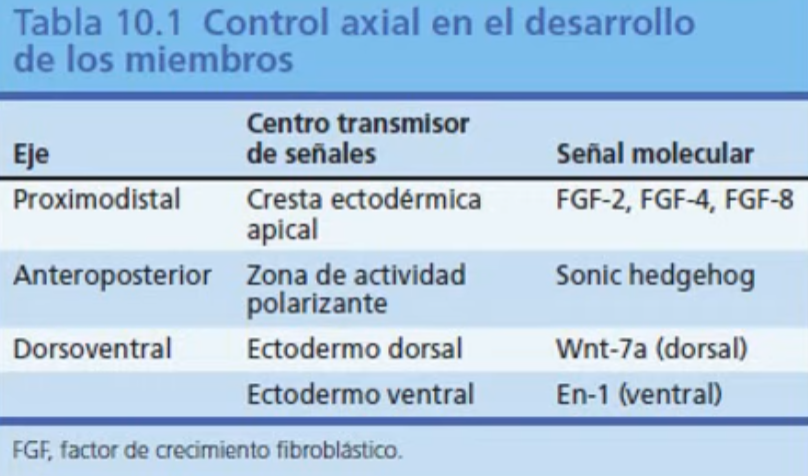
Eje antero posterior de las extremidades
Señalizado, por una estructura mesodérmica, de la region posterior de la cresta ectodérmica apical: ZONA DE ACTIVIDAD POLARIZANTE
Centro señalizador para posicionar, las células de forma antero posterior.
Producen una gran cantidad de ácido retinoico. Estimula para que se de el factor Sonic hedgehog. Determinante para la identidad posterior de las estructuras.
Permiten que los dedos aparezcan en un orden adecuado.
Gradientes de ácido retinoico, expresion HOX8 y una produccion de ZAP(x Shh). Ambos centros organizan los ejes anterior posterior sino que tambien es importante para estimular la funcion de la cresta ectodermica apical.

Eje dorso-ventral
Centro de señalizacion importante en eje Dorso ventral.
Proteinas Engrailed 1 estimulan al ectodermo ventral a sintetizar el factor de trasncripcion, este a su vez inhibe la expresion de un factor que dorsaliza las estructuras. Generando estructuras flexoras.
Wnt 7a forma estructuras DORSALES, sintetizado por el ectodermo dorsal, estimula al ectodermo dorsal a sintetizar proteina Lmx 1 y estimula a expresion Shh (influye identidad antero-post FGF8 y FGF4)
Lmx1: estimula formacion de estucturas dorsales. Extensor.
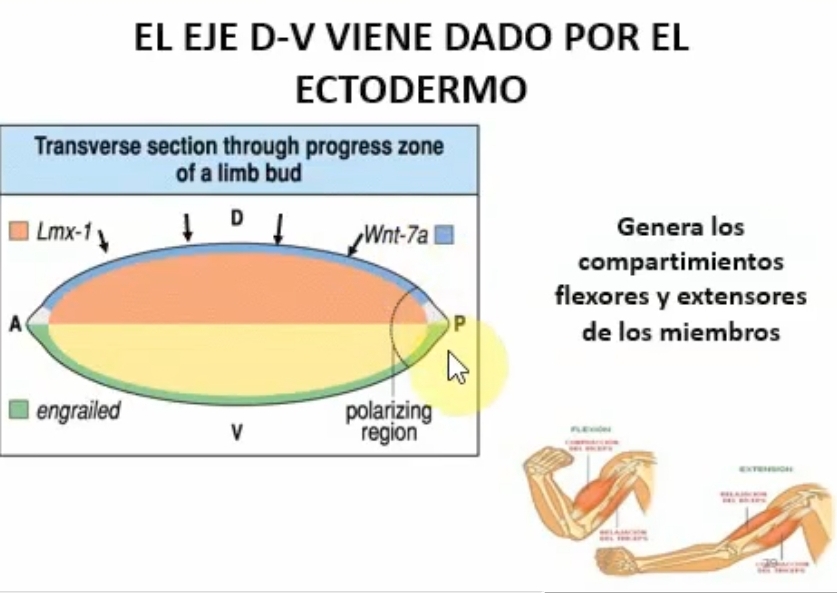
Genes hoxd
Dan identidad a las tres regiones de las extremidades y de los tetrapodos.
Proximal, medial y distal.