Hemostas, tromboembolism och blödningsrubbningar
1/36
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced |
|---|
No study sessions yet.
37 Terms
Översiktligt; hur normal går hemostas (primär och sekundär) till vid endotelskada?
Vasokonstriktion: Neurala reflexer från sympaticus gör att glattmuskulaturen kontraheras → vasokonstriktion. Effekten förstärks av endotelin (EC) och serotonin från dense granula.
Primär hemostas: Aktivering av trombocyter som binder till aktivt vWF samt kollagen och genomgår morfologisk ändring → trombotisk plugg bildas. De släpper ut alfa- och dense granula samt får negativ laddning (vissa). TXA2 och ADP rekryterar fler.
Sekundär hemostas: Koagulationskaskaden. Det genererar en fibrinplugg och stabil tromb. Subendotelialt tissue factor binder FVII som nedströms aktiverar trombin som klyver fibrinogen → fibrin. FXIII korsbinder fibrinet kovalent.
Stabilisering/reglering: Faktorer som reglerar koagulationen aktiveras; trombomodulin och t-PA. Fibrinolys sätts igång; plasminogen → plasmin.
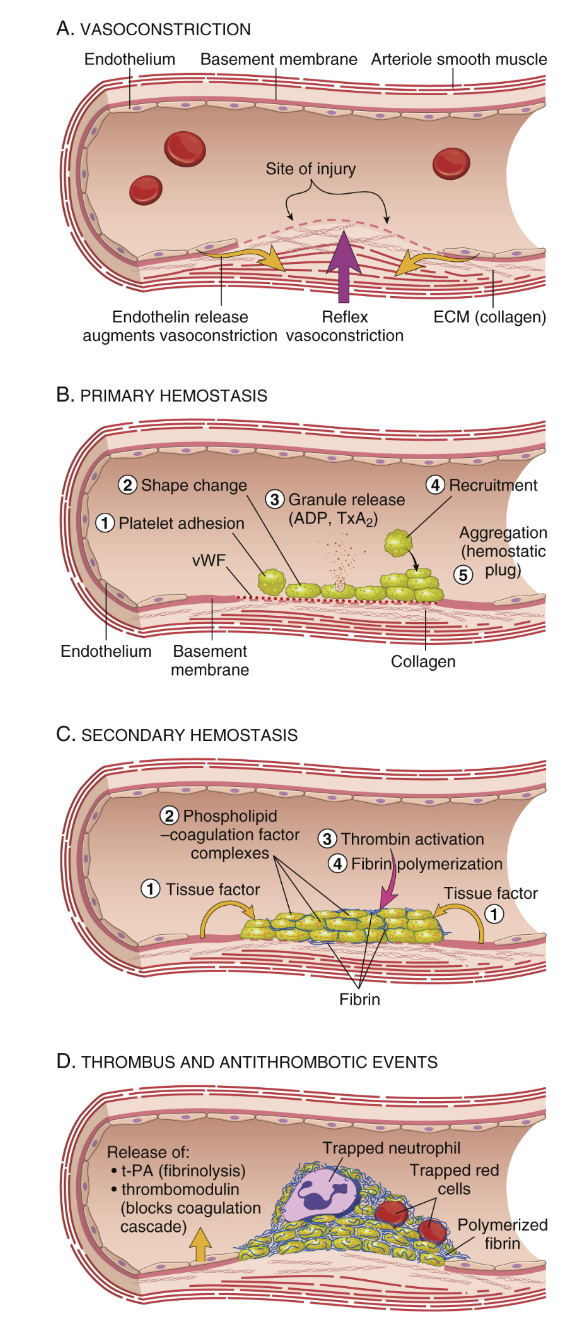
Vad finns i trombocyternas granula?
α -Granula:
vWF
Fibrinogen
Faktor V
PDGF
Platelet factor 4 (PF4)
Heparin antagonister
TGF-β
Dense δ-granula:
ADP → rekrytering
TXA2 → rekrytering
Serotonin → vasokonstriktion
Ca2+
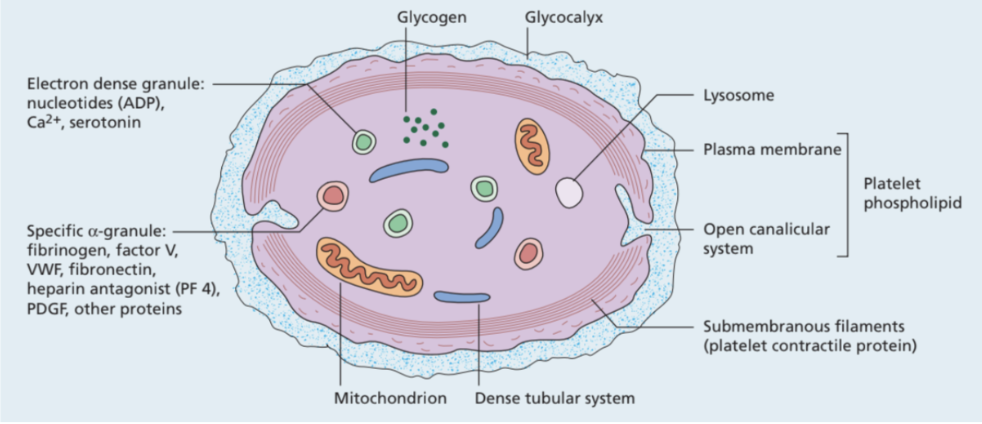
Hur sker adhesion och konformationsändring av trombocyter?
Aktiveringen styrs primärt (initialt) av interaktioner mellan trombocyterna och kollagen samt vWF.
Adhesion: medieras via glykoprotein-receptorn GpIb som binder till vWF. De har även GpIa och GpIIa som binder kollagen.
Konformationsändring: De får pseudopodia (taggiga utskott) genom signalering vid aktivering. Det sker konformationsändring för receptor GpIIb och GpIIIa som får högre affinitet för fibrinogen.
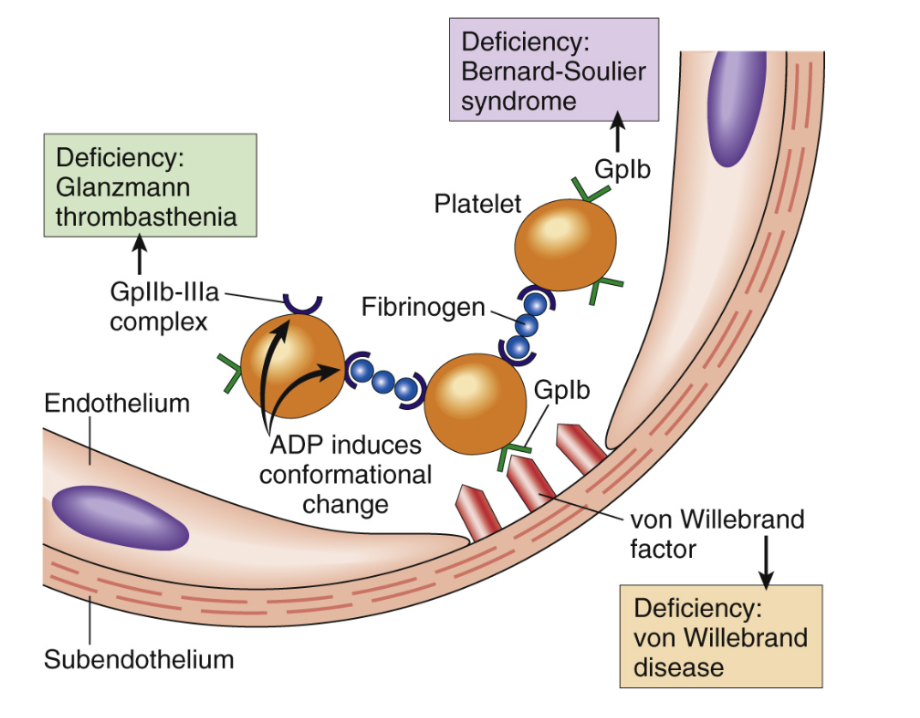
Hur sker aktivering (sekretion) och aggregering av trombocyter?
Aktivering/rekrytering : Trombocyter kan aktiveras av följande:
Trombin: Binder till PAR-1 eller PAR-4, en GPCR som aktiveras vid klyvning.
ADP: Från dense granula som binder till P2Y12 och P2Y1.
TXA2: Finns i dense granula och binder till TP-receptor.
Vid aggregation bildas fibrinogenbryggor som är reversibla tills trombin klyver dessa, det är en primär hemostasisk plugg. I denna plugg finns även erytrocyter och leukocyter eftersom trombocyter uttrycker P-selektin.
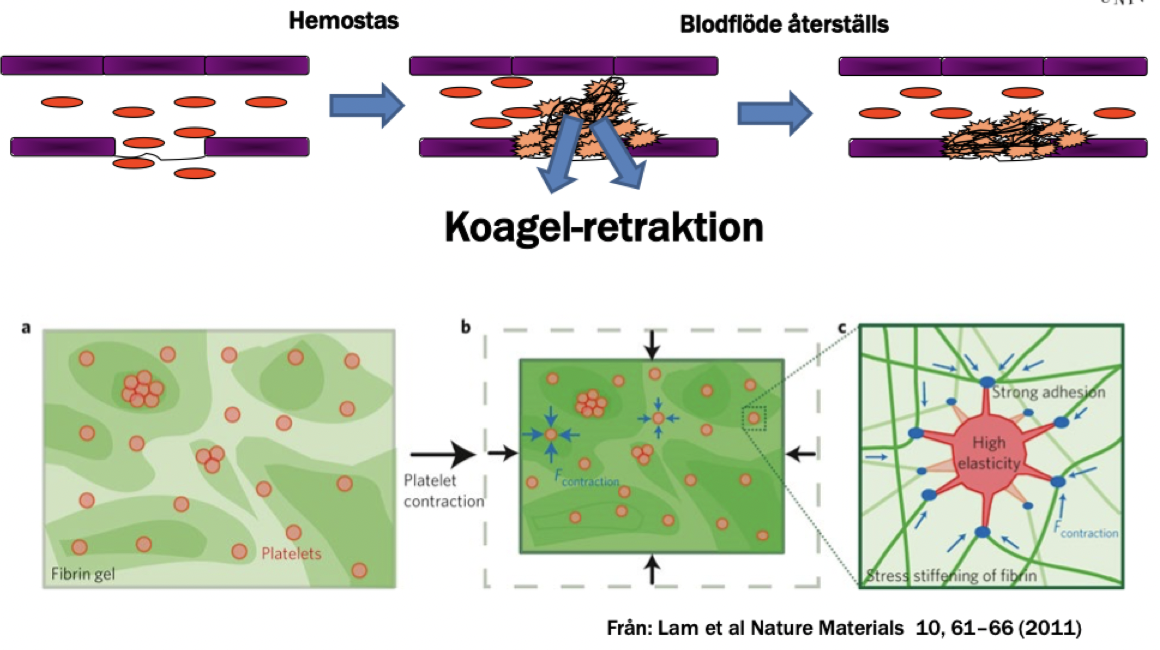
Vad sker med trombocytpluggen när den bildats och varför?
Det sker koagel-retraktion; trombocyterna kontraherar med hjälp av fibrinogenreceptorn GpIIb/GpIIIa och fibrinet dras ihop. Det gör tromben mer kompakt för att återskapa ett blodflöde i kärlet och göra tromben mer elastisk.
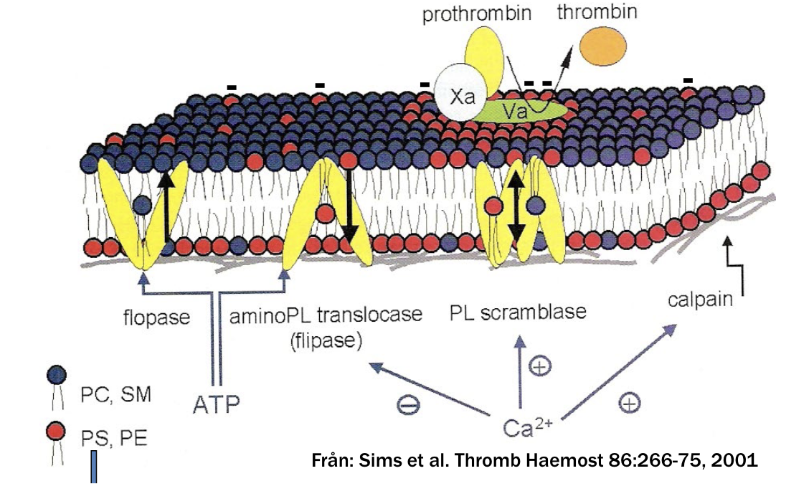
Hur blir ytan av trombocyterna negativa och varför?
Vid aktivering kommer flippase och floppase inhiberas av intracellulärt Ca2+ medan scramblas aktiveras. Det gör att vissa trombocyter blir pro-koagulativa och uttrycker fosfatidylserin på utsidan. Det är ett bindingsäte för koagulationsfaktorer.
Ca2+ kommer även aktivera calpain som klyver cytoskelettet vilket medför morfologisk förändring.
Den negativa ytan binder till koagulationsfaktorernas GLA-domän där det finns en gamma-karboxylerad glutaminsyra.
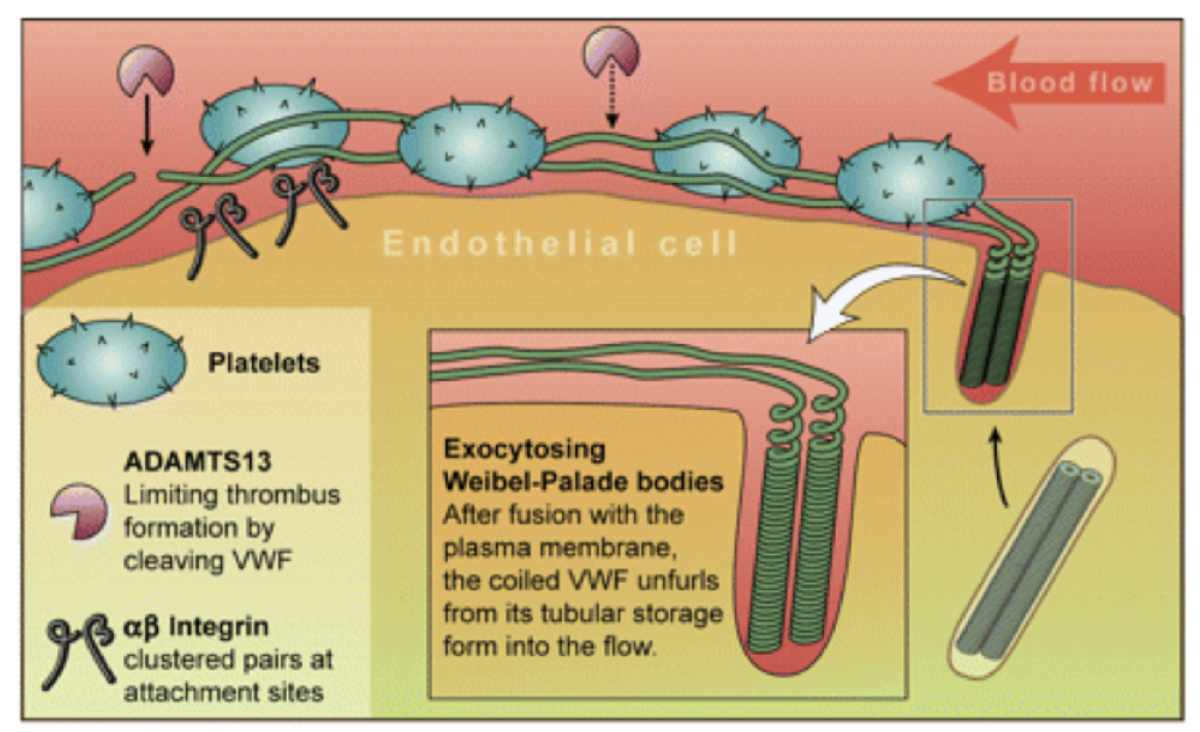
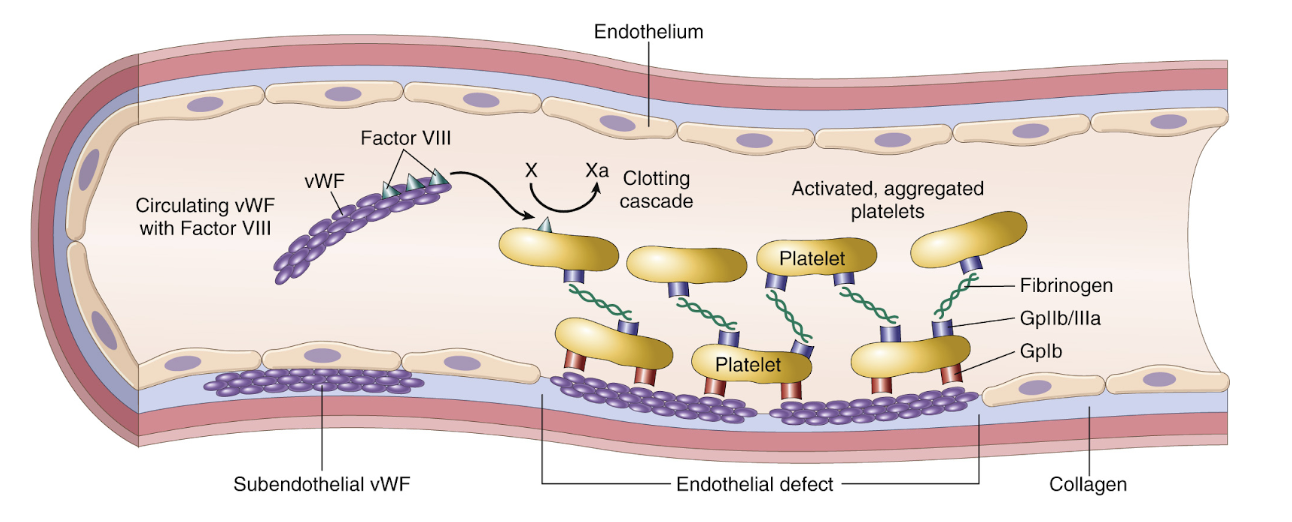
Hur fungerar vWF inaktivt och aktivt?
vWF finns fritt i blodet och i weibel palades bodies (exocytos) i endotelet. Det förblir inaktivt eftersom ADAMST13 klyver det till inaktiv form. Det är endast aktivt i långa multimerer.
När det interagerar med kollagen kan det inte längre klyvas pga konformationsändring.
vWF fungerar även som en transportör för faktor VIII.
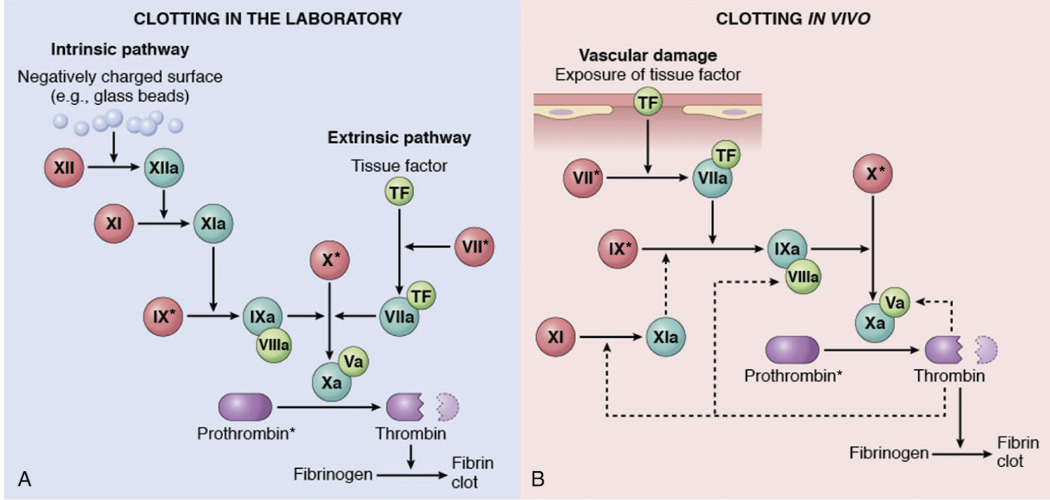
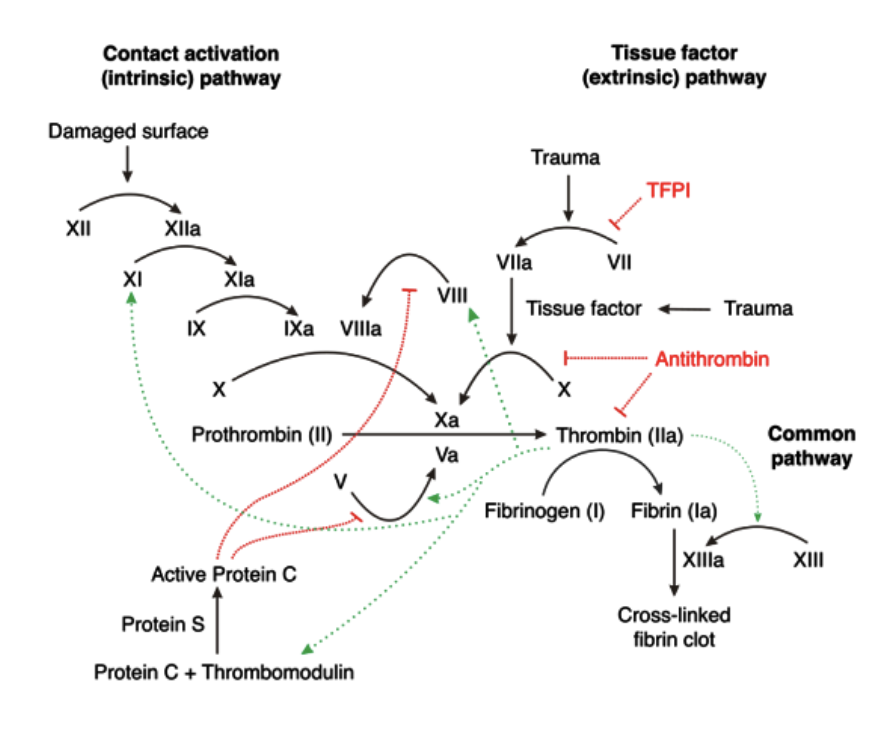
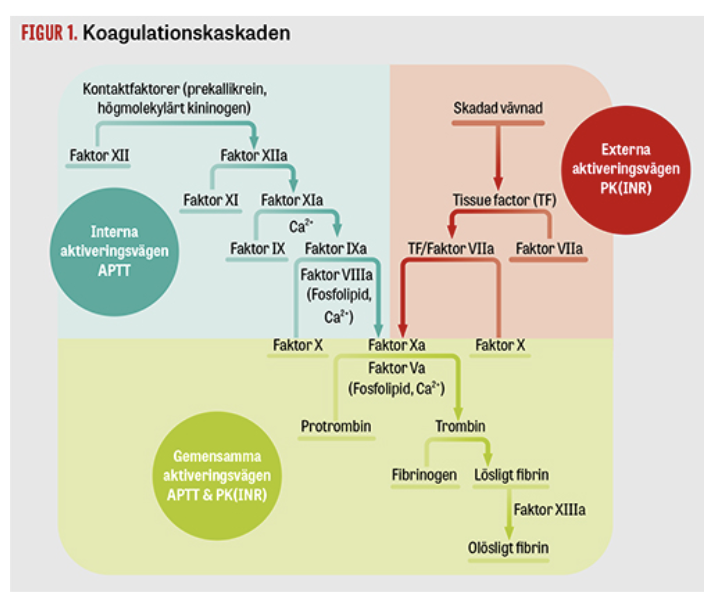
Översiktligt - hur fungerar koagulationskaskaden?
Koagulationsfaktorerna är serinproteaser som kräver enzymatisk aktivering för att kunna aktivera sitt substrat (en annan koagulationsfaktor). Det är en Ca2+-beroende reaktion; binder till γ-karboxylerad glutaminsyra.
Det finns två aktiveringsvägar:
Intrinsic: Negativt laddad yta, tex trombocyt eller främmande kropp, binder och aktiverar faktor VII → kaskad. In vivo är denna väg oväsentlig för koagulation.
Extrinsic: Tissue factor (TF), ett glykoprotein på subendotelial celler; SMC eller fibroblaster, binder faktor VII och fungerar som en kofaktor → kaskad. Inhiberas av TFPI.
Vilken roll har γ-karboxylerad glutaminsyra i koagulationen?
De syntetiseras via en K-vitamin-beroende process och finns i den sk GLA-domänen. De innehåller två negativa sites som binder Ca2+. Interaktionen leder till exponering av bindingsäte vilket gör att koagulationsfaktorerna kan interagera med sina substrat och ge en förstärkt effekt. De kan generera trombin 300 000 gånger mer effektivt än utan.
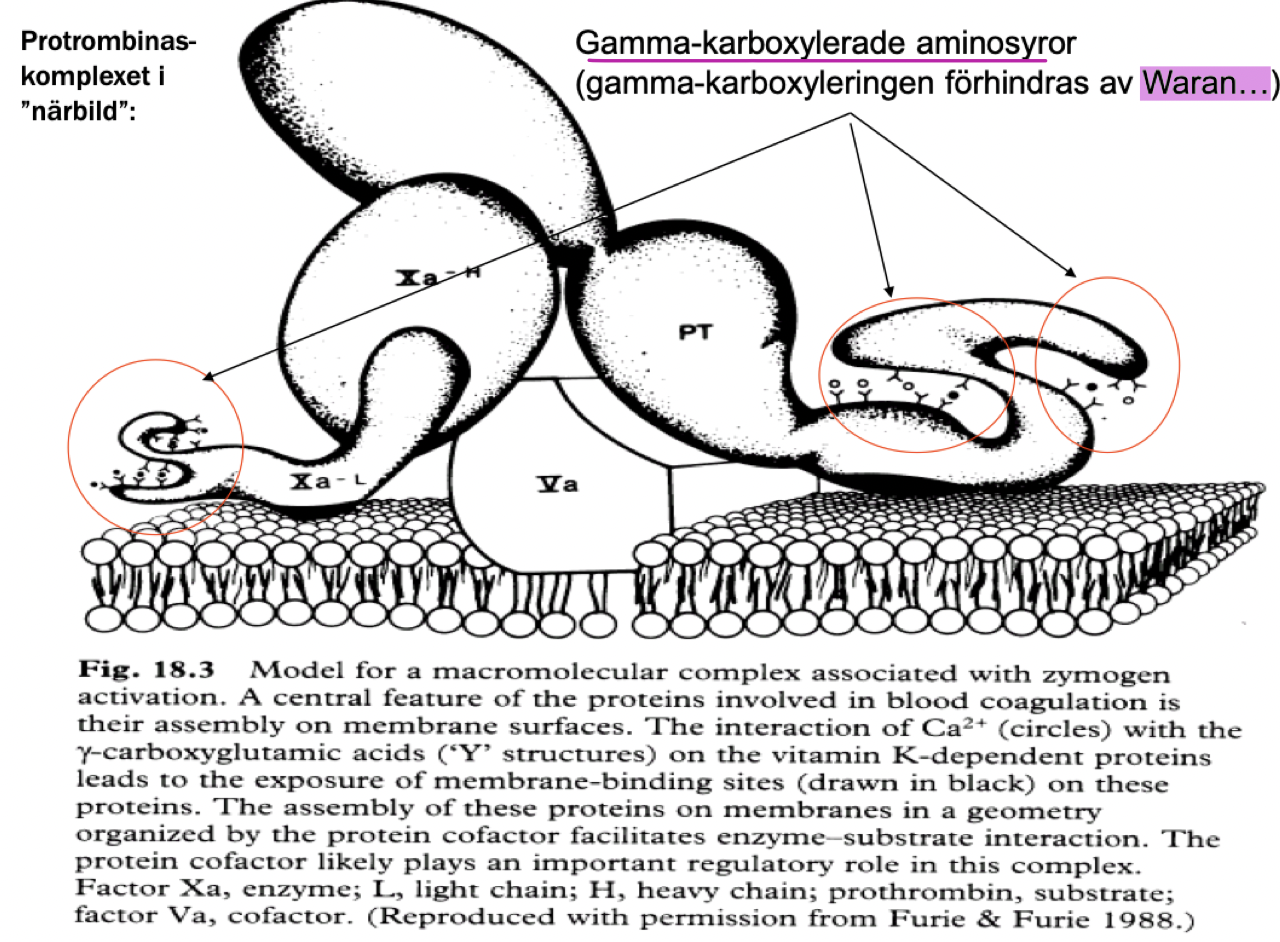
Ingående - beskriv extrinsic, intrinsic och den gemensamma vägen för koagulation.
Intrinsic: En negativt laddad yta (glas eller plast) binder till 12 → aktiverar 11 → aktiverar 9. Sedan 8 som kofaktor. Komplexet som sedan klyver X till Xa kallas “tenas-komplexet”.
Extrinsic: TF (III) binder och aktiverar faktor 7 → klyver faktor X. Komplexet kallas protrombinas-komplexet.
Gemensam: Xa aktiverar V som tillsammans klyver protrombin (II) → trombin. Trombin klyver fibrinogen till fibrin. Faktor 13 korsbinder kovalent fibrinet.
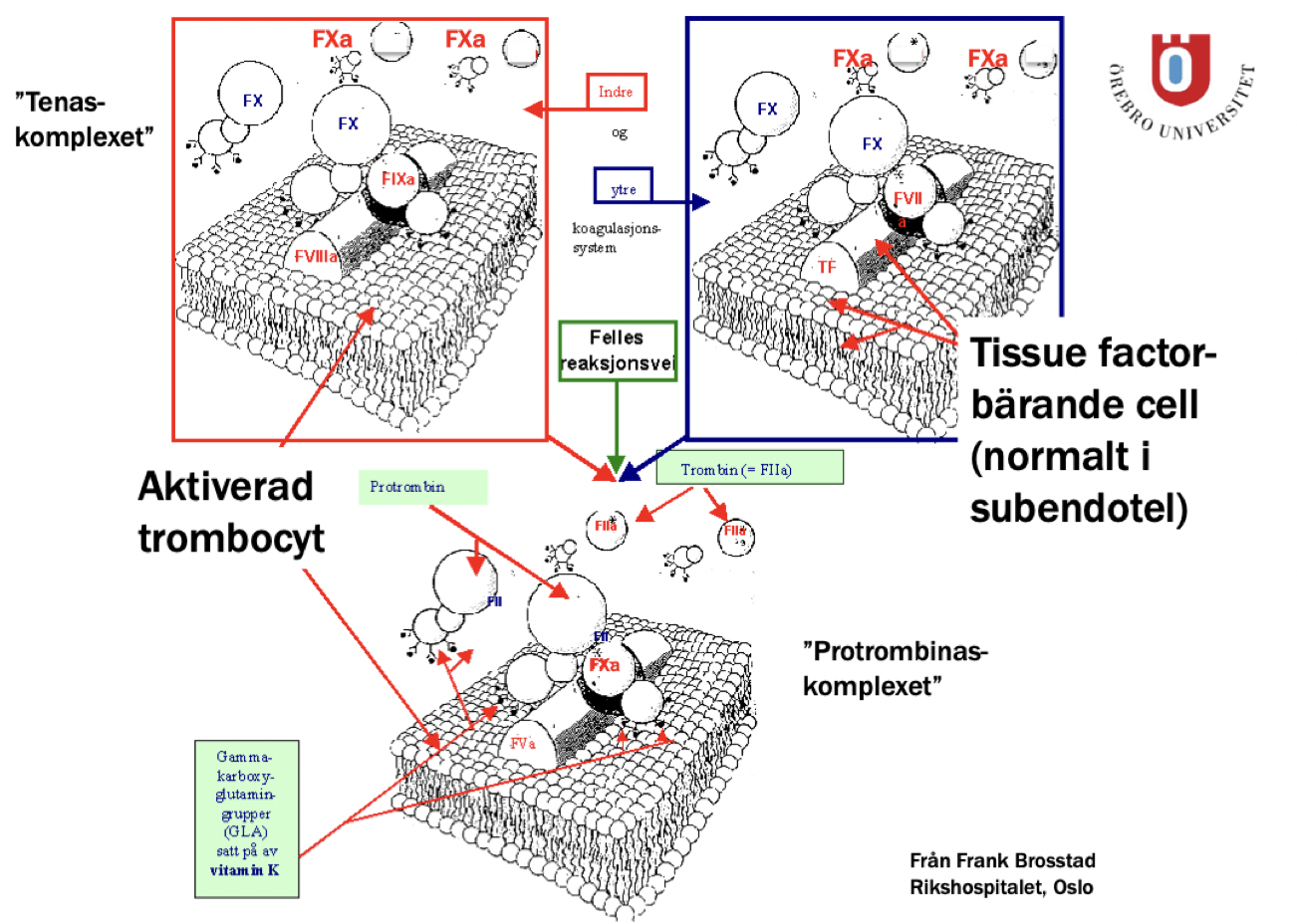
Vad händer i frånvaro av faktor 12?
Det ger inga defekter i koagulationskaskaden eller blödningstendenser in vivo eftersom det inte finns några negativt laddade ytor för FVII att binda till i kroppen. Det sker endast i tex provrör där det finns glas och plast. Citrin binder upp Ca2+ vilket förhindrar aggregering av trombocyter i provrör.
Intrinsic pathway aktiveras in vivo genom generering av trombin som aktiverar FXI och FV.
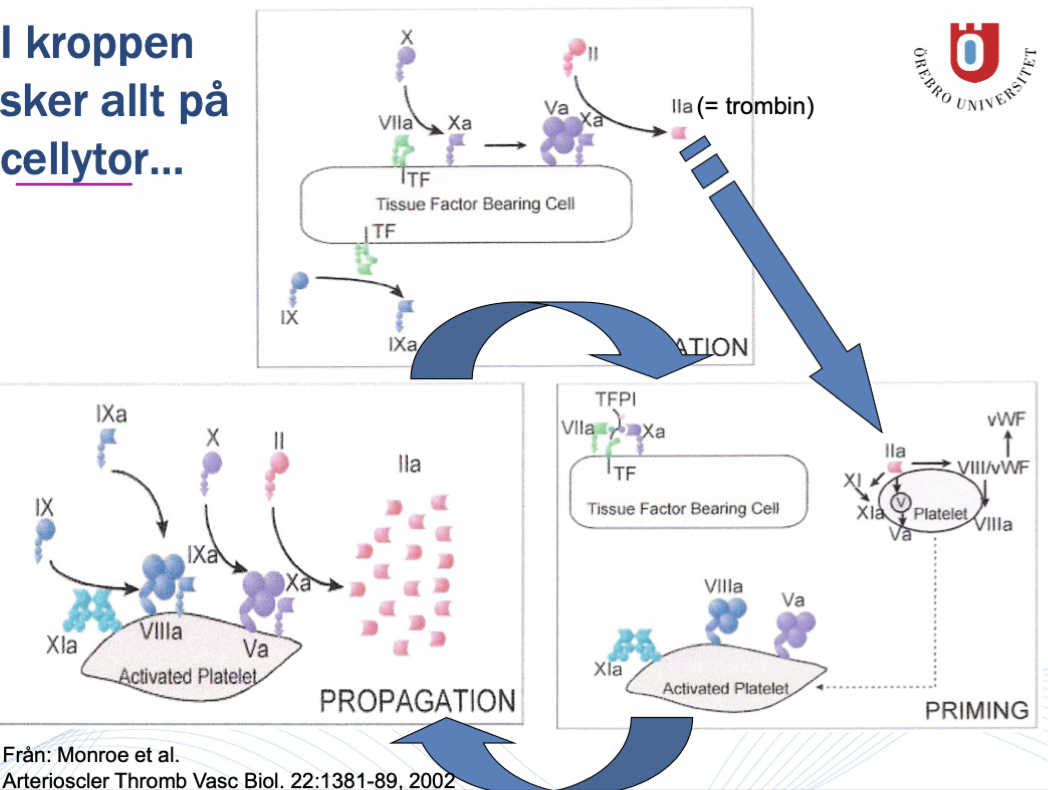
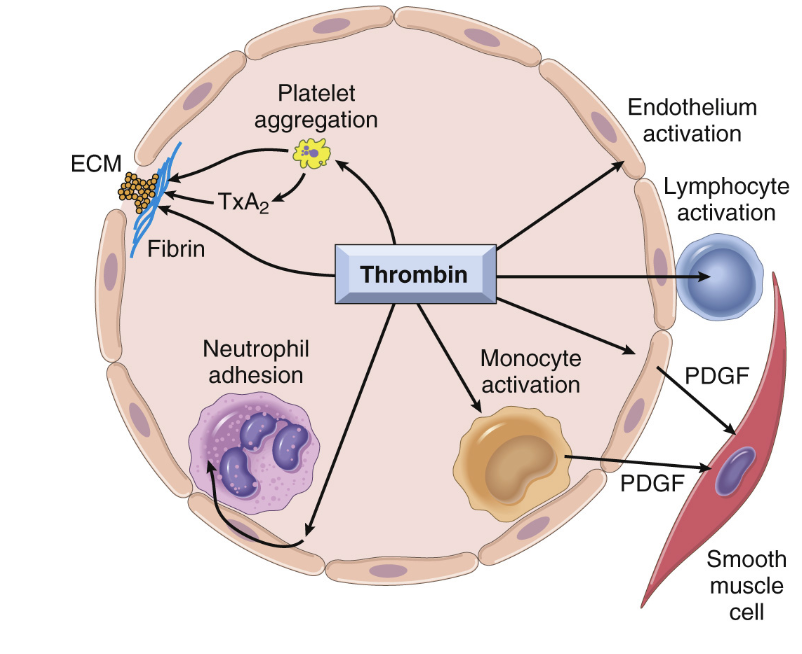
Vilken är den viktigaste aktivatorn av trombin och vilka funktioner har trombin?
Trombin har både pro- och antikoagulanta egenskaper:
Fibrinogen: Klyver fibrinogen till olösligt fibrin som bildar fibriller.
Inflammation: PAR-1 finns uttryckt på andra celler än trombocyter och medierar läkning och angiogenes.
Amplifiering: Trombin kommer aktivera faktor 5, 11 och 13.
Antikoagulation: Trombin aktiverar trombomodulin som gör APC aktivt. Det krävs dock väldigt höga koncentrationer av trombin för detta.
Pro-koagulation: Aktiverar TAPI.
Vad är TFPI och TAFI?
TFPI kommer att inhibera faktor VII initialt. Den lilla mängd trombin som då bildas används för att aktivera trombocyter och aktivera kaskaden, sk priming.
TAFI: Trombin-activatable fibrinolysis inhibitor. Kommer att inhibera fibrinolys som aktiveras av trombin.
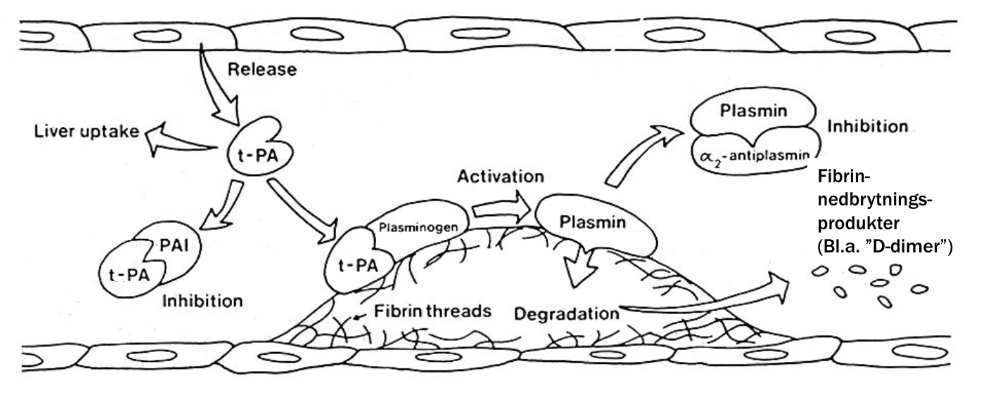
Beskriv fibrinolysen.
Fibrinolys är ett system som reglerar och bryter ner tromben. Det sker då cirkulerande plasminogen klyvs till plasmin som bryter ner fibrin till bland annat D-dimerer.
Plasminogen aktiveras av faktor 12 eller via en plasminaktivator. Den viktigaste är tissue plasminogen activator (t-PA) från endotelceller.
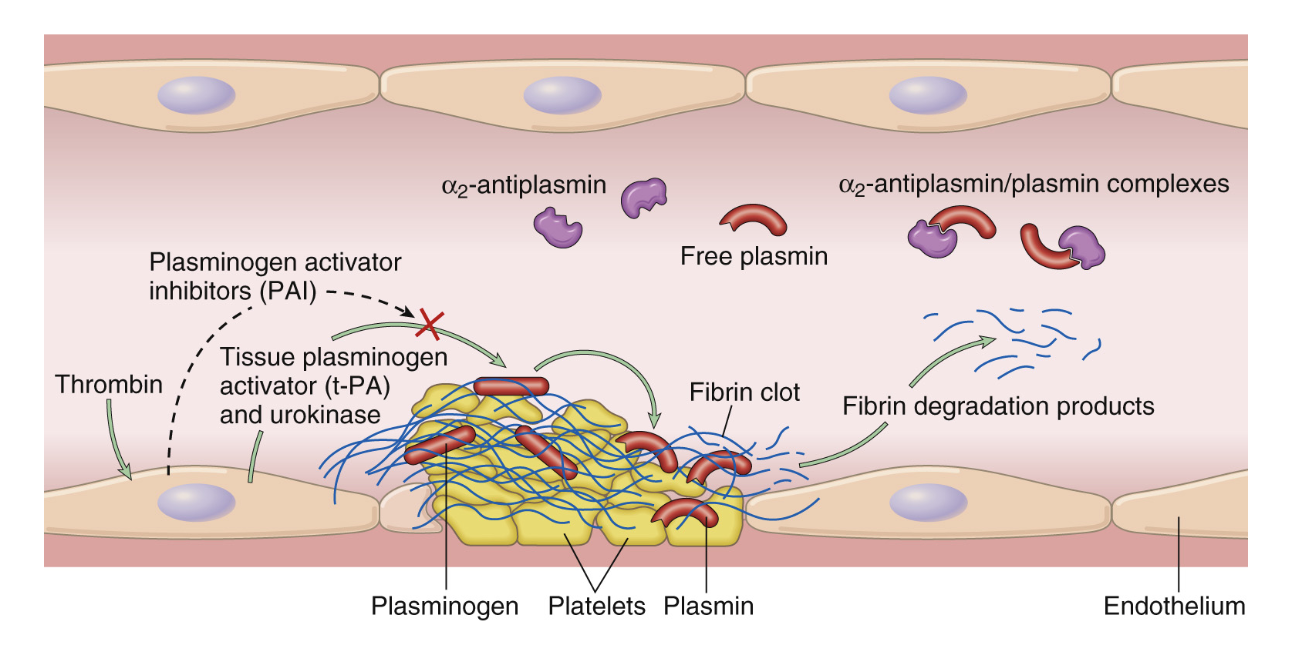
Vilka faktorer inhiberar/nedreglerar fibrinolysen?
PAI: Plasminogen activator inhibitor. Frisätts från endotelcellerna och inhiberar t-PA.
α2-antiplasmin: Binder till plasmin och håller det inaktivt.
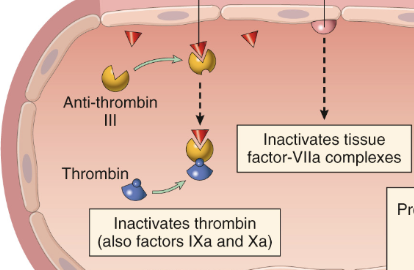
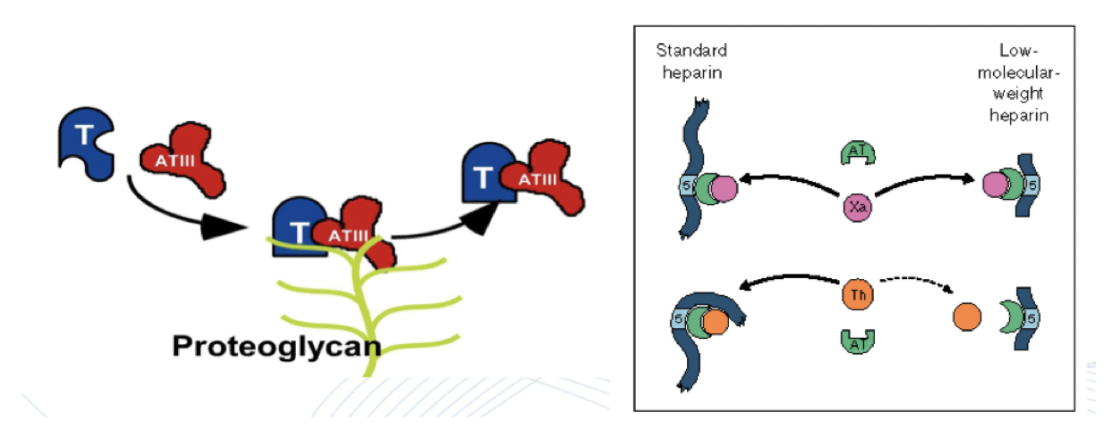
Vad är antitrombin III?
Antitrombin III kommer att binda till heparin-liknande molekyler på endotelet vilket accelererar dess funktion. Det inhiberar:
Trombin
Faktor 9 och 10 (samt 11 och 12)
Vilka anti-trombotiska egenskaper har endotel normalt?
Uttrycker molekyler för protein C/S systemet:
Trombomodulin: Bildar komplex med EPCR.
EPCR: Endotelial protein C receptor. Binder protein C.
Heparin-liknande molekyler: Binder till antitrombin III och accelererar dess effekt.
TFPI: Inhiberar komplex med faktor VII.
Friskt endotel gör även följande:
NO: Inhiberar aggregation av trombocyter.
PGI2: Inhiberar aggregation av trombocyter.
Adenosindifosfatas: Bryter ner ADP som annars aktiverar trombocyter.
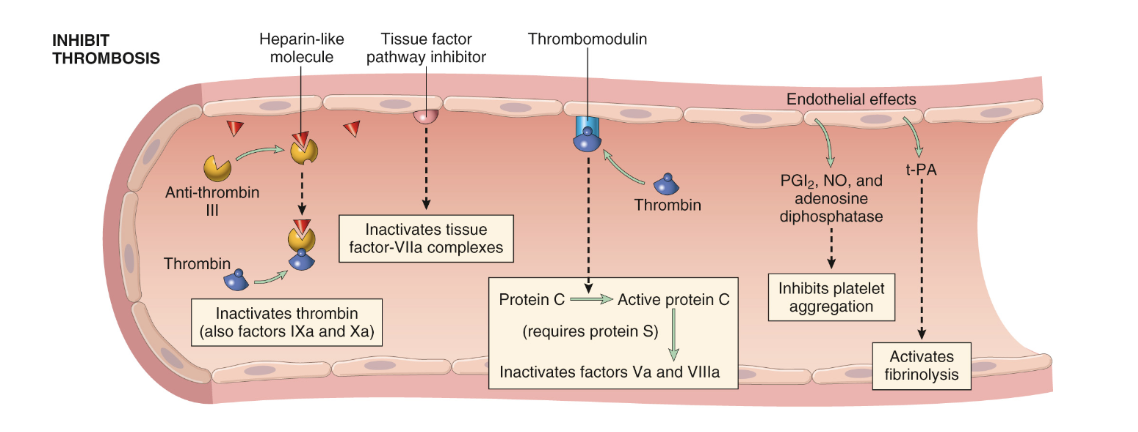
Beskriv protein C-systemet?
Trombomodulin binder till EPCR som binder protein C och trombin.
Trombin förlorar sin förmåga att klyva fibrin och aktiverar istället protein C till aktivt → APC.
APC är ett protease som kräver K-vitamin och protein S som kofaktor.
APC binder och inaktiverar faktor 5 och 8.
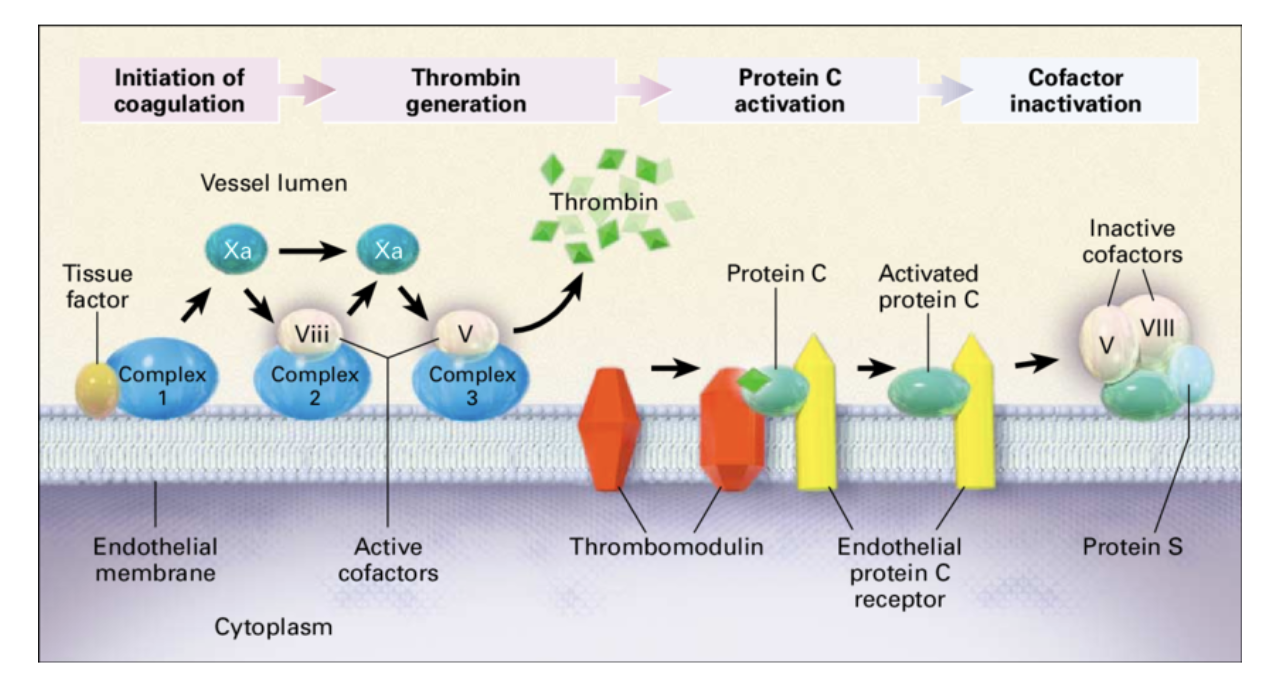
Vad är Virchows triad?
Trombos kan bero på tre olika utlösande faktorer eller kombinationer av dessa:
Turbulent blodflöde: icke-laminärt, aterosklerotiska förändringar, immobilisering.
Hyperkoagulabilitet: Kan vara medfött eller förvärvat och leder ofta till venös trombos.
Endotelskada: Ofta associerat med arteriell trombos, beror på hyperkolesterolemi och inflammation.
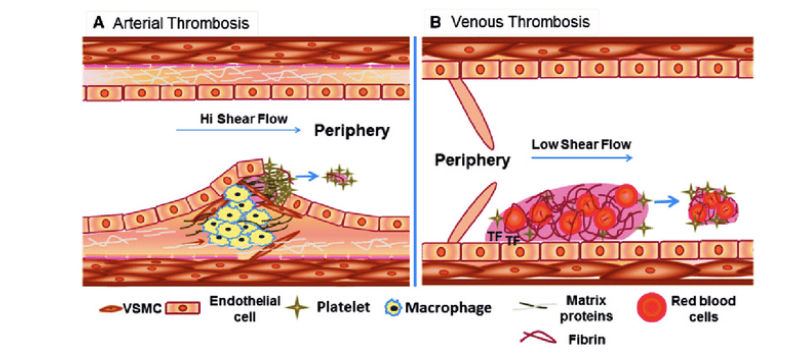
Vad är arteriell trombos?
Arteriell trombos orsakas nästan uteslutande av en endotelskada till följd av endoteldysfunktion. Det Uppkommer i hjärta och artärer till följd av inflammation och hyperkolesterolemi.
Eftersom det är ett högtryckssystem med hög shear stress kommer det bildas en “röd tromb” med nästan uteslutande trombocyter och mindre koagulationsfaktorer. Vid hög shear stress trycks trombocyterna till kärlväggen.
Endoteldysfunktion innebär följande effekter:
Nedreglering av trombomodulin och PC
Nedreglering TFPI
Nedreglering av t-PA och uppreglering av PAI
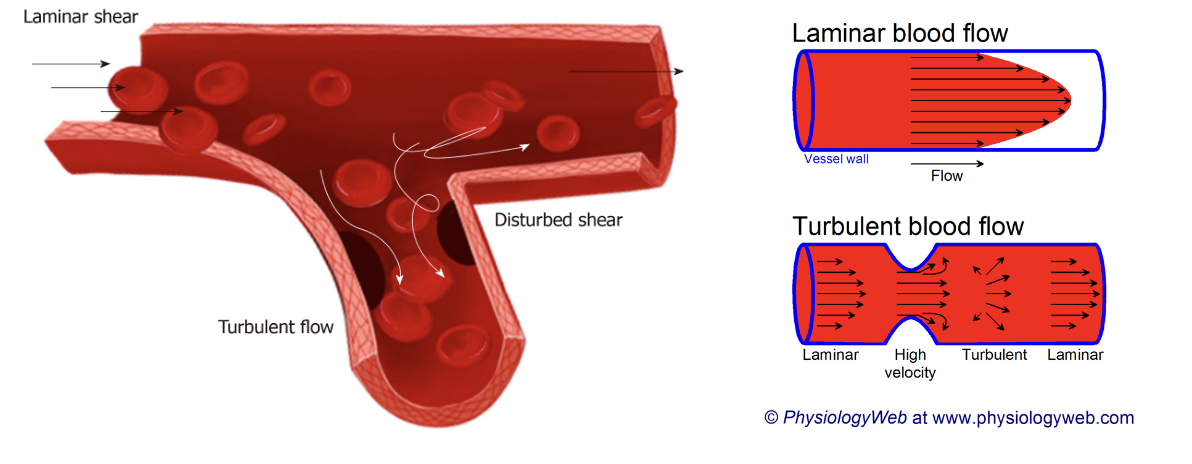
Vad leder ett stört blodflöde till?
Turbulent blodflöde leder till ökad risk för endoteldysfunktion genom minskad shear stress.
Normalt kommer blodet flöda med dess största komponenter (vita och röda blodkroppar) centralt i lumen medan plasma och trombocyter pressas mot kärlväggen. När detta störs kan kontakten mellan kärlvägg och olika celler att rubbas.
Turbulens påverkar även adekvat bortforsling av tex aktiverade koagulationsfaktorer. Det finns alltid en mängd cirkulerande FVII som kan aktiveras ifall sjukt endotel uttrycker tex TF.
Vad är hyperkoagulabilitet?
Hyperkoagulabilitet kallas trombofili och innebär en ökad tendens till tromboembolier. Det kan bero på flera saker:
Brist på fibrinolys; minskad proteins C/S eller antitrombin.
Ökad koagulation: Ökad mängd protrombin, faktor 8 eller 11.
Detta kan bero på medfödda eller förvärvade defekter.
Vad är de vanligaste genetiska och förvärvade trombofilierna?
Genetisk: Faktor V Leiden. Det innebär att faktor V är resistent mot APC och inte hämmas av det → minskad antitrombotisk funktion. 60% av alla med DVT har denna mutation. Autosomal dominant sjukdom.
Förvärvat: Antifosfolipid antikroppar syndom (APS). Uppstår till följd av autoimmun sjukdom såsom SLE. Dessa antikroppar binder till proteiner som normalt binder till negativa fosfolipider → associeras med trombos in vivo. Kallas lupus antikoagulans.
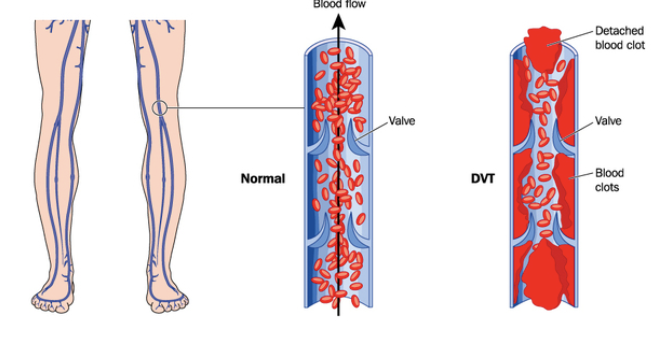
Beskriv venös trombossjukdom.
När det uppstår en rubbning i pro-koagulanta vs anti-koagulant faktorer i kroppen får man venös tromboemboli (VTE).
Deep vein trombosis: DVT. Drabbar oftast nedre extremiteter och ibland armar (4%).
Tromboflebit: Tromb som uppstår i en ytlig ven.
Flegmasi: En stor proximal tromb i benet som orsakar arteriell insufficiens eller kompartmentsyndrom.
Vad kännetecknar en venös tromb?
Eftersom det är ett lågtryckssystem kommer det bildas en “vit tromb” med mestadels koagulationsfaktorer och fibrin. Lågt flöde gör det enklare för koagulationsfaktorer att ansamlas vid venklaffar.
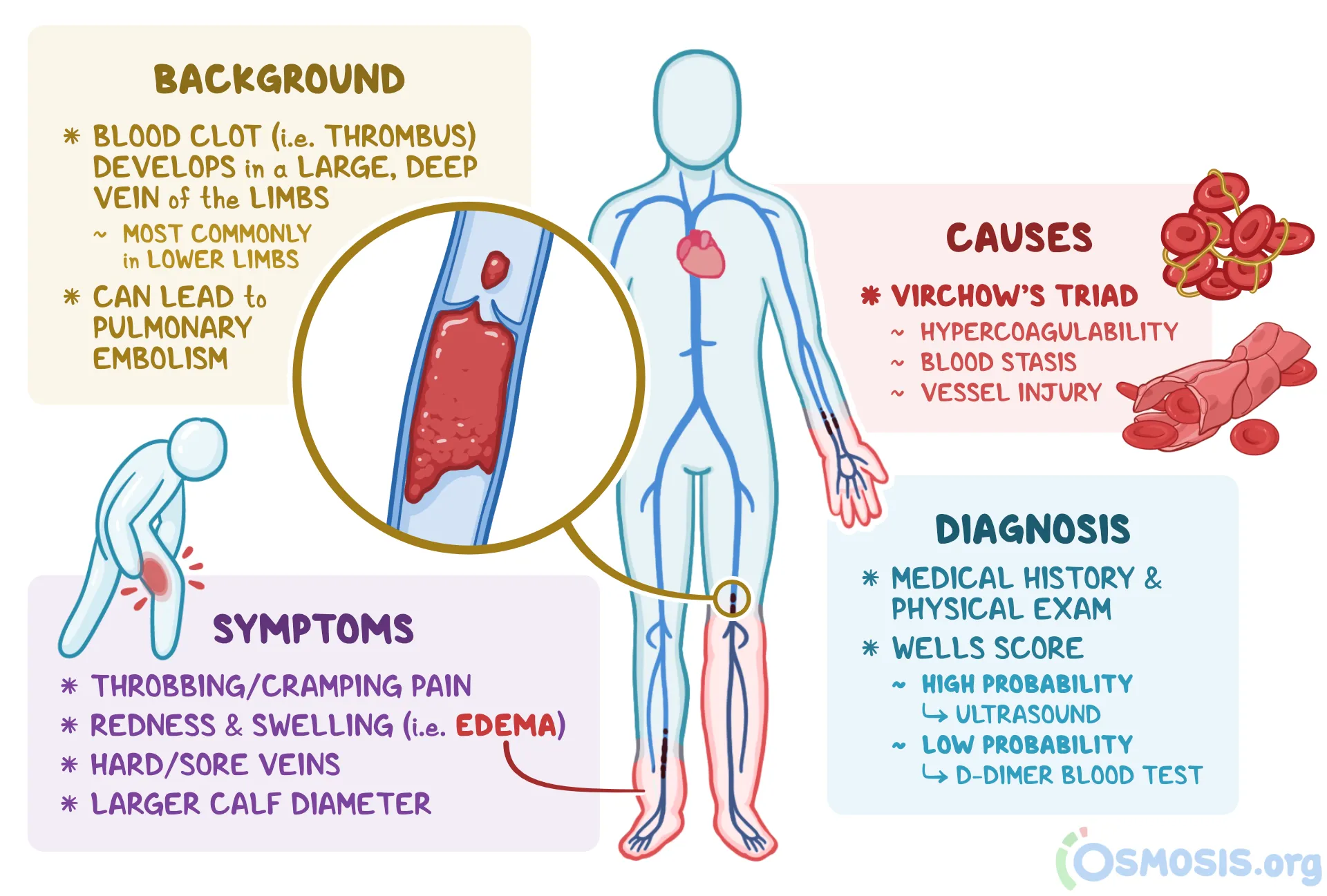
Vad är etiologin/riskfaktorer för trombos?
Förvärvade:
Hereditet
Hög ålder
Immobilisering och paralys
Graviditet, p-piller (östrogen)
APS
Lupus antikoagulans
Förmaksflimmer
Konstgjorda klaffar (främmande kropp)
Intravenösa katetrar
Genetiska:
APS
Faktor V Leiden
Brist på antitrombin, protein C och S
Förhöjda nivåer av protrombin, VIII, IX eller XI.
Vilka symptom får man vid VTE?
Ensidig svullnad.
Homans tecken; smärta vid dorsalflektion av foten.
Gångsvårighet.
Rodnad och ödem.
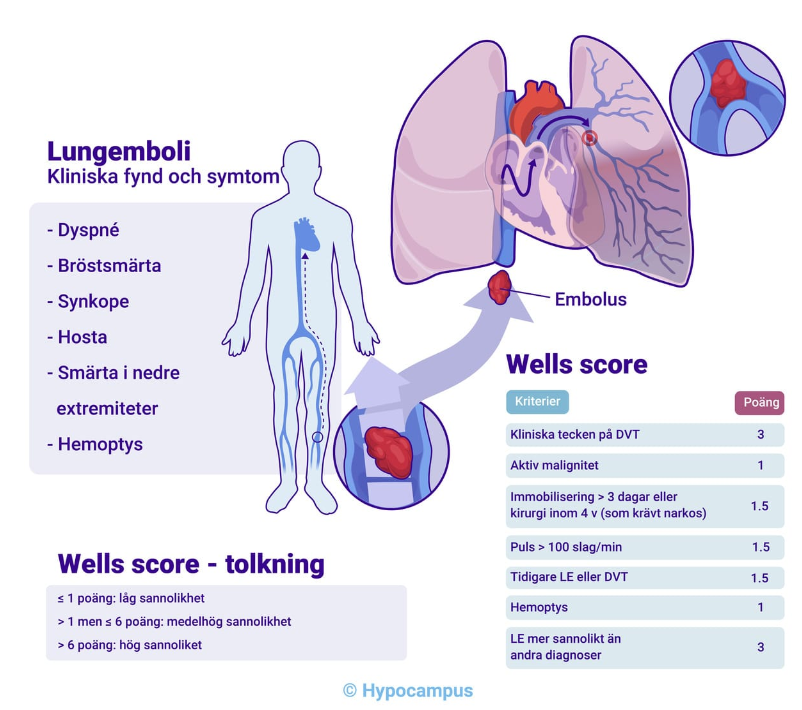
Vad är lungemboli?
Lungemboli (LE) är en ocklusion av lungartärerna.
Orsakas ofta av en DVT som släppt ett embolus som färdats via V. cava → höger förmak → lungkretsloppet där den fastnar i lungartärerna.
Etiologin är samma som för DVT och ger följande symptom:
Takypné
Dyspné
Takykardi
Hosta
Pleurit
Lungrassel
Benödem
Synkope
Vad är APTT och PT/PK och varför gör man det?
Används för att utreda koagulation hos patienter, antingen via intrinsic eller extrinsic pathway:
APTT: Initieras genom att tillsätta negativa partiklar, fosfolipimemebran och Ca2+. Används för att utreda hemofili och behandling med ofraktionerat heparin.
PT-PK: Initieras genom att tillsätta tromboplastin (TF+fosfolipimemembran), Ca2+ och ibland V och fibrinogen. Används för att utreda behandling med warfarin.
Vilka trombocythämmare finns?
ASA: COX-hämmare. Inhiberar syntes av TXA2.
Fibrinogen-receptorhämmare: Binder GpIIb/IIIa vilket hindrar fibrinogenet att binda. Tex abciximab.
ADP-receptorhämmare: P2Y12 och P2Y1 antagonister.
Vilka icke-perorala antikoagulantia finns?
Heparin: Binder antitrombin-III och accelererar dess effekt (inhiberar trombin och faktor 10). Kort halveringstid med snabb effekt. Ges vid tex hjärtoperation och lungemboli. Finns i ofraktionerat eller fraktionerad form.
Fondaparinux: Ges också IV men har längre halveringstid. Syntetisk pentasackarid som inhiberar faktor X. Lång halveringstid, ges subkutant dagligen. Vanligt vid AKS.
Vilka perorala antikoagulantia finns?
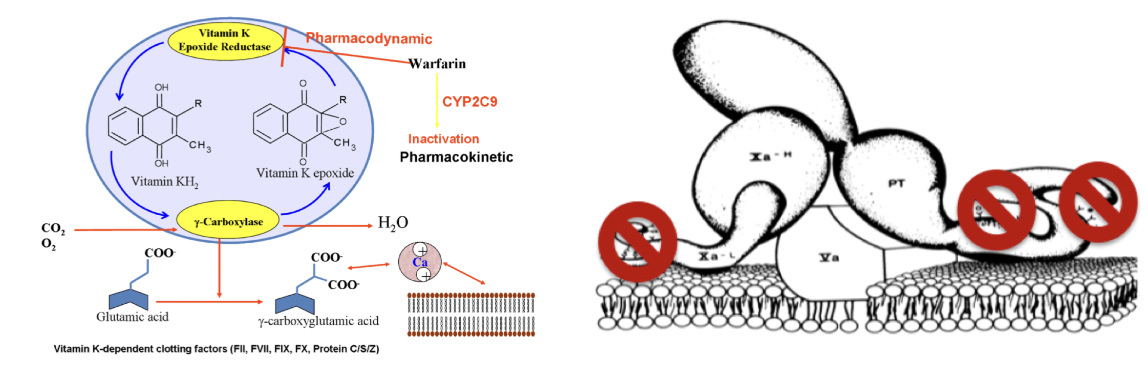
Warfarin: Antivitamin-K (AVK). Inhiberar vitamin K-cykeln genom att hämma enzymatisk aktivitet. Krävs för syntes av faktor 1972 och protein C + S.
Kräver monitorering med PK(INR)
Ska ej ges till gravida - skadar fostret
NOAK/DOAK: Direktverkande oral anti-koagulantia. Hämmar antingen trombin eller fX direkt. Lika bra effekt som warfarin. Kräver ingen monitorering.
Lättare att dosera
Ges till pat med förmaksflimmer
Ges till pat med VTE
Vilka blödningsrubbningar finns och vilka är de vanligaste?
Medfödda: Hemofili A eller B samt vWD.
Förvärvade: Till följd av anann sjukdom eller komplikation, tex TTP.
De vanligaste är vWD och hemofili A (brit på faktor VIII). Dessa faktorer är beroende av varandra eftersom vWF stabiliserar och förlänger halveringstid för faktor VIII.
Vad är vWF och symptom samt behandling?
Klassisk vWD är en autosomal dominant sjukdom. Det ger en kvantititiv defekt med lägre mängd vWD i blodet.
Symptom: Blödningstendens i slemhinnor, menoraggi hos kvinnor, längre blödningstid och högre blödningstendens.
Behandling: Tranexamsyra och desmopressin.

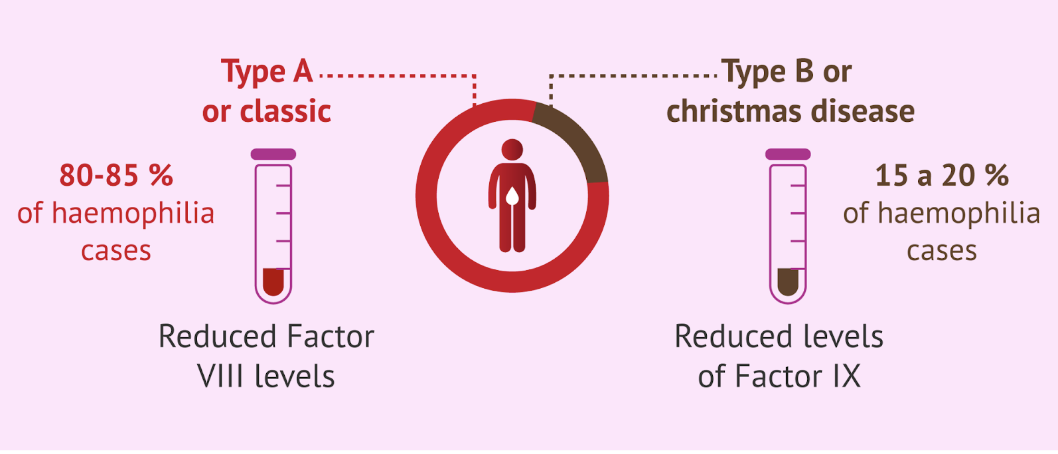
Vad är hemofili A och B, symptom och behandling?
Hemofila A (fakror VIII) och hemofili B (faktor IX) är brister på kogulationsfaktorer. Det är en X-bundet recessiv sjukdom och de har samma symptombild.
Symptom: Frekventa blåmärken som barn, hematom, ledblödningar, mild hemofili kan ge mildare symptom.
Behandling: Tillförsel av den faktor som saknas.
Vilka läkemedel kan ges vid blödningsrubbningar?
Blödning:
Faktorkoncentrat: Man tillför den faktor som man har brist på. Ges vid hemofili och vWD.
Desmopressin: Frisätter vWF och faktor VIII från endotelet.
Fibrinolyssystemet:
Tranexamsyra: Hämmar fribrinolys. Kan ges vid tex menorragi.
t-PA: Ken ges vid DVT, lungemboli och stroke. Aktiverar trombolys.
Vad är hemofili C?
Brist på faktor XI. Påverkar bara intrinsic pathway. Ovanligt och leder bara till moderat blödning.