ILD, RI, pulmonell hypertension och cystisk fibros
1/24
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced |
|---|
No study sessions yet.
25 Terms
Vad är interstitiella lungsjukdomar?
Det är en grupp av sjukdomar som påverkar lungans interstitium, alltså utrymmet mellan alveolerna och kapillärerna. Det beror på en inflammation som leder till tillganade fibos. Fibrosen ger en minskad diffusionkapacitet samtidigt som man får en restriktiv lungfunktionsnedsättning.
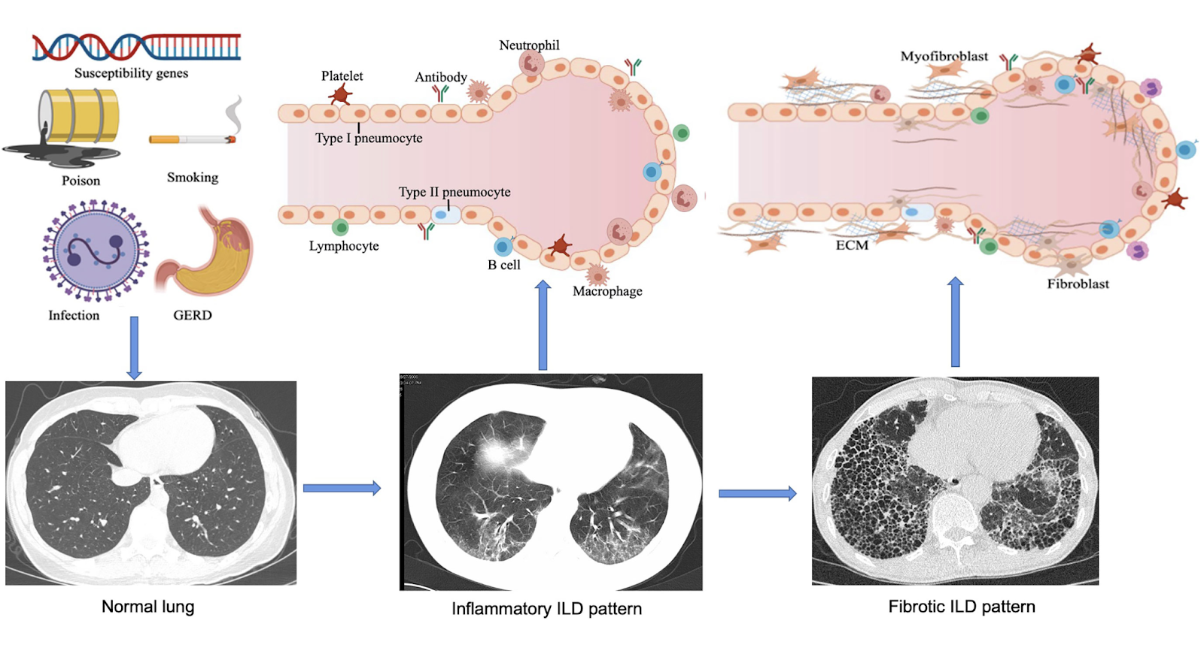
Vad händer med gasutbytet och spirometrin vid lungfibros?
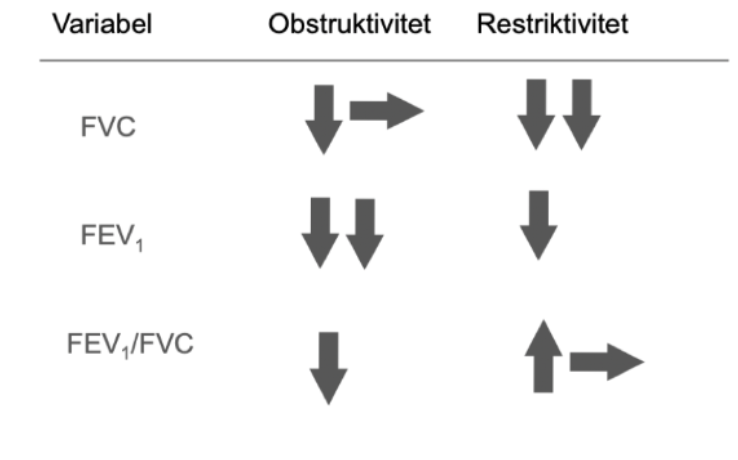
Fibrosen kommer att försämra diffusionskapaciteten → nedsatt gasutbyte → hypoxi. Det leder inte till förhöjt pCO2 → ej hyperkapné. Mängden vävnad kommer öka i lungparenkymet vilket leder till stelhet:
Minskad TLC (även då FVC)
Ökat återfjädringstryck
Minskad VC men normalt eller högt FEV1/FVC
Indirekt pulmonell hypertension
Vad är etiologin för ILD?
I många fall är det idiopatiskt. De vanligaste orsakerna är följande:
Sarkoidos (vanligast)
Primär lungfibros (näst vanligast)
Allergisk alveolit
Reumatisk artit
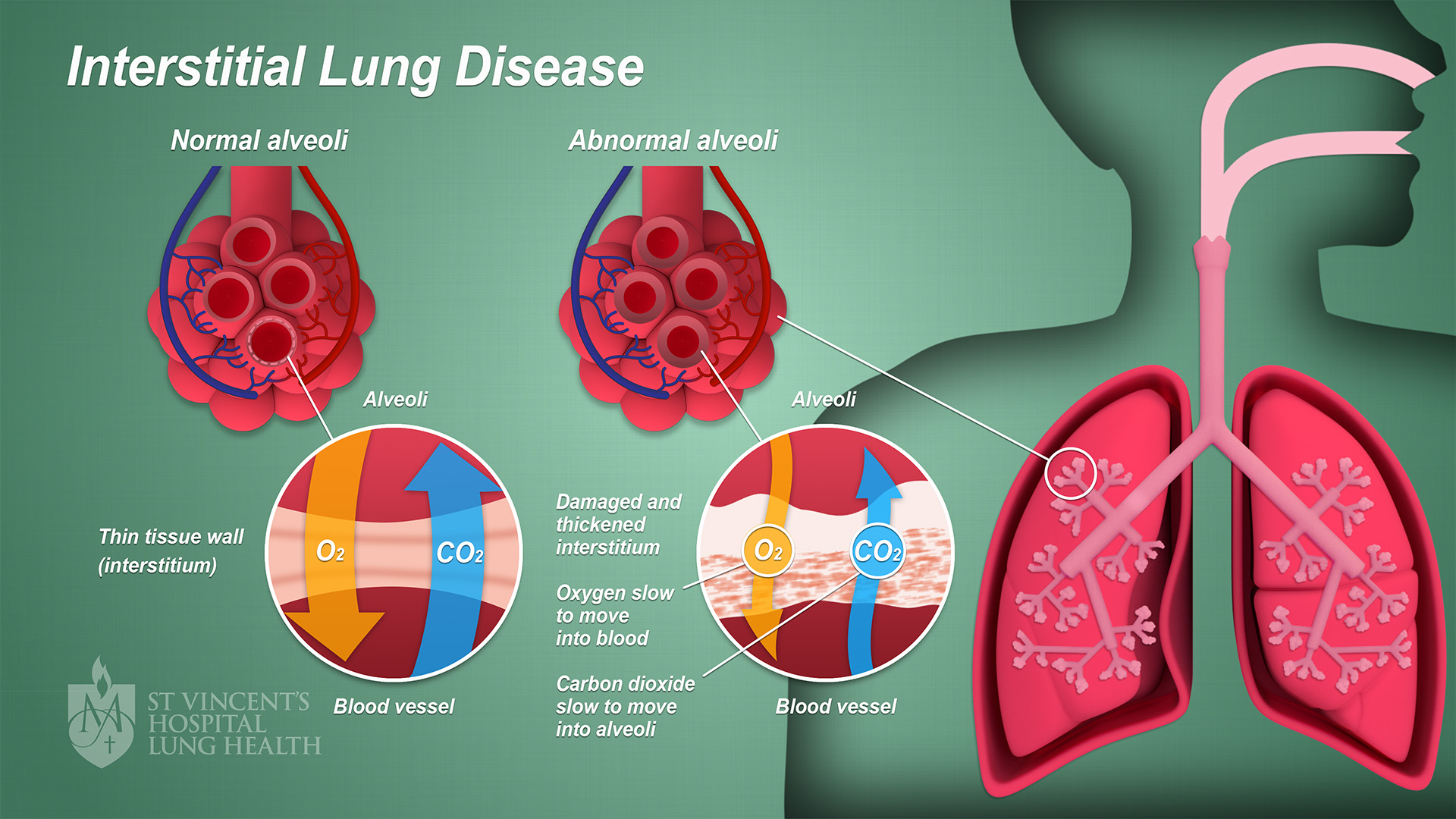
Vilka kliniska fynd finns vid ILD?
Honeycombing (CT)
Bronkiektasier
Krepitationer (knaster) basalt
Pulmonell hypertension
Vilka symptom får man vid lungfibros?
Hosta utan slem
Dyspné vid ansträning
Trötthet
Viktnedgång
Feber vid inflammation
Vad är sarkoidos?
Sarkoidos är en sjukdom med okänd etiologi. Det är en granulomatös sjukdom med icke-nekrotiserande granulom. Den drabbar oftas thorakala lymfnoder och lungorna men kan uppstå var som heslt i kroppen.
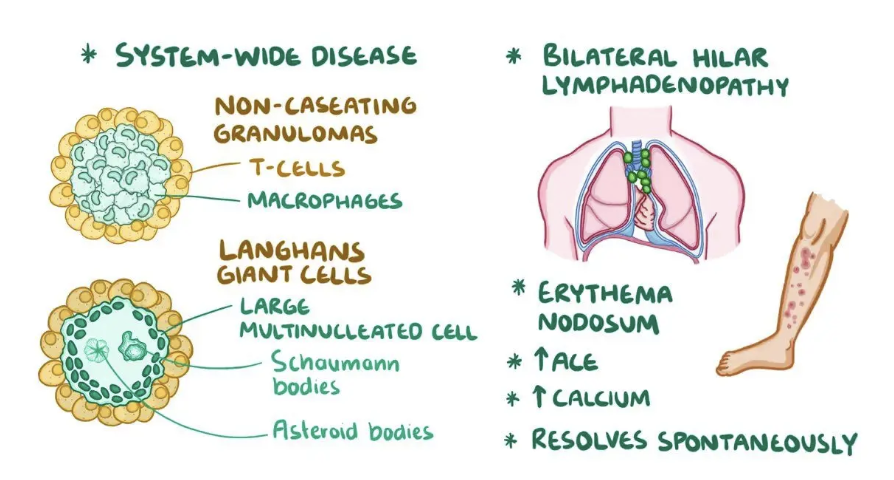
Vilka typer av sarkoidos finns?
Akut sarkoidos - Löfgrens syndrom: snabb progression i sjukdomen men bättre prognos.
Kronis sarkoidos: Smygande förlopp med sämre prognos.
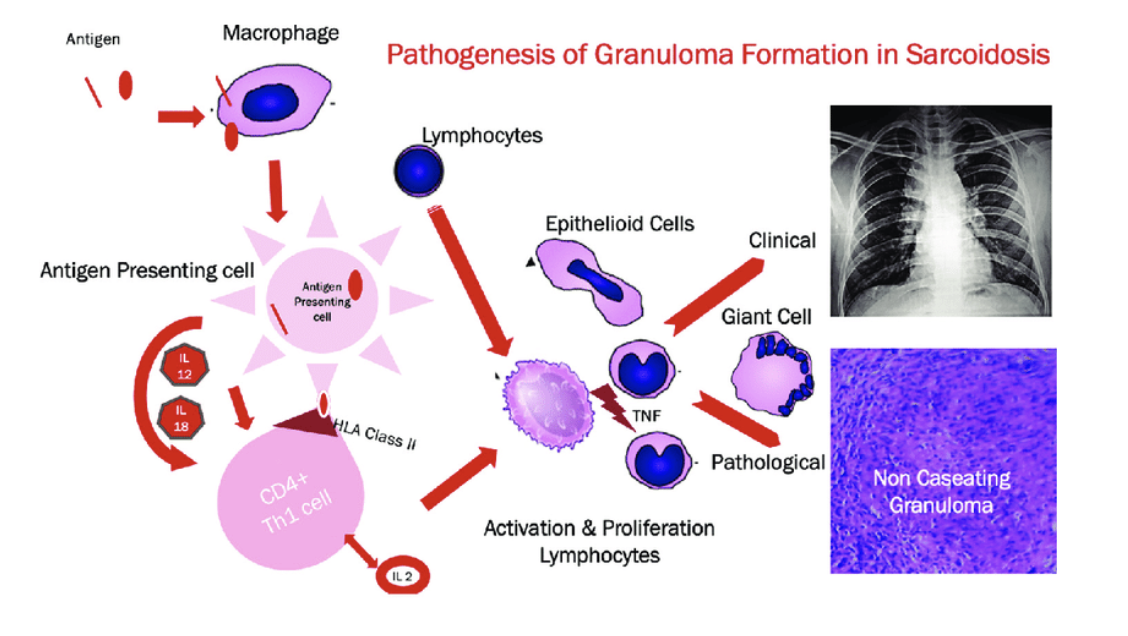
Vilken diagnostik och behandling finns för sarkoidos?
Vid sarkoidos får man förhöjt ACE och hyperkalcemi. Vävnadsbiopsi kan tas.
Diagnos ställs bäst med CT men kan även bedömmas med BAT - bronkoskopi dä man sköljer bronkerna. Ett högt innehåll av CD4+ celler i förhållande till CD8+ CTL tyder på sarkoidos.
Behandling är:
Kortison vid restriktivitet
ICS vid obstruktivitet
Symtomlindring
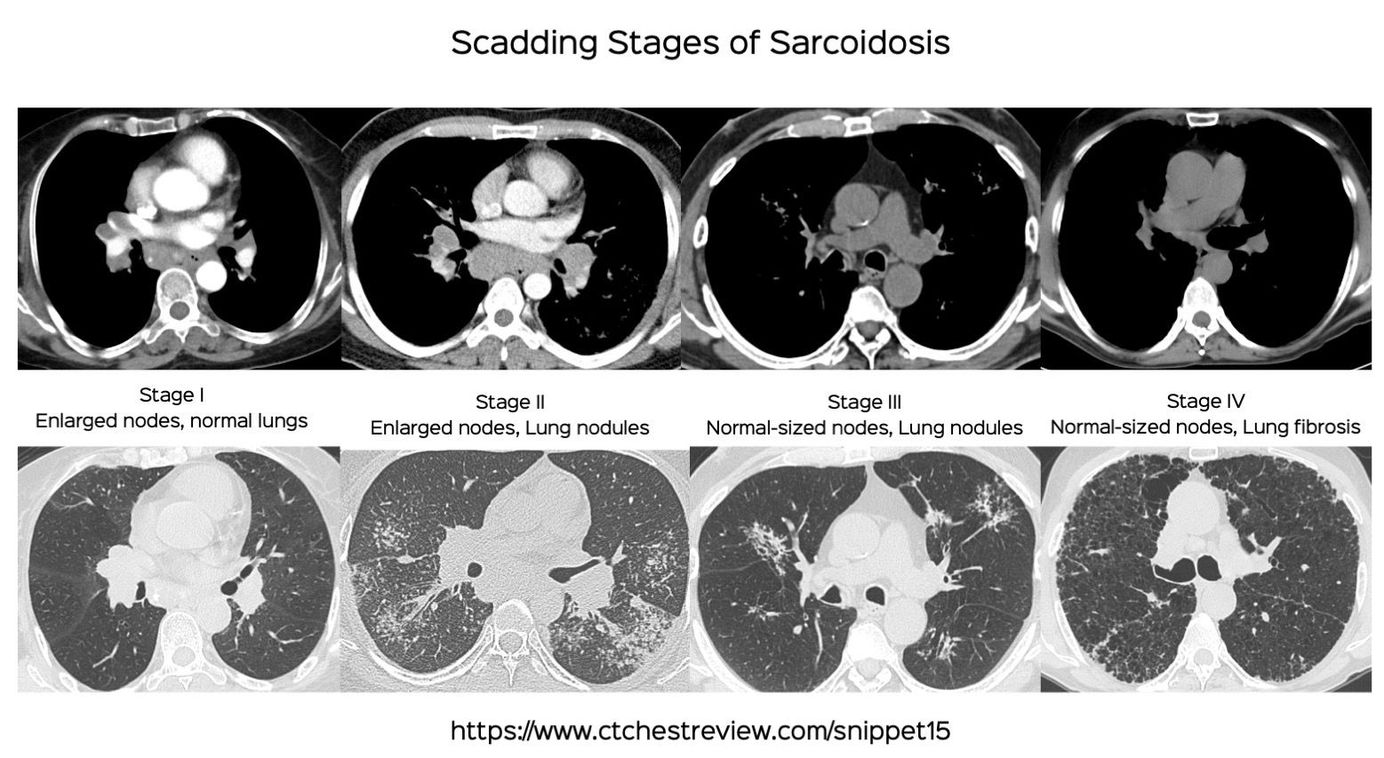
Hur ser sarkoidos på spirometri?
Sarkoidos kan vara obstruktiv eller restriktivit - eller båda. Tidigt i sjukdomen är det mest obstruktivt, restriktivitet uppkommer mycket sent i samband med fibros.
Det bästa sättet att se är med CT där man ser förstorade hiluskörtlar och tecken på granulom i lungorna.
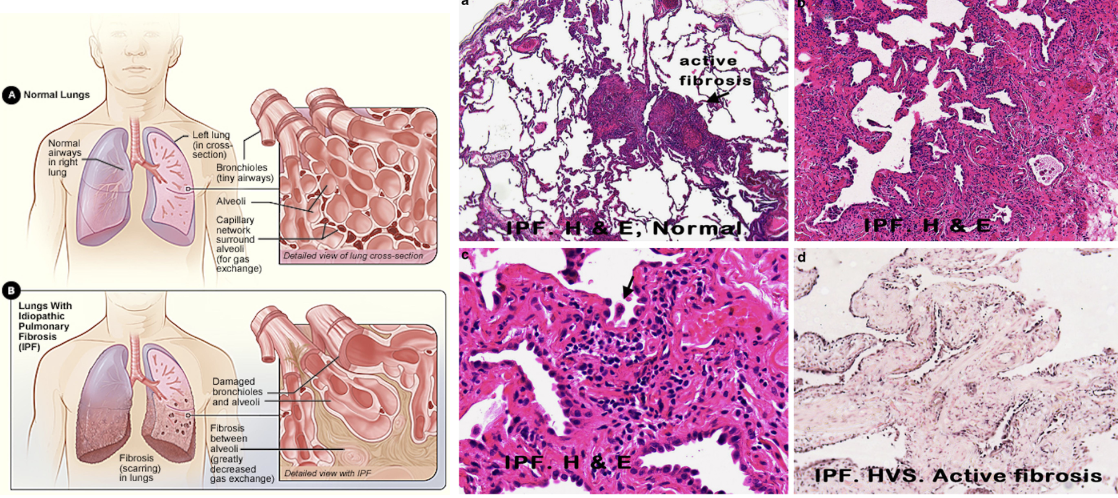
Vad är idiopatisk lungfibros - eller idiopatiska interstitiella pneumonier?
Etiologin och genesen är oklar men det finns teorier om att små epitelskador i alveolerna leder till en fibrotisk miljö → utsöndring av TGF-B och rekrytering av fibroblaster som leder till fibrosbildning.
Riskfaktorer är manligt kön, rökning, esofagal reflux, luftföroreningar och hereditet.
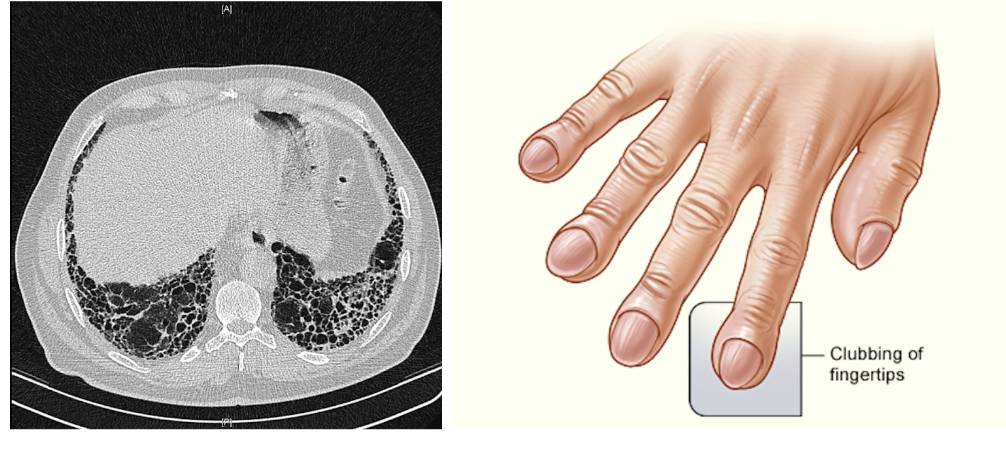
Hur ställer man diagnos för IPF?
BAL: uteslut sarkoidos och allergisk alveolit
CT/HRCT: perifer honeycombing och bronkiektasier perifert basalt
Biopsi: för diagnos (thoraxkirurg)
Vilka symptom ger IPF och vilken behandling finns?
Symptom är hosta, dyspné, krepitationer, pulmonell hypertension, hypoxi.
Behandling är:
Biologiska läkemedel
LTOT vid hypoxi
Lungtransplantation är enda kurativa behandlingen
Vad är allergisk alveolit?
Det är en immunmedierad inflammation som beror på inhalering av organiskt damm eller kemikalier. Det förekommer främst hos fågelskötare och bönder som exponeras för organiskt damm.
Immunreaktionen sker genom aktivering av epitelceller vilket ger inflöde av neutrofiler och rekrytering av CD8 celler. Reaktionen är en typ 3 reaktion som förmedlas av främst IgG och IgA. Det kan även bildas granulom.
Skadorna är ofta reversibla ifall de behandlas, annars kan det uppstå irreversibel lungfibros. I akut form får man feber och hosta. Det finns 3 former; akut, kronisk och subakut.
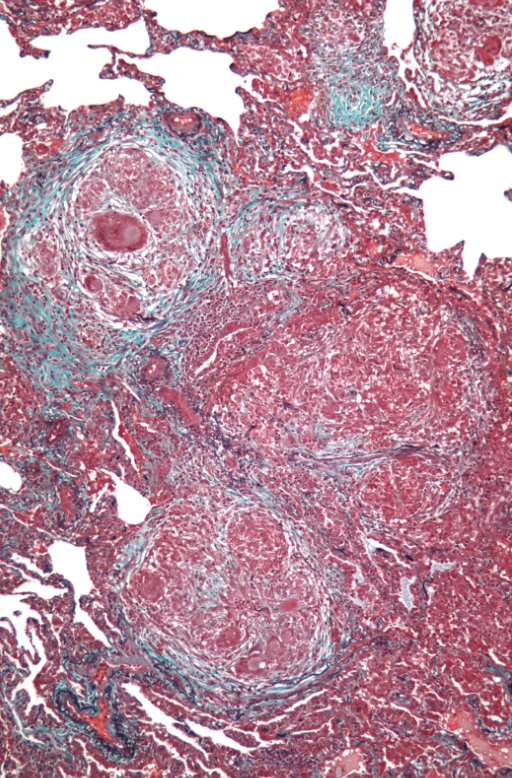
Hur ställer man diagnos för allergisk alveolit?
För diagnos är anamnes viktigast! Yrkesexponeringar har stor betydelse. Patienter har ofta inspiratoriska krepitationer vid hypoxi.
BAL: hög andel lymfocyter
Antikroppar: IgG och IgA mot antigen
Spirometri: restriktiv bild
HRCT: “ground glass”
Lungbiopsi
Behandlingen är att undvika fortsatt exponering vilket kan reversera sjukdomen. Glukokortikoider ges vid nedsatt lungfunktion.
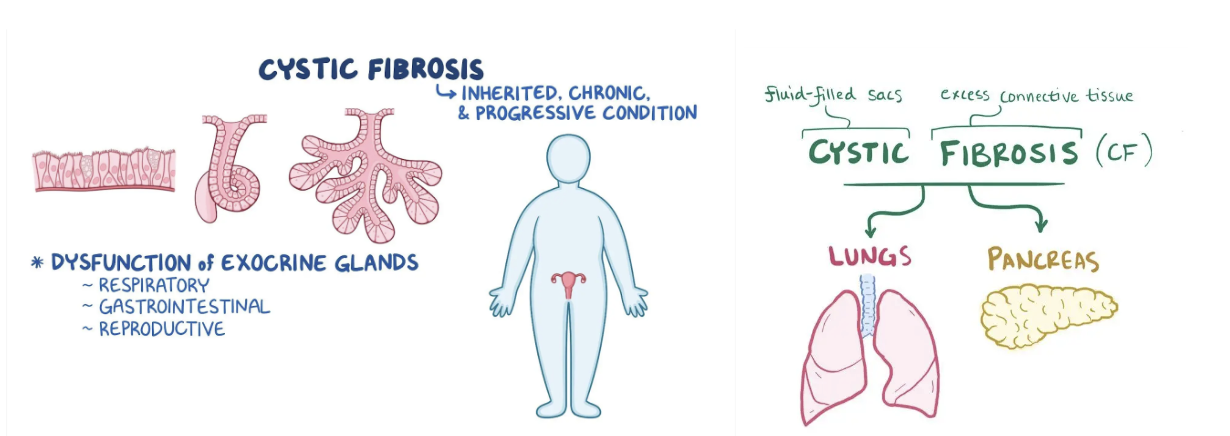
Vad är cystisk fibros?
Cystisk fibros är en autosomal recessiv sjukdom där det förekommer en mutation i genen som kodar för CFTR-proteinet; en jonkanal för klorid och bikarbonat i kroppens flesta vävnader. Den spelar en väsentlig roll i natrium- och vätskebalansen i kroppen. Det leder till ökad utsöndring av Cl och bikarbonat och utsöndring av Na och vatten.
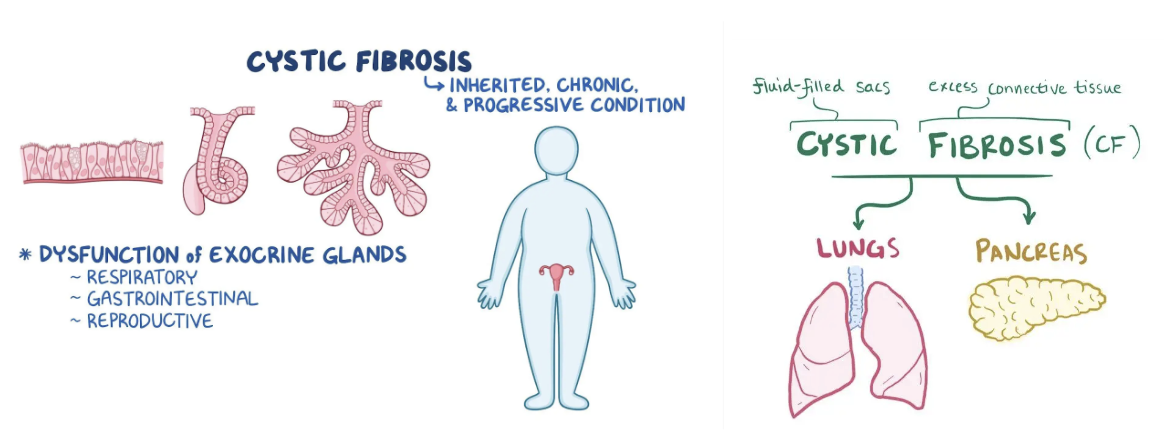
Vilka komplikationer får man vid cystisk fibros?
De exokrina körtlarna blir dysfunktionella och producerar ett segt slem i GI-kanalen och lungorna. Det leder i lungorna till kronisk inflammation och segt slem som inte går att hosta upp, progress till respiratorisk insufficiens pga förstört lungparenkym. Man drabba även lättare av luftvägsinfektioner. Även pankreas påverkas eftersom det sega slemmet täpper till pankreasgången, det leder till sämre digestion och näringsbrist.
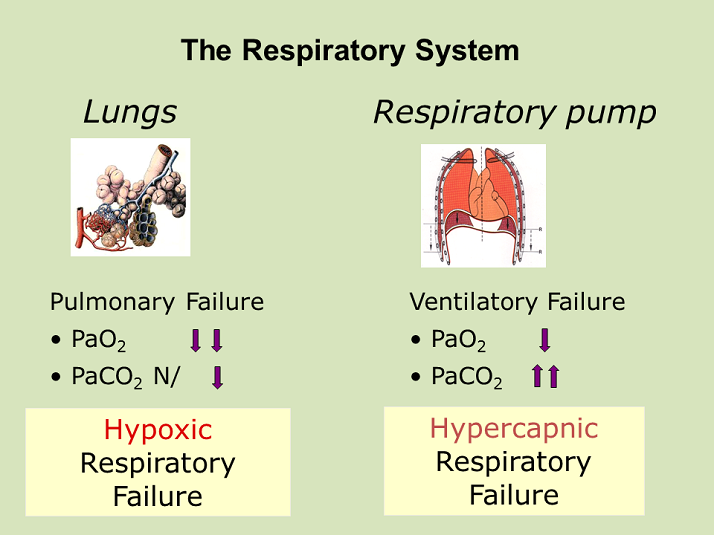
Vad är respiratorisk insufficiens (RI)?
Det är en oförmåga att behålla normala blodgaser, låga blodgaser är följande:
pO2 < 8 kPa (90% syrgasmättnad)
pCO2 > 6 kPa
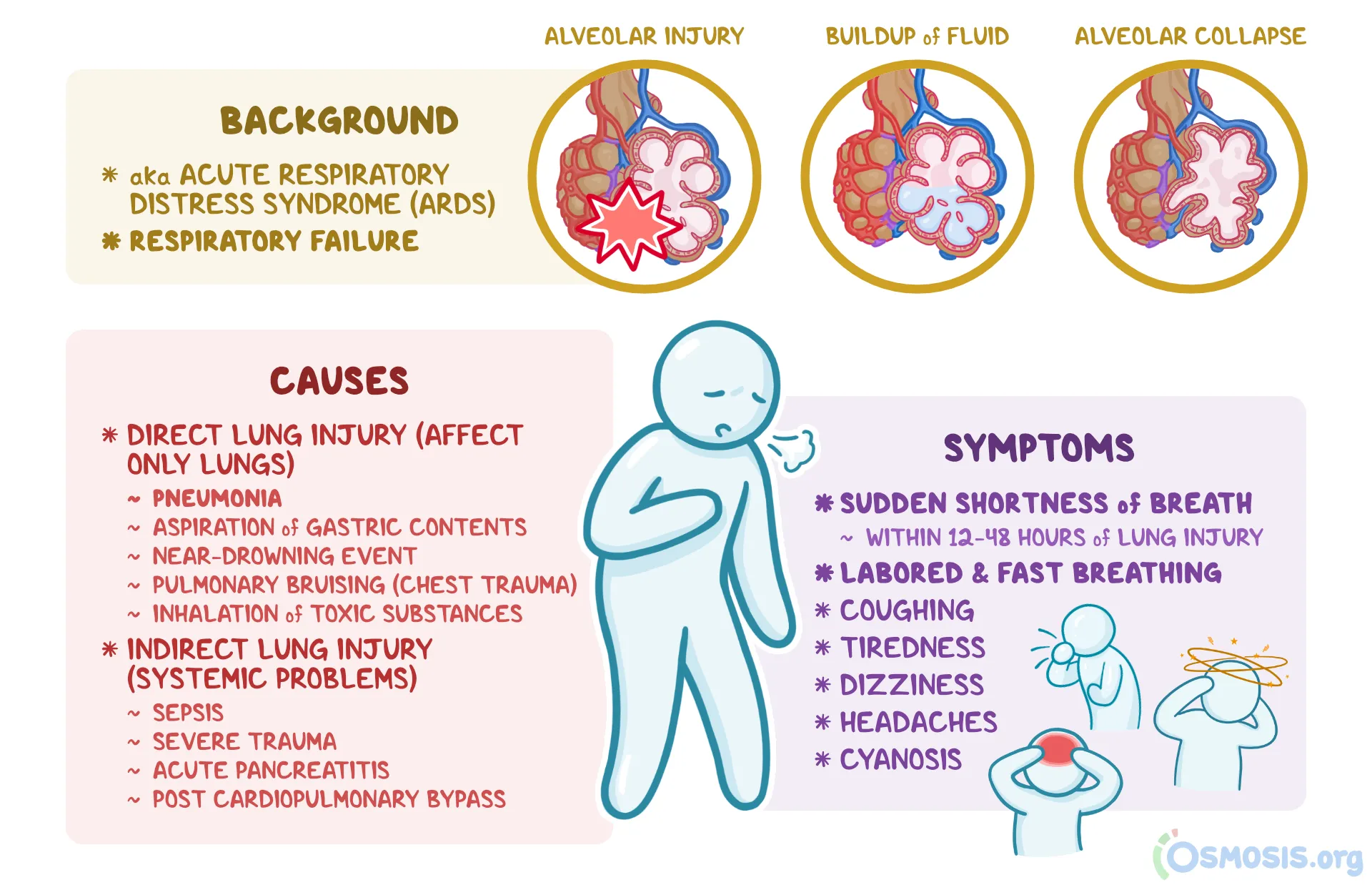
Hur uppstår RI?
Det uppstår vid svikt i det respiratoriska systemet:
Ventilation-perfusionrubbning: perfusionen och ventilationen matchar inte.
KOL: för lite gasutbyte pga emfysem.
Atelektas: blodet syresätts inte vid kollapsad lunga.
Lungemboli: ingen perfusion.
Diffusionshinder (→hypoxi): Kallas även lungsvikt eftersom gasutbytet inte kan ske.
Alveoler hypoventilation (→ hyperkapne): Kallas även pumpsvikt där luften inte kan ventileras.
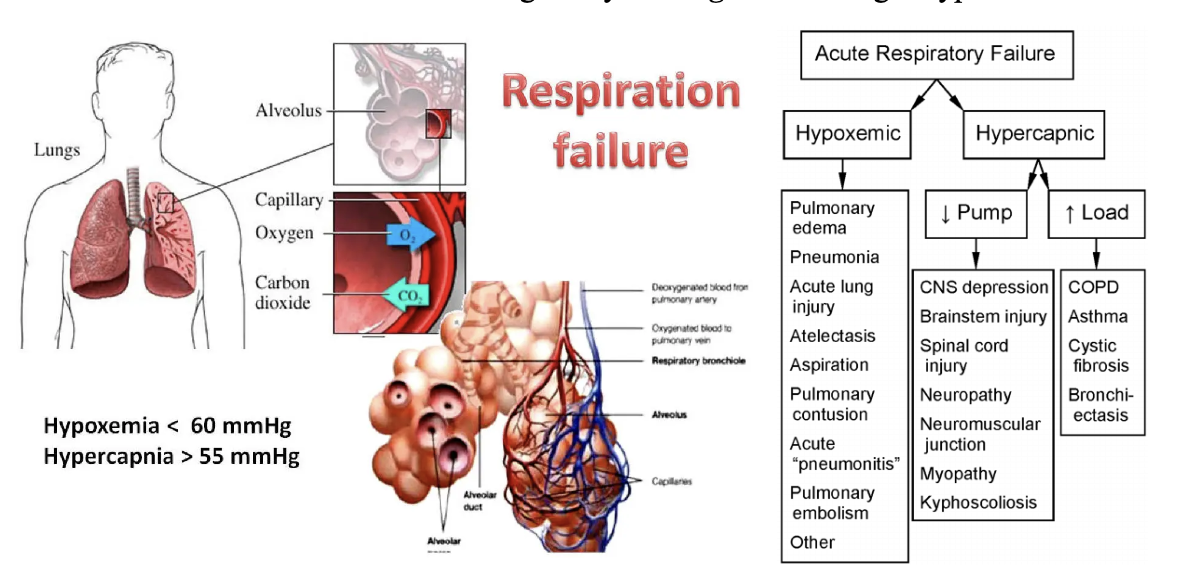
Hur regleras blodgaserna centralt och vad är den hypoxiska driven?
Ventilationen regleras av hjärnstammen där det finns kemoreceptorer som svarar på pCO2 och pO2 där koldioxidens partialtryck har störst betydelse för reglering. Receptorerna detekterar koncentration av H+ i blodet (ej pCO2 eftersom det ej kan passera barriären). Fluktuationer i pCO2 reglerar minutvolymen inom minuter.
Den hypoxiska driven innebär att kroniskt stegrat pCO2 i blodet leder till desensitisering av kemoreceptorerna i hjärnstammen → de förlorar effekt vid stimulering. Då tar O2-receptorerna över vilket kallas hypoxic drive. Hos dessa patienter kan administrering av O2 göra att andningen stängs av helt vilket kallas koldioxidnarkos.
Vad är den vanligast orsaken till hypoventilation?
Idag är det obesitas, eller pickwick syndromet. Stora massor av fett måste lyftas vid varje andetag vilket tröttar ut andningsmuskulaturen, speciellt liggande. Det leder både till hypoventilation (hypoxi) och hyperkapne
Andra anledningar kan vara grav kyfosskolios, neuromuskulära sjukdomar osv.
Vissa lungsjukdomar ger endast hypoxi och inte hyperkapne, tex lungfibros eftersom det inte finns någon stor pumpsvikt.

Vilka effekter ger hypoxi?
Pulmonell vasokonstriktion → förhöjt tryck i lilla kretsloppet → högerkammarsvikt.
Vätskeretention → lokal vasokonstriktion i njure ger minskad GFR och då mer natrium.
Perifer vasodilatation.
Perifera ödem.
Sekundär polycytemi pga stigande EPO.
Kognitiv påverkan
Vilket effekter ger hyperkapni?
Fragmenterad sömn
Dagtrötthet
Kognitiva och emotionella störningar
Vätskeretention
Vasodilatation → förhöjt intrakraniellt tryck och hypotoni

Vad är pulmonell hypertension och vilka symptom ger det?
Pulmonell hypertension omfattar flera sjukdomar. Vid pulmonell hypertension är trycket i lungkärlen högre än normalt, när trycket i A. pulmonalis överstiger 25 mmHg.
När trycket blir högt kompenserar högerkammaren genom att kontrahera kraftigare vilket på lång sikt ger högerkammarsvikt.
Det kan ge ospecifika symptom men ofta dyspné. Senare i förloppet kan hjärtsvikten ge symptom:
Halsvenstas
Ödem
Illamående
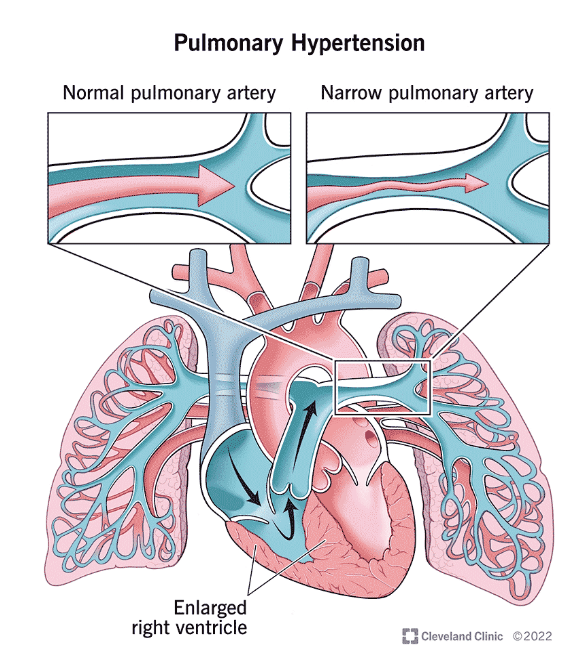
Vad kan pulmonell hypertension bero på?
Grupp 1: Pulmonell arteriell hypertension (PAH) → hypertrofi i arteriolerna (primärt)
Grupp 2: Sekundärt till hjärtsjukdom (90%): Vanligtvis vänsterkammarsvikt → stillasteånde blod i lungcirkulationen → förhöjt tryck. Kan vara pga klaffel, hypertoni, ischemisk hjärtsjukdom eller kongenitala hjärtfel.
Grupp 3: Sekundärt till lungsjukdom: KOL, astma eller lungfibros som ger generellt PH genom hypoxi (autoreglering).
Grupp 4: Lungemboli. Tromboser fibrotiseras och leder till förträningar och obstruktion i kärlen.