Chapitre 2 : Les infections respiratoires supérieures
1/116
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced | Call with Kai |
|---|
No analytics yet
Send a link to your students to track their progress
117 Terms
Pourquoi les infections respiratoires sont-elles importantes en santé publique ?
– Ce sont les infections les plus fréquentes.
– Elles sont parmi les plus graves.
– 1re cause de décès par maladies infectieuses dans le monde.
– 1re cause de décès dans les pays en voie de développement.
Pourquoi l’arbre respiratoire est-il une niche à micro-organismes ?
– Milieu chaud.
– Milieu humide.
– Échanges constants avec l’extérieur (air).
– C’est le site des échanges gazeux.
Quels sont les compartiments de l’arbre respiratoire ?
– Nez.
– Pharynx. (Nasopharynx, oropharynx et hypopharynx)
– Larynx.
– Trachée.
– Bronches.
Comment classe-t-on les infections respiratoires ?
– Infections des voies aériennes supérieures.
– Infections des voies aériennes inférieures.
Où se développent les infections respiratoires hautes ?
– Pharynx.
– Larynx.
– Sinus.
– Oreilles.
– Gorge.
→ Oreilles moyennes et trompes auditives
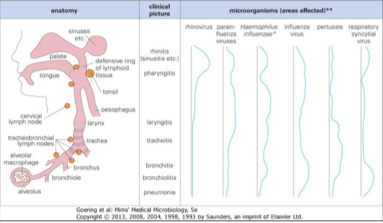
Quels sont les sites infectés selon les micro-organismes ?
– Rhinovirus → rhinites (sinus + pharynx), n’atteint pas le poumon.
– Haemophilus influenzae → rhinite + pharyngite + infection des voies inférieures.
– Bordetella pertussis (coqueluche) → uniquement voies inférieures (trachéite, laryngite, bronchite).
La flore respiratoire est-elle normale ?
– Oui, une flore importante est normalement présente
Quels sont les types de résidents microbiens au niveau respiratoire ?
– Résidents réguliers (présents chez 50 % des sujets) :
Aérobies : Streptococcus viridans (hémolyse verte sur gélose au sang), Haemophilus sp.
Anaérobies.
– Résidents occasionnels (présents chez 10 %) :Streptococcus pyogenes.
Streptococcus pneumoniae.
Neisseria meningitidis (méningite).
– Résidents inhabituels (présents chez 1 %) :Corynebacterium diphtheriae, Klebsiella pneumoniae, Pseudomonas sp., E. coli, Candida albicans.
– Résidents au stade latent (flore tissulaire) :Ganglions lymphatiques : CMV.
Muqueuses : HSV, EBV.
Poumons : Pneumocystis (30 % asymptomatiques), Mycobacterium tuberculosis (contenu dans ganglion).
Quels facteurs modifient la flore respiratoire ?
– Prise d’antibiotiques → favorise Candida albicans.
Quels pathogènes restent localisés ?
– Rhumes viraux.
– Streptocoques (gorge).
– Chlamydia (conjonctives).
– Corynebacterium diphtheriae.
– Bordetella pertussis.
– Candida (muguet).
Conséquences des infections localisées ?
– Extension locale.
– Dépendance des défenses locales (muqueuses).
– Réponse immunitaire (Ac) parfois trop tardive.
– Incubation courte (quelques jours).
Quels agents donnent des infections généralisées ?
– Rougeole, oreillons, rubéole, EBV, CMV.
– Chlamydophila psittaci.
– Coxiella burnetii (fièvre Q).
– Cryptococcus.
Conséquences des infections généralisées ?
– Peu ou pas de lésion à la porte d’entrée.
– Dissémination systémique → retour en surface (glandes salivaires).
– Réponse immunitaire adaptative nécessaire.
– Incubation longue (plusieurs semaines).
A. Rhume
A. Rhume
Quelle est la principale cause du rhume ?
Le virus
Quels virus causent le rhume ?
– Rhinovirus : 30-40 %.
– Coronavirus : > 10 %.
– Influenza : 10-15 %.
→ On peut contaminer son voisin en éternuant ou en touchant des objets intermédiaires
B. Pharyngite
B. Pharyngite
Qu’est-ce qu’une pharyngite ?
– Infection de la muqueuse pharyngée et des amygdales.
– Quand les amygdales sont touchées : on parle d’angine (= tonsillite).
Quelles sont les causes de pharyngite ?
– Virus : 70 % des cas, très fréquent.
– Bactéries :
Streptococcus pyogenes (groupe A) : 1re cause bactérienne, peut entraîner des complications graves (rénales, cardiaques).
• 20–40 % des angines chez l’enfant (>3 ans, pic 5–15 ans).
• 10–25 % des angines bactériennes chez l’adulte.Streptocoques C et G : plus rares, pas de complications graves.
Autres : Corynebacterium diphtheriae, association fuso-spirillaire, Neisseria gonorrhoeae.
Angine de Vincent
Angine de Vincent
Qu’est-ce que l’angine de Vincent ?
– Infection ulcéro-nécrotique causée par une association fuso-spirillaire.
– Associe :
• Bacille anaérobie et fusiforme.
• Bacille spiralé.
– Touche surtout les adultes et adolescents.
– Diagnostic : inflammation subaiguë des amygdales, parfois ulcérations. Test par écouvillon.
– Traitement : pénicilline orale. Si allergie → macrolides
Streptococcoceae
Streptococcoceae
Quelles sont les caractéristiques des Streptococcaceae ?
– Bactéries ovales ou rondes.
– Catalase négative.
– Anaérobies-aérotolérantes.
– Réparties en 7 genres :
• Streptococcus (les plus importants).
• Enterococcus (les plus importants).
• Autres : Lactococcus, Leuconostoc, Pediococcus, Aerococcus, Gemella.
Caractéristiques du genre Streptococcus ?
– Cocci Gram +, en paire ou en chaîne.
– Asporulés.
– Oxydase négatif.
– Catalase négatif.
– Métabolisme fermentatif.
– Exigeants en facteurs de croissance.
– Ubiquitaires : homme, animaux.
– Présents dans la flore normale : bouche, nasopharynx, tube digestif (parfois).
– 3 pathogènes majeurs :
• S. pyogenes.
• S. pneumoniae.
• S. agalactiae.
Infections causées par Streptococcus pyogenes ?
– Infections non invasives :
• ORL : angines rouges ou blanches (érythématopultacées).
→ Peut évoluer en scarlatine (si souche productrice de toxine).
• REM : toutes les souches n’ont pas le même antigène → développement de scarlatine variable.
• Peau : impétigo.
– Infections invasives :
• Erysipèle.
• Cellulite, fasciite.
• Choc toxique.
• Infections pulmonaires.
– Complications non suppuratives :
• RAA (rhumatisme articulaire aigu).
• GNA (glomérulonéphrite aiguë).
• Chorée.
Infections causées par Streptococcus agalactiae ?
– Infections chez les enfants et nouveau-nés.
– Méningites.
– Septicémies.
– Porté par la flore vaginale de certaines femmes.
– Dépistage obligatoire chez la femme enceinte pour éviter contamination du bébé.
Remarque : Le pneumocoque n’est pas en chainettes mais regroupés par deux ou par 3.
Infections causées par Streptococcus pneumoniae ?
– Infections broncho-pulmonaires.
– Surtout chez :
• Personnes âgées.
• Nouveaux-nés.
• Nourrissons.
– Autres pathologies :
• Otites.
• Sinusites.
• Méningites.
Que permet de voir une coloration de Gram avec des streptocoques ?
– Gram + → genre bactérien = cocci.
– Autres cellules visibles :
• Cellules épithéliales.
• Macrophages.
• Polynucléaires neutrophiles (PNN) → signe d’infection.
→ Absents si pas d’infection ou patient immunodéprimé.
Quelles sont les 2 grandes classifications des streptocoques ?
– 1. Classification de Lancefield :
• Basée sur les sucres présents dans la paroi.
• Identification via anticorps spécifiques des carbohydrates.
• Classification en sérogroupes : A, B, C, D…
– 2. Type d’hémolyse sur gélose au sang :
• Bêta-hémolyse (complète) → halo clair (groupe A).
• Alpha-hémolyse (partielle) → halo verdâtre (S. pneumoniae).
• Gamma-hémolyse (absence) → gélose reste rouge (Enterococcus).
Streptococcus pyogenes
Streptococcus pyogenes
À quel groupe appartient Streptococcus pyogenes ?
– Groupe A.
– Streptocoque bêta-hémolytique.
Quelle est la structure de S. pyogenes ?
– Capsule d’acide hyaluronique.
– Paroi avec des carbohydrates = antigènes de groupe.
– Deux facteurs d’adhésion :
• Protéine M (adhésine) :
– Macromolécule filamenteuse.
– Inhibe la phagocytose par blocage des IgA
– Présente un fort polymorphisme antigénique (~100 types).
• Acide lipoteichoïque :
– Se lie à la fibronectine des cellules épithéliales.
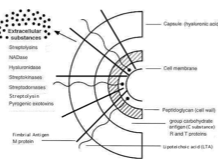
Quels sont les caractères microbiologiques de S. pyogenes ?
– Cocci à Gram + en chaînes.
– Croissance sur gélose au sang.
– Donne une bêta-hémolyse marquée.
– Catalase négative.
– Sensible à la bacitracine.
– Identifiable par sérogroupage.
Quelles sont les sources et modes de transmission de S. pyogenes ?
– Réservoirs : voies respiratoires supérieures et peau.
– Transmission : interhumaine, par contact ou diffusion aéroportée.
– Portage possible dans la gorge.
Quelles infections bénignes cause S. pyogenes ?
– Angine.
– Impétigo.
Quelles complications graves peut-il provoquer ?
– Rhumatisme articulaire aigu (RAA).
– Glomérulonéphrite aiguë (GNA).
– Chorée.
Quel est le groupe d’âge le plus touché par la pharyngite à S. pyogenes ?
– Enfants de 5 à 15 ans.
Quels sont les facteurs de virulence de S. pyogenes ?
– Streptolysines :
• Enzymes cytotoxiques.
• Ciblent GR et lymphocytes.
– Enzymes destructrices :
• DNase, hyaluronidase, streptokinase.
• Permettent la pénétration dans les tissus.
• Activation du plasminogène.
– Exotoxines :
• Exotoxine érythrogène → scarlatine (peau et langue rouges).
• Toxines SpeA et SpeC (streptococcal pyogenic exotoxin de types A et C) :
– Superantigènes.
– Activation des lymphocytes polyclonaux.
– Libération de cytokines ou d’autres médiateurs de l’inflammation → choc toxique (scarlatine maligne possible).
– Autres superantigènes : protéines Ssa
La scarlatine est-elle toujours bénigne ?
– En général, oui.
– Mais certaines toxines très virulentes peuvent provoquer des scarlatines malignes → choc toxique.
Détail de la scarlatine
Exotoxine érythrogène
Codé par des phages lysogéniques
Diffusion dans le corps et induction d’un rash cutanée punctiforme
De face → Corps
Pas au niveau des plantes et des paumes
Langue pateuse pour rouge franboisée
Rash d’une semaine puis desquamation étendue
± cellulite, septicémie
Incubation courte
Transmission par la salive
Hautement contagieux
→ Traitement amoxicycline ou macrolide si allergie
Pas de vaccin
Isolement
Quelles sont les complications directes de S. pyogenes ?
– Locales : abcès péri-amygdalien, sinusite, otite. (amygdalite suppurative)
– Générales :
• Scarlatine (si toxine érythrogène).
• Rash cutané → desquamation après 1 semaine.
• Évolution possible vers cellulite ou septicémie.
– REM : l’angine n’est pas toujours nécessaire pour avoir une scarlatine.
Quelles sont les complications indirectes de S. pyogenes ?
– Complications auto-immunes dues à la production d’anticorps anti-protéine M.
Qu’est-ce que le rhumatisme articulaire aigu (RAA) ?
– Réaction d’hypersensibilité de type III.
– Anticorps anti-protéine M réagissent avec :
Paroi cardiaque.
Tissu conjonctif articulaire.
→ Certaines de ces protéines M ont une structure identique à des gènes du soi
– Se développe 2–4 semaines après une angine mal traitée (1-3% des angines mal traitées)
– Formation de granulomes :
Cœur (endocarde, myocarde, péricarde).
Articulations.
Sous-cutané (nodosités).
Système nerveux central (chorée).
– Risque de valvulopathie irréversible lors d’infections répétées.
– Protéine M peut avoir un épitope commun avec la tropomyosine.
Qu’est-ce que la glomérulonéphrite aiguë (GNA) ?
– Réaction d’hypersensibilité de type III.
– Anticorps anti-protéine M → formation de complexes immuns.
– Dépôts dans les glomérules → inflammation locale par activation du complément.
– 4–5 types de protéines M peuvent causer la GNA.
– D’autres anticorps contre des antigènes streptococciques peuvent aussi intervenir.
Quels sont les 4 types cliniques d’angine ?
– 1. Erythémateuse (rouge) ou érythématopultacée (blanche) :
• Virales : EBV, adénovirus, rhinovirus…
• Bactériennes : Streptocoque A, streptocoques G et C, pneumocoques.
– 2. Vésiculeuse :
• Herpès.
• Coxsackies.
– 3. Pseudomembraneuse :
• MNI (mononucléose infectieuse).
• Diphtérie.
– 4. Ulcéreuse :
• Angine de Vincent.
• Syphilis.
Quels sont les signes cliniques d’une angine ?
– Inflammation infectieuse des amygdales ou du pharynx.
– Symptômes principaux :
• Fièvre.
• Gêne douloureuse à la déglutition.
• Modifications de l’oropharynx.
Adénopathie cervicale très marquée
Quels autres symptômes peuvent accompagner une angine ?
– Douleurs abdominales.
– Éruption.
– Signes respiratoires :
• Rhinorrhée.
• Toux.
• Enrouement.
• Gêne respiratoire.
Quel est l’aspect de l’oropharynx à l’examen clinique ?
– Aspect érythémateux.
– Ou erythématopultacé.
Comment se fait le diagnostic d’une angine ?
Culture :
• Observation de la morphologie.
• Étude des caractères de culture.
• Observation du type d’hémolyse.
• Recherche de l’antigène de groupe A (Lancefield) pour le strepto A.
– Test rapide (POC) :
• Test immunologique sur écouvillon.
• Sensibilité : 95 %.
• Disponible en pharmacie (France).
– Sérologie :
• Diagnostic rétrospectif.
• Peu sensible dans l’angine.
Caractéristiques de Streptococcus pyogenes pour l’identification ?
– Croissance en aéro/anaérobiose.
– Résistance à l’acide nalidixique et à la colistine.
– Colonies bêta-hémolytiques.
– Catalase négative.
– Antigène du groupe A (Lancefield).
– Insensible à la bacitracine (résistances émergentes).
Quel est le traitement de première intention d’une angine à strepto A ?
– Pénicilline.
– Amoxicilline pendant 6 jours.
Quels traitements en cas d’allergie à la pénicilline ?
– Macrolides :
• Azithromycine (5 jours).
• Clarithromycine (3 jours).
• Jasocine.
Pourquoi faire un antibiogramme ?
– Pour adapter le traitement.
– Car il existe des résistances aux macrolides, lincosamides et streptogramines.
→
- Clindamycine
- Erythromycine
- Tétracycline
Comment prévenir la transmission du strepto A ?
– Hygiène des mains :
• Survie sur surfaces : 1 à 2 h.
• Sensible au froid, dessiccation, désinfectants (eau de Javel, éthanol 70 %, glutaraldéhyde, formol).
– Hygiène des gouttelettes :
• Survie : 3 à 4 h dans les aspirations naso-pharyngées ou expectorations.
– REM : Aucun vaccin n’existe.
C. Otites, sinusites
C. Otites, sinusites
Quelle est l’étiologie des otites et des sinusites ?
Etiologie virale primaire (RSV, oreillons)
Envahisseurs bactériens secondaires des voies respiratoire supérieures
Clinique
Oedeme inflammatoire
Obstruction des méas du sinusal de la trompe d’Eustache
Infection bactérienne des cavités en amont
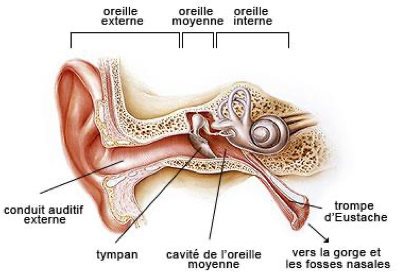
Quelle est la cause principale des otites et sinusites ?
– Pathologies obstructives, souvent après rhino-pharyngite.
– 50 % causées par des virus
– 50 % causées par des bactéries
1. Otite moyenne aiguë
1. Otite moyenne aiguë
Quel est la tranche d’âge la plus touchée ?
Les enfants de moins de 3 ans liée à l’étroitesse de la trompe d’Eustache
Quels sont les symptômes d’une otite moyenne aiguë ?
– Fièvre.
– Vomissements.
– Diarrhée.
– Douleurs locales.
– Tympan mat, dilaté, bombant (pression du liquide inflammatoire).
– Possible perforation tympanique → écoulement purulent.
Quelles complications possibles si l’otite moyenne est mal traitée ?
– Surdité.
– Écoulement chronique.
Quel est le traitement d’une otite moyenne aiguë ?
– Pénicilline ou amoxicilline.
– Macrolides si allergie.
Pourquoi les vomissements sont-ils importants chez l’enfant ?
– Chez l’enfant, les vomissements peuvent révéler une maladie non digestive.
2. Otite externe
2. Otite externe
Qu’est-ce qu’une otite externe ?
– Infection aiguë du conduit auditif externe.
Quels agents peuvent causer une otite externe ?
– Bactéries cutanées.
– Candida.
– Aspergillus.
– Bacilles Gram - :
• Pseudomonas aeruginosa (otite du nageur).
Diagnostique microbiologique d’une otite
Collection après nettoyage du conduit auditif externe
→ A la seringue ou à l’écouvillon fin sur tige métallique avec un milieu de transport
→ Examen cytobactériologique du pus/liquide
Qu’est-ce qu’une sinusite ?
Une inflammation d’un des 4 sinus. Pathologie obstructive suite à une rhino-pharyngite
Quelles bactéries peuvent en être responsables ?
– Haemophilus influenzae.
– Streptococcus pneumoniae (pneumocoque).
– Moraxella catarrhalis.
– Staphylococcus aureus.
– Anaérobies.
Quels virus peuvent causer une otite ou sinusite ?
– Rhinovirus.
– Myxovirus.
– Adénovirus.
Quel champignon peut causer une otite ou sinusite ?
– Aspergillus.
Quels sont les symptômes, les traitements et les complications ?
Douleurs à la face et sensibilité locale
Auto-résolution sans AB dans 75% des cas
Syndrome méningé, exophtalamie, oedème palpébral = hospitalisation et AB sous IV
Existe-t-il des sinusites chroniques ?
Oui.
Les foyers sont des lésions chroniques latentes qui ne possèdent pas ou peu de signes subjectifs.
→ Douleurs modérés
→ Absence de signes généraux
Diagnostic microbiologique d’une sinusite
Soit ponction aseptique du sinus et aspiration du pus
Soit lavage sinusal avec du sérum physiologique stérile (prélèvement souvent contaminé par la flore nasal)
Soit écouvillonage (fin et souple) par endoscopie nasal
→Examen cytobactériologique du pus/ liquide
Examen microscopique direct Gram
Culture aérobie et anaérobie
Antibiogramme sur pathogène
PCR aspergillus si demandé
Recherche de mycobactéries si demandé
D. Laryngite, épiglottite et trachéite
D. Laryngite, épiglottite et trachéite
Quelles infections regroupent la laryngite, l’épiglottite et la trachéite ?
– Infections respiratoires hautes.
– Le plus souvent virales.
Quels virus peuvent provoquer ces infections ?
– Parainfluenza type I et III.
– Influenza.
– Adénovirus.
– RSV (virus respiratoire syncytial).
– Coronavirus.
– Rhinovirus.
1. Epiglottite
1. Epiglottite
Qu’est-ce qui rend l’épiglottite différente des autres ?
– Moins fréquente.
– Plus grave.
– Urgence médicale chez le jeune enfant.
Qu’est-ce que l’épiglottite ?
– Infection à début brutal.
– Inflammation avec œdème.
– Symptômes :
• Aphonie.
• Douleur à la déglutition.
• Obstruction des voies respiratoires.
Quelle est la cause principale de l’épiglottite ?
– Haemophilus influenzae type B.
Haemophilus
Haemophilus
Quelles sont les caractéristiques générales d’Haemophilus ?
– Cocobacille Gram négatif.
– Aérobie-anaérobie facultatif.
– Milieu de vie : muqueuses des animaux à sang chaud.
– Présent dans la flore naso-pharyngée humaine.
– Peut provoquer d’autres infections que l’épiglottite.
Quelles sont les espèces importantes du genre Haemophilus ?
– H. influenzae (dont H. parainfluenzae, commensal opportuniste).
– H. ducreyi : chancre mou.
– H. aegyptius : conjonctivites.
Quelles sont les caractéristiques de la capsule d’Haemophilus ?
– Peut être présente ou absente.
– Si présente : capsule avec polysaccharides.
– Il existe 6 types capsulaires différents selon la composition.
Quel est le pouvoir pathogène des souches encapsulées ?
– 90 % des infections dues à Haemophilus type B.
– Infections :
• Épiglottite.
• Méningite.
• Ostéomyélite.
• Otite.
• Cellulite péri-orbitaire.
– Dissémination par voie sanguine.
Quel est le pouvoir pathogène des souches non encapsulées ?
– Infections locales :
• Bronchites chroniques.
• Sinusites.
• Otites.
– Dissémination de proche en proche.
REM : contre quel type vaccine-t-on ?
– On vaccine contre le type B.
– But principal : prévention de la méningite.
Quelle est l’épidémiologie d’Haemophilus ?
– Réservoir : voies respiratoires supérieures.
– Taux de portage élevé.
– Transmission :
• Origine endogène (auto-infection).
• Souches encapsulées B → transmission aéroportée possible.
Quelles infections invasives provoque H. influenzae ?
– Méningite : surtout < 2 ans.
– Pneumonie.
– Épiglottite : surtout < 5 ans.
– REM : vaccination dès 8 semaines.
Quels sont les facteurs de virulence d’Haemophilus ?
– Capsule polysaccharidique (polyribophosphate) :
• Empêche phagocytose par les macrophages.
– Endotoxine (Gram -) :
• Libérée lors de la lyse ou multiplication bactérienne.
• Composée de :
– Polysaccharide central (core).
– Polysaccharide latéral (chaîne O).
– Lipide A (partie toxique) → thermostable, peu immunogène.
• Provoque : fièvre, inflammation, diarrhée, hémorragie, fibrinolyse, choc septique (hypotension réfractaire, défaillance multi-organes, 50 % mortalité).
– IgA protéase :
• Détruit les IgA.
• Favorise adhésion aux cellules épithéliales.
REM : Haemophilus est-il sensible à l’immunité ?
– Oui, sensible à la lyse par :
• Complément.
• Anticorps anti-capsule (opsonisation).
Quel est le traitement standard des infections à Haemophilus ?
– Pénicilline (si souche sensible bêta-lactamases).
– REM : toujours faire un antibiogramme → 5 à 10 % des souches sont résistantes.
Que faire en cas d’infection grave ou de résistance ?
– Utiliser beta-lactamines de 3e génération (spectre large, IV).
– Si production de bêta-lactamase :
• Associer acide clavulanique (ex. : Augmentin) à l’ampicilline.
• Alternative : céphalosporines.
Quelle est la prévention primaire contre Haemophilus influenzae type B ?
Vaccin capsulaire (Hib)
Conjugué à un transporteur protéique
Réalisé à partir des polysaccharides de la capsule
Quelle est la prévention secondaire contre H. influenzae b ?
Rifampicine pour les contacts à haut risque
Notamment enfants de moins de 4 ans
Objectif : éviter une méningite
E. Infections de la cavité orale
E. Infections de la cavité orale
Quelle est la flore normale dans la cavité buccale ?
– Bactéries variées présentes naturellement.
– Rincées par la salive (1 L/jour).
– Salive : contient des enzymes bactéricides, permet de les avaler et de les détruire dans l’estomac.
Que se passe-t-il si la production de salive diminue ?
– Causes : déshydratation, maladie, médicaments.
– Risque de pathologies orales.
Quel est le rôle de la fibronectine dans la bouche ?
– Recouvre les cellules buccales.
– En cas de maladie grave : digérée par les protéases salivaires.
– Conséquence : Gram +(qui avaient une affinité élevée pour la fibronectine) remplacés par bacilles Gram -.