INFORMATION !!! Chapitre 9 : Contrôle de la ventilation
1/37
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced | Call with Kai |
|---|
No analytics yet
Send a link to your students to track their progress
38 Terms
Comment évolue la PCO2 au cours d’une journée malgré les activités variées ?
→ Elle reste stable, autour de 40 mmHg dans les artères, même entre le jogging et le sommeil
Quel est le principe général du contrôle de la ventilation ?
→ Le contrôleur central reçoit des informations des chémorécepteurs centraux et périphériques
→ Il décide d’un pattern ventilatoire (fréquence + amplitude)
→ Il envoie un influx nerveux aux muscles respiratoires, qui sont les effecteurs
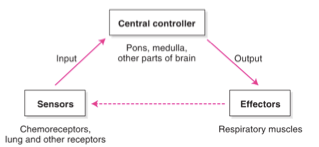
Quels paramètres sont surveillés en permanence par ce système ?
→ Le taux de CO₂, le taux de O₂, et le pH
Où se situe le contrôle automatique de la ventilation ?
→ Dans le tronc cérébral : composé du bulbe et de la protubérance (pont de Varole)
→ Le cortex cérébral peut aussi intervenir pour un contrôle volontaire
Quels sont les effecteurs de la respiration ?
→ Les muscles respiratoires, coordonnés par les centres respiratoires
Quel est le rôle des nerfs phréniques ?
→ Ils innervent le diaphragme
→ Ils prennent leur origine entre C3 et C5
→ Cela permet de respirer même si la moelle est abîmée sous C5
Quels signaux reçoit le système neveux central ?
→ À partir des chémorécepteurs centraux et périphériques
Par quoi est séparé le capillaire du LCR ?
→ Barrière hémato-encéphalique
À quoi la barrière hémato-encéphalique est-elle perméable ?
→ Elle est perméable au CO₂, mais pas au H⁺
Comment le CO₂ stimule-t-il la respiration via les chémorécepteurs centraux ?
→ Le CO₂ diffuse du sang vers le LCR
→ Il est transformé par l’anhydrase carbonique en acide carbonique (H₂CO₃)
→ Qui se dissocie en H⁺ et HCO₃⁻
→ Les H⁺ ainsi formés stimulent les chémorécepteurs centraux
→ Le centre respiratoire est alors stimulé et la respiration augmente
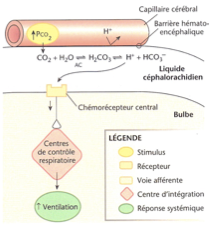
Le H⁺ détecté vient-il du sang ?
→ Non, c’est le H⁺ formé dans le LCR par dissociation du CO₂ et lié aux chémorécepteurs
Quels paramètres ne jouent aucun rôle ici ?
→ La PO₂ et le pH sanguin
Pourquoi le LCR est-il particulièrement sensible aux variations de CO₂ ?
→ Parce que sa capacité tampon est faible
🩺 Que se passe-t-il chez un patient atteint de maladie pulmonaire chronique avec hypercapnie ?
Comment réagit le système respiratoire à un CO₂ constamment élevé ?
→ Les plexus choroïdes régulent le pH du LCR malgré la présence de CO₂
→ les H+ sont donc présents en permanence puisqu’il y a beaucoup de CO2
→ Cela désensibilise les chémorécepteurs centraux
→ Ils ne perçoivent plus l’intérêt d’augmenter la ventilation
Où se trouvent les chémorécepteurs périphériques ?
Où se trouvent les chémorécepteurs périphériques ?
→ Dans les corps aortiques (crosse aortique) et carotidiens (carotide externe)
→ Ils sont à proximité des barorécepteurs
→ Attention : les corps carotidiens ≠ sinus carotidiens !
→ Les sinus carotidiens mesurent la pression, pas la composition du sang
Que mesurent les chémorécepteurs périphériques ?
→ Le pH, la PO₂, et la PCO₂
De quoi sont constitués les chémorécepteurs ?
→ De cellules neuronales et de cellules gliales (conjonctives)
→ L’information est transmise par un neurone
Quel est le débit sanguin dans ces capillaires ?
→ Il est extrêmement élevé, c’est le plus haut débit capillaire de l’organisme
Pourquoi parle-t-on de mesure artérielle ?
→ Parce que le débit est si élevé que le sang analysé est identique au sang artériel
À quoi répond le système respiratoire : à la pression partielle ou à la concentration des gaz ?
→ Il répond aux pressions partielles artérielles, et non à la concentration.
Quelle est la part respective des chémorécepteurs centraux et périphériques dans la réponse au CO₂ ?
→ Environ 70 % de la réponse vient des chémorécepteurs centraux
→ Environ 30 % vient des chémorécepteurs périphériques
Quels gaz sont détectés ?
→ Seuls les gaz dissous sont mesurés (et non ceux liés à des protéines comme l’hémoglobine)
Quelle est la PO₂ mesurée par les chémorécepteurs ?
→ La PaO₂ (pression partielle d’O₂ artérielle), pas la concentration d’oxygène
🧪 Exemple : Intoxication au monoxyde de carbone (CO)
Pourquoi les chémorécepteurs périphériques ne détectent-ils pas une intoxication au CO ?
→ Parce que le poumon fonctionne normalement, donc la PaO₂ est normale
→ Le CO bloque l’hémoglobine mais la pression partielle d’O₂ reste inchangée
→ Le système ne détecte aucun problème → pas d’augmentation de la ventilation
⛰ Exemple : Acclimatation à l’altitude
Que se passe-t-il lorsque l’on monte en altitude ?
→ La PaO₂ diminue
→ Les chémorécepteurs périphériques détectent la baisse d’oxygène
→ Le corps réagit par une hyperventilation
→ Ce mécanisme explique en partie l’acclimatation à l’altitude
Quel est le mécanisme cellulaire déclenché par une PO₂ basse ?
→ Fermeture des canaux potassiques
→ Cela provoque une dépolarisation de la cellule
→ Ouverture des canaux calciques voltage-dépendants
→ Entrée de calcium → exocytose de dopamine
→ La dopamine induit un potentiel d’action dans un neurone
→ L’information « PO₂ basse » est transmise
Quelle est la réponse des chémorécepteurs carotidiens à une hypoxie ?
100 % de la réponse à la diminution de la PO2 vient des chémorécepteurs carotidiens.
Si la PaO2 < 50 mmHg, réponse ventilatoire maximale.
Comment la PCO2 influence-t-elle la réponse ventilatoire ?
Plus la PCO2 alvéolaire augmente, plus la ventilation augmente.
Cette réponse est accentuée en cas d’hypoxie ou hypoxémie.
L’effet est plus fort si la PO2 est basse.
La réponse au CO2 est diminuée pendant le sommeil et le vieillissement.
Mais la PCO2 reste stable (40 mmHg), même la nuit.
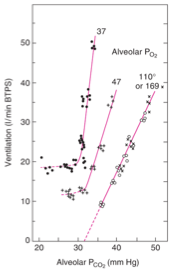
Comment la PO2 influence-t-elle la réponse ventilatoire ?
Si la PCO2 est normale → réaction tardive à l’hypoxie (~60 mmHg).
Si la PCO2 est anormale → ventilation augmente rapidement.
Il existe une interrelation entre la PO2 et la PCO2.
En conditions normoxiques (si on est normalement oxygéné), la baisse de la PO2 n’a aucun effet.
Ce mécanisme devient actif en altitude.
L’effet est augmenté si la PCO2 est élevée.
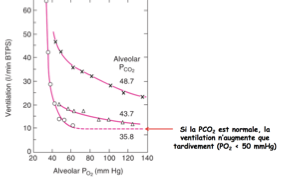
Que se passe-t-il si la PCO2 est chroniquement élevée (ex. : poumon abimé et hyper ventilation chronique) ?
Le pH du LCR est normalisé par les plexus choroïdes.
Les chémorécepteurs ne détectent plus la PCO2.
L’hypoxie devient le seul stimulateur de la ventilation.
Si on donne trop d’oxygène → correction de l’hypoxémie.
Risque : arrêt de la ventilation, acidose massive, mort.
Pourquoi ? Parce que plus aucun signal ne stimule la respiration.
Que faire chez un patient en hypoventilation chronique ?
Donner 1–2 L/min d’O2 via lunettes nasales.
Cela permet de maintenir une hypoxémie modérée.
On garde un stimulant ventilatoire, sans supprimer l’effet O2.
Objectif : éviter l’arrêt respiratoire tout en corrigeant partiellement l’hypoxie.
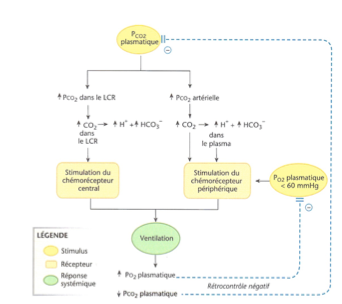
Que détectent les chémorécepteurs centraux et périphériques ?
PCO2 plasmatique élevée → détectée par les deux types.
70–80 % de la réponse : chémorécepteurs centraux (LCR).
20–30 % : chémorécepteurs périphériques.
PO2 plasmatique basse (< 60 mmHg) → stimule les chémorécepteurs périphériques.
Leur activation → augmente la ventilation.
↑ ventilation → ↑ PO2, ↓ PCO2.
Quel est le rôle du pH dans la régulation ventilatoire ?
Le pH diminue → détecté par les chémorécepteurs périphériques (carotidiens et aortiques)
→ Ce signal est peu important lors de variations de CO2
→ Le CO2 a un effet direct majeur sur les chémorécepteurs
→ Ce n’est pas le H+ de l’acidose respiratoire qui compte
Dans quels cas le pH a-t-il un rôle majeur ?
Dans l’acidose métabolique (ex. : lactates élevés dans le sang).
Le pH baisse → hyperventilation uniquement causée par la chute de pH.
En acidose métabolique sévère :
Un peu de H⁺ traverse la barrière hémato-encéphalique.
Cela stimule faiblement les chémorécepteurs centraux.
Cet effet est limité aux cas extrêmes d’acidose.
Quelle est l’interaction entre CO2, O2 et pH ?
Ils sont interdépendants pour réguler la ventilation.
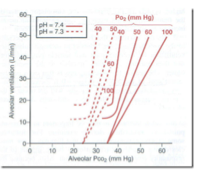
Le graphique montre :
Des courbes de ventilation selon la PCO2 alvéolaire.
Plusieurs courbes en fonction de la PO2.
Comparaison entre pH 7,3 (acidose) et pH 7,4 (normal).
Si la PO2 est de 50 mmHg :
À pH 7,3(acidose) → la ventilation est plus élevée qu’à pH 7,4, pour la même PCO2.
→ Hypoxémie + acidose : stimule fortement la ventilation.
Comment évolue la ventilation à l’exercice ?
Comment évolue la ventilation à l’exercice ?
Le mécanisme exact de l’hyperventilation à l’effort n’est pas complètement élucidé.
Pourtant :
Le CO2 reste stable.
L’O2 reste stable.
Le pH reste normal.
Cela malgré :
Une consommation d’O2 allant jusqu’à 4 L/min.
Une ventilation pouvant atteindre 120 L/min.
Quels sont les mécanismes possibles de régulation ventilatoire à l’exercice ?
Récepteurs musculaires et articulaires → envoient des signaux.
Oscillations de CO2 et O2 perçues pendant l’effort.
Charge d’élimination du CO2 détectée.
Augmentation de la température corporelle.
→ Tous ces facteurs contribuent ensemble à ajuster la ventilation.
Que montre l’utilisation d’un capteur d’O2 en course ?
Pendant un jogging :
La charge de CO2 augmente.
Mais le taux de CO2 dans le sang reste constant.
→ La ventilation est ajustée efficacement, malgré l’effort.