Resolución 3280 Obstetricia
1/114
Earn XP
Description and Tags
No incluye curso de padres, cosas de odontología ni de nutrición. Enfocado a responsabilidades del médico
Name | Mastery | Learn | Test | Matching | Spaced | Call with Kai |
|---|
No analytics yet
Send a link to your students to track their progress
115 Terms
En condiciones ideales cuánto tiempo antes se debe hacer la consulta preconcepcional
1 año antes de planear la gestación
Duración de consulta preconcepcional inicial y de seguimiento
Inicial: mínimo 30 minutos
Seguimiento: mínimo 20 minutos
Cuantas consultas preconcepcionales se deben garantizar
Mínimo 1 inicial y 1 de seguimiento
Recomendaciones preconcepcionales de consumo de vitamina A
1 a 2 veces al día, con el fin de adecuar su ingesta y no superar 3.000 µg/día de ER
zanahoria, ahuyama, papaya, plátano maduro, mango, chontaduro, zapote, mamey, tomate de árbol y huevo
Recomendación preconcepcional ingesta de vitamina D
pescado, leche, queso, yogurt y huevo, como mínimo una vez al día.
Paraclínicos que se deben pedir en la consulta preconcepcional inicial (12)
Antígeno superficie hepatitis B
Tamizaje para detección temprana de cáncer de cuello uterino, de acuerdo con la edad y el ámbito territorial.
Glicemia en ayunas
Hemoclasificación
Hemograma
Hemoparásitos (en zonas endémicas)
IgG G toxoplasma
IgG G rubéola
IgG G varicela
Prueba treponémica rápida para sífilis
Urocultivo con concentración mínima inhibitoria (CMI)
VIH (prueba rápida), con asesoría pre y pos-test
Suplementación de ácido fólico preconcepcional (dosis y mínimo cuanto tiempo antes de la gestación)
Sin antecedentes: 0.4 mg / día
Con antecedentes de malformación de tubo neural: 4 mg / día
Iniciar mínimo 3 meses antes de gestación
Qué citas adicionales se deben dar en la consulta preconcepcional inicial
Nutrición
Odontología
Trabajo social
Psicología
Medicina especializada (eso dice pero ?)
Cuánto tiempo se recomienda que espere para nuevo embarazo tras cesárea
18 meses
Qué se debe pedir en pacientes con pérdidas recurrentes
anticuerpos antifosfolipídicos,
cariotipo
evaluación de anatomía uterina por el ginecólogo
Cuál es el periodo intergenésico óptimo
18 meses
Tratamiento del hipertiroidismo si se encuentra en consulta preconcepcional
Propiltiouracilo
Condiciones para suspender anticonvulsivante
mínimo 2 años sin convulsiones
suspender 6 meses antes de concepción
Qué anticonvulsivantes se pueden dar en epilepsia si no se puede suspender manejo
carbamazepina
Lamotrigina
Levetiracetam
En pacientes hipertensas a qué antihipertensivos se deben cambiar?
Alfametildopa
Nifedipino
Qué antihipertensivos se deben sustituir si la paciente viene tomandolos
iECAs, ARA2, diuréticos
Ajustes en el manejo de artritis reumatoide (corticoides y AINEs)
Evitar corticoides en primer trimestre
AINEs suspender desde semana 27
Ajustes en el manejo de lupus
Suspender ciclofosfamida (teratogénica)
Dar desde preconcepción azatioprina, ciclosporina A y cloroquina
Qué anticoagulante evitar en el primer trimesre
Warfarina (teratogénica y sx warfarina fetal [anomalías esqueléticas y de extremidades])
Con qué se sustituye la warfarina
Heparinas de bajo peso molecular
Conducta frente a paciente en consulta preconcepcional con asma no controlada
Mantener anticoncepción hasta controlar
Manejar con budesonida inhalador (si no se puede, con beclometasona)
Qué medicamento evitar usar en paciente con tuberculosis
Estreptomicina (oto y nefrotóxica)
IMC ideal para iniciar embarazo
< 25
Definición OMS para dx infertilidad
incapacidad de lograr un embarazo clínico después de 12 meses o más de relaciones sexuales no protegidas
Condiciones que pueden propiciar (?) infertilidad
Infecciones: chlamydia, gonococo, VIH
IMC > 29
Tabaquismo
Edad > 35
Varicocele
Testículo no descendido
Paraclínicos a pedir en infertilidad
histerosalpingografía
Espermograma (si sale alterado repetir en 3 meses)
Asumiendo que se cuenta con los equipos y personal hasta que semana se puede ofrecer IVE por aspiración endouterina
15 semanas
Hasta que semana se puede ofrecer IVE ambulatoria con medicamentos
10 semanas
Qué debe consignarse en la HC de una IVE
Dejar claro que la paciente lo está solicitando
Establecer por cuál causal
relacionar los requisitos establecidos legalmente para cada causal
Sospechar si el tamaño uterino es menor al esperado
Embarazo menor a estimación por FUM
Ectópico
Aborto retenido
Sospechar si el tamaño del útero es mayor al esperado
Embarazo con EG mayor a calculada por FUM
Miomas
Mola
Embarazo múltiple
Objetivos del exámen físico en IVE
Establecer presencia de embarazo
Estimar EG
Evaluar presencia de infecciones
Signos detectables de embarazo en semana 6-8
reblandecimiento cervical y/o del istmo,
reblandecimiento y elongación del útero
Paraclínicos en IVE
No hay paraclínicos obligatorios pero se recomienda:
Pruebas rápidas VIH, sífilis
Hemograma si se sospecha anemia
Hemoclasificación si se sospecha incompatibilidad Rh
Ecografía NO es necesaria a menos que sospeche ectópico
Quien puede certificar una causal para IVE
médicos o psicólogos
Consideraciones para denuncia por abuso sexual
es una urgencia sin importar el tiempo que haya pasado
denuncia NO es necesaria para acceso a IVE
El médico puede interponer la denuncia
Término razonable para responder y realizar una IVE
5 días desde la consulta
IVE farmacológica desde qué semana debe ser supervisada
> semana 10
Desde qué semana se requiere realizar asistolia fetal para IVE
Semana 20
Qué régimen es el recomendado para IVE farmacológica (primera opción)
mifepristona + misoprostol
Régimen mifepristona + misoprostol para <10 semanas
Mifepristona 200 mg VO + Misoprostol 800 mcg VV o VSL sublingual a las 24 -48 horas (Puede darse el proceso en casa)
Régimen mifepristona + misoprostol para 10-15 semanas
Supervisado
Mifepristona 200 mg VO+ Misoprostol 800 mcg VV o VSL a las 24 -48 horas + Misoprostol 400 mcg VV o VSL cada 3 horas. Usar hasta 4 dosis
Régimen mifepristona + misoprostol para 15-20 semanas
Supervisado
Mifepristona 200 mg VO + Misoprostol 800 mcg VV o VSL a las 24 -48 horas + Misoprostol 400 mcg VV o VSL cada 3 horas. hasta la expulsión (Se debe considerar la dosis de Misoprostol conforme avanza la edad gestacional).
Con qué se induce asistolia fetal
KCl
Digoxina
Régimen misoprostol para IVE <13 semanas
800 mcg VSL cada 3 horas o VV*/VB cada 3 a 12 horas (2 a 3 dosis)
Régimen misoprostol para IVE 13-24 semanas
400 mcg VV*/VSL/VB cada 3 horas
Régimen misoprostol para IVE 25-28
200 mcg VV*/VSL/VB cada 4 horas
Régimen misoprostol para IVE > 28 semanas
100 mcg VV*/VSL/VB cada 6 horas
Métodos no farmacológicos para IVE y para que semana son
< 15 semanas: aspirado al vacío manual o mecánico
>15 semanas: Dilatación y evacuación, con pinzas. yaspiración
Medidas complementarias para IVE no farmacológica (cervix, analgesia, antibiotico)
Preparación cervical: dilatadores osmóticos o mecánicos.
Analgesia: 800mg ibuprofeno media hora antes / opioides
Antibiótico:
doxiciclina 100mg antes o 200mg después
en caso de alergia/intolerancia/lactancia metronidazol intrarectal
Efectividad de IVE farmacológica
Misoprostol 85%
Mifepristona + misoprostol 95%
Probabilidad de requerir aspiración 15%
Dosis de inmunoglobulina anti-D en IVE
<11 semanas 50 mcg
>11 semanas 300 mcg
Signos indicativos de aborto completo
Un episodio de sangrado abundante con o sin expulsión de tejidos, precedido de cólico con resolución completa de los síntomas de embarazo y sin sangrado posterior
Al EF en control:
Útero de tamaño normal
Cérvix cerrado
Sangrado ausente o mínimo
Duración mínima de consultas de control prenatal
Inicial
Temprano (<10 semanas): 30 minutos
Tardío (>10 semanas, especialmente ≥26): 40 minutos
Seguimiento: 20 minutos
Mínimo cuantas consultas prenatales y con qué frecuencia debe tener una gestante
Nulípara: 10
Multípara: 7
Mensuales hasta la semana 36, continuar cada 15 días hasta la semana 40
Metas de ganancia de peso según IMC
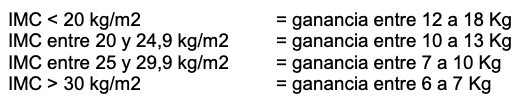
Paraclínicos a pedir en prenatal (10 + 2 en zonas endémicas)
Urocultivo y antibiograma.
Hemograma
Hemoclasificación
Glicemia.
Prueba rápida para VIH + asesoría
Si positiva: hacer otra prueba de Ac, si sale positiva tomar muestra para carga viral, iniciar profilaxis y remitir
Prueba treponémica rápida para sífilis.
Si positiva: NO realizar prueba de alergia a penicilina, profundizar antecedentes de reacciones alérgicas, si no es claro aplicar 2.400.000 U de benzatínica, si clara alergia desensibilizar con penicilina V potásica
Antígeno de superficie para Hepatitis B – HbsAg.
IgG Rubeola en mujeres no vacunadas previamente, antes de la semana 16 si no ha sido realizada en la etapa preconcepcional.
IgG varicela
Toxoplasma IgG e IgM
Si positivas: avidez IgG, (menor a 16 semanas), IgA (mayor a 16 semanas)
Si negativas: IgM mensual
Si IgM positiva + IgG negativa: repetir IgG en 2 semanas
Tamizaje de cáncer de cuello uterino si no se ha realizado este en la consulta preconcepcional
Ecografía entre las 10 semanas + 6 días y 13 semanas+ 6 días (tamizaje genético)
En zonas endémicas de malaria realizar tamizaje con gota gruesa.
En zonas endémicas tamizaje para enfermedad de Chagas con ELISA
Suplementos a formular en control prenatal , para qué se usan y en qué tiempo
Ácido fólico - defectos tubo neural - hasta semana 12
0.4 mg/día si no antecedente
4 mg/día si hay antecedente
Calcio - bajar riesgo preeclampsia - desde semana 14
1.200 mg/día
Hierro - anemia - a todas menos si Hb > 14
Sulfato ferroso 300mg dosis única (?)
Vacunación en el embarazo
Toxoide tetánico diftérico del adulto (Td) según antecedente vacunal (ver imagen).
No requiere si:
🔹 Esquema previo completo (3 dosis o más)
🔹 Último refuerzo Td/Tdap hace menos de 10 años
Influenza estacional a partir de la semana 14
Tétanos, difteria y Tos ferina acelular (Tdap) a partir de la semana 26 de gestación.

Cada cuanto aplicar la escala de riesgo biológico y psicosocial de Herrera y Hurtado
Una vez por trimestre
Cosas para pedir en 1er trimestre

Cosas para pedir 2º trimestre
Además:
proveer desparasitación antihelmíntica con Albendazol a dosis única de 400 mg vía oral (si no acueducto, no alcantarillado, agricultoras o mineras, grupos étnicos y áreas con altos índices de Necesidades Básicas Insatisfechas)
Vacuna influenza semana 14

Cosas para pedir 3er trimestre
Además:
proveer desparasitación antihelmíntica con Albendazol a dosis única de 400 mg vía oral (si no acueducto, no alcantarillado, agricultoras o mineras, grupos étnicos y áreas con altos índices de Necesidades Básicas Insatisfechas)
Vacuna Tdap en semana 26

Cuándo dar profilaxis con ASA y cómo se da (semana y dosis)
Si cumple 1 criterio de alto riesgo para preeclampsia
Si cumple 2 de moderado riesgo para preeclampsia
Se da desde semana 12 hasta el parto
Dosis: 75-100 mg/día

Paraclínicos a pedir en atención del parto
Prueba treponémica rápida, si el resultado de esta es positivo solicite VDRL o RPR.
Hemoclasificación, si la gestante no tuvo control prenatal.
Prueba para VIH (prueba rápida) en caso de no haberse realizado en el tercer trimestre.
Gota gruesa en zona endémica de malaria.
Hematocrito y hemoglobina.
Antígeno de superficie de hepatitis B si no cuenta con tamizaje durante la consulta para el cuidado prenatal
Criterios para hospitalizar/admitir paciente enn trabajo de parto (3)
Dinámica uterina regular.
Borramiento cervical >50%
Dilatación de 4 cm.
Definición de fase latente del TP
periodo del parto que transcurre entre el inicio clínico del trabajo de parto y los 6 cm. de dilatación
Definición de fase activa del TP
periodo del parto que transcurre desde una dilatación mayor a 6 y hasta los 10 cm y se acompaña de dinámica uterina regular
Cada cuanto tomar signos en TP
Mínimo cada hora
Cuántos tactos vaginales durante el TP
Máximo 3
Esperar al menos 4 horas entre cada uno
Se puede realizar antes si: alteraciones del progreso, sospecha o presencia de complicaciones, paciente refiere deseo de pujar
Cada cuanto medir fetocardia y durante cuanto tiempo en TP
Se mide durante mínimo 1 minuto tanto en reposo como finalizada la contracción
Fase activa: cada 30 minutos
Expulsivo: cada 5 minutos
Contraindicaciones de analgesia neuroaxial
Rechazo de la madre
Coagulopatía
Infección local o sistémica
Hipovolemia no corregida
Cuándo trasladar a sala de partos
Cuando llegue a fase activa del expulsivo
Definición de expulsivo pasivo
dilatación completa del cuello, antes o en ausencia de contracciones involuntarias de expulsivo.
Definición de expulsivo activo
cuando:
el feto es visible o
existen contracciones de expulsivo en presencia de dilatación completa o
pujos maternos espontáneos en presencia de dilatación completa.
Cuándo se estimula el pujo voluntario
En expulsivo activo y solo durante las contracciones
Cosas que no se deben hacer en el TP
Administración de oxitócicos para acelerar TP espontáneo
Enemas y rasurados de rutina
Amniotomía para acelerar TP espontáneo
Maniobra de Kristeller (presión fúndica)
Episiotomía de rutina
Indicaciones de pinzamiento inmediato del cordón (5)
Desprendimiento de placenta. •
Placenta previa. •
Ruptura uterina. •
Desgarro del cordón. •
Paro cardíaco materno.
Condiciones para pinzar en pinzamiento tardío (4)
Interrupción del latido del cordón umbilical. •
Disminución de la ingurgitación de la vena umbilical. •
Satisfactoria perfusión de la piel del recién nacido. •
Realizarlo entre 2 y 3 minutos después del nacimiento.
En atención del alumbramiento cada cuanto se revisa que el útero esté contraído
cada 15 minutos
Cuando administrar uterotónico en alumbramiento
Dentro de 1 minuto después del nacimiento
Opciones de uterotónico en atención del alumbramiento
Oxitocina 10 UI IM
Oxitocina 5 UI en 10 cc cristaloides IV en mínimo 3 minutos
Oxitocina 10 UI en 10 cc cristaloides IV en mínimo 3 minutos
NO SE RECOMIENDA INTRARECTAL
En parto por cesárea, adicionar una infusión de 30 UI de Oxitocina en 500 mL de cristaloides para pasar en 4 horas, inmediatamente después de la administración del bolo inicial de 5 UI de Oxitocina.
Tras el alumbramiento que hay que revisar
Placenta:
Cara materna: integridad
Cara fetal: infartos, quistes, hematomas
Membranas: integridad
Cordón:
Inserción
Aspecto
Número de vasos
Cuánto tiempo postparto máximo se puede esperar para poner el DIU
48 horas, idealmente ponerlo antes de episiorafia
Maniobra de Dublin
Al visualizar la placenta, tomarla con las dos manos, realizar un movimiento de rotación para enrollar las membranas y favorecer su expulsión completa
Qué se considera pérdida normal de sangre tras parto vaginal
500 cc
Etapas del puerperio
Inmediato
Mediato
Definición y características del puerperio inmediato
Cada cuánto tomar signos vitales
Primeras 2 horas postparto
Aquí ocurren la mayoría de las hemorragias, se debe vigilar sangrado y signos vitales cada 15 minutos
Se traslada a alojamiento conjunto y se instruye sobre lactancia, vacunación, puericultura, signos de alarma, etc.
Definición y caracerísticas del puerperio mediato
2-48 horas postparto
Vigilar y controlar la involución uterina y el aspecto de los loquios. •
Detectar tempranamente las complicaciones como hemorragia e infección puerperal, vigilando la presencia de taquicardia, fiebre, taquipnea, subinvolución uterina, hipersensibilidad a la palpación uterina y loquios fétidos. •
Deambulación temprana. •
Alimentación adecuada a la madre.
Cuando citar a control postparto
3-5 días después del parto
Cuando dar alta postparto
Vaginal: después de 24 horas
Cesárea: después de 48 horas
Definición de fiebre en el postparto
temperatura superior a los 38º C a excepción de las 24 primeras horas tras el parto. (pg 287)
Desde que puntaje de edimburgo deben tener seguimiento por salud mental
desde 12 puntos
Ventana de tiempo para administrar inmunoglobulina anti-D postparto (si no tiene anticuerpos)
72 horas
Analgesia para involució uterina
Ibuprofeno 600mg, no superar 4.000 mg diarios
Definición retención de orina postparto
no se consigue una micción espontánea seis horas después del parto
Definición hemorragia primaria postparto
sangrado vaginal de más de 500 ml en el puerperio inmediato.
o sangrado vaginal persistente y continuo en el puerperio inmediato.
o sangrado repentino abundante con presencia de inestabilidad hemodinámica en el puerperio inmediato.
Medidas iniciales en código rojo (HPP)
Medidas generales: 6
Medicamentos: 3
Realizar ABC
Piernas a 15º
Canalizar 2 venas 14 o 16
Pasar sonda Foley 14 o 16 F
Mantas calientes
Traje antichoque no neumático
Poner oxigeno 3 L/min si SpO2 < 95% o si no hay pulsoxímetro
Reanimación hídrica con líquidos a 39º
Bolos de 500 cada 5 minutos según vitales
Tranexámico 1 gr (100mg/ml) IV 1cc/min en las primeras 3 horas
Repetir si en 30 min no ha parado o dentro de las 24 horas reaparece sangrado
Blood products a usar en shock moderado en código rojo
2 unidades de glóbulos rojos compatibles OR O-
Si no hay usar O+
Qué administrar en sospecha de coagulopatía en código rojo HPP
Plasma fresco congelado 1 unidad por cada 1.5 UGR