Chapitre 5 : Décompensation cardiaque
1/64
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced | Call with Kai |
|---|
No analytics yet
Send a link to your students to track their progress
65 Terms
1. La surcharge en pression
1. La surcharge en pression
Qu’est-ce que la surcharge en pression ?
C’est une entité regroupant les états caractérisés par une élévation de la pression d’éjection ventriculaire
Elle est liée à une augmentation de la résistance à la sortie du ventricule = élévation de la postcharge
1.1 HTA
1.1 HTA
Quelle est la cause la plus fréquente de surcharge en pression ?
L’hypertension artérielle (HTA)
Quels mécanismes sont à l’origine de l’hypertension artérielle ?
Dysfonction endothéliale :
Contraction importante des cellules musculaires lisses
Production excessive d’endothéline
Manque de NO
Excès d’adrénaline, angiotensine, calcium, noradrénaline
Hypertonie orthosympathique centrale
Pourquoi traite-t-on l’hypertension artérielle ?
Pour éviter les effets physiopathologiques sur le cœur gauche, dus à la surcharge en pression
L’HTA prolongée (semaines/années) entraîne une hypertrophie du ventricule gauche
1.2 Sténose aortique
1.2 Sténose aortique
Qu’est-ce que la sténose aortique ?
Une autre cause de surcharge en pression
La valve aortique ne s’ouvre pas correctement : elle devient épaissie, fibreuse, calcifiée (saignement de l’intérieur)
Quelle est la surface utile normale de la valve aortique ?
2 à 4 cm² en temps normal
En cas de sténose : la surface peut tomber à 0,5 – 0,7 cm²
Quel est le phénomène observé au niveau des pressions en systole en cas de sténose aortique ?
En temps normal : pas de gradient de pression entre le ventricule gauche et l’aorte
En cas de sténose : gradient de pression élevé car le ventricule doit développer une pression plus forte pour maintenir la pression aortique
Quelles sont les conséquences de la sténose aortique sur la boucle pression-volume ?
Courbe en blanc : état basal
Courbe pointillée rouge : surcharge en pression
(1) Le volume éjecté est maintenu, mais :
La contractilité augmente
Élastance télésystolique augmente
Travail externe augmente (plus d’énergie transmise au sang)
Consommation en O₂ augmente
Pente télésystolique augmente

Que se passe-t-il au niveau du remplissage du ventricule gauche ?
(2) Élastance télédiastolique augmente → ventricule plus rigide
Le ventricule se relâche mal → pression télédiastolique plus élevée
Le remplissage devient difficile, sauf si :
Il diminue
Ou la pression en amont (oreillette gauche et circulation pulmonaire) augmente
1.3 Adaptation ventriculaire
1.3 Adaptation ventriculaire
Comment le ventricule gauche s’adapte-t-il à une surcharge en pression ?
Il s’hypertrophie
Cela repose sur la loi de Laplace :
→ Tension pariétale = (Pression × Rayon) / ÉpaisseurLorsque la pression augmente, la tension pariétale augmente aussi
Pour la réduire, le ventricule :
→ Augmente son épaisseur
→ Diminue son rayonRésultat : la tension pariétale redevient normale au prix d’une hypertrophie
Quels mécanismes cellulaires sont impliqués dans l’hypertrophie du ventricule ?
Activation des fibroblastes :
→ Ils libèrent des facteurs de croissanceÉtirement des cellules musculaires :
→ Elles deviennent plus volumineuses
→ Il s’agit d’une hypertrophie, pas d’une hyperplasie
→ Les cellules musculaires ne se multiplient pas
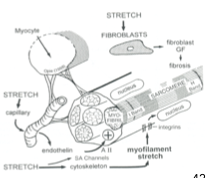
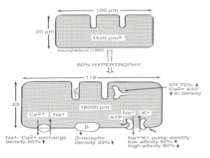
Quelles modifications structurelles observe-t-on dans une cellule cardiaque hypertrophiée ?
Allongement et élargissement de la cellule
Augmentation de l’expression de certains récepteurs membranaires
Diminution de l’expression d’autres protéines
Changements observés notamment au niveau du sarcolemme qui s’invaginent dans les tubes transverses
Le cœur tolère-t-il l’hypertrophie à long terme ?
Non, à long terme, le cœur n’aime pas l’hypertrophie
Il finit par décompenser
→ Il n’arrive plus à maintenir le débit malgré la surcharge
→ Il se dilate
Qu’est-ce que la décompensation cardiaque ?
C’est lorsque le cœur ne parvient plus à compenser la surcharge
Le coeur se dialte
Le volume télédiastolique augmente
Le volume éjecté diminue
La contractilité chute
L’élastance chute
Quelle est la différence fonctionnelle entre hypertrophie et décompensation ?
Hypertrophie :
→ Le cœur compense en augmentant sa contractilitéDilatation :
→ Le cœur décompense, la fonction contractile diminue
Quelles sont les causes principales de la décompensation cardiaque lors d’une surcharge en pression ?
La sténose s’aggrave progressivement :
→ Le rétrécissement de la valve augmente
→ La postcharge devient de plus en plus importanteLe cœur est donc de plus en plus sollicité
Il a besoin de plus d’énergie, donc de plus d’O₂
Pourquoi l’apport en O₂ devient-il insuffisant en cas d’hypertrophie cardiaque ?
L’hypertrophie des cellules entraîne une augmentation de la distance de diffusion
La vitesse de diffusion est inversement proportionnelle au carré de la distance
→ Plus la cellule est grande, moins les nutriments diffusent rapidementL’apport en oxygène devient moins efficace malgré un besoin plus important
Il se crée un déséquilibre entre les besoins et les apports
Quelle est la conséquence du déséquilibre entre besoins en O₂ et apports en O₂ ?
Les cellules myocardiques deviennent ischémiques
→ Cela signifie diminution de l’apport sanguin artérielIl peut y avoir apparition d’angor (douleur thoracique)
→ Cela même si les coronaires sont sainesSi la situation persiste sans prise en charge :
→ Le cœur va décompenser
→ La fonction contractile chute
Surcharge en volume
Surcharge en volume
Qu’est-ce que la surcharge en volume ?
État caractérisé par une élévation du volume de remplissage ventriculaire (précharge)
Liée à une hypervolémie
Elle entraîne un accroissement du volume d’éjection systolique
Mécanisme physiologique impliqué : loi de Frank-Starling
→ Plus le ventricule est rempli, plus il expulse de sang
Quelles sont les causes principales de surcharge en volume ?
Insuffisance de la valvule aortique :
→ La valve aortique ne se ferme pas correctement
→ Du sang reflue dans le ventricule gauche pendant la diastoleInsuffisance mitrale :
→ Le volume éjecté par le ventricule gauche reflue dans l’oreillette gauche
→ Il retombe dans le ventricule à la diastole suivante⚠ La sténose mitrale n’est pas une surcharge en volume :
→ Elle se situe en amont du ventricule gauche, et donc n’augmente pas la précharge
2.1 Insuffisance mitro-aortique
2.1 Insuffisance mitro-aortique
Qu’observe-t-on en cas d’insuffisance mitro-aortique ?
Insuffisance mitrale :
→ Normalement, les feuillets de la valve mitrale se ferment bien grâce aux cordages tendineux et 2 muscles papillaires (surface de coaptation)
→ En cas d’insuffisance :Il y a un jet de sang qui remonte du ventricule vers l’oreillette gauche
En cas de fuite importante, ce reflux peut même aller jusqu’aux veines pulmonaires
Insuffisance aortique :
→ Le sang reflue de l’aorte vers le ventricule gauche
→ Cela augmente le volume télédiastolique
2.2 Adaptation ventriculaire
2.2 Adaptation ventriculaire
Quelle est l’adaptation ventriculaire face à une surcharge en volume ?
La boucle pression-volume se décale vers la droite :
→ Volume de remplissage (précharge) augmente
→ Volume éjecté augmente également (loi de Starling)
→ Pression reste inchangéeIl y a une augmentation du travail externe :
→ L’aire sous la boucle est plus grande
→ Il y a donc augmentation de la consommation d’O₂Adaptation morphologique :
→ Hypertrophie excentrique (par augmentation du rayon, selon la loi de Laplace)
→ Moins marquée que l’hypertrophie concentrique en cas de surcharge en pressionCette adaptation ne déclenche généralement pas d’angor

3. L’atteinte de la contractilité myocardique
3. L’atteinte de la contractilité myocardique
Quelle est la cause la plus fréquente d’une atteinte de la contractilité myocardique ?
L'infarctus du myocarde, qu’il soit aigu ou constitué (avec séquelles)
En l'absence de reperméabilisation rapide de l'artère → nécrose des cardiomyocytes
Quels sont les effets d’une atteinte de la contractilité myocardique sur la boucle pression-volume ?
Augmentation du volume de remplissage (le cœur se dilate)
Diminution du volume éjecté (le cœur expulse moins de sang)
Diminution de la contractilité, traduite par une baisse de l’élastance télésystolique
Augmentation de la pression diastolique, ce qui reflète une augmentation de l’élastance télédiastolique
Travail interne fortement accru :
→ Délimité par :L’élastance télédiastolique
L’élastance télésystolique
La contraction
→ Conséquence : augmentation de la consommation en O₂

Quelles sont les causes d’atteinte de la contractilité myocardique ?
Réduction de la masse myocardique :
→ Infarctus
→ Myocardite
→ FibroseSidération ventriculaire :
→ Survient après reperfusion d’un infarctus
→ La contractilité ne reprend pas immédiatement malgré la reperfusionHibernation ventriculaire :
→ Cellules non mortes mais non contractiles
→ Soumises à hypoperfusion chronique
→ Visible uniquement au PETscan (non visible à l’échographie)Effet pharmacologique ou toxique
Évolution chronique d’une surcharge en pression ou en volume
4. Décompensation cardiaque
4. Décompensation cardiaque
Qu’est-ce que la décompensation cardiaque ?
Il s’agit d’une perte de la capacité adaptative du cœur face à une surcharge
Décompensation d’une surcharge en pression :
→ Le ventricule se dilate progressivementDécompensation d’une surcharge en volume :
→ Le ventricule se dilate également
Quelles sont les conséquences d’une décompensation cardiaque, quelle qu’en soit la cause (surcharge en pression ou en volume) ?
Déplacement de la courbe pression/volume vers la droite
Contractilité effondrée
Volume télédiastolique élevé → cœur dilaté
Pression diastolique élevée
Volume éjecté fortement diminué
Travail interne très important comparé au travail externe
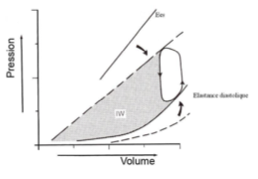
Quels sont les signes cliniques typiques d’une décompensation cardiaque ?
Essoufflement à l’effort, même pour des efforts minimes
Fatigue chronique
Apparition de signes congestifs (œdèmes, dyspnée, etc.)
À quoi correspond une décompensation cardiaque sur le plan hémodynamique ?
Fraction d’éjection diminuée : passe de 60–70 % à 30 % ou moins
Volume télésystolique augmenté
Efficience du cœur diminuée :
→ Le travail externe est faible
→ Le travail interne est très importantPlus le cœur se dilate, plus sa performance s’effondre
→ Cela crée un cercle vicieux :Dilatation → consommation O₂ augmente
Souffrance cellulaire → aggravation fonctionnelle
Développement du cercle vicieux
Développement du cercle vicieux
Qu’est-ce que le cercle vicieux de l’insuffisance cardiaque ?
Le cœur n’éjecte plus suffisamment → débit cardiaque diminue
La pression artérielle chute
L’organisme tente de compenser pour maintenir la PA, en mettant en place plusieurs mécanismes :
Quels mécanismes compensatoires s’activent en cas d’insuffisance cardiaque ?
Vasoconstriction périphérique
→ Augmentation des résistances vasculaires
→ Augmentation de la postcharge → fatigue encore plus le cœurActivation du système rénine-angiotensine-aldostérone (RAA) :
→ Due à la baisse de pression détectée au niveau rénal
→ Libération d’aldostérone
→ Rétention hydrosodée : accumulation d’eau et de sel
→ Augmentation du volume sanguin circulant
→ Dilatation du ventricule s’aggrave
→ Stress pariétal augmente (pression télédiastolique plus élevée)
Quelles sont les conséquences cellulaires de la décompensation cardiaque ?
Les cellules myocardiques meurent progressivement
Remplacées par de la fibrose
Les cellules restantes sont surchargées de travail
Cela aggrave le déséquilibre entre besoins en O₂ et apports en O₂
Déséquilibre énergétique chronique
Qu’entraîne l’absence d’intervention sur une insuffisance cardiaque déjà décompensée ?
L’insuffisance cardiaque s’aggrave immanquablement
Le patient devient de plus en plus affaibli
Essoufflement pour des efforts de plus en plus faibles
Incapacité à fournir le moindre effort
Décès en l’absence de traitement correct
5.1 Oedème
5.1 Oedème
Quelles sont les forces qui déterminent la filtration au niveau des vaisseaux ?
Pression hydrostatique intravasculaire (Pv)
Pression hydrostatique externe (Pt)
Pression oncotique plasmatique (Πv)
Pression oncotique tissulaire (Πt)
Loi : Q = K × (Pv - Pt) - (Πv - Πt)
K = coefficient de filtration (dépend de la perméabilité vasculaire, varie de 0 à 1)
Quelle est la conséquence d’une insuffisance cardiaque gauche sur la filtration ?
Pression diastolique du ventricule gauche élevée
Répercussion sur oreillette gauche puis circulation pulmonaire
Pression capillaire pulmonaire augmente
Sortie de liquide vers les alvéoles → œdème pulmonaire aigu
Dyspnée liée à l’altération des échanges gazeux
Quelles sont les conséquences d’une insuffisance cardiaque droite sur la circulation systémique ?
Pression veineuse systémique augmente.
Retour veineux devient inefficace.
Pression en amont du cœur droit augmente.
Œdème périphérique (souvent aux membres inférieurs).
Parfois œdèmes à godet, visibles cliniquement
Quel rôle joue le foie dans la formation d’un œdème ?
Le foie produit les protéines plasmatiques (dont l’albumine).
Si le foie est défaillant → baisse des protéines plasmatiques.
Pression oncotique plasmatique chute.
Favorise la sortie de liquide des vaisseaux vers les tissus.
Aggrave l’œdème.
Comment traiter un œdème en lien avec l’insuffisance cardiaque ?
Utilisation de diurétiques.
Diminuent la masse sanguine.
Diminuent la pression hydrostatique dans les vaisseaux.
N’agissent pas sur la cause directe mais sur la conséquence.
Quels mécanismes compensatoires aggravent l’œdème dans l’insuffisance cardiaque ?
Dilatation des cavités cardiaques (suite à l’hypertrophie).
Vasoconstriction périphérique importante (pour maintenir la pression artérielle).
Tachycardie (travail cardiaque ↑ avec fréquence, volume, pression).
Résultat : augmentation des pressions veineuses en amont → œdème accru.
Comment la performance du cœur gauche évolue en cas de décompensation ?
Normalement : précharge dépendant et postcharge indépendant.
En cas de décompensation : devient postcharge dépendant.
Plus la postcharge est élevée, plus le cœur gauche décompensé est affecté.
Augmentation des pressions d’amont et des œdèmes.
5.2 L’importance du système rénine-angiotensine-aldostérone
5.2 L’importance du système rénine-angiotensine-aldostérone
Quels sont les effets de l’activation du système rénine-angiotensine-aldostérone dans l’insuffisance cardiaque ?
Diminution du débit cardiaque et de la pression artérielle.
Activation des stimulations neuro-hormonales :
Système orthosympathique
Système rénine-angiotensine-aldostérone
Conséquences de cette stimulation :
Vasoconstriction (due à l’orthosympathique + angiotensine II)
Tachycardie (due à l’orthosympathique)
Rétention hydrosodée (due à l’aldostérone)
Cela entraîne une augmentation du travail cardiaque :
Fréquence ↑ (tachycardie)
Volume ↑ (rétention hydrosodée)
Pression ↑ (postcharge ↑ par vasoconstriction)
Résultat : augmentation globale du travail cardiaque (travail = P × V × f)
Pourquoi le système rénine-angiotensine-aldostérone, bien que compensateur, devient délétère dans l’insuffisance cardiaque ?
Il maintient la pression artérielle à court terme.
Mais il aggrave l’insuffisance cardiaque à long terme :
Augmente la charge de travail sur un cœur déjà affaibli.
Provoque une surcharge volémique et de pression.
Contribue à la dilatation et à la décompensation cardiaque.
Quels autres mécanismes adaptatifs se déclenchent dans l’insuffisance cardiaque ?
Activation de la vasopressine :
Effet vasoconstricteur
Effet anti-diurétique → rétention hydrique
Activation du facteur natriurétique auriculaire (ANP) :
Libéré par l’oreillette droite dilatée
Effet diurétique : favorise l’excrétion de sodium et d’eau
Effet vasodilatateur
Inhibe l’angiotensine II et l’aldostérone
Sur quels organes les mécanismes adaptatifs agissent-ils dans l’insuffisance cardiaque ?
Cœur :
Augmentation de la fréquence cardiaque
Augmentation de la contractilité
→ Provoquées par le système orthosympathique
Vaisseaux :
Vasoconstriction provoquée par le système orthosympathique et l’angiotensine II
→ Résistances périphériques augmentées
Reins :
Rétention hydrosodée provoquée par l’aldostérone et l’orthosympathique
→ Volume intravasculaire augmente
5.3 Décompensation cardiaque
5.3 Décompensation cardiaque
Qu’est-ce que la décompensation cardiaque ?
État dans lequel le cœur échoue à éjecter son contenu sanguin.
Le cœur ne parvient plus à maintenir une perfusion adaptée aux besoins métaboliques, malgré une pression veineuse de remplissage adéquate.
Définition physiopathologique : une anomalie de la fonction de pompe cardiaque empêche le débit suffisant pour répondre aux besoins métaboliques des tissus.
Comment évolue l’insuffisance cardiaque ?
Au début : pas de symptôme au repos ou pour des efforts légers.
Progressivement : la fonction cardiaque se détériore.
Les plaintes apparaissent pour des efforts de plus en plus faibles, jusqu’à survenir au repos.
La principale plainte en cas d’insuffisance cardiaque gauche est la dyspnée (= essoufflement).
Quels sont les 4 stades de la dyspnée dans l’insuffisance cardiaque ?
Stade 1 : dyspnée pour des efforts importants (ex : monter plusieurs étages, courir).
Stade 2 : dyspnée pour des efforts courants de la vie quotidienne (ex : faire les courses, marcher à un rythme normal).
Stade 3 : dyspnée pour des efforts minimes = dyspnée de déshabillage (ex : s’habiller, se laver).
Stade 4 : dyspnée de repos (symptômes présents même sans activité physique).
Comment évolue la fréquence de l’insuffisance cardiaque avec l’âge (prévalence) ?
La prévalence augmente fortement avec l’âge :
25–59 ans : 1 %
60–69 ans : 2 %
70–79 ans : 5 %
80–89 ans : 9 %
En Belgique : environ 100 000 personnes souffrent d’insuffisance cardiaque.
Quelle est la différence entre prévalence et incidence ?
Prévalence : nombre total de cas existants à un moment donné (photographie de la maladie).
Incidence : nombre de nouveaux cas survenant dans une population par an (mesure de l’apparition).
Qu’est-ce que le cercle vicieux de l’insuffisance cardiaque ?
L’atteinte myocardique (diastolique ou systolique) → entraîne une diminution du débit cardiaque
En réponse : activation des systèmes de compensation :
Système orthosympathique
Vasopressine (ADH)
Système rénine-angiotensine-aldostérone (RAA)
Ces systèmes entraînent :
Vasoconstriction
Rétention hydrosodée (eau + sel)
→ Cela augmente la postcharge
Résultat : le cœur est encore plus sollicité, ce qui aggrave son atteinte
Le cercle s’auto-entretient et amplifie l’insuffisance cardiaque
Comment peut-on rompre le cercle vicieux de l’insuffisance cardiaque ?
En agissant sur les mécanismes compensatoires qui aggravent la situation :
Sur la rétention hydrosodée :
Diurétiques : diminuent la volémie → soulagent la charge
Inhibiteurs de l’enzyme de conversion de l’angiotensine (IEC)
Antagonistes des récepteurs de l’angiotensine II (ARA ou sartans)
Spironolactone (inhibiteur de l’aldostérone)
Sur la vasoconstriction :
Donneurs de NO : provoquent une vasodilatation
Sur la fréquence cardiaque :
ß-bloquants :
En apparence contradictoires car on cherche à stimuler ß1
Mais à faibles doses progressives, ils sont bénéfiques :
Diminuent la fréquence cardiaque
Réduisent le travail du cœur
Diminuent la consommation en O2
Améliorent la fonction cardiaque à long terme
Sur la contractilité (débit cardiaque) :
Digoxine :
Augmente la contractilité myocardique
Peu utilisée aujourd’hui (efficacité modérée, nombreux effets secondaires)
Que faire si les traitements médicamenteux sont insuffisants ?
En cas d’échec thérapeutique, recours à :
Une greffe cardiaque
Des pompes cardiaques mécaniques temporaires (dispositifs d’assistance ventriculaire) en attente de transplantation