2 - Introducción a la bacteriología
1/66
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced | Call with Kai |
|---|
No analytics yet
Send a link to your students to track their progress
67 Terms
Características de las bacterias
Células unicelulares
Procariotas
Ubicuas
(están en todos los sitios) y dentro de las procariotas podemos encontrar
bacterias y arqueas (que toleran extremos)
Muy pocos nos van a causar patología
Viven;
Algunas están libres
otras en simbiosis (necesitan un hospedador para vivir conjuntamente)
y otras como parásito
Tamaño:
Suele ser entre 1 y 5 micras (0.5 micras sería Mycoplasma que es la más pequeña, que está en el límite del microscopio óptico; más allá no las vemos).
Clasificación de las bacterias
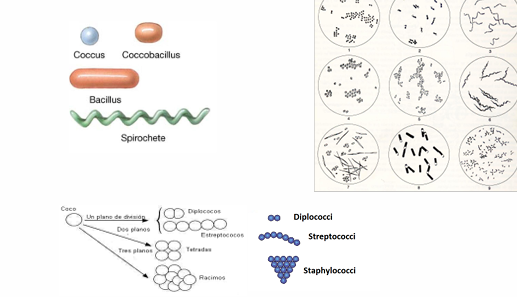
Según su morfología (que puede ser muy distinta), pueden ser:
Cocos
Bacilos
Coccobacilos / bacilococcos
Espirilados (espiroqueta)
Cuando crecen pueden agruparse formando:
cadenas, como es el caso de los streptococcos
o racimos, como los staphylococcos
Según su pared celular pueden ser:
Gram negativo
Gram positivo
Pared atípica
Sin pared celular
Según su relación con el oxígeno pueden ser:
Aerobios estrictos
Aerobios y anaerobios facultativos
en presencia de oxígeno oxidan, pero sin este son capaces de fermentar, es decir, cambian el metabolismo según si hay oxígeno o no lo hay. Les interesa más oxidar porque obtenemos más energía de esta manera que fermentando.
Anaerobios estrictos
Microaerofilicos
toleran concentraciones más bajas de oxígeno en comparación con las ambientales. No son muy frecuentes
Taxonomía
Todos (excepto virus), siguen:
La toxonomía binomial de Linneo, que es según género (Escherichia) y especie (coli)
Estructura
Citoplasma
Membrana celular
Pared celular
Flagelos
Fimbrias o pilis
Cápsula
Endosporas
Citoplasma
Células procariotas
Cromosoma circular (dsDNA), que está súper enrollado, formando un nucleoide
NO hay membrana nuclear (como en eucariotas)
Por fuera de la membrana celular tienen algunas moléculas que les ayudan a adherirse a las mucosas para colonizar y así empezar una infección
Plásmidos:
Estructuras circulares genéticas de ácidos nucleicos que pueden movilizarse de una bacteria a otra para pasarse información de unas a otras, se adquieren nuevas características… Puede haber uno o varios
mRNA
Ribosomas
Nutrientes
Membrana celular
Membrana (bicapa) lipídica que no tiene esteroles
Excepción:
micoplasma
Funciones:
Permite que entren los nutrientes (barrera) → tiene permeabilidad selectiva
Transporte de la cadena de electrones
Producción de energía pasada en la cadena respiratoria que tienen en la membrana celular
Hay una serie de citocromos que lo que permiten es que el oxígeno acepte los electrones y así produzca la energía de las bacterias (en el caso de las bacterias que toleran el oxígeno), van a generar ATP, energía para la bacteria
Pared celular
Por fuera de la membrana celular
Función:
Mantiene la integridad de la célula
Le da forma a la célula
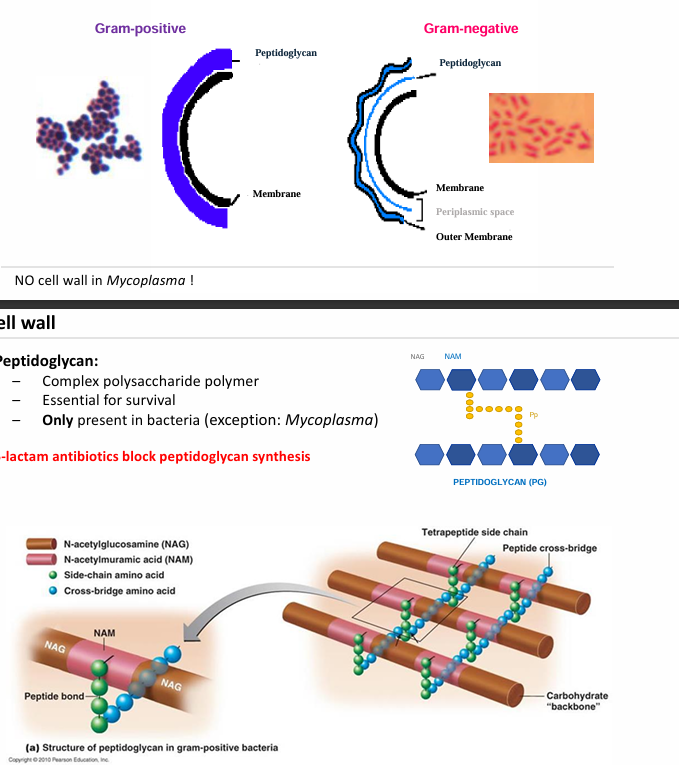
La pared celular permite dividir las bacterias en gram positivo y negativo
Tinción de gram permite ver diferencias en la pared de estos dos tipos
La pared bacteriana está hecha de:
peptidoglicanos (glúcidos y aa), que es un polisacárido que mediante unas cadenas polipeptídicas forman:
Una red tridimensional muy resistente (enlaces peptídicos)
Los peptidoglicanos sólo se encuentran en bacterias (excepto mycoplasma)
Es la diana de muchos antibióticos como la penicilina
Qué hacen los antibióticos betalactámicos?
Bloquean la síntesis de peptidoglicano
Muchos de los antibióticos que usamos a nivel clínico actúan aquí y por eso es relevante
No afectará a nuestras células porque como hemos comentado, este peptidoglicano sólo se encuentra en las bacterias
Excepción:
las Mycobacterias (mycoplasma) tienen una pared celular muy diferente a las que hemos comentado.
Tienen en su pared los ácidos micólicos, que son ácidos grasos de cadena muy larga que están en la superficie y esto hace que la superficie sea muy hidrofóbica (no se tiñen con la tinción de Gram), además de hacerlos microorganismos muy resistentes.
Qué tinción necesitamos entonces?
Necesitamos la tinción de Ziehl-Neelsen que es especial para estas.
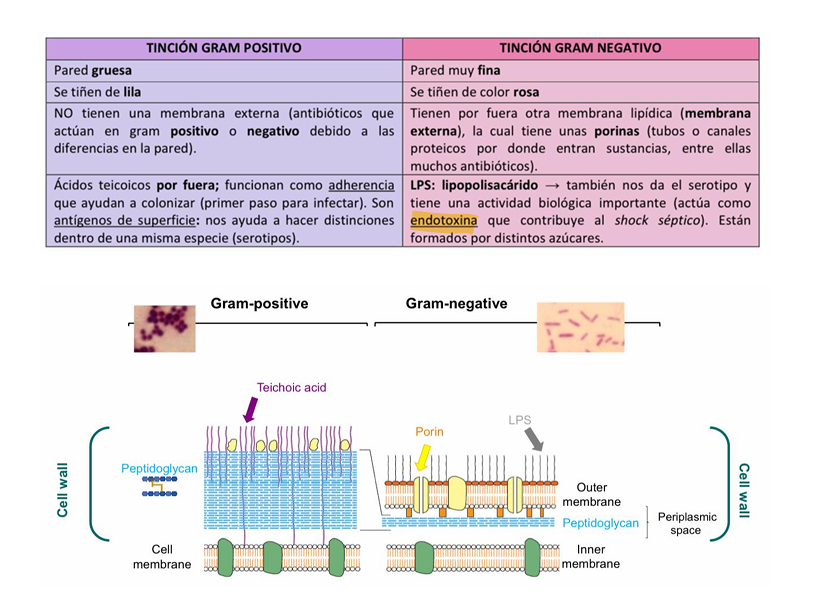
La barrera de la membrana externa la sobrepasan algunas moléculas hidrofílicas pasando por las porinas, es decir, permiten su paso en las bacterias gram negativas
Diferencias entre gram positivo y gram negativo
Flagelos
Las bacterias pueden no tenerlos, tener uno o varios y sirven para moverse
Qué son?
Unidades proteínas formadas por:
la flagelina
Algunas lo tienen por todo el alrededor, otras en los extremos y otras no tienen
Cómo llamamos a las proteínas flagelares?
las llamamos antígeno H
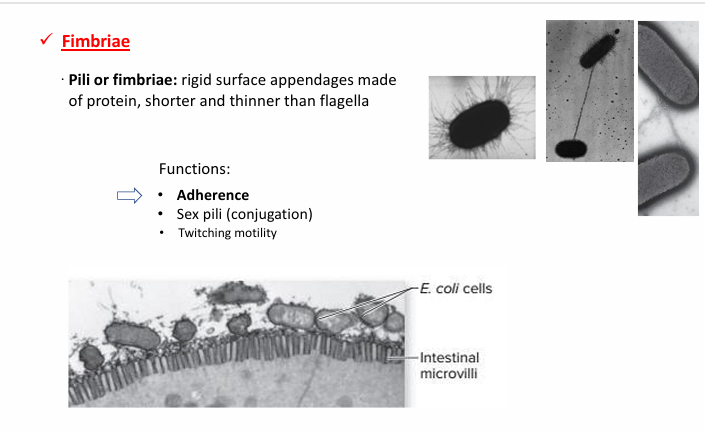
Fimbrias o pilis
Qué son?
Apéndices en la superficie de las bacterias
Estructuras proteicas más cortas, delgadas y en más cantidad
Son antígenos de superficie que ayudan a:
Colonizar
Y, por lo tanto, a adherir
No son estructuras de movilidad, de eso se encargan los flagelos
Funciones:
Adherencia
Transferencia de los plásmidos (conjugación (de una cel. a otra))
Twitching motility
Cápsula
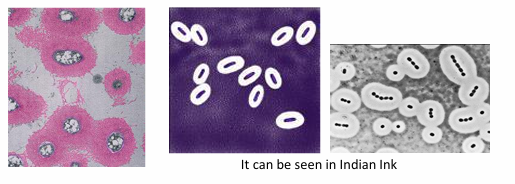
Algunas bacterias también tienen cápsulas que van por fuera del todo (incluido la pared celular) y están hechas de:
polisacáridos
Tinción:
Tinción de tinta china (Indian ink)
Esta no entra dentro de la cápsula y por eso vemos zonas blancas de clarificación
Funciones:
Adherencia
Ejemplo: Streptococcus mutants (lo encontramos como causa de las caries en la placa dental)
Protección de la fagocitosis
Ayuda a evadirse del sistema inmune; tiene un factor de virulencia que le ayuda a evadirse de la fagocitosis
Resistente a la desecación
Endosporas
Quienes pueden esporular?
Solo algunas bacterias (Bacillus y Clostridium) pueden esporular en respuesta a condiciones ambientales adversas
No todas las bacterias producen esporas
Qué son?
Formas de resistencia en condiciones ambientales que no sean óptimas para la multiplicación de la bacteria
Dónde se encuentran?
Están en todos los lados, hasta que encuentran la oportunidad de poder germinar
La bacteria se puede esporular (se producen las esporas y se elimina la célula vegetativa (la que multiplicaba de forma activa), y permanece la endospora que puede permanecer viable, pero sin multiplicarse, en el medio ambiente durante años (hasta que las condiciones vuelvan a cambiar y se vuelvan a multiplicar de manera activa)Endosporas - Solo algunas bacterias (Bacillus y Clostridium) pueden esporular en respuesta a condiciones ambientales adversas
Metabolismo
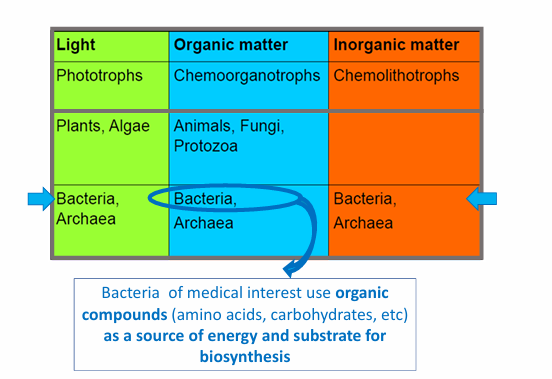
Hay gran versatilidad metabólica:
las bacterias pueden usar una gran diversidad de fuentes/sustratos sobre los cuales pueden producir carbono y energía
En medicina nos interesan::
Las que usan como sustrato la materia orgánica como fuente de carbono y energía (para hacer su biosíntesis y multiplicarse).
pero hay otras que hacen la fotosíntesis y otras que crecen y producen energía a través de materia inorgánica.
Por dónde tienen las bacterias sus nutrientes?
Por fuera
Cómo acceden a ellos?
Secretan enzimas hidrolíticas que hidrolizan los nutrientes → una vez hidrolizados pueden transportarlos al interior, los absorben.
La expresión de genes tiene que estar especialmente regulada? Por qué?
Debido a su tamaño, como no pueden tener un gran arsenal de genes o no pueden tenerlos expresados a la vez, la expresión de genes metabólicos debe estar muy regulada para que se expresen y produzcan las enzimas que se necesitan en ese momento.
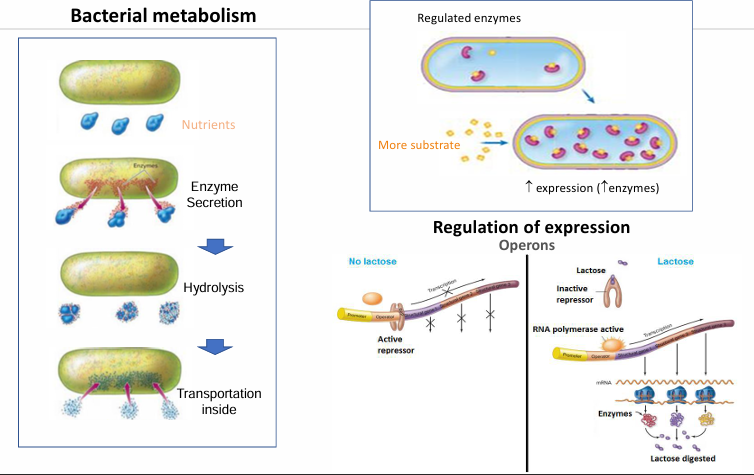
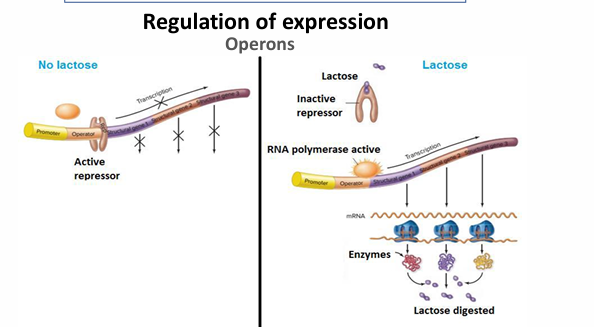
Operon Lactosa
Genes que se encuentran todos seguidos y regulados emdiante un mismo regulador.
Cuándo no se transcriben?
Cuando no hay lactosa, no se expresann; hay un represor que impide su expresión. Mientras que si hay lactosa sí que se expresan todos los genes que son necesarios para la digestión de la lactosa.
Metabolismo y oxígeno
En las bacterias de interés médico encontramos 2 tipos de relación con el oxígeno:
Oxidación
Toleran el oxígeno
Oxidan los sustratos para obtener energía mediante la cadena respiratoria
Fermentación
Anaerobios NO toleran el oxígeno → fermentan sustratos
Reproducción bacteriana
Cómo es el cromosoma bacteriano?
Circular y enrollado, pero cuando la bacteria se va a multiplicar tiene que desarrollarse
Pasos:
Replicación del cromosoma
Se hace más larga la célula (cell wall and plasma membrane begin to divide)
La pared celular se mete hacia dentro hasta que consigue tabicarse y entonces quedan las 2 células hijas que son exactamente iguales a la célula madre - cross wall forms completely around divided DNA
Separación
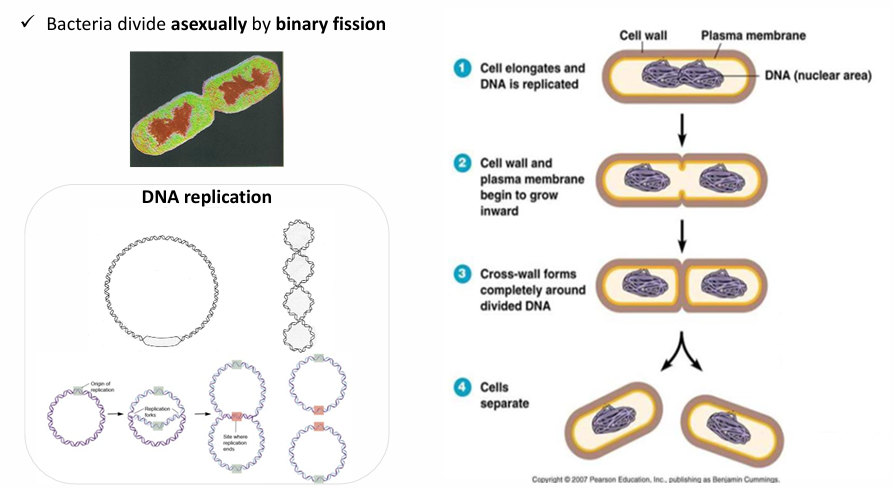
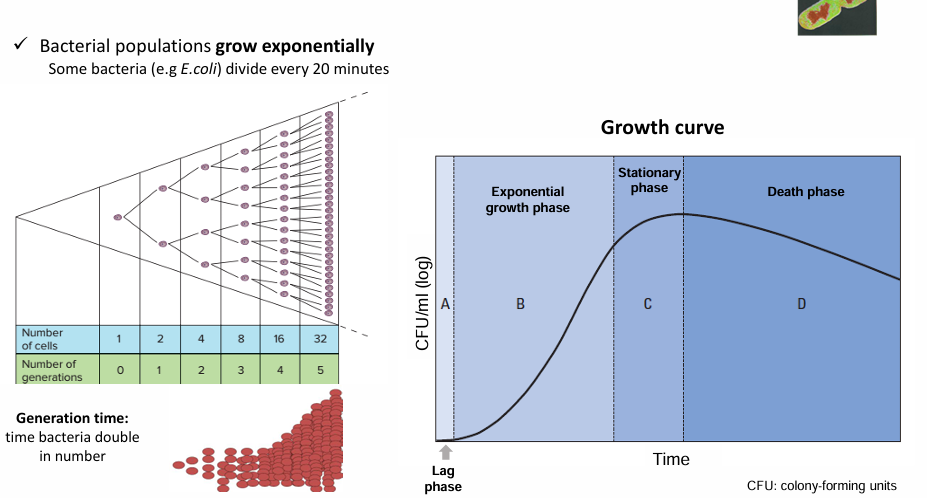
Cómo se multiplican las bacterias?
Se multiplican por fisión binaria y, en condiciones óptimas, muchas bacterias se multiplican en 20 o 30 min
Cómo es el crecimiento bacteriano?
Es exponencial
Normalmente de un día a otro ya tenemos un cultivo crecido
Fases del crecimiento
Lag phase
Tiempo de adaptación a las nuevas condiciones
Curva de crecimiento exponencial
Fase estacionaria
Cuando se acaban los nutrientes
Muerte
Tipos de medio de cultivo
Medios líquidos
Habría crecimiento microbiano si hay turbidez
No podemos saber cuántos tipos de bacterias hay
Medios sólidos
Para saber los tipos de bacterias necesitamos sembrar en una placa y hacerlo de manera que al final tengamos colonias aisladas
Qué son las colonias aisladas?
Corresponden a esa célula madre que ha ido multiplicándose
Todas las células bacterianas que en una colonia vienen de una única célula.
Es decir, la estrategia es sembrar en una placa de cultivo bien agotado para ver cuántos tipos de colonias distinta
La técnica de agotamiento consiste en arrastrar por la superficie de la placa de células, haciendo que haya células aisladas a lo largo de esta esta para que se formen colonias
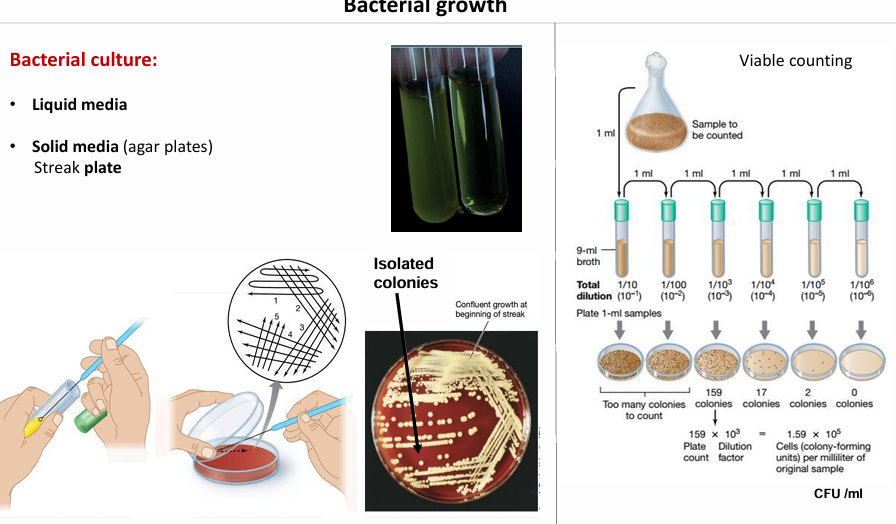
Viable counting
Las CFU (colony forming units), nos sirven para:
Saber cuántas células hay en un medio de cultivo líquido donde hay muchas células procariotas:
Mediante:
Diluciones → contamos cuántas unidades formadoras de colonias (células bacterianas) hay en ese cultivo
Hacemos diluciones de la muestra y la sembramos, de manera que haya una que la podamos contar
Factores ambientales
Los factores ambientales afectan mucho al crecimiento del organismo, como:
Nutrientes
pH
Presión osmótica
Oxígeno
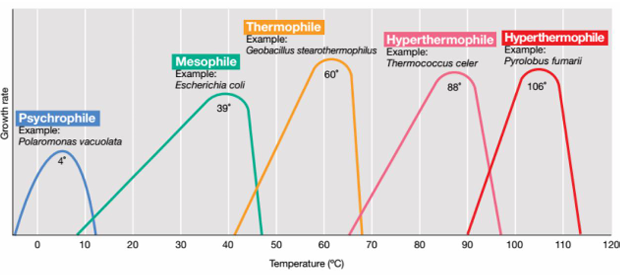
Temperatura
(algunas crecen a temperaturas extremas pero la mayoría de bacterias son mesófilas, es decir, que se hallan a la temperatura corporal como temperatura óptima de crecimiento y si les subimos la temperatura no podrán crecer más).
Relación entre crecimiento y métodos de conservación de alimentos
Temperatura:
al conservar un alimento en frío se reduce el número de especies bacterianas que pueden crecer en el alimento.
Humedad:
muy pocas bacterias aguantan la desecación, por eso desechamos algunos alimentos
Vacío:
hacemos el vacío para reducir el oxígeno
pH:
algunos alimentos los ponemos en medios ácidos
Osmosis:
por ejemplo, con el azúcar, en la mermelada las bacterias no crecerán, ya que no toleran concentraciones altas osmóticas y se lisan
Genética bacteriana
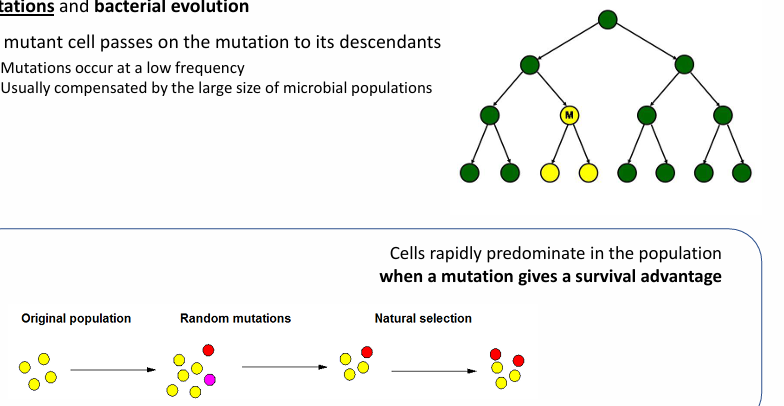
Las mutaciones son muy importantes en la evolución bacteriana y se pasan a la descendencia, tengan o no tengan trascendencia
Ocurren en una frecuencia muy baja y normalmente se compensan gracias a la cantidad de poblaciones microbiotas
Las bacterias “siempre ganan” porque tienen facilidad de adaptarse
es decir, tienen plasticidad genética para adaptarse a cualquier situación cambiante (ej: resistencia a los antibióticos)
Cuando una mutación da mayor capacidad a la bacteria (mayor feedness) le provocará:
ventaja a nivel evolutivo
Aunque las mutaciones no son la manera más relevante de dar resistencia a los antibióticos, pero sí que contribuyen
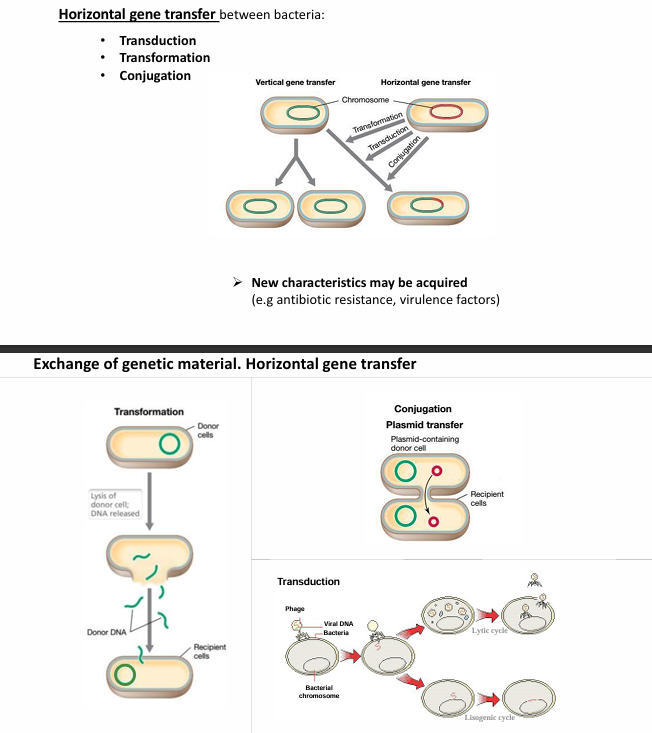
Intercambio de material genético
Capacidad de pasarse los genes es muy importante
Esta plasticidad genética es sobre todo porque son capaces de incorporar ácidos nucleicos que le vienen de fuera, incorporando así nuevos genes y capacidades, es decir, van a poder hacer cosas que antes no hacían
→ transferencia de genes de manera horizontal
Tipos de transferencia de genes horizontal
3 maneras distintas:
Conjugación
Se pasan los plásmidos
Transformación
Incorporarlos en sus cromosomas
Si una célula bacteriana muere y se lisa, deja sus ácidos nucleicos allí que pueden ser incorporados por otras células bacterianas, formando nuevas construcciones de genes.
Transducción
mediante bacteriófagos (los virus de las bacterias) ya que a través de ellos pueden vehiculizar ácidos nucleicos también.
Con esto se pueden adquirir nuevas características, como resistencia a antibióticos y factores de virulencia
Microbiota humana
Qué son?
Distintos ecosistemas que forman parte de nosotros; vivimos acompañados de muchos microorganismos ya que van con nosotros.
Somos un conjunto de ecosistemas distintos, y estos ecosistemas son cada una de las localizaciones anatómicas donde vamos a localizar microbiota (boca, tracto digestivo… cavidades en contacto con el exterior)
No encontraremos las mismas bacterias en los diferentes lugares del organismo, ya que las condiciones ambientales son distintas
Por ejemplo:
Colon:
condiciones anaerobias mayoritariamente, proporción muy abundante de anaerobios
Piel:
ambiente seco y salado (por el sudor), no lo aguantan muchas bacterias.
Es importante saber qué hace un microorganismo y por qué se encuentra en un lugar y no en otro; entendiendo esto entenderemos por qué se transmite de la forma que lo hace y cómo llega a nosotros y nos infecta
Qué es la disbiosis?
Es la alteración, desequilibrio de la microbiota
Qué es la microbiota?
Suma de todos esos microorganismos (no solo bacterias; también hongos, protozoos, virus…)
Es muy extenso y tenemos más células y genes procariotas microbianos que eucariotas nuestros
Qué determinarán a la microbiota?
Cada una de las superficies de la piel y mucosas en cavidades abiertas (gastrointestinal, urogenital, parte alta de las vías respiratorias…) determinarán esta microbiota.
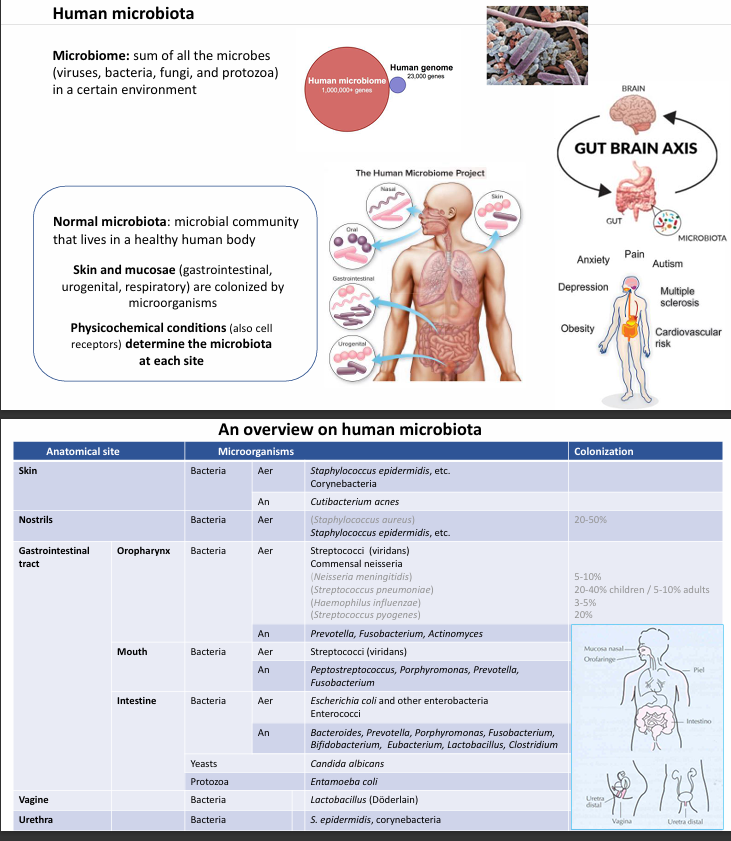
Funciones de la microbiota
Estimula el sistema inmune (hace que se active más fácilmente)
A nivel del tracto gastro-intestinal contribuye a la digestión de los alimentos y algunas de ellas producen algunas vitaminas
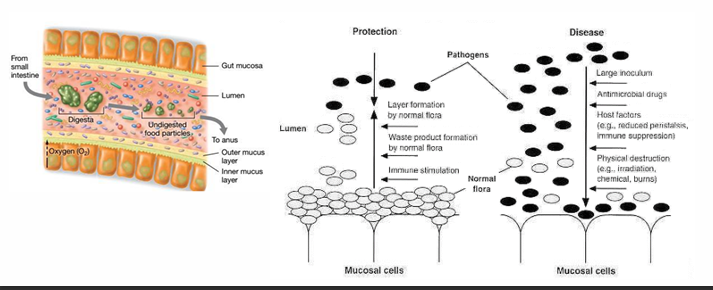
Compite con patógenos potenciales
Si nuestra microbiota está sana, evita que otros microorganismos lleguen a nosotros, ya que el primer paso para que se produzca una infección es colonizar, y si hay otras bacterias por competencia no se dejarán espacio
Proyecto Microbioma Humano
empezó en el 2008 y se secuenció en las distintas localizaciones cuál es la microbiota habitual, intentando relacionar las distintas microbiotas con distintas patologías.
En nuestra microbiota hay muchos microorganismos que no se pueden cultivar y no van a crecer en el laboratorio, así que hasta el 2008 solo conocíamos una mínima parte de lo que ha acabado siendo nuestra microbiota. Esto ha sido posible gracias a la parte genómica.
Los yogures con probióticos son realmente beneficiosos para la salud?
Los probióticos están hechos mayoritariamente de bacterias buenas que van a poder incorporarse a nuestra microbiota y protegernos de las que pueden causarnos daños.
Los yogures clásicos tienen básicamente Streptococcos y Lactobacilus, los cuales producen la fermentación láctica.
Prebióticos vs probióticos
Probióticos:
Microorganismos VIVOS
Confieren un beneficio en la salud a los hospedadores cuando son administrados en cantidades adecuadas
Estos deben:
Ser seguros (sin efectos adversos)
Tolerar las condiciones gastrointestinales (pH, sales biliares…)
Adherirse a la mucosa intestinal y colonizar el estómago
Estimular respuestas inmunológicas
Prebióticos
NO son microorganismos vivos
Son sustancias que cuando las ingerimos favorecen que se multipliquen los microorganismos beneficiosos en nuestra microbiota (ajo, cebolla, puerro, espárragos…).
Addendum
No nos lo va a preguntar en el examen
Transmisión y patogénesis
Desde finales del siglo 19 la esperanza de vida se ha duplicado debido a:
Antibióticos
Vacunas
Higiene
muy importante (no solo es el lavado de manos, sino que sobre todo contribuyó a la higiene de las aguas)
Conceptos
Enfermedad:
Hay una respuesta clínica aparente
Portador:
Es una infección asintomática, pero que puede transmitirse
Infección:
Multiplicación del patógeno en el huésped
Virulencia:
Grado de capacidad de un microorganismo de hacer daño
Patogenicidad:
Habilidad de un microrganismo para causar en enfermedad
Patógenos:
Microorganismo que va a causar enfermedad. No todos son iguales:
Primarios
Causa enfermedad a un hospedador que esté sano porque tiene factores de virulencia que contribuyen a eso
Oportunistas
Aquel que causa infección si tiene la oportunidad, pero si no la tiene no nos va a causar la enfermedad.
Tendrá la oportunidad en un persona baja de defensas (inmunodepresión), en situaciones que comprometan la barrera protectora cutáneo-mucosa (si me hago un corte y lo abro) o con otros factores que predispongan (sondas, catéteres…)
Epidemiología de las infecciones
Para cada uno de los microorganismos que estudiaremos, hablaremos de:
Reservorio
Transmisión
Lo que produce
Reservorios
Ambiental
Infecciones que vienen del medio ambiente (ej: infecciones por hongos-esporas)
Animal (zoonosis)
Llegan desde reservorios animales
Humano
Solamente entre humanos (meningococo)
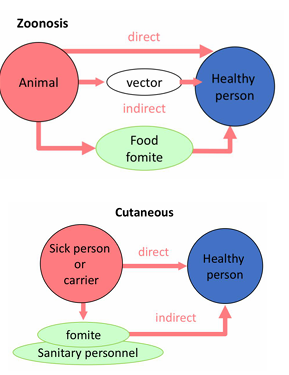
Que son los fomites?
Superficies inertes que yo toco como enfermo, y cuando otra persona toca la misma superficie, se lleva la “infección”
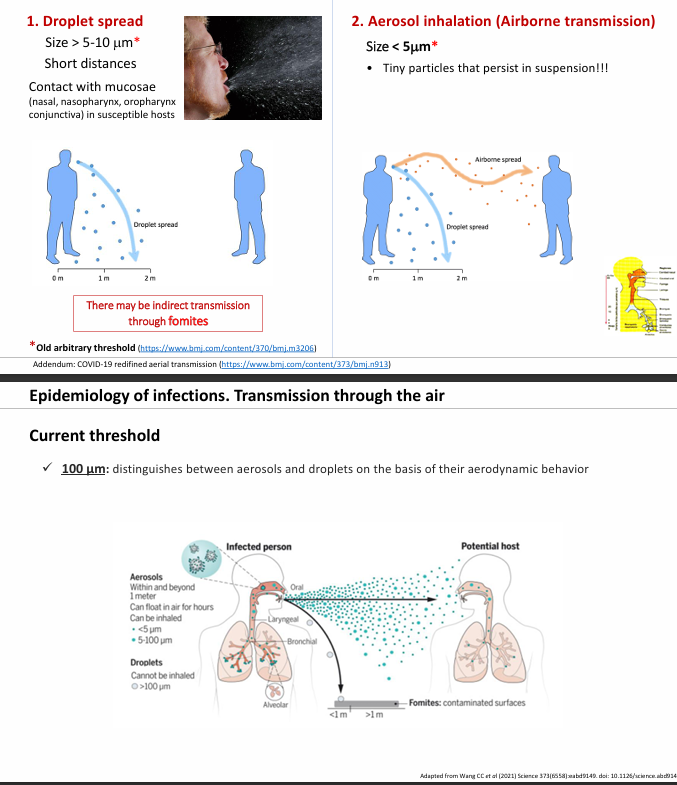
Transmisión
Aérea
Gotas y aerosoles (ej: mascarilla evita la transmisión por gotas y la ventilación evita la transmisión por aerosoles)
Fecal-oral
Alimentos, aguas, manos…
Contacto directo
Cutánea
Directamente → tocando
Indirectamente → a través de fomites
Infecciones de transmisión sexual
Perinatales
En el momento del parto, es decir, contacto por las secreciones en el canal del parto
Parenteral
A través de la sangre (inyecciones, transfusiones, pinchazos…)
Transplacentaria
Pasa de madre a hijo, pero o a través del parto sino de la placenta (infecciones congénitas)
Vectores (artrópodos)
Mosquitos (nos pican, se llevan nuestra sangre e infectan a otros o nos pueden infectar a nosotros)
Los microorganismos se transmiten por una sola vía?
No, se pueden transmitir por varias.
Ejemplo:
Los virus de la hepatitis B, C e VIH
Predomina la vía parenteral, pero también está el contacto sexual y casos de transmisión transplacentaria o incluso perinatal
Suele haber una vía predominante, pero hay microorganismos que pueden ir por más de una
Ejemplos de transmisión:
Inhalación:
Mycobacterium, Legionella.
Ingestión:
Salmonella, Brucella.
Picadura de insecto (vector):
Rickettsia, Borrelia
Contacto sexual:
Treponema, Neisseria gonorrhoeae.
Inoculación traumática (al hacernos un corte):
Clostridium
Sitios de entrada de la infección
Endógena
Infecciones de nuestra propia microbiota
ej: peritonitis debido a la perforación del apéndice en una apendicitis
Exógena
Cuando la transmisión viene de fuera
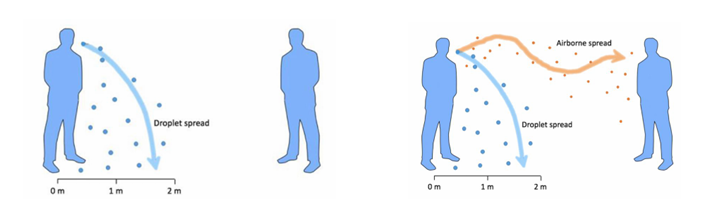
Interacción hospedador-patógeno
Hay que tener en cuenta las características del microorganismo y del hospedador
Depende de:
Patogenicidad del parásito
Factores de virulencia, puerta de entrada, inoculación (dosis infecciosa → algunos microorganismos con poca dosis nos causarán enfermedad, mientras que otros necesitan una carga microbiana mucho más alta)
Susceptibilidad del hospedador
edad, inmunidad (personas inmunodeprimidas), genética, salud. También van a influir las comorbilidades que puedan afectar (diabetes), instrumentaciones, post-operatorios…
Este equilibrio hace que se produzca o no la enfermedad
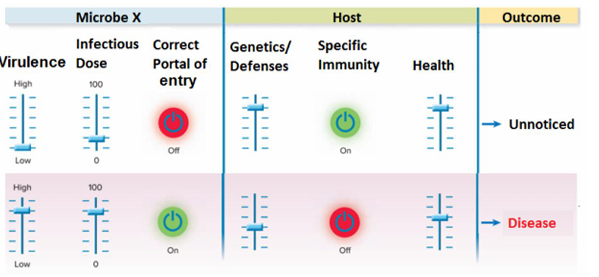
Patogénesis bacteriana
Los factores de virulencia son característicos de algunas bacterias y les permite producir más daño (mayor virulencia) y colonizar de una manera más eficaz
Es el componente microbiano que contribuirá a la patogenicidad.
Adhesinas:
moléculas que se hallan en la superficie de la bacteria y que va a ayudar a colonizar. Son básicas, el primer paso esencial.
Proteínas promoviendo la invasión celular:
una vez han colonizado necesitarán invadir, por eso algunas de ellas producirán algunas proteínas que ayuden a invadir.
Sideróforos:
ayudan a la captación de hierro, que es importante para la multiplicación activa de la bacteria en el hospedador
Cápsulas:
ayudan a evitar el sistema
Toxinas:
se secretan al exterior
Mecanismos de patogenicidad
Hay 3 tipos de mecanismos de patogenicidad:
Mecanismo no invasivo
la mayoría de las infecciones están causadas por este mecanismo, aunque no todas las enfermedades infecciosas se producen por este mecanismo.
Adherencia: adherencia a la piel o a la mucosa gracias a los pilis, fimbrias, cápsula y el biofilm
Penetración
Evasión del sistema inmune
Multiplicación: para multiplicarse necesitará producir enzimas y toxinas
Daño tisular
Mecanismo toxigénico
solo se produce si se producen unas toxinas (ej: Vibrio cólera). Si no se produce esa toxina no nos producirá la enfermedad.
Exotoxinas
Mecanismo de respuesta inmunológicas a patológicas
debido a la respuesta que produce el organismo frente a este microorganismo (ej: fiebre reumática causada por el Streptococcus pyogenes).
Superantígenos.
Depósito de inmuno-complejos
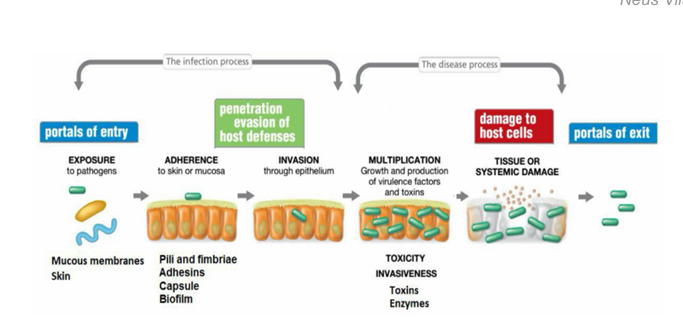
Factores de virulencia
Mecanismos de adherencia
Quorum sensing
Formación de biofilms o biopelículas
Sistemas de secreción
Invasión
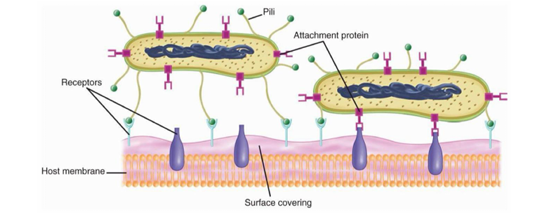
Mecanismos de adherencia
Es importante que:
Se puedan adherir porque les va a permitir entrar en contacto con los receptores de las mucosas o céluals a infectar
Pueden adherirse por fimbrias o pilis o mediante LPS
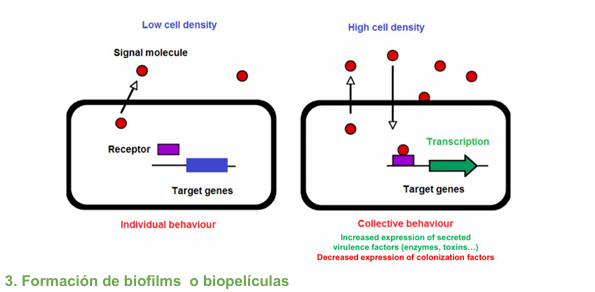
Quorum sensing
Las bacterias se comunican mediante quorum sensing para:
regular la expresión de genes de virulencia (manera en la que las bacterias se hablan entre ellas)
Cuando hay una población bacteriana en un sitio con poca cantidad de bacterias, están en unas condiciones en las que van a necesitar expresar un tipo de genes, pero cuando aumenta la población de la misma bacteria disminuyen los nutrientes y por tanto necesitarán otras características para intentar sobrevivir, entonces harán un cambio en los genes que se producen.
Cómo detectan la señal?
Produciendo moléculas señales
cuando hay mucha producción de estas señales, se darán cuenta de que son muchas y se disminuirá la expresión de unos genes para producir otros factores de virulencia (ej: pasar de colonizar a invadir).
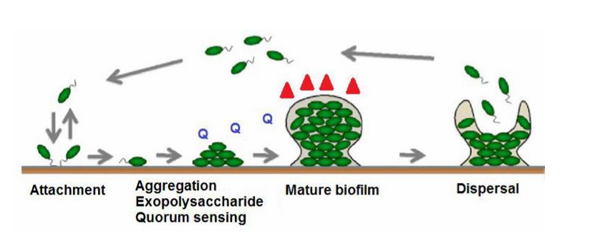
Formación de biofilms o biopelículas
Biofilms:
Comunidades microbianas que se unen a una superficie, habitualmente inerte (aunque no siempre, también se podrían unir a una superficie biologica)
Entonces:
Bacterias se adhieren a la superficie
Empiezan a multiplicarse
Gracias al quorum sensing detectan que son muchas
expresan un polisacárido formando una matriz que las engloba
Se forma una biopelícula en la que las bacterias se encuentran en distintos estadíos metabólicos
Mientras que en la superficie estarán más activas, más abajo estarán más quiescentes
Por que la formación es importante?
Es importante su formación porque en el biofilm las bacterias están protegidas: las células del sistema inmune y los antibióticos no entran
COmo la placa dental
Son infecciones difíciles de erradicar, que contribuyen al fallo terapéutico y son comúnmente causadas por:
Staphylococcus, pseudomonas, candida
Ejemplos de infecciones relacionadas con un biofilm
Infección protésica.
Infección en tubos endotraqueales.
Infección por sonda urinaria: Deberíamos recambiar la sonda/prótesis en los pacientes cuando lo necesiten, ya que en la sonda urinaria se forma un biofilm y con una pequeña manipulación va a hacer una infección urinaria.
Infecciones de catéter endovascular: cuando nos ponen una vía, desde fuera las bacterias que están en nuestra piel van a colonizar, formando un biofilm y formando una infección de la sangre (bacteriemia)
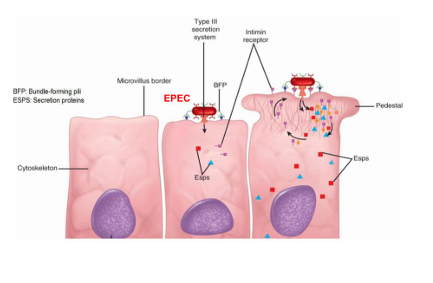
Sistemas de secreción
Liberan o envían efectores moleculares como toxinas que se liberan
Son como jeringas
La bacteria tiene los efectores en la superficie
inyecta a otras células estos efectores
Ejemplo: algunas E.coli son enteropatógenas y suelen tener estas jeringas que inyectan estos efectores en los enterocitos y produce la patología (diarrea)
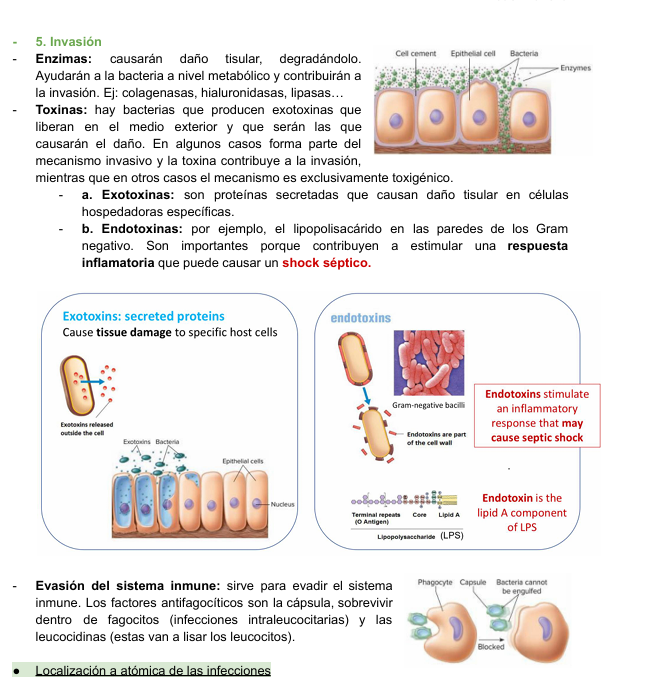
Invasión
Enzimas:
Causarán daño tisular, degradándolo
Ayudarán a la bacteria a nivel metabólico y contribuirán a la invasión
Toxinas:
Hay bacterias que producen
exotoxinas que liberan en el medio exterior y que serán las que causarán el daño
EN algunos casos forma parte del mecanismos invasivo y la toxina contribuye a la invasión, mientras que en otros casos el mecanismo es exclusivamente toxigénico
Exotoxinas
Son proteínas secretadas por que causan daño tisular en células hospedadoras específicas
Endotoxinas
Por ejemplo el lipopolisacárido en las paredes de los gram negativo
Son importantes porque contribuyen a estimular una respuesta inflamatoria que puede causar un shock séptico
Evasión del sistema inmune:
Sirve para evadir el sistema inmune. Los factores antifagocíticos son la cápsula, sobrevivir dentro de fagocitos (infecciones intraleucocitarias) y las leucocidinas (estas van a lisar los leucocitos).
Localización a atómica de las infecciones
Infecciones locales:
Piel
Infección cutánea
Mucosa (del sitio correspondiente)
faringitis, enteritis, vaginitis, cervicitis, uretritis, cistitis, pielonefritis…
Infecciones sistemáticas
infecciones generalizadas en las que habitualmente hay una bacteriemia (paso del microorganismo en sangre)
→ luego se disemina dando metástasis sépticas.
Una infección local puede progresar a una infección generalizada (sistémica) por contigüidad o por diseminación hematógena/linfática.
Diagnóstico microbiológico
El cultivo es clave, pero antes de tomar la muestra hay que saber qué tipo de muestra recoger para cada caso (cada tipo de muestra y de tipo de infección es distinto).
Recoger bien la muestra es esencial para tener un buen resultado. Hay que enviar la muestra adecuada para lo que se sospecha, hay que hacer diagnóstico diferencial.
Recoger muestras previas a tratamiento antibiótico, ya que, si no a menudo los cultivos son negativos.
Enviar las muestras al laboratorio cuanto antes.
Hay 3 tipos de muestras:
Localización estéril:
como en la sangre, las tomamos de forma aséptica (ej: con una jeringa)
Zona con microbiota:
como las heces, está de por sí colonizada.
Zona estéril que para recogerlas pasan por zona colonizada con microbiota:
infecciones del tracto urinario ya que la uretra distal está colonizada con microbiota, o los esputos que provienen de una zona más o menos estéril, pero que para salir pasan por campo no estéril
Métodos de diagnósticos directos e indirectos
Los métodos directos detectan los microorganismos de manera directa y en los métodos indirectos no detectamos el microorganismo, sino que detectamos los anticuerpos que nosotros hemos generado frente al microorganismo.
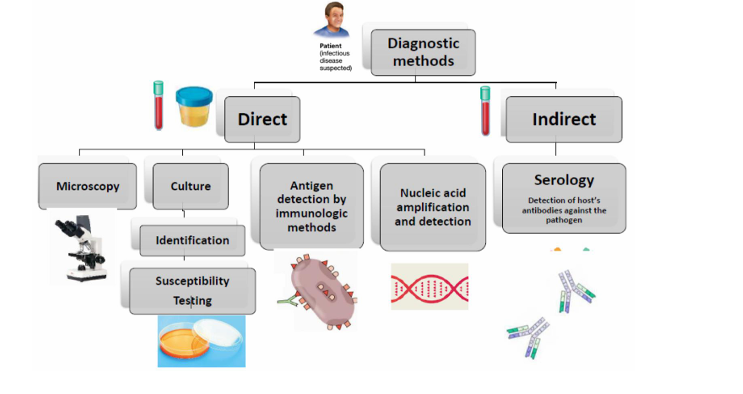
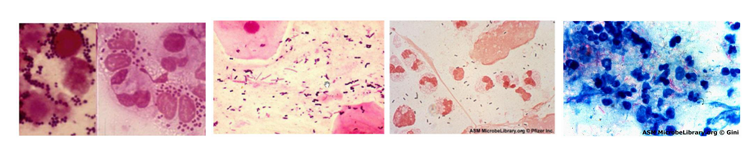
MICROSCOPÍA (método directo)
Tinción de Gram: sirve para detectar bacterias y para clasificarlas en Gram negativas o Gram positivas. Nos ayuda a ver en el esputo si tiene valor o no
Tinción de Ziehl-Neelsen: para detectar Mycobacterium
CULTIVO (método directo):
la mayoría de bacterias de importancia médica pueden crecer en un medio líquido y sólido (agar-agar) con las condiciones de crecimiento adecuadas (medio, temperatura, atmosfera).
Hay cultivos selectivos (aquellos que contienen alguna sustancia que inhibe el crecimiento de algún tipo de microorganismo)
y cultivos diferenciales (crece más de un tipo de microorganismo).
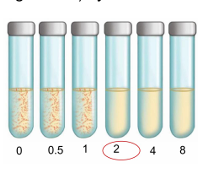
Antibiograma:
nos prueba la susceptibilidad de una cepa aislada bacteriana a diferentes antibióticos.
Concentración inhibitoria mínima (MIC):
es uno de los valores que usamos en el antibiograma que nos determina cuál es la mínima concentración de antibiótico en la cual ya no crece el microorganismo. Nos ayuda a determinar si la bacteria es sensible o resistente.
DETECCIÓN POR ANTÍGENOS (método directo)
detección rápida de antígenos de bacterias en un espécimen con anticuerpos específicos. Hay distintos tipos, por ejemplo, las inmunocromatografías.
DETECCIÓN DE ÁCIDOS NUCLEICOS (método directo):
hay distintos tipos de PCR → algunas son cualitativas y otras cuantitativas (ej: las que nos permiten detectar la carga viral en el VIH).
SEROLOGÍA (método indirecto)
consiste en detectar los anticuerpos que nosotros hemos generado.