4. Hormonas sexuales. Pubertad y menopausia
1/50
Earn XP
Description and Tags
Sistemas hormonales femenino y masculino
Name | Mastery | Learn | Test | Matching | Spaced | Call with Kai |
|---|
No analytics yet
Send a link to your students to track their progress
51 Terms
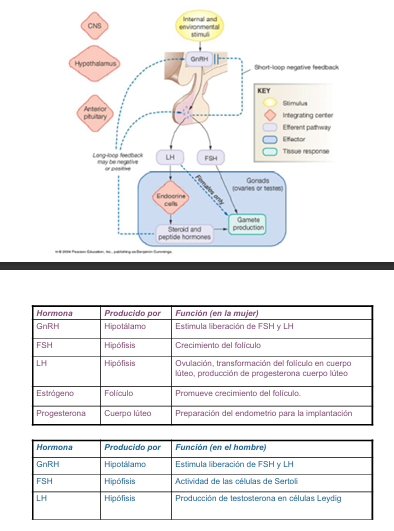
Sistema Hormonal Reproductor
El sistema hormonal femenino y masculino consta de 3 grupos de hormonas:
Una hormona liberadora hipotalámica, hormona liberadora de gonadotropinas (GnRH).
Las hormonas adenohipofisarias, hormona foliculoestimulante (FSH) y hormona luteinizante (LH).
Las hormonas ováricas (estradiol, progesterona) y testiculares (testosterona) respectivamente
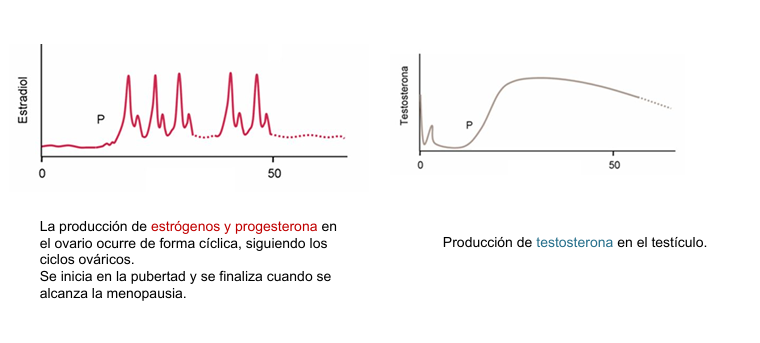
Producción de estrógenos y progesterona vs de testosterona
Funciones estrógeno, progesterona, FSH y LH
ESTRÓGENOS
Producidos por: folículo ovárico.
Predominan en: fase folicular.
Funciones principales
Proliferan el endometrio (fase proliferativa).
Estimulan el crecimiento del folículo (autocrino/paracrino).
Aumentan receptores de FSH en la granulosa.
Feedback negativo sobre FSH/LH en la mayor parte del ciclo.
Feedback positivo cuando están MUY altos → pico de LH (ovulación).
Favorecen la elongación y tortuosidad de glándulas y arterias endometriales.
PROGESTERONA
Producida por: cuerpo lúteo.
Predomina en: fase lútea.
Funciones principales
Convierte el endometrio en secretor (preparación para implantación).
Efecto antiestrogénico → frena la proliferación.
Mantiene el endometrio estable (evita contracciones y descamación).
Feedback negativo sobre FSH y LH.
Su caída al final del ciclo → menstruación.
FSH
Producida por: hipófisis anterior.
Funciones principales
Estimula el crecimiento folicular.
Activa la ovogénesis.
Aumenta la aromatasa en la granulosa → más estrógenos.
Selecciona el folículo dominante (el más sensible a FSH).
LH
Producida por: hipófisis anterior.
Funciones principales
Desencadena la ovulación (pico de LH).
Luteiniza el folículo → formación del cuerpo lúteo.
Estimula la producción de progesterona en el cuerpo lúteo.
En la fase folicular tardía, aumenta receptores de LH en el folículo dominante.
Resumen ultracorto para memorizar
Estrógenos: proliferan endometrio + pico de LH.
Progesterona: endometrio secretor + mantiene fase lútea.
FSH: crece el folículo.
LH: ovulación + cuerpo lúteo + progesterona
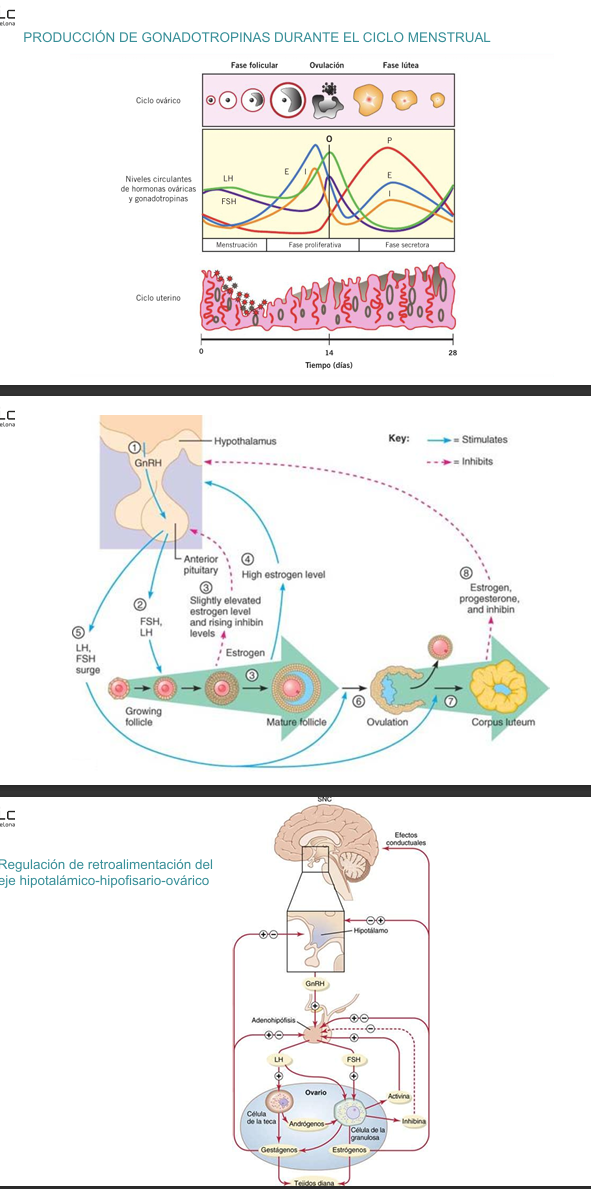
SISTEMA HORMONAL FEMENINO
El ciclo ovárico femenino está controlado por un sistema hormonal que involucra al hipotálamo, la hipófisis y los ovarios.
Todo comienza cuando:
cuando el hipotálamo libera la GnRH, que:
Estimula a la hipófisis anterior a secretar las gonadotropinas FSH y LH
La FSH promueve el crecimiento y maduración de los folículos ováricos, mientras que la LH colabora en este proceso y más adelante será clave en la ovulación.
A medida que los folículos crecen, comienzan a producir estrógenos y una hormona llamada inhibina
Cuando los niveles de estrógeno son moderados, actúan en retroalimentación negativa sobre la hipófisis, reduciendo la producción de FSH para evitar que se desarrollen múltiples folículos a la vez.
Sin embargo, cuando un folículo dominante alcanza la madurez, comienza a liberar una cantidad alta y sostenida de estrógenos. Esta elevación mantenida produce un cambio en la retroalimentación, pasando a ser positiva, lo que provoca un pico súbito de LH (y en menor medida de FSH).
Este pico de LH es lo que desencadena la ovulación: el folículo maduro se rompe y libera al ovocito secundario. Después de la ovulación, el folículo roto se transforma en el cuerpo lúteo, una estructura que secreta progesterona, estrógenos e inhibina. Estas hormonas preparan el endometrio para una posible implantación y, al mismo tiempo, ejercen retroalimentación negativa sobre el hipotálamo y la hipófisis, inhibiendo la liberación de GnRH, FSH y LH, evitando que se inicie un nuevo ciclo durante esta fase. Si no hay fecundación, el cuerpo lúteo degenera y los niveles hormonales caen, reiniciando el ciclo.
El aumento mantenido de estrógeno produce un pico agudo de LH (y en menor medida de FSH) justo antes del día 14, que desencadena la ovulación.
En la fase lútea (días 15–28), el cuerpo lúteo produce progesterona, que se convierte en la hormona predominante, junto con estrógeno en menor cantidad.
Si no hay fecundación, las hormonas caen, reiniciando el ciclo.
Regulación hormonal del ciclo ovárico
El sistema nervioso central (SNC) influye sobre el hipotálamo, que libera la hormona GnRH (hormona liberadora de gonadotropinas) de forma pulsátil. Esta hormona estimula a la adenohipófisis (hipófisis anterior) para que secrete las gonadotropinas FSH (hormona foliculoestimulante) y LH (hormona luteinizante).
Hipotálamo → GnRH → estimulación adenohipófisis → FSH y LH
FSH
actúa principalmente sobre las células de la granulosa en el ovario, promoviendo el desarrollo folicular y la producción de estrógenos.
También estimula la producción de activina, que potencia la acción de la FSH, y de inhibina, que ejerce retroalimentación negativa sobre la FSH en la hipófisis.
LH
actúa sobre las células de la teca, estimulando la síntesis de andrógenos.
Estos andrógenos son transportados hacia las células de la granulosa, donde son convertidos en estrógenos bajo el estímulo de la FSH.
Más adelante, LH también actúa sobre el cuerpo lúteo para estimular la producción de gestágenos (como la progesterona) tras la ovulación.
Los estrógenos, inhibina y gestágenos ejercen un control de retroalimentación sobre el eje. En niveles moderados, los estrógenos ejercen retroalimentación negativa sobre el hipotálamo y la hipófisis, inhibiendo la secreción de GnRH, FSH y LH.
Sin embargo, cuando los niveles de estrógeno son altos y sostenidos, como en la fase preovulatoria, se genera una retroalimentación positiva que desencadena el pico de LH, necesario para la ovulación
Además, estas hormonas también tienen efectos conductuales a nivel del sistema nervioso central, modulando el comportamiento reproductivo.
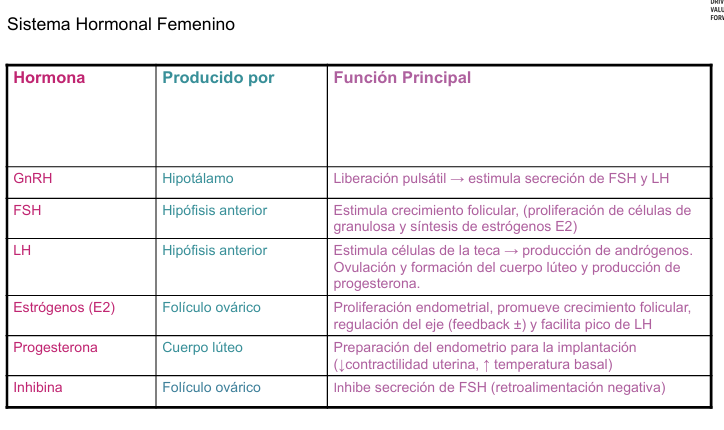
SISTEMA HORMONAL MASCULINO
Regulación de retroalimentación del eje hipotalámico-hipofisario-testicular
Todo comienza en el hipotálamo (1), que libera la hormona GnRH (hormona liberadora de gonadotropinas) hacia la hipófisis anterior (2) a través del sistema porta hipofisario.
La GnRH estimula a la hipófisis anterior para que libere dos hormonas:
FSH
LH
FSH
Actúa sobre las células de Sertoli (tmb conocidas como las células sustentaculares), que se encuentran dentro de los túbulos seminíferos- Estas:
Sostienen y nutren a las células espermatogénicas en desarrollo
Producen ABP (androgen binding protein), que fija la testosterona y la concentra en el túbulo para favorecer la espermatogénesis
LH
Actúa sobre las células intersticiales de Leydig, ubicadas fuera de los túbulos seminíferos, estimulándolas a producir testosterona (5).
La testosterona
Es fundamental para que ocurra la espermatogénesis en los túbulos seminíferos.
También actúa en otros tejidos del cuerpo (6), generando los efectos somáticos y psicológicos típicos del sexo masculino (como aumento de masa muscular, vello facial, líbido, etc.).
La inhibina (8), secretada por las células de Sertoli, ejerce retroalimentación negativa sobre la FSH, ayudando a regular su producción.
Finalmente, la testosterona también ejerce retroalimentación negativa (7) sobre el hipotálamo y la hipófisis, inhibiendo la liberación de GnRH y LH cuando sus niveles son elevados.
Hormonas
Hormonas sexuales
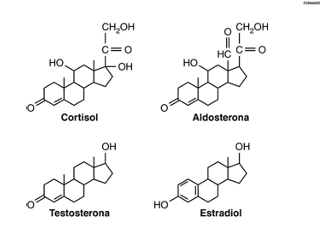
Tipos de hormonas esteroideas:
glucocorticoides (cortisol)
Mineralcorticoides (aldosterona)
Andrógenos (testosterona)
Estrógenos (estradiol)
Progestágenos (progesterona)
(los subrayados son hormonas sexuales)
Estructura de las hormonas esteroideas
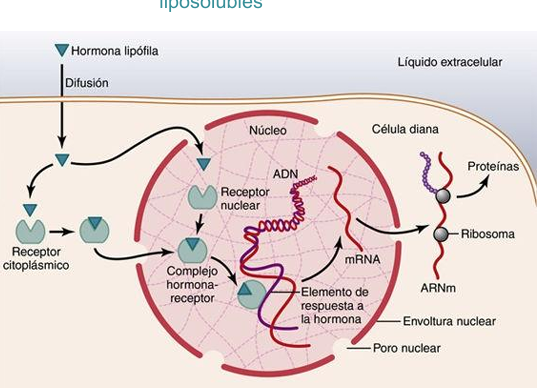
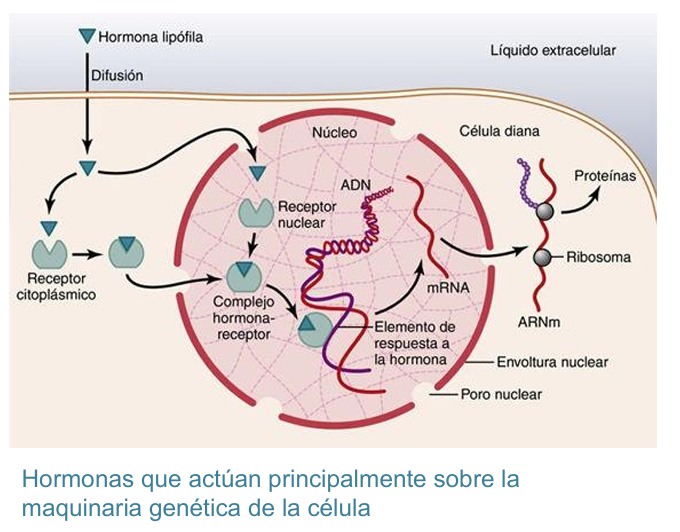
Mecanismo de acción de las hormonas liposolubles
Receptores hormonales intracelulares y activación de los genes: cuando la hormona se une al receptor en el citoplasma o en el núcleo , el complejo hormona-receptor se fija al elemento de respuesta a la hormona (promotor) en el ADN
Hormonas sexuales
Son esteroides, derivan de la molécula de colesterol
Son liposolubles, por lo que deben viajar en plasma unidas a globulinas
Promueven el crecimiento, división y supervivencia de las células
Responsables de:
Gametogénesis
CAracteres sexuales
Embarazo
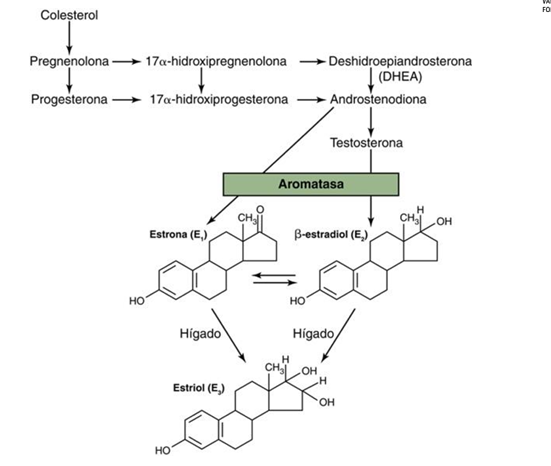
Todas las hormonas esteroideas, se sintetizan a partir del colesterol, proviene de las lipoproteínas de baja densidad (LDL) del plasma circulante en un 80%.
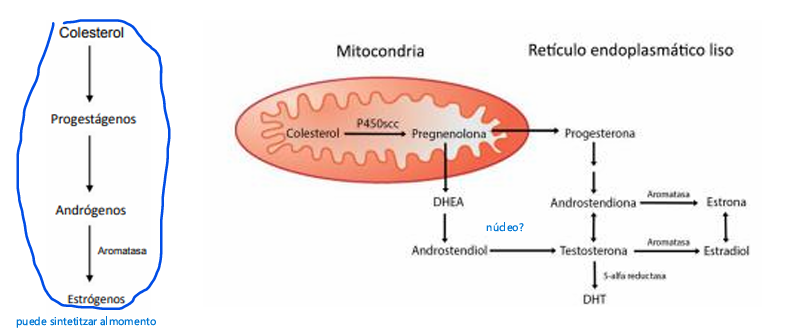
Síntesis de las principales hormonas femeninas
Colesterol → andrógenos (testosterona, androstenediona) →estrógeno (estradiol, que es el principal, estrola y estriol) por acción de la aromatasa
Este proceso ocurre principalmente en ovarios, testículos, placenta y tejidos periféricos como tejido adiposo
Producción de esteroides e inhibina durante el ciclo menstrual
FSHR → permite que ocurra
Transporte de las hormonas esteroideas
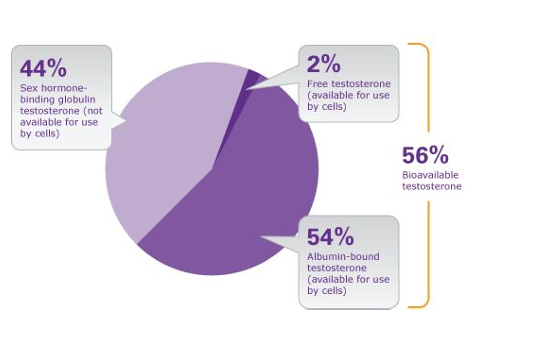
La globulina de unión de hormonas sexuales (SHBG), sintetizada por el hígado, transporta hormonas sexuales.
Otra porción se halla unida a la albúmina o bien se encuentra libre en el plasma.
Mecanismos de acción de las hormonas esteroideas
La hormona esteroidea difunde a través de la membrana y entra en el citoplasma celular, donde se une a una proteína receptora específica.
El complejo proteína receptora-hormona difunde o es transportado al núcleo.
El complejo se une a regiones específicas de las cadenas de ADN de los cromosomas, activando el proceso de transcripción de determinados genes para la formación de ARNm.
El ARNm difunde al citoplasma, donde activa el proceso de traducción en los ribosomas para formar nuevas proteínas.
Andrógenos
testosterona
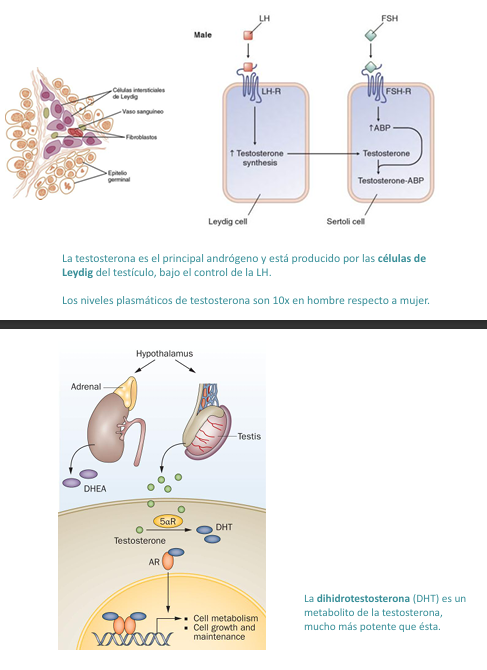
Los testículos secretan las hormonas sexuales masculinas, o andrógenos y que son la testosterona, la dihidrotestosterona y la androstenediona.
La testosterona se puede considerar la hormona testicular más importante, aunque se convierte en los tejidos efectores en dihidrotestosterona, una hormona más activa.
La testosterona se produce en las células intersticiales de Leydig, (20% de la masa del testículo adulto).
Las células de Leydig son casi inexistentes en los testículos durante la niñez, pero son muy numerosas en el recién nacido varón durante los primeros meses de vida y en el varón adulto en cualquier momento después de la pubertad; en estas dos etapas de la vida, los testículos secretan grandes cantidades de testosterona.
Secreción de andrógenos en otros órganos
Las glándulas suprarrenales secretan por lo menos cinco andrógenos, aunque la actividad masculinizante total de estos andrógenos es normalmente pequeña (<5% del total en el varón adulto) no inducen caracteres masculinos significativos.
Cuando se desarrolla un tumor de las células suprarrenales productoras de andrógenos, la cantidad de hormonas androgénicas puede ser suficiente para inducir los caracteres sexuales secundarios masculinos habituales incluso en la mujer.
El ovario normal produce también mínimas cantidades de andrógenos.
En raras ocasiones, las células de restos embrionarios presentes en el ovario pueden desarrollar tumores que secretan cantidades excesivas de andrógenos en la mujer
Resumen:
Además de los testículos, otros órganos también producen andrógenos, pero en cantidades muy pequeñas.
Solo cuando hay un tumor o producción excesiva aparecen efectos masculinizantes
→ básicamente:
las glándulas suprarrenales van a producir andrógenos en los dos sexos
Pero su potencia androgénica es muy baja
En un varón <5% de la actividad androgénica total viene de las suprarrenales.
Por eso no causan caracteres masculinos por sí solos. (En condiciones normales, estos andrógenos suprarrenales no tienen fuerza suficiente para masculinizar.)
Podrán masculinizar cuando haya un tumor suprarrenal productor de andrógenos
Cantidad de andrógenos aumenta mucho
Puede causar virilización incluso en mujeres
El problema no es el tipo de andrógeno, sino la cantidad.
El ovario normal produce mínimos andrógenos (sobre todo androstenediona).
Son necesarios para que la granulosa los convierta en estrógenos (aromatización).
Pero no son suficientes para masculinizar.
En casos raros:
Restos embrionarios en el ovario pueden formar tumores.
Estos tumores pueden secretar andrógenos en exceso.
Resultado: virilización en la mujer.
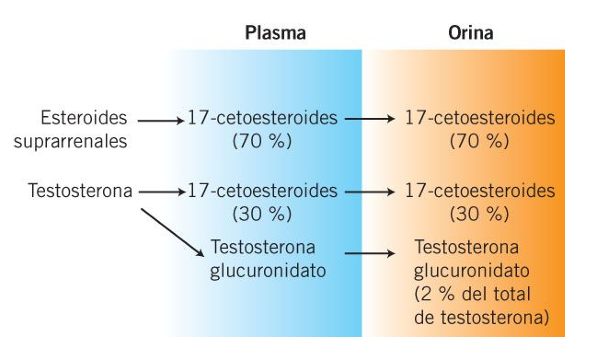
Eliminación de las hormonas estiroideas
La eliminación se produce a través de la orina, tras el catabolismo y/o conjugación hepáticos.
Producción de estrógenos en el varón
Concentración elevada de estrógenos en el líquido de los túbulos seminíferos
Desempeñan un papel coadyuvante fundamental en la espermatogénesis
Se forman en las células de sertoli por conversión de una parte de la testosterona en estradiol
Las células de Sertoli tienen aromatasa, así que pueden convertir testosterona → estradiol.
La mayoría de los estrógenos se forman a partir de la testosterona y del androstenediol en otros tejidos del organismo
Entonces se puede decir que:
En los túbulos seminíferos se produce algo de estrógeno por aromatización en Sertoli.
2/3 de los estrógenos circulantes en el hombre proceden de la aromatización de la testosterona en el tejido adiposo.
1/3 procede del testículo.
Testosterona, SHBG, DHT, estrógenos y acción hormonal
1. Transporte
La testosterona circula unida a SHBG (globulina transportadora).
Solo la fracción libre es activa.
2. Conversión
En tejidos diana, la testosterona puede convertirse en:
DHT (más potente)
Estrógenos (por aromatasa)
3. Receptores
La testosterona y la DHT actúan sobre receptores androgénicos.
Los estrógenos actúan sobre receptores estrogénicos.
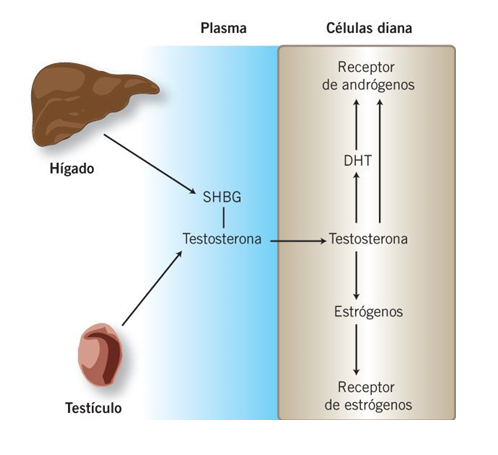
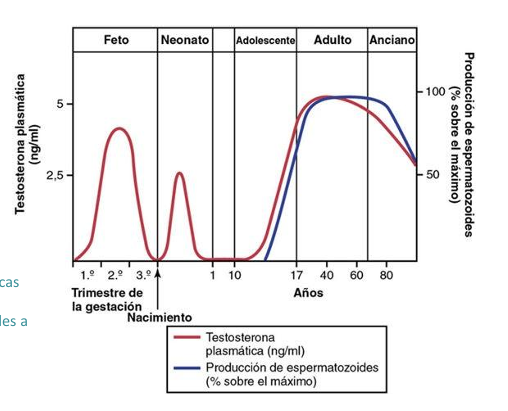
Gráfico de testosterona a lo largo de la vida
Pico fetal (masculinización).
Mini‑pubertad neonatal (pequeño pico).
Pubertad → gran aumento.
Adulto → niveles estables.
Anciano → descenso progresivo.
La producción de espermatozoides sigue un patrón similar al de la testosterona adulta.
Efecto de la testosterona sobre el desarrollo de los caracteres sexuales primarios y secundarios en el adulto
Efecto sobre la distribución del vello corporal
Efecto sobre la voz
La testosterona aumenta el grosor de la piel y puede contribuir al desarrollo de acné
La testosterona aumenta la formación de proteínas y el desarrollo muscular
La testosterona aumenta la matriz ósea y provoca la retención de calcio
La testosterona incrementa la tasa de metabolismo basal
Concentración testosterona
La concentración plasmática de testosterona varía a lo largo del día
Aumenta en situaciones de conflicto, enfado o en anticipación de sexo.
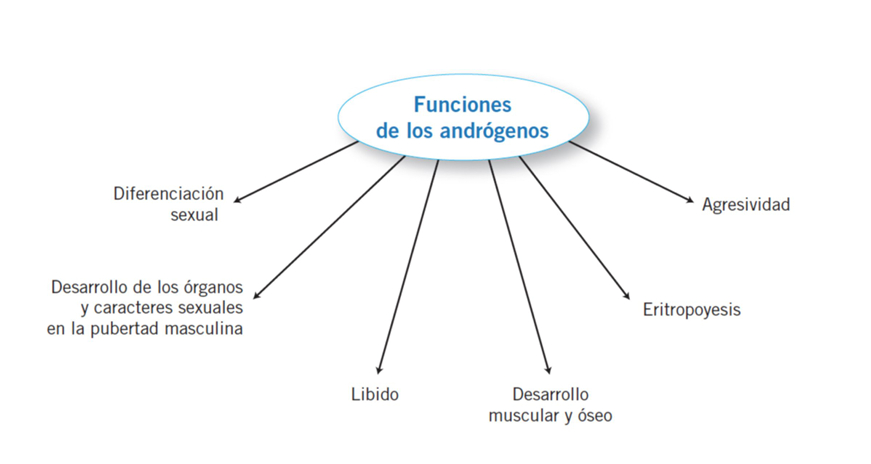
Resumen acciones testosterona
Durante el desarrollo embriológico es responsable de la diferenciación sexual en sentido masculino.
A partir de la pubertad es imprescindible para la espermatogénesis, el crecimiento de las estructuras reproductoras y el desarrollo de los caracteres sexuales secundarios
Modula la actividad de las células precursoras del mesénquima, que dan lugar a músculo, hueso y tejido adiposo. Es responsable del desarrollo óseo y muscular característicos del sexo masculino. Promueve la eritropoyesis
Induce la masculinización del cerebro antes del nacimiento (el efecto proviene de la conversión a estrógenos en las neuronas)
Otros andrógenos
Dihidrotestosterona (DHT)
Dehidroepiandrosterona (DHEA), Androstenediona
Metiltestosterona
Dihidrotestosterona (DHT)
Período prenatal/pubertad
Responsable de la formación/crecimiento de la próstata, pene y escroto
Adulto:
Es responsable del patrón masculino de alopecia y la hipertrofia prostática benigna
Dehidroepiandrosterona (DHEA), Androstenediona
Andrógenos naturales de la corteza suprarrenal, estimulada por la ACTH.
Metiltestosterona
Andrógeno sintético utilizado como anabolizante por algunos atletas
Estrógenos y gestágenos
Son los dos tipos de hormonas sexuales ováricas
Estrógenos:
promueven principalmente la proliferación y el crecimiento de células específicas del cuerpo que son responsables del desarrollo de la mayoría de los caracteres sexuales secundarios de la mujer.
La función principal de los gestágenos:
Consiste en preparar al útero para la gestación y a las mamas para la lactancia
Estrógeno más importante:
Estradiol
Gestágeno más importante:
Progesterona
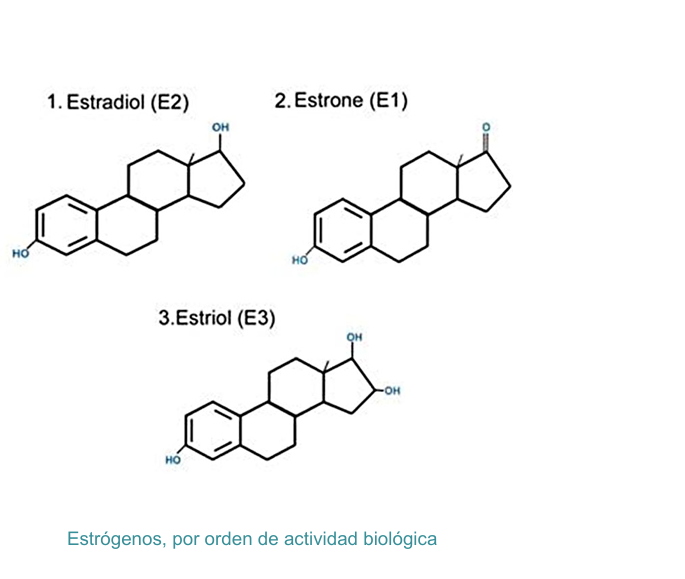
Estrógenos
Estrona (E1), estradiol (E2) y estriol (E3)
Producidos mayoritariamente en el ovario (folículo y cuerpo lúteo), aunque también se producen en el hígado, sistema nervioso y adipocitos
Los órganos diana incluyen:
Sistema reproductor (útero, glándula mamaria)
Sistema cardiovascular
Sistema nervioso
Esqueleto
Músculo
Piel
Los niveles varían en ciclos de aproximadamente 28 días
Los niveles máximos corresponden al final de la fase folicular (60-200 pg/ml). Tras la menopausia disminuyen de manera drástica (10-40 pg/ml)
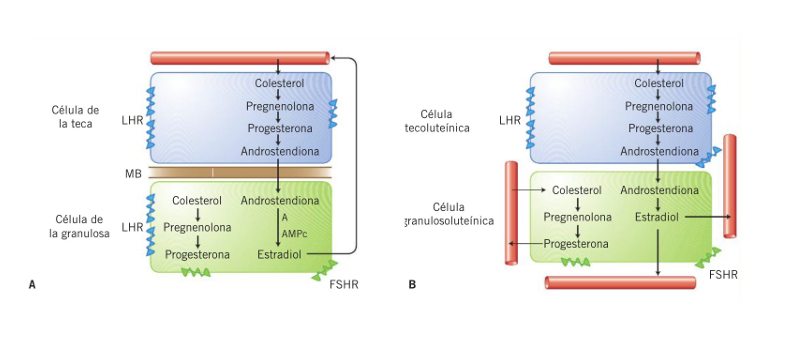
Síntesis de las principales hormonas femeninas.
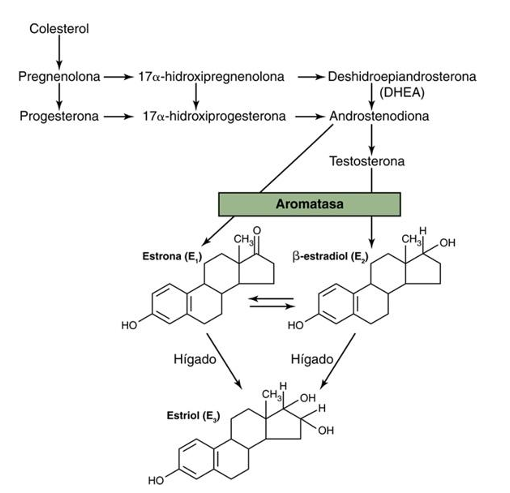
Interacción de las células foliculares de la teca y la granulosa para la producción de estrógenos
1. CÉLULA DE LA TECA → responde a LH
La LH se une a su receptor en la teca y provoca:
Entrada de colesterol (desde LDL).
Conversión del colesterol → pregnenolona → progesterona → andrógenos.
Los andrógenos salen de la teca y pasan a la granulosa.
La teca NO puede producir estrógenos porque no tiene aromatasa.
Su función es fabricar andrógenos.
2. CÉLULA DE LA GRANULOSA → responde a FSH
La FSH activa la aromatasa en la granulosa.
¿Qué hace la aromatasa?
👉 Convierte los andrógenos que vienen de la teca en estrógenos.
Por eso:
La granulosa sí puede producir estrógenos.
Pero no puede producir andrógenos, porque no tiene las enzimas iniciales.
Idea clave
LH → teca → andrógenosFSH → granulosa → aromatasa → estrógenos
Ninguna célula puede producir estrógenos sola.
Necesitan trabajar juntas.
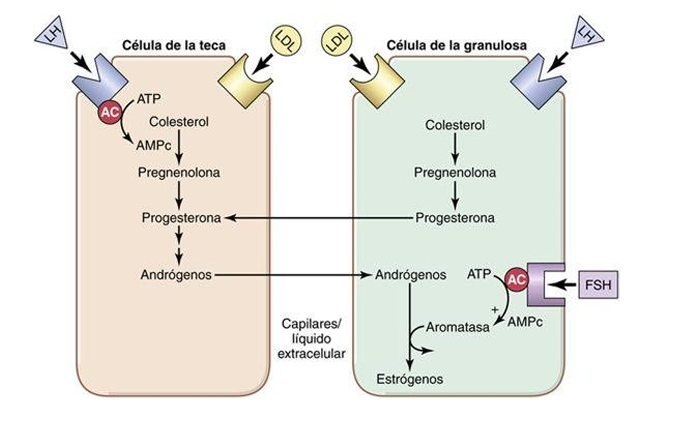
Estradiol
La producción de estrógenos en el ovario ocurre de forma cíclica, siguiendo los ciclos ováricos y se interrumpe cuando se alcanza la menopausia
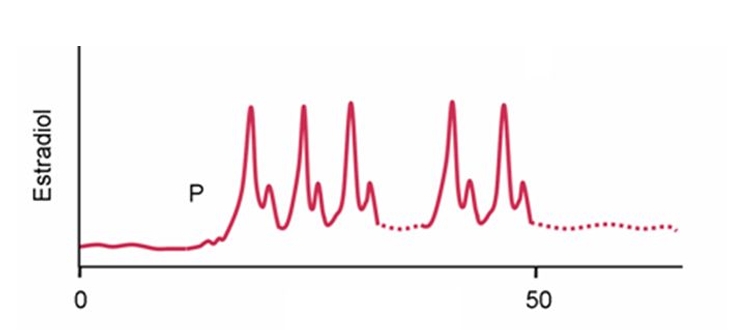
Cómo viajan los estrógenos y la progesterona por la sangre y cómo actúan en las células diana
Producción → transporte → llegada a la célula → unión a receptor → efecto.
PRODUCCIÓN
Ovario → produce estrógenos y progesterona.
TRANSPORTE EN SANGRE
Las hormonas sexuales no viajan libres, porque son lipofílicas.
En el plasma se unen a:
SHBG (globulina fijadora de hormonas sexuales) → afinidad alta.
Albúmina → afinidad baja, pero transporta mucho por cantidad.
👉 Solo la fracción libre es biológicamente activa.
ENTRADA EN LA CÉLULA DIANA
Como son hormonas esteroideas:
Atraviesan la membrana sin transportadores.
Entran al citoplasma o al núcleo.
RECEPTORES
Dentro de la célula se unen a:
Estrógenos → receptores estrogénicos α y β
Progesterona → receptores A y B
Estos receptores:
Actúan como factores de transcripción.
Modifican la expresión génica.
CONVERSIÓN LOCAL
La imagen también muestra que:
Los estrógenos pueden convertirse en otros esteroides activos dentro de la célula.
Esto es típico de las hormonas esteroideas:
👉 se pueden modificar localmente según el tejido.
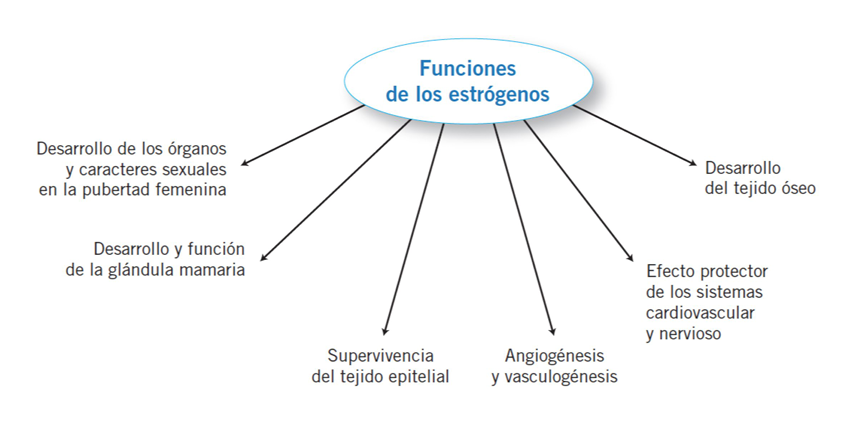
Acciones de los estrógenos:
Acciones proliferativas, tróficas y antiapoptóticas de las células epiteliales.
Reproductor: desarrollo estructuras reproductoras y mama durante la pubertad.
Hueso: potencia el crecimiento del hueso (pubertad) e induce el cierre de las placas epifisarias. Promueve el mantenimiento de la masa y densidad óseas
Cardiovascular: protege contra la aterosclerosis (aumenta HDL, disminuye LDL y estimula la reparación del endotelio). Activa la angiogénesis e induce vasodilatación.
Sistema nervioso: Tienen acción neuroprotectora y promotora de la supervivencia de neuronas amenazadas por isquemia, tóxicos y agresiones propias de enfermedades neurodegenerativas.
Progesterona
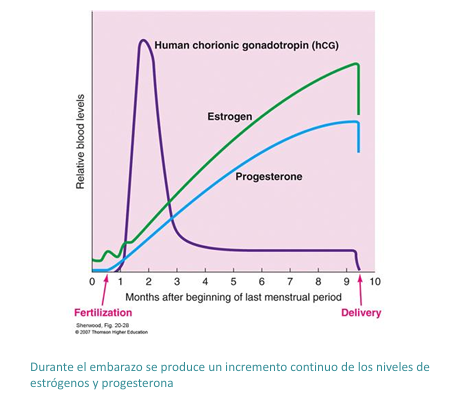
Se produce mayoritariamente en el ovario (cuerpo lúteo), aunque también se producen en el sistema nervioso y glándula suprarrenal (precursor de la aldosterona, el cortisol y los esteroides sexuales).
Órganos diana: sistema reproductor, sistema cardiovascular, sistema nervioso.
Los niveles máximos corresponden a la mitad de la fase lútea (8-10 ng/ml)
Acciones de la progesterona:
Genera laxitud de musculatura lisa, ligamentos y tejido conectivo.
Bloquea la inflamación y la respuesta inmunitaria (contra la placenta). Induce termogénesis.
Útero:
activa la secreción, disminuye la contractilidad e induce la formación del tapón mucoso cervical, así como promueve la secreción en el revestimiento mucoso de las trompas de Falopio
Mama:
formación de los alveolos de la glándula mamaria e inhibición de la lactancia durante el embarazo
Cardiovascular:
acción cardioprotectora.
Sistema nervioso:
facilitan el mecanismo de inhibición sináptica (efecto sedativo, analgésico, anestésico y anticonvulsivo).
Acciones de los estrógenos y progesterona sobre órganos reproductores
Sobre el útero:
ESTRÓGENO
Responsables del crecimiento y activación del útero durante la fase proliferativa.
Los estrógenos inducen angiogénesis y vasculogénesis en el útero (favorecen la formación de nuevos vasos sanguíneos en el endometrio)
Qué provoca la deprivación de estrógenos?
precipita la desintegración vascular en el útero, por falta de factor trófico, lo que contribuye a la menstruación
Efecto proliferativo sobre la capa funcional del endometrio, la cual aumenta notablemente de grosor. Las glándulas también proliferan y se elongan, preparando el tejido para la fase secretora
Los estrógenos aumentan la contractilidad del miometrio
PROGESTERONA
Actúa preparando el útero para una posbible implantación y frenando los efectos proliferativos del estrógeno (efecto antiestrogénico)
La progesterona relaja el miometrio y disminuye su susceptibilidad a la oxitocina, lo que ayuda a mantener el útero estable durante la fase lútea.
Resumen
Estrógenos:
proliferan endometrio
alargan glándulas
aumentan vascularización y contractilidad del útero.
Progesterona:
frena la proliferación estrogénica
estabiliza el endometrio
relaja el miometrio
reduce respuesta a oxitocina.
Estrógenos = crecimiento y activación.
Progesterona = estabilización y preparación para implantación.
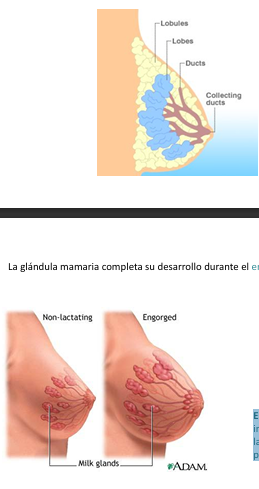
Sobre la glándula mamaria
Los estrógenos inducen el desarrollo de la mama durante la pubertad, mediante la proliferación de células adiposas y la proliferación y expansión de los conductos glandulares
La glándula mamaria completa su desarrollo durante el embarazo.
Estrógenos y progesterona inducen la diferenciación de las estructuras glandulares productoras de leche.
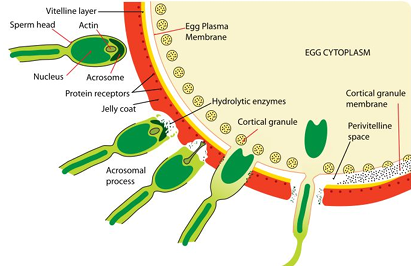
Acciones de la progesterona sobre los gametos
La progesterona es esencial para
la ovulación
Actúa sobre las células de la granulosa del folículo.
Facilita los cambios que permiten la ruptura folicular y la liberación del ovocito.
y la reacción acrosómica del espermatozoide (paso que permite al espermatozoide penetrar las capas del óvulo)
La progesterona:
Activa al espermatozoide cuando se acerca al ovocito.
Induce la reacción acrosómica, que consiste en:
Liberación de enzimas hidrolíticas desde el acrosoma.
Formación del acrosomal process (prolongación que ayuda a atravesar la zona pelúcida).
Exposición de receptores necesarios para fusionarse con la membrana del óvulo.
Sin progesterona, el espermatozoide no puede iniciar la reacción acrosómica y no puede fecundar.
Desarrollo Función Reproductora Masculina
PERÍODO FETAL
Formación del testículo
Gónada bipotencial → testículo embrionario
En un embrión XY, el gen SRY activa la diferenciación de la gónada hacia testículo
Dentro del testículo embrionario se forman dos tipos celulares:
Células de Sertoli
Se diferencian primero
Producen MIF/MIS (hormona inhibidora de Müller)
Esta hormona induce apoptosis del conducto de Müller, evitando que se formen:
oviductos
útero
vagina superior
Células de Leydig
Se diferencian después
Son estimuladas por hCG de la placenta (no por LH fetal)
La hCG induce la producción de testosterona fetal
HORMONAS FETALES Y DIFERENCIACIÓN SEXUAL
Durante el segundo trimestre, la testosterona fetal está alta
Luego desciende y al nacer es mínima
Testosterona
Responsable de la diferenciación de los genitales internos masculinos (epidídimo, conducto deferente y vesículas seminales)
→ derivan del conducto de Wolff
DHT
Responsable de la diferenciación de los genitales externos masculinos (pene, escroto, próstata)
Es más potente que la testosterona
MIS (Sertoli)
Destruye el conducto de Müller, evitando la vía femenina
Imagen:
Muestra XY + SRY → testículo
Testículo produce T, DHT, MIS
T → genitales internos masculinos
DHT → genitales externos masculinos
MIS → elimina genitales internos femeninos
Hormonas masculinas → cerebro masculino
En la vida adulta → T y DHT → caracteres sexuales secundarios
Texto añade los detalles fetales:
hCG estimula a Leydig (no LH fetal).
Testosterona fetal alta en 2º trimestre.
Sertoli y Leydig se diferencian durante la formación del testículo.
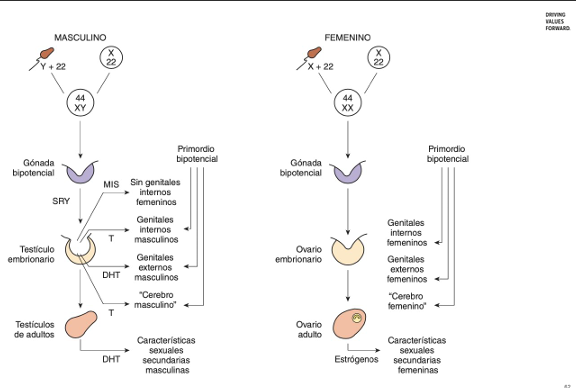
Cómo se desencadena la pubertad?
Es una decisión hipotalámica
El cuerpo ya tiene gónadas funcionales desde la vida fetal, pero no entran en actividad hasta que el hipotálamo decide “encender” el eje reproductor.
Origen embrionario del sistema reproductor central
Durante el desarrollo prenatal:
Las neuronas productoras de GnRH se originan en el epitelio olfatorio.
Migran hasta el hipotálamo, donde quedarán “dormidas” durante toda la infancia.
👉 Esto explica por qué alteraciones en la migración pueden causar hipogonadismo hipogonadotropo (como en el síndrome de Kallmann).
El hipotálamo permanece inhibido durante la infancia
Aunque las gonadas podrían responder, el hipotálamo no libera GnRH de forma pulsátil, así que:
No hay FSH/LH significativas
No hay esteroides sexuales
No hay caracteres sexuales secundarios
👉 La infancia es un período de silencio gonadal.
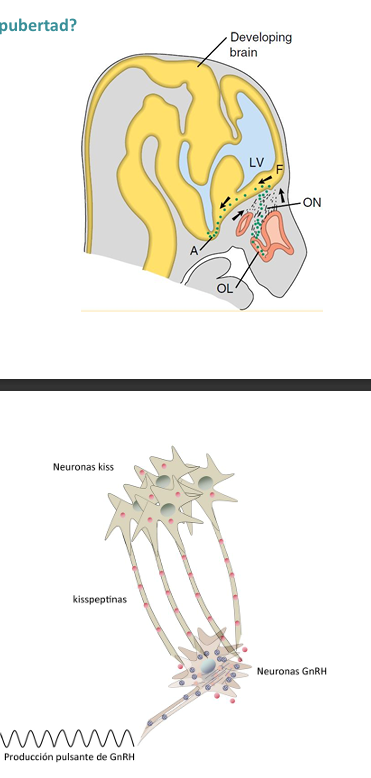
Qué cambia en la pubertad?
→ se activan las neuronas KISS (neuronas kisspeptina)
Reciben señales metabólicas (leptina, insulina)
Reciben señales ambientales (nutrición, estrés, estado energético)
Integran toda esta información
Y cuando el cuerpo está preparado… activan a las neuronas GnRH
Las kisspeptinas son el interruptor maestro de la pubertad.
Inicio de la secreción pulsátil de GnRH
Cuando las neuronas KISS activan a las neuronas GnRH:
La GnRH comienza a liberarse en pulsos.
Esto estimula a la hipófisis a liberar FSH y LH.
Las gonadas (ovarios o testículos) empiezan a producir estrógenos / testosterona
Aparecen los caracteres sexuales secundarios.
La pubertad empieza cuando aparece la secreción pulsátil de GnRH.
En humanos, los factores desencadenantes no están bien establecidos.
La insulina y la leptina podrían ser dos hormonas promotoras de la pubertad
Durante el
Factores que favorecen o retrasan la pubertad
Factores que favorecen:
Leptina (indica suficiente grasa corporal)
Insulina (indica disponibilidad energética)
Buen estado nutricional
Factores que retrasan:
Adiposidad baja
Desnutrición
Ejercicio extremo
Estrés crónico
👉 Si el cuerpo “cree” que no hay energía suficiente, bloquea la pubertad.
Cambios propios de la pubertad:
Con la pubertad se establece un patrón de producción de hormonas sexuales controlado por el eje hipotálamo-hipofisario responsable de las características propias de cada sexo.
Antes de la pubertad, el desarrollo esquelético, muscular y adiposo es muy similar en ambos sexos
Con la pubertad se produce una variación de las proporciones de masa de estos tejidos (masculino: femenino):
Hueso 5:3
Músculo 2:1
Tejido adiposo 1:2
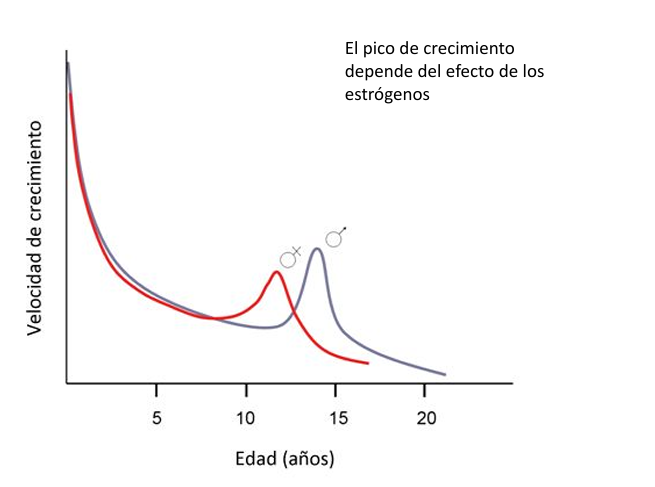
Pico de crecimiento
La velocidad de crecimiento es mínima antes de la pubertad.
Con la pubertad el crecimiento experimenta una aceleración (pico de crecimiento).
El pico de crecimiento depende de los estrógenos en los dos sexos.
El crecimiento puberal dura entre 3 y 6 años.
La detención del crecimiento depende del efecto de los estrógenos sobre la osificación de las epífisis.
Los estrógenos actúan sinérgicamente con la hormona del crecimiento.
En caso de hipogonadismo, el crecimiento es normal, pero no hay pico de crecimiento
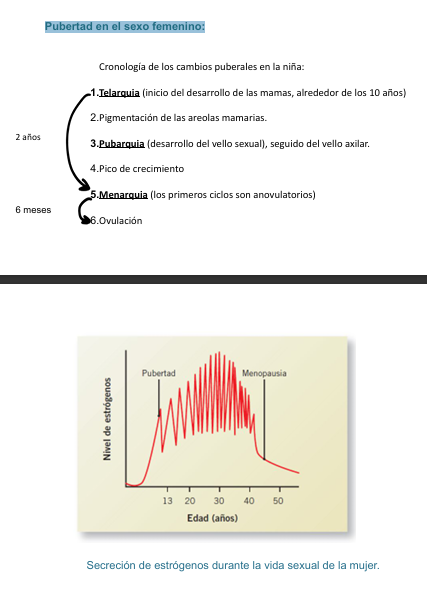
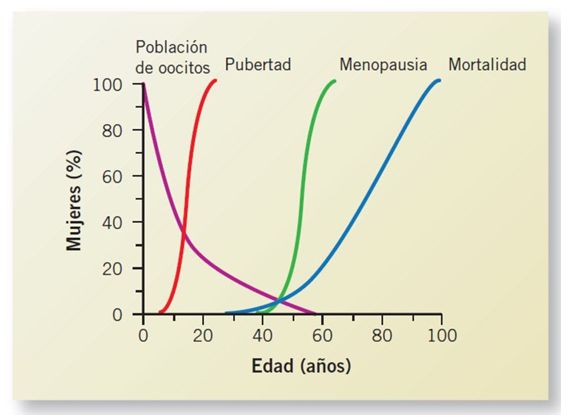
Pubertad en el sexo femenino
La pubertad femenina sigue un orden bastante fijo. No es aleatorio. El cuerpo activa el eje hipotálamo‑hipófisis‑ovario y los cambios aparecen en secuencia.
Telarquia (≈10 años)
Es el primer signo de pubertad en la niña.
Comienza el desarrollo mamario.
Aumenta el tejido glandular y adiposo.
Marca el inicio del proceso puberal.
Pigmentación de las areolas
Después de que empieza la telarquia:
Las areolas se oscurecen.
Aumentan ligeramente de tamaño.
Es un signo de progresión del desarrollo mamario.
Pubarquia
Aparece el vello púbico, seguido del vello axilar.
Esto ocurre por aumento de andrógenos suprarrenales (adrenarquia), no por estrógenos.
Pico de crecimiento
La niña entra en su máximo estirón puberal.
Ocurre después de la telarquia.
Ocurre antes de la menarquia.
👉 Es el momento de mayor velocidad de crecimiento.
Menarquia
Es la primera menstruación.
Suele aparecer unos 2 años después de la telarquia.
Los primeros ciclos son anovulatorios (no hay ovulación).
El eje aún está madurando
Ovulación
Aparece meses después de la menarquia.
Aproximadamente 6 meses después.
Marca la maduración completa del eje reproductor.
A partir de aquí, los ciclos empiezan a ser ovulatorios.
Pubertad en el sexo masculino
Crecimiento testicular (11–12 años)
Es el primer signo de pubertad en el niño.
Aumenta el volumen testicular.
Crecen los túbulos seminíferos.
Comienza la producción de testosterona y, más adelante, de espermatozoides.
Este es el equivalente masculino de la telarquia en niñas.
Pubarquia
Aparece el vello púbico, debido a andrógenos suprarrenales y testiculares.
Después aparece el vello axilar.
Crecimiento del pene
Tras el aumento testicular, el pene comienza a crecer en longitud y grosor
Es un signo claro de progresión puberal.
Cambios del escroto
El escroto se pigmenta, se oscurece, se vuelve más fino y rugoso
Los genitales externos alcanzan su configuración adulta hacia los 15 años.
Ginecomastia puberal
Ocurre en hasta el 65% de los chicos.
Es un aumento transitorio del tejido mamario.
Se debe a un desbalance temporal entre estrógenos y andrógenos.
Suele desaparecer en ≈2 años.
👉 Es fisiológica, no patológica.
Cambio de voz (≈13 años)
La laringe crece y las cuerdas vocales se alargan por acción de la testosterona.
La voz se vuelve más grave.
Puede haber “gallos” durante el cambio.
Vello axilar, facial y corporal
Aparece progresivamente: barba, bigote, vello torácico, vello corporal
Este proceso puede continuar hasta los 20 años.
Pico de crecimiento
El estirón puberal masculino ocurre más tarde que en las niñas.
Suele aparecer después del crecimiento genital.
Está impulsado por testosterona y GH.
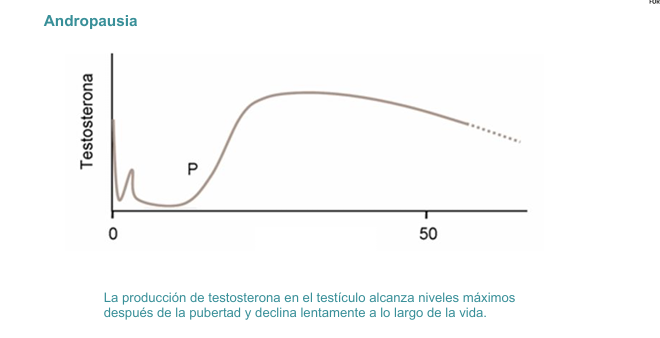
Menopausia y Andropausia
Indices totales de secreción de hormonas gonadótropas a lo largo de la vida sexual de la mujer y el hombre.
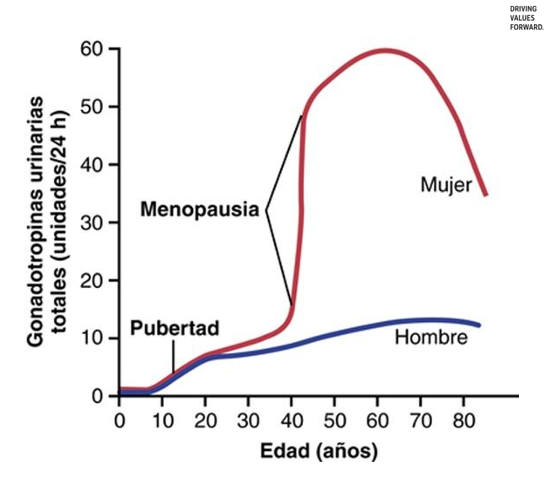
Menopausia
cese permanente de la capacidad fértil de la mujer, alrededor de los 50 años de edad
Se inicia con:
Perimenopausia, un período de 5-10 años en el que se reduce progresivamente la función ovárica y fluctúan los niveles de hormonas circulantes
La mayor parte de los síntomas de la menopausia se atribuyen a la disminución de los estrógenos
Alteraciones vasomotoras (enrojecimiento facial, sudoración súbita, migrañas, sequedad de piel y mucosas), alteraciones del sueño, cambios emocionales.
Aumento del riesgo de enfermedades cardiovasculares, pérdida de masa ósea y alteraciones metabólicas.
Andropausia
Se denomina andropausia a la disminución gradual que ocurre con la edad de la producción de testosterona por parte del testículo
La disminución es lenta y continua y se acentúa a partir de los 50 años.
Los niveles disminuyen a razón de 1-2% al año y se reduce la densidad mineral del hueso y la fuerza muscular.
La espermatogénesis y la fertilidad persisten toda la vida, con cierta disminución a partir de los 70 años