X. Métabolisme des lipides et maladies cardiovasculaires
1/65
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced | Call with Kai |
|---|
No analytics yet
Send a link to your students to track their progress
66 Terms
Composition et transport en lipide corporel?
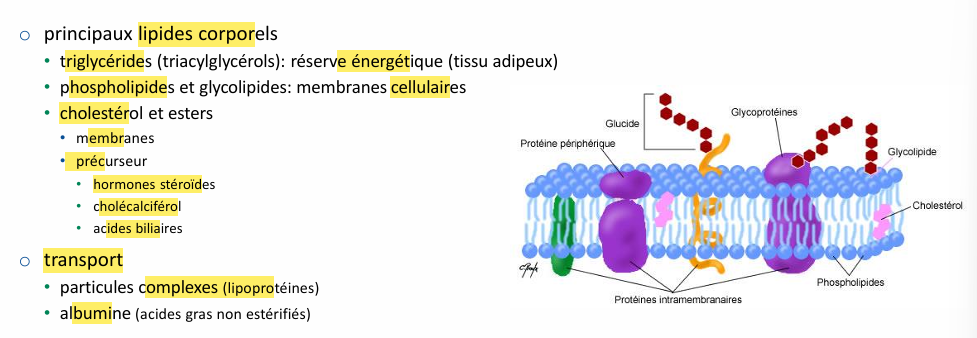
lipoprotéine composition et les diff types
Noyau: apolaire
triglycérides
cholestérol estérifié
Manteau: polaire
phospholipides (stabilisation particule, solubilité, monocouche)
cholestérol non estérifié
apolipoprotéines (protéines intercalées entre lipides)
-Grand nombre de lipoprotéine de petite particule très dense à très grande moins denses
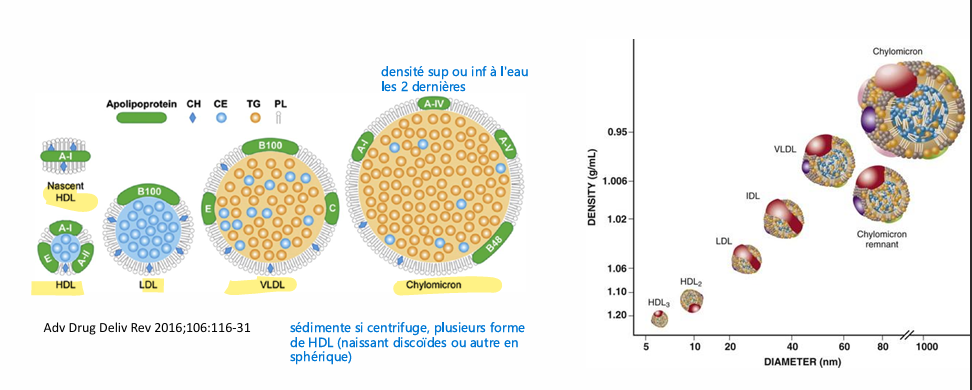
lipoprotéine origines composition
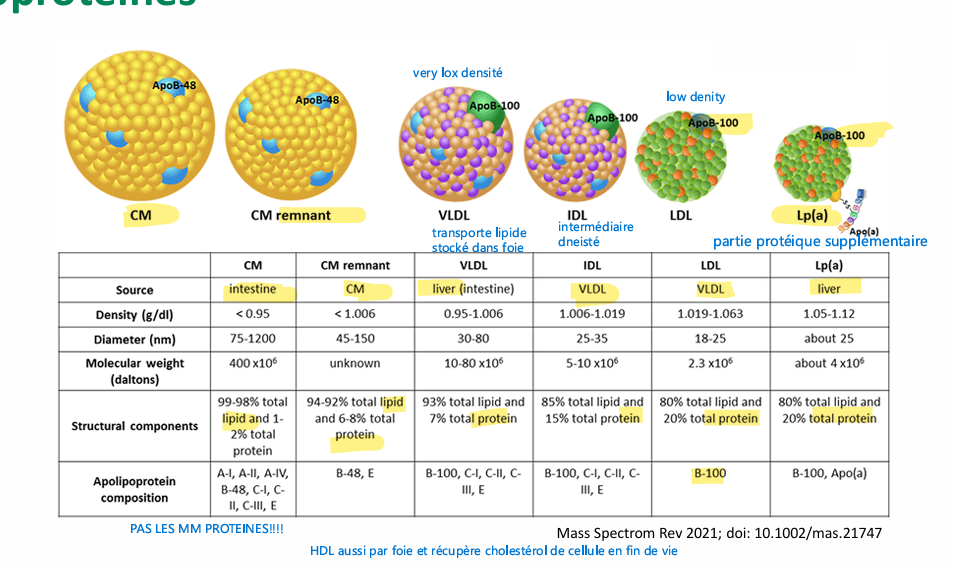
(caractéristiques, compo, vie, etc)
peu athérogène

VLDL rôle et compo
modérément athérogènes

LDL origine, compo, t 1/2?
LDL pas mauvais cholestérols pas juste de dire ça pcq indispensable à la vie, masi faut pas exagéré la quantité, (particulières pénétrante au niveau sous endothéliale, surtout si oxyde ou autre)

HDL, rôle, compo, origine, t1/2?

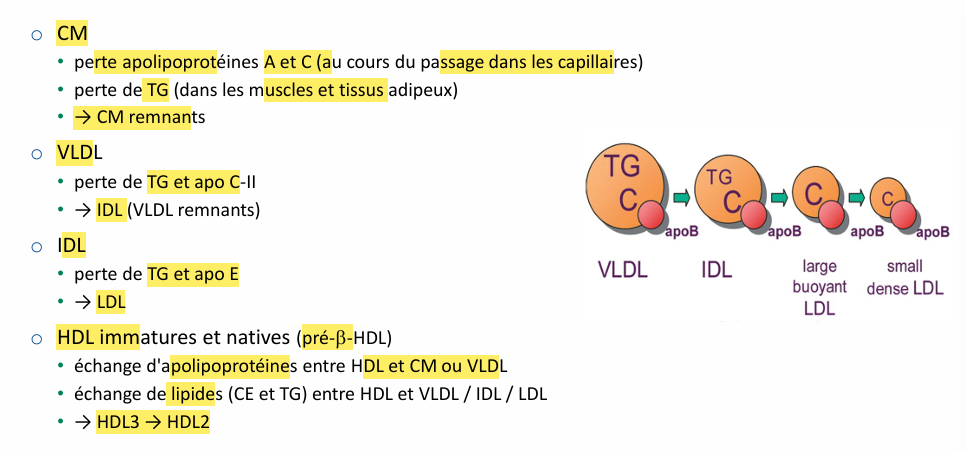
Transformation au niveau des diff lipoprotéine (perte de quoi à chaque fois?)?
Lipoprotéine (a)
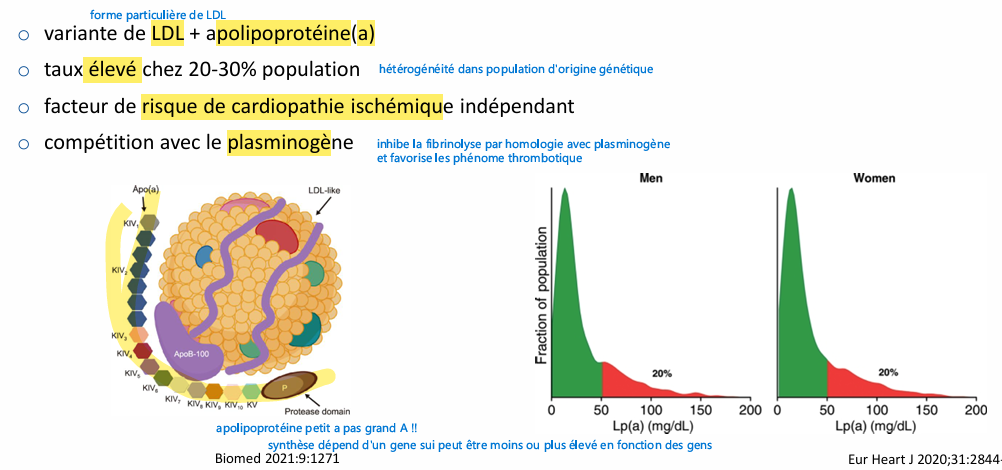
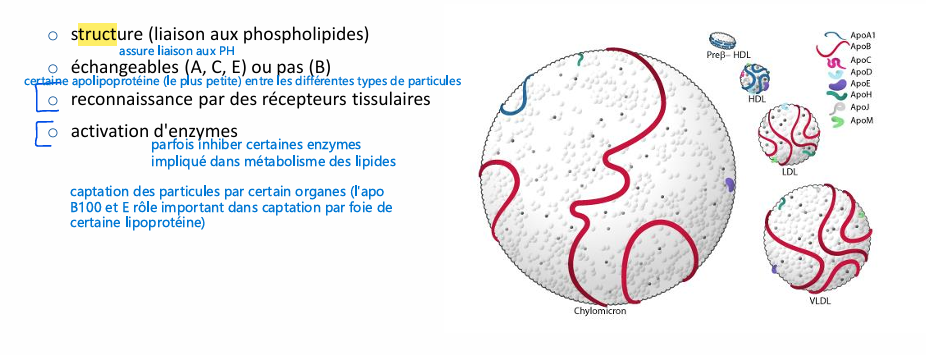
rôle apolipoprotéine?
synthèse souvent foie et intestin
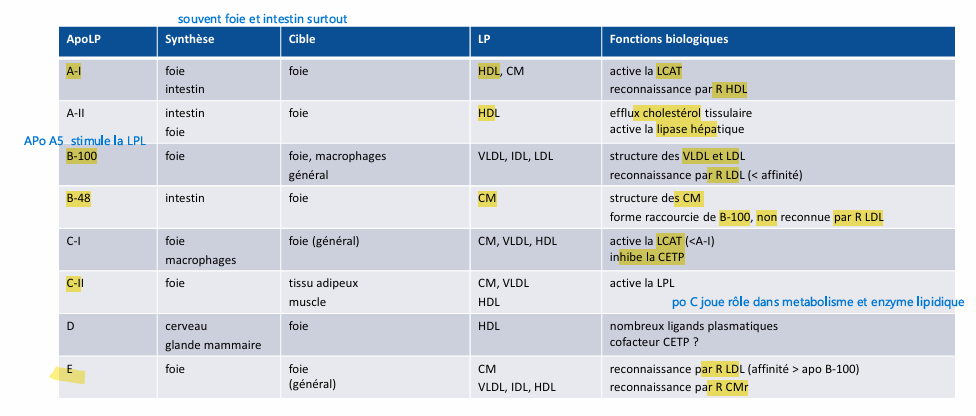
Apolipoprotéines les différentes avec synthèse, cible LP et fonction?
apo caractéristique de HDL
Apo B VLDL IDL et LDL
synthèse souvent foie et intestin
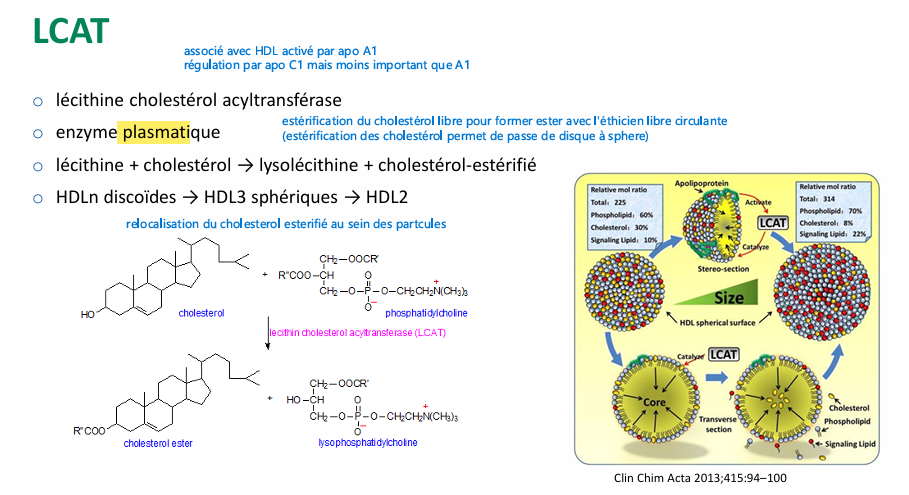
LCAT qu’est ce role?
LPL role, fonctionnement, co facteur?
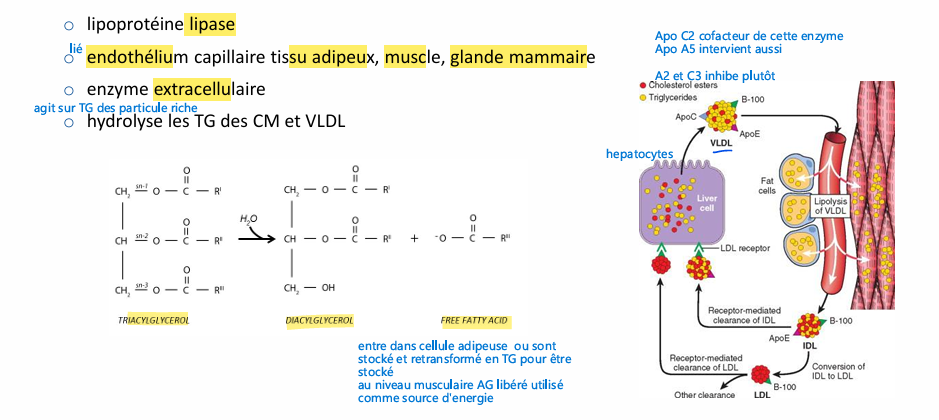
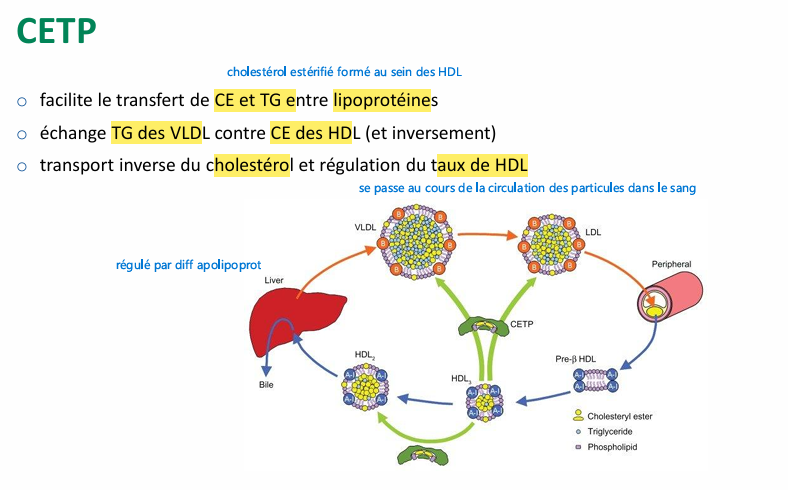
CETP role, fonctionnement, co facteur?
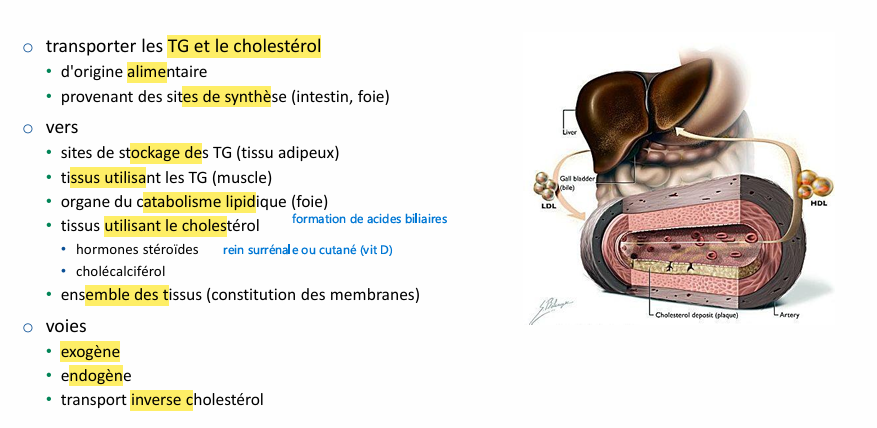
métabolisme lipidique rôle majeurs? et les différentes voies?
Métabolisme des lipoprotéines, résumé des 3 voies?
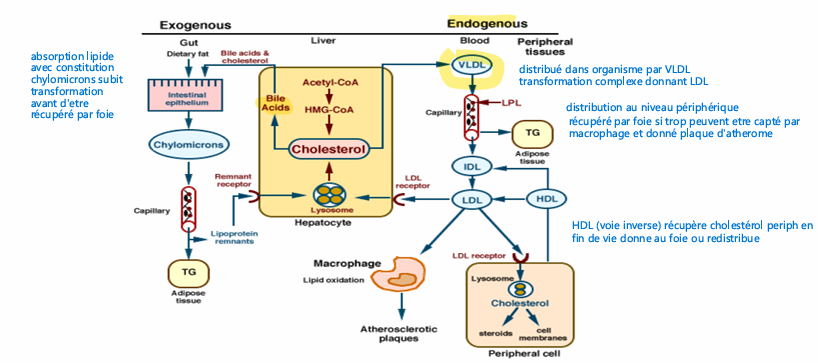
Voie exogène enzyme source des lipides? absorption? transport?
plus contenu alimentaire riche en TG plus chylomicrons de grandes tailles
(pas directe dzsn circulation porte car passerait direct au foie ou metabolisé, donc libéré daans lymphe vers canal thoracique pour permettre de court circuiter le foie et distribuer d’abord à d’autres organes avant de passer au foie)
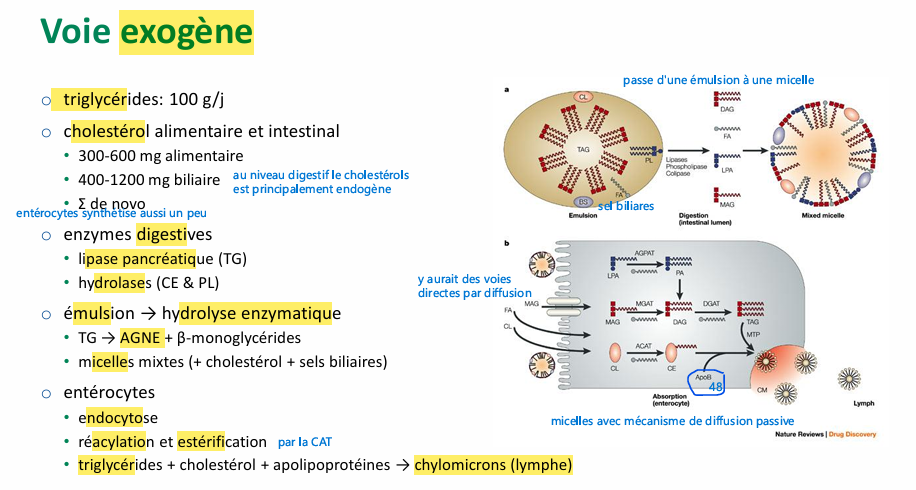
uen fois dans circulation que se passe avec chylomicrons? voie exogene
CM reconu part tissu absorbeles TG par LPL
qd diminue TG destabilisé libere composé capté par HDl comme Apo C2 retourne aux HDL cholesterol PL et apo C2, cholestérol estérifié et donne au chylomycrons
CM remenant mnt moins de prot, + PL et + cholesterol et moins de TG dans ces CMr
et a aussi apo E reconnu par foie par recepteur LRP (pas totalement spécifique) reconaisse (recpeter clasique au LDL capte aussi une parte des CM r)
le cholesterols au niveau du foie va etre soit stoké soit transformé en sels biliaires
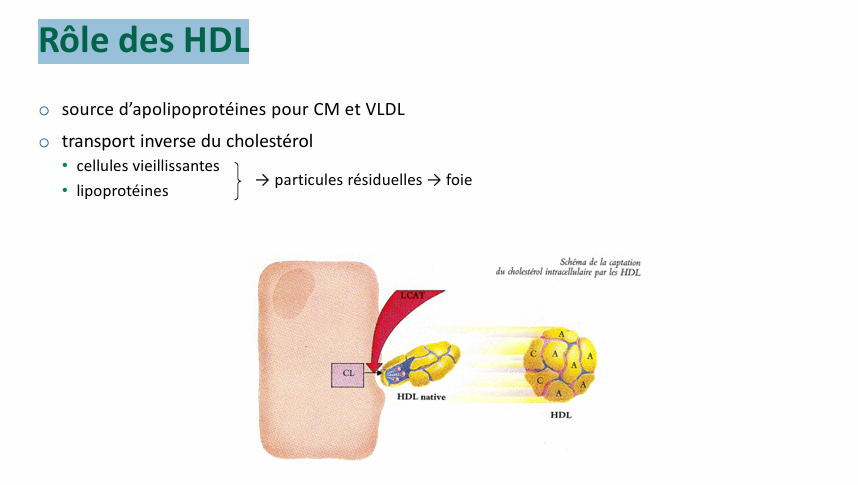
HDL a cholestérols provient donc des CM et des cellules périphérique

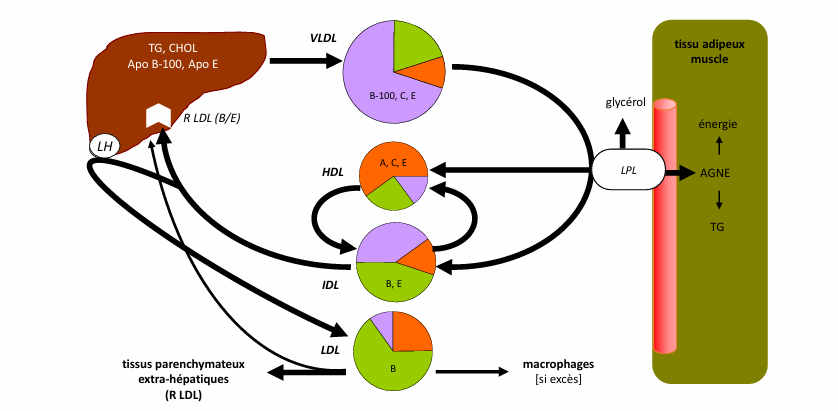
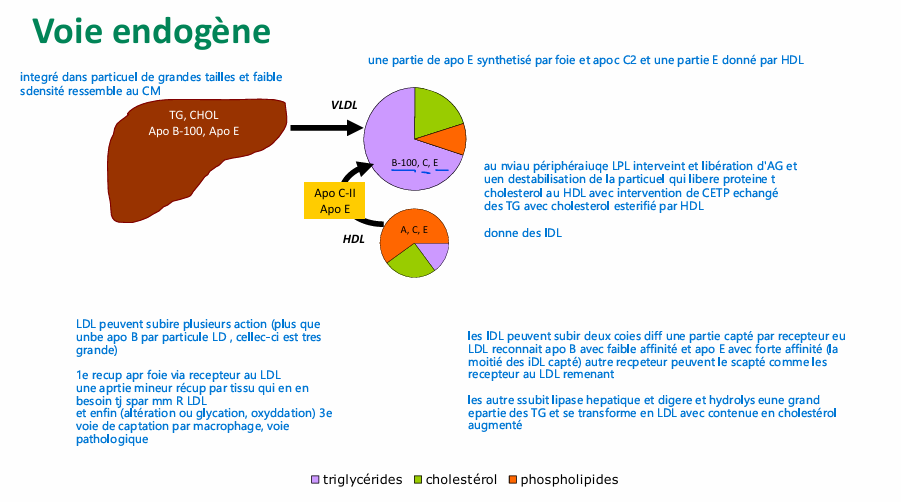
voie endogène explication
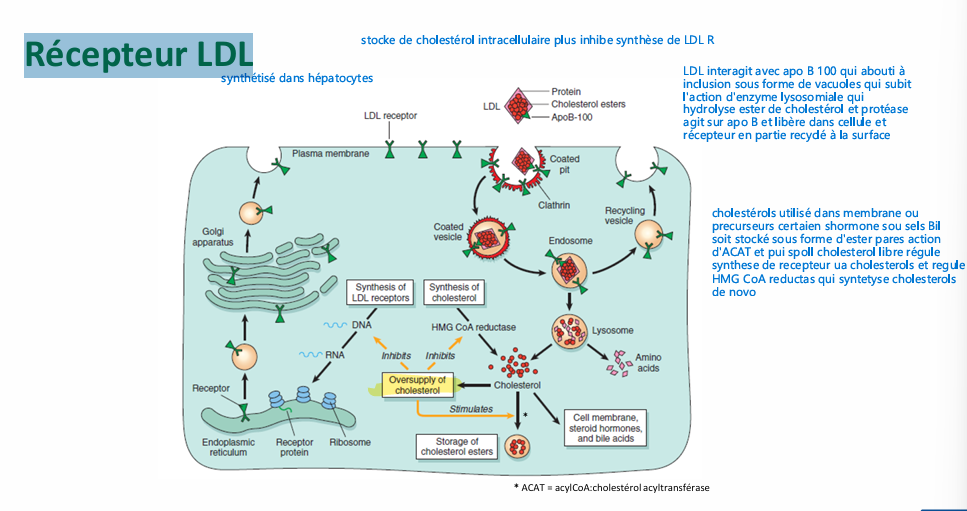
Récepteur LDL comment ets il synthetisé et cmt fonctionne t il? et regulé?
il y aurait certtain recpeteur dif pour VLDL remmenant aps details
R LDL au nviau hepatique et tissu périphérique
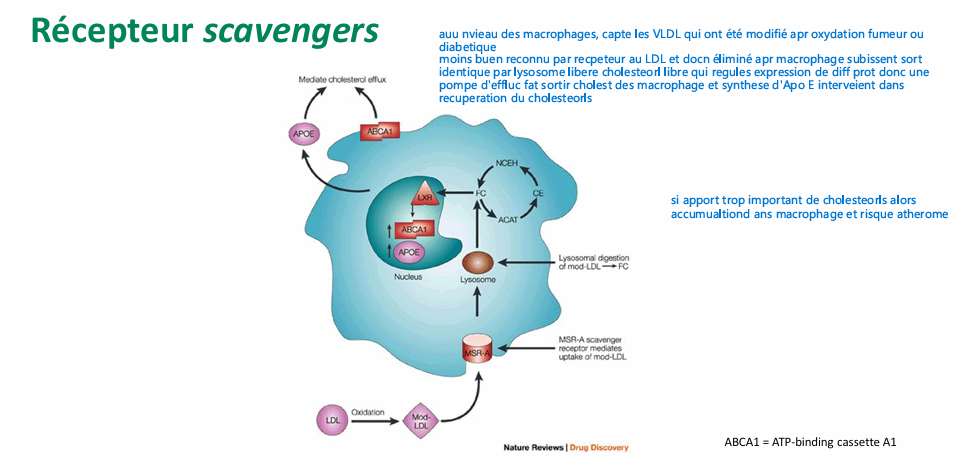
Récepteur scavengers
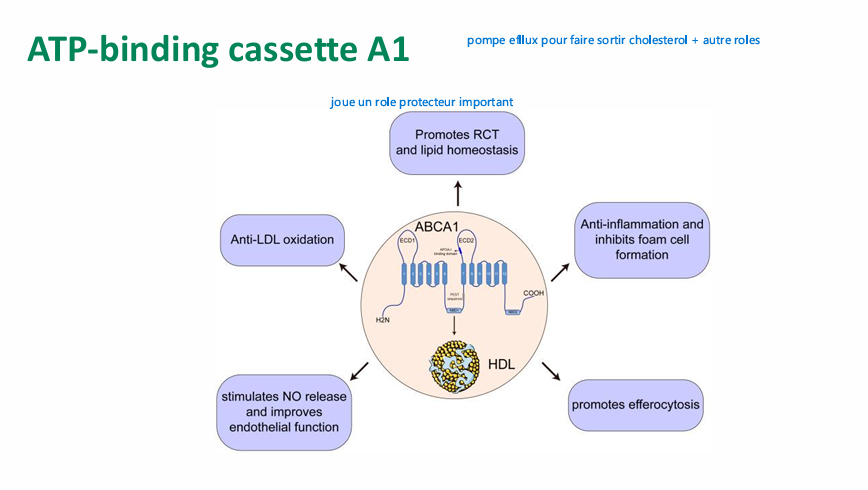
ATP-binding cassette A1
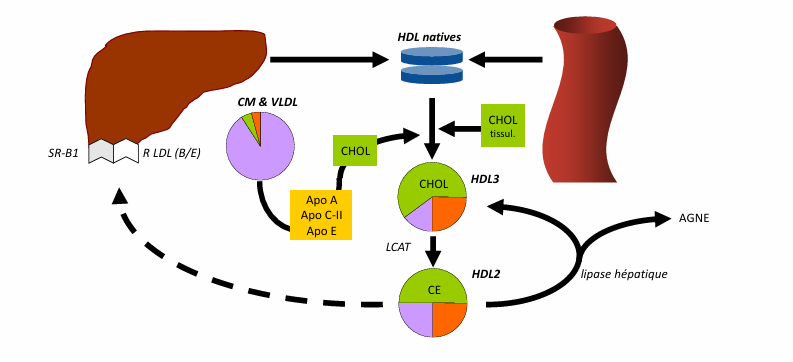
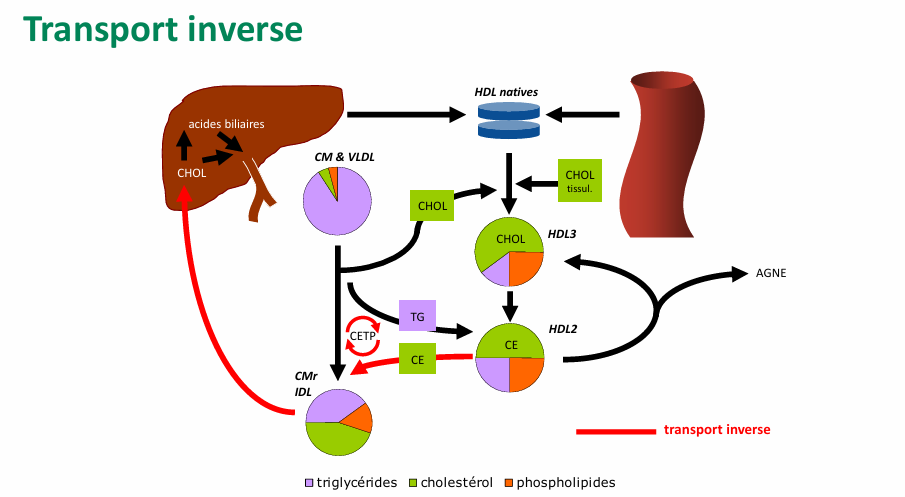
transport inverse
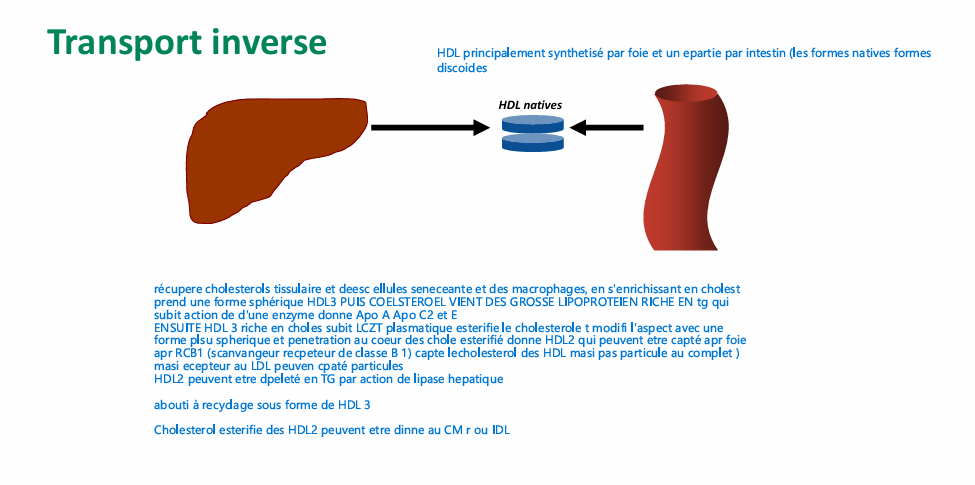
transport inverse recyclage ? CE et TG
Rôle des HDL
Cholestérol synthèse par ? feedback? métabolisme en?

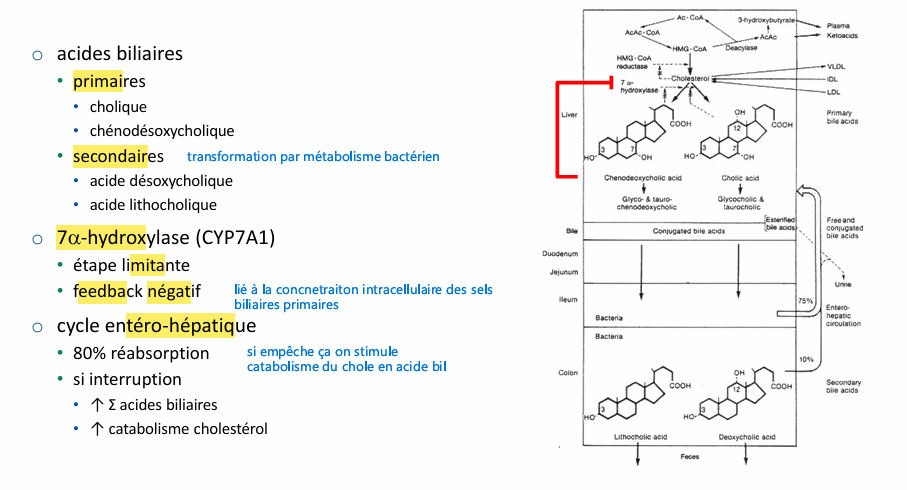
acides biliaires lesquelles? enzymes? cycle entero hépatique?
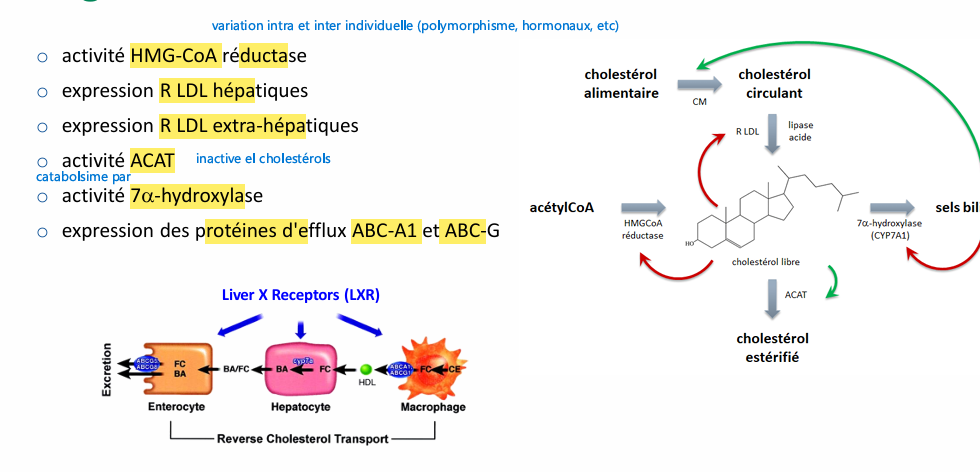
Régulation cholestérolémie par?
Hyperlipidémies / dyslipidémies, type? qu’est ce? prise en charge?

classification des hyperlipidémie?

Hyperlipidémies secondaires causes + fréquentes?
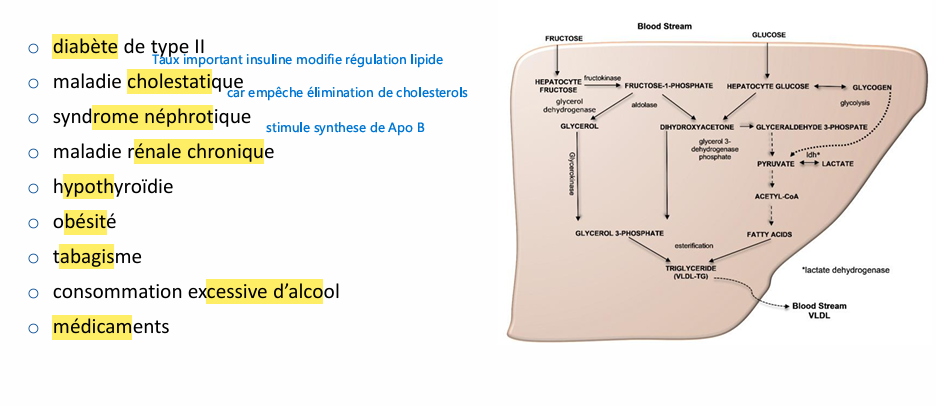
Hyperlipidémies secondaires o diabète de type II physiopathologie?

Hyperlipidémies secondaires, maladie renale chronique?
risque CV SURTOUT AVEC hta

Hyperlipidémies secondaires? hypothyroïdie physiopath?

Hyperlipidémies secondaires medoc?

Hypercholestérolémie commune causes, diagnostic, prise en charge, biochimie?

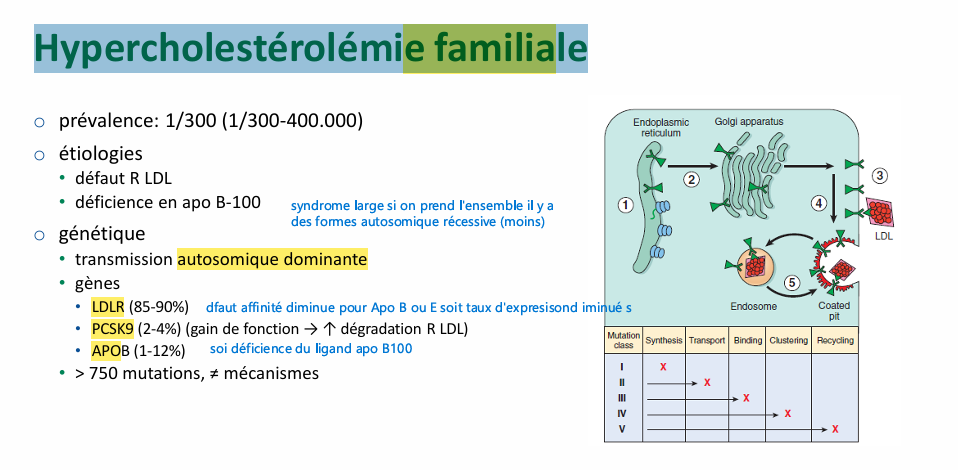
Hypercholestérolémie familialecause type?
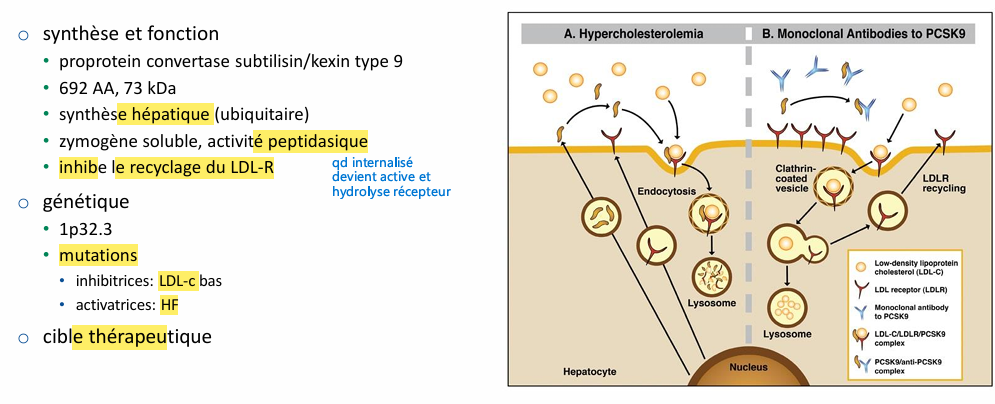
PCSK9
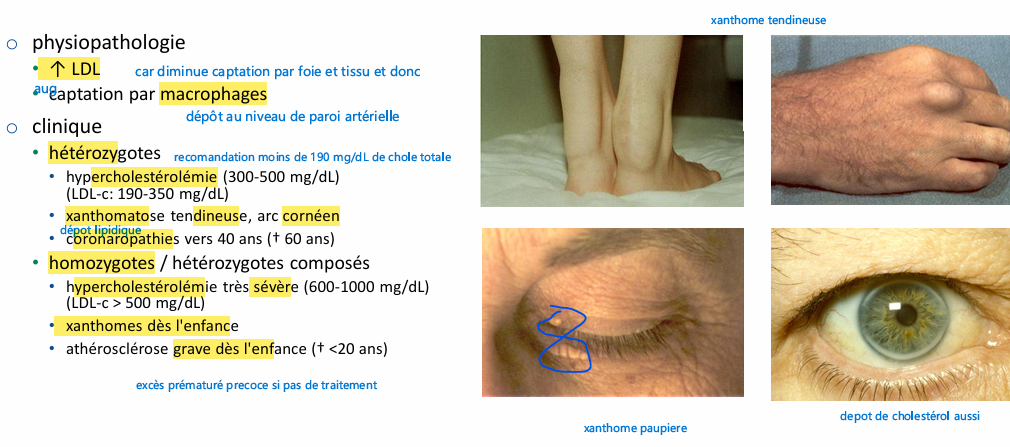
Hypercholestérolémie familiale physiopath en grosse et clinique en fonction de si hetero ou homozygote?
Hyperlipidémie combinée familiale étiologie, physiopathologie er clinique?

Hyperchylomicronémie familiale, étiologie, physiopatho, clinique?
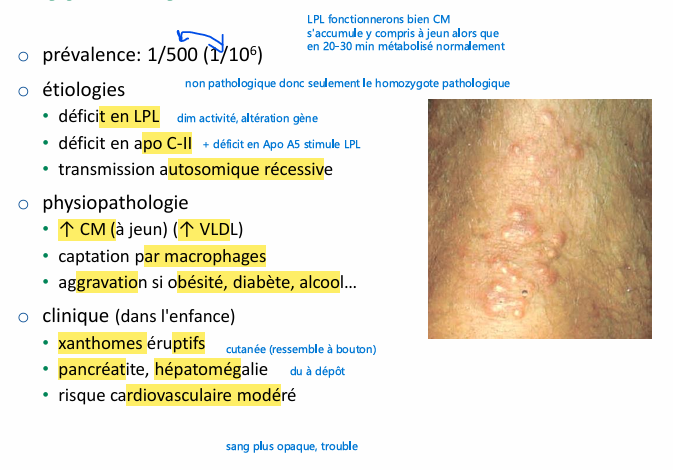
Hypertriglycéridémie familiale étiologie, physiopatho er clinique

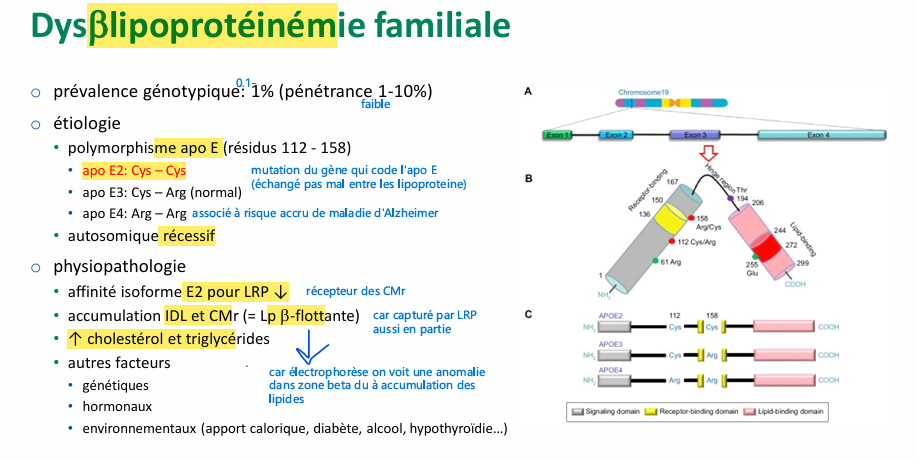
Dys(beta)lipoprotéinémie familiale étiologie et physiopathologie?
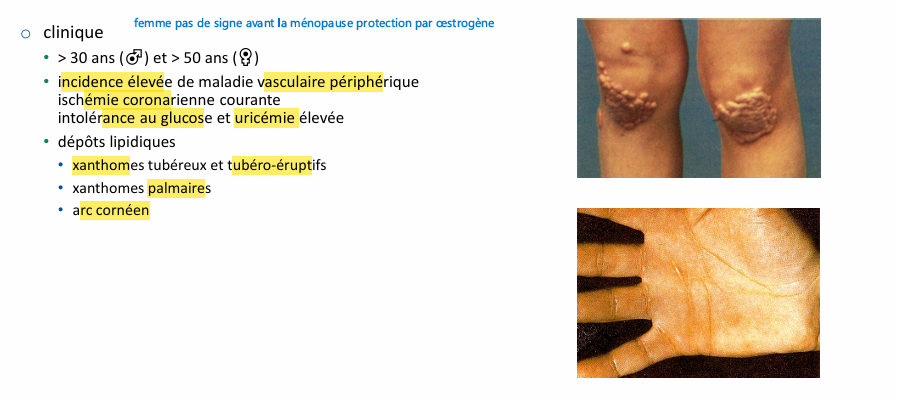
Dys(beta)lipoprotéinémie familiale clinique?
on cherche souvent par analyse génétique
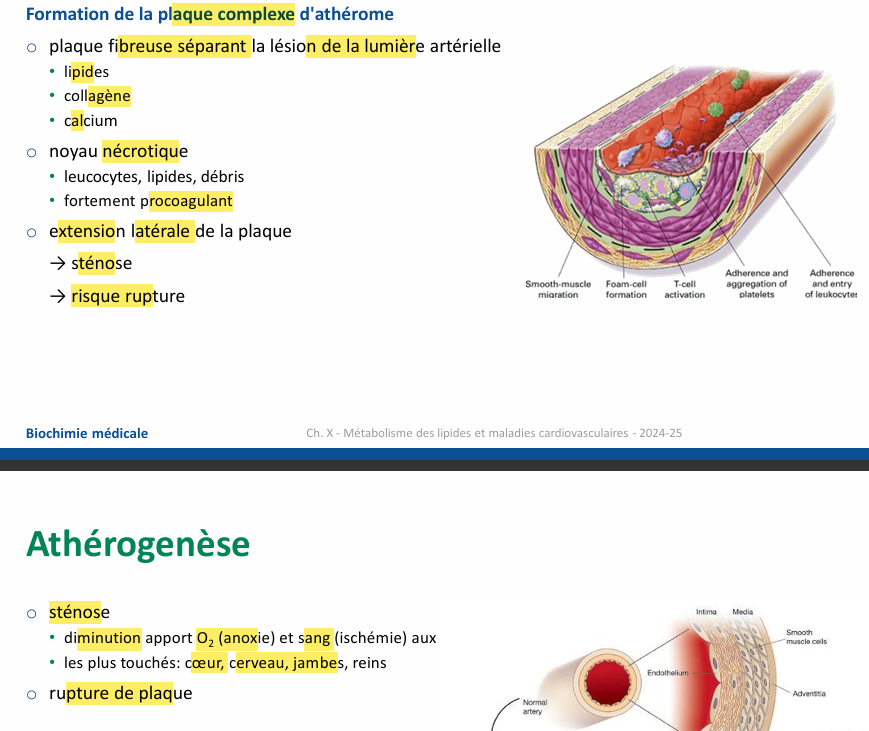
Athérogènese comment ça se passe 2 premières étapes ?
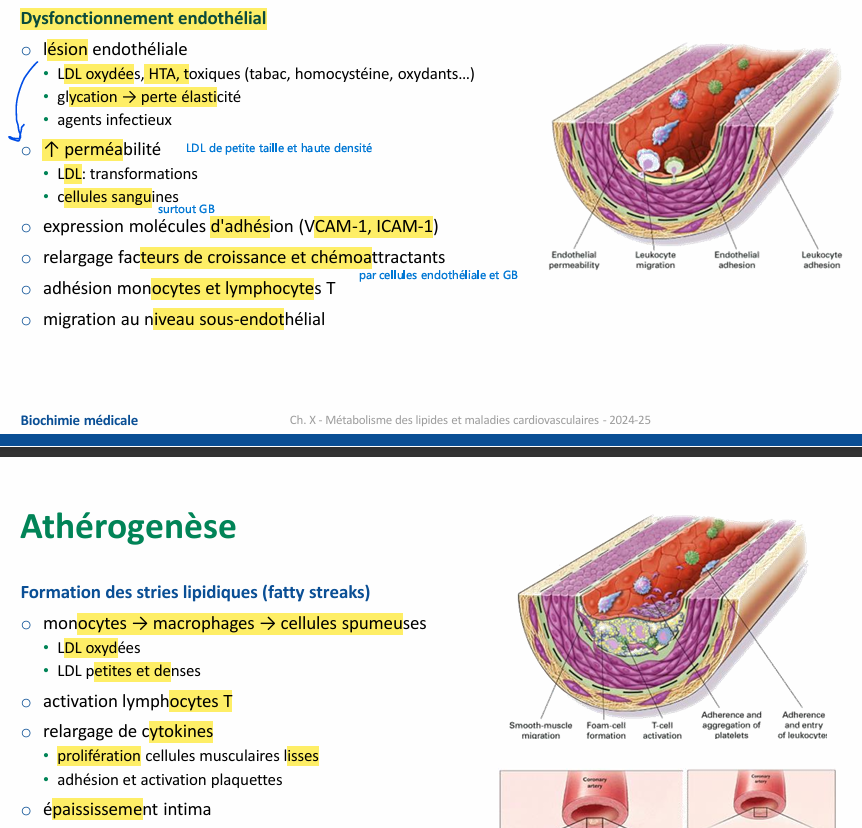
Athérogènese comment ça se passe dernière étape
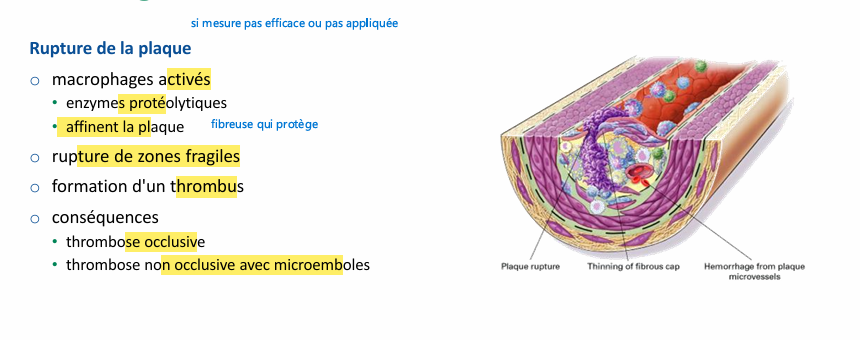
rupture de plaque peut donner occlusion d’autres petit vaisseaux
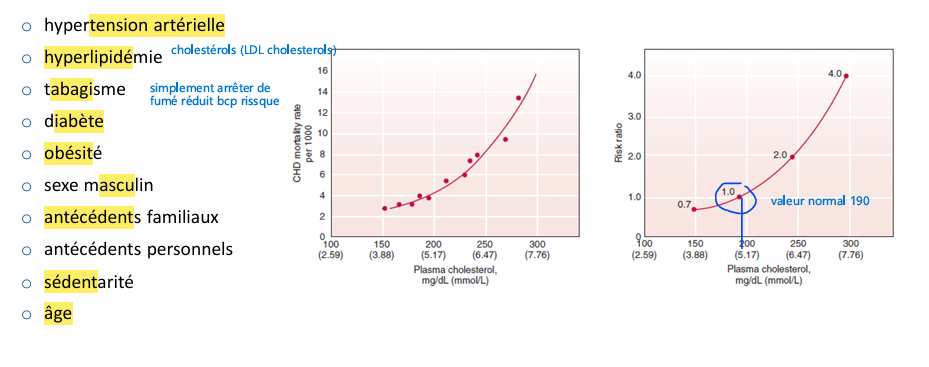
Facteurs de risque cardiovasculaire quelques exemples?
possible addition des facteurs
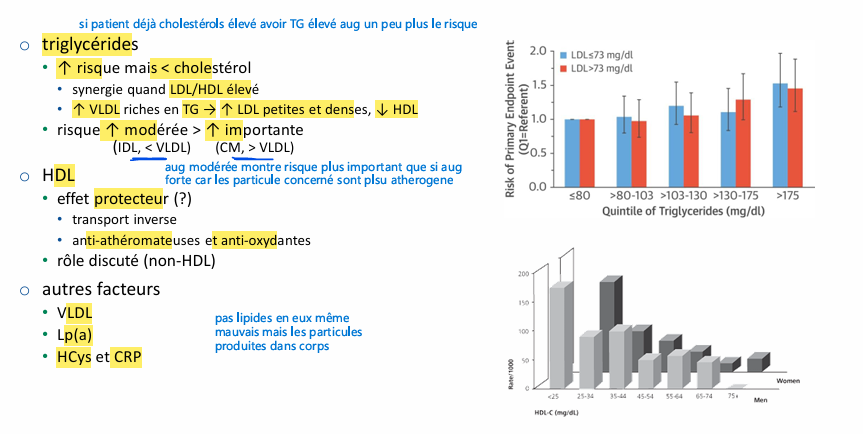
Risque athérogène LDL/ rémnants/ apo B100?

Risque athérogène TG/HDL/ autres?
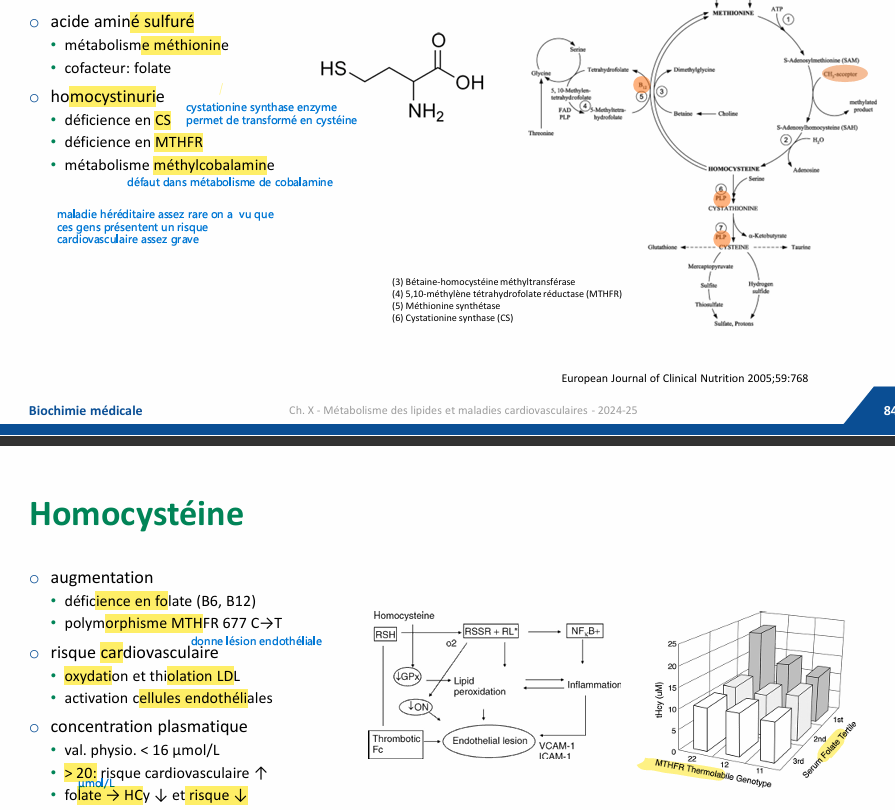
Homocystéine role dans athérosclérose
qu’est ce ? maladie héréditaire? risque? Valeur? comment réduire?
Inflammation et CRP role dans athérosclérose
Role? dose? diagnostic cmt?

Classification de Fredrickson qu’est ce?

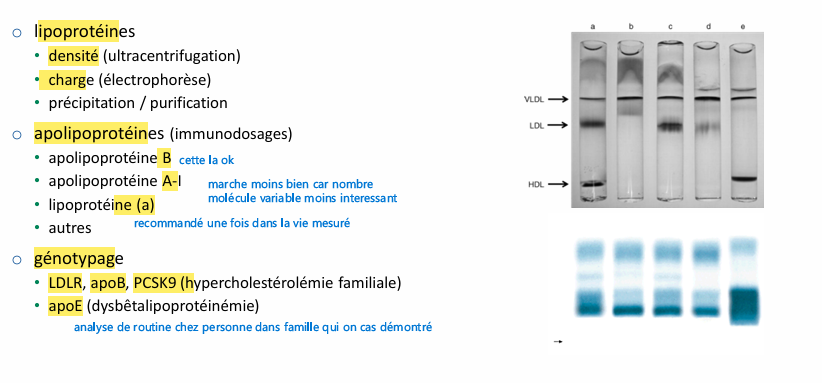
Analyses classiques et formules?

Analyses spécialisées lesquelles?
Approche individualisée en 2 temps?
o patients sans risque connu (♂ > 40 ans et ♀ > 50 ans)
o patients avec un facteur de RCV majeur (héréditaire, HTA, comorbidité comme IRC OU CANCER, dyslipidémie, tabac)

Evaluation du risque calcul de score?

Athérogenèse Rupture de la plaque?
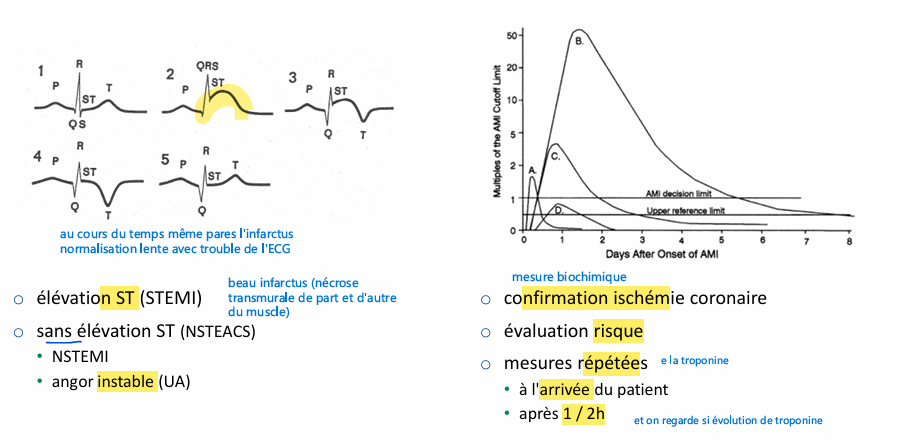
Syndromes coronariens aigus
causes, physiopath (diff étapes)?

Syndromes coronariens aigus
diagnostic
marqueurs :
troponine (le plus important)
myoglobine
enzyme: CK (LDH + AST)
(si dosage troponine negatif onr efait 2h plus tard si tjs négatif alors on exclu risque myocardique si + élevé alors on contact cardiologue on appelle cardiologue)
Si deja élevé à première prise on appelle cardiologue
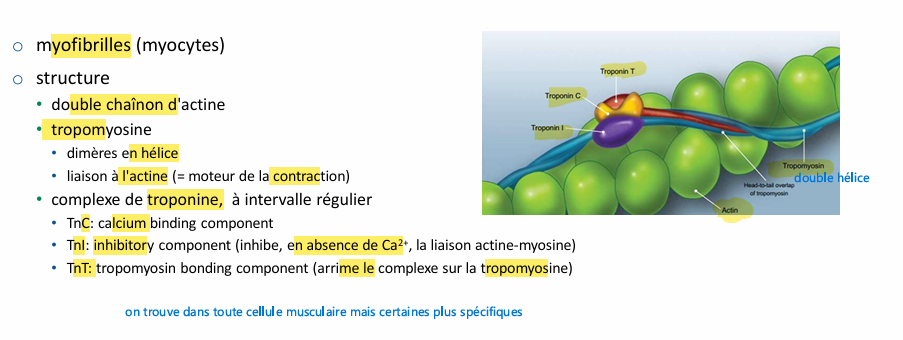
Troponines structure de la fibre musculaire?
on en trouve sous forme libre les troponine dans cellule cardiaque donc lorsque cellule musculaire se nécrose le pool libre est relargué rapidement
troponine isoforme? interprétation de élévation? et quand élévation?
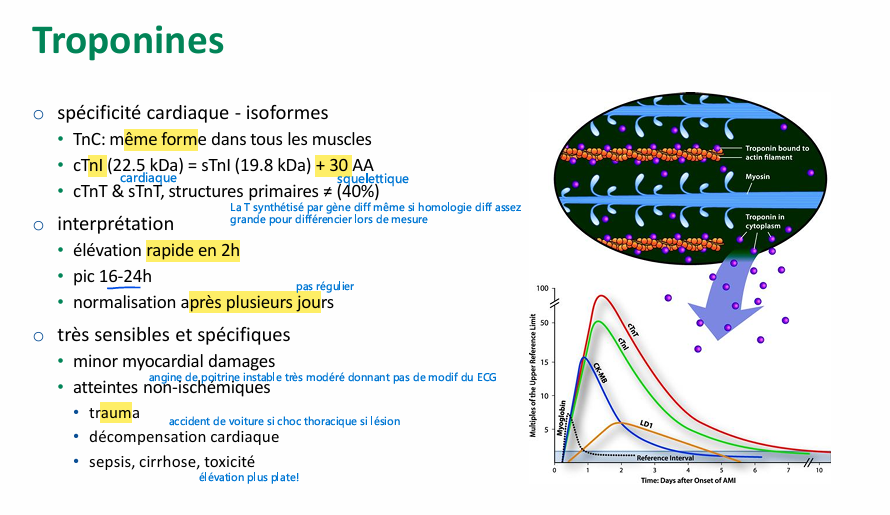
myoglobine?

Créatine kinase role utilisé pourquoi?

Insuffisance cardiaque qu’est ce et quel marqueur? marqueur spécifique?
