Epidemiologia de campo - Gordis Cap 3
1/54
There's no tags or description
Looks like no tags are added yet.
Name | Mastery | Learn | Test | Matching | Spaced | Call with Kai |
|---|
No analytics yet
Send a link to your students to track their progress
55 Terms
Vigilancia epidemiológica definición
Recogida sistemática continua, el análisis y la interpretación de datos sanitarios esenciales para la planificación, implementación y evaluación de prácticas de salud pública estrechamente integradas con la difusión oportuna de estos datos a quien necesite conocerlo (autoridades politicas)
La vigilancia puede servir para
Estudiar los cambios en la frecuencia de la enfermedad
Para evaluar los cambios en los niveles de los factores de riesgo de enfermedades específicas
Datos sobre morbilidad y mortalidad
Para controlar el grado de cobertura de las campañas de vacunación y protección de una población
Para estudiar la prevalencia de microorganismos resistentes a fármacos
Para valorar cambios en los niveles de factores de riesgo ambientales de la enfermedad
Desarrollo de politicas de prevencion y control de enfermedades
Caso de vigilancia: Definición
El conjunto de criterios uniformes utilizados para definir una enfermedad para la salud pública», que tiene la intención de ayudar a los funcionarios de salud pública a registrar y notificar casos
*Esto es diferente de la definición clínica empleada por los médicos para realizar un diagnóstico clínico para iniciar el tratamiento y satisfacer las necesidades individuales de los pacientes.
Vigilancia pasiva
Hace referencia a la vigilancia en la que se utilizan los datos disponibles sobre enfermedades comunicables o en los que la comunicación de enfermedades es obligatoria o solicitada por el gobierno o las autoridades sanitarias locales, estando encargado de la comunicación el proveedor de asistencia sanitaria o el responsable de salud del distrito.
-a menudo se hacen cargo de esta misión sin fondos o recursos adicionales.
Ejemplos de enfermedades notificables incluyen infecciones de transmisión sexual comunes (sífilis, gonorrea, virus de inmunodeficiencia humana/síndrome de inmunodeficiencia adquirida [VIH/SIDA])
La declaración pasiva permite:
Realizar comparaciones internacionales que pueden identificar regiones que necesitan ayuda urgente, confirmar nuevos casos y proporcionar intervenciones apropiadas para el control y el tratamiento.
Vigilancia activa
Hace referencia a un sistema en el que se contrata personal específicamente para que se encargue del proyecto del programa de vigilancia.
Puede consistir en realizar entrevistas a médicos y pacientes, revisar historiales médicos y, en los países en vías de desarrollo y en las áreas rurales, inspeccionar pueblos y ciudades para detectar casos bien periódicamente, de modo rutinario o una vez se haya comunicado un caso índice.
V o F: La comunicación suele ser más exacta cuando la vigilancia es activa que cuando es pasiva.
Verdadero, ya que la vigilancia activa es llevada a cabo por personal que ha sido contratado y formado específicamente para desempeñar esa misión.
La ocurrencia de la enfermedad puede medirse utilizando:
Tasas: Nos dicen la rapidez con la que una enfermedad se esta produciendo en una poblacion
Proporciones: Nos informan sobre la fraccion de la población que esta afectada
Qué se entiende por historia natural de la enfermedad en el individuo?
La enfermedad se inicia en un individuo sano con un comienzo biológico, generalmente imperceptible. Posteriormente, aparecen los síntomas, lo que motiva la búsqueda de atención médica. Dependiendo de la gravedad, puede requerirse hospitalización con fines diagnósticos o terapéuticos. En algún punto se establece el diagnóstico y se inicia el tratamiento, tras lo cual el proceso puede evolucionar hacia distintos desenlaces: curación, control de la enfermedad, discapacidad o muerte. Este conjunto de etapas constituye la historia natural de la enfermedad.
Progresión de la enfermedad en la población
En el ámbito poblacional, la enfermedad se representa mediante niveles progresivos dentro de la población total. A medida que los individuos enferman, se desplazan desde el grupo general hacia subgrupos más pequeños: personas enfermas, personas que buscan atención médica y personas hospitalizadas. Este desplazamiento refleja un aumento en la gravedad del proceso. La mortalidad puede ocurrir en todos los niveles, aunque su frecuencia es mayor en los grupos con enfermedad más severa, como los hospitalizados.
Fuentes de datos sobre la enfermedad
Las fuentes de información varían según la etapa del proceso:
Historias clínicas y registros hospitalarios: útiles durante la hospitalización.
Registros de atención primaria: relevantes cuando no hay hospitalización.
Entrevistas o cuestionarios: permiten obtener información previa a la atención médica.
Familiares o informantes cercanos: cuando el paciente no puede aportar datos.
Registros de aseguradoras: pueden complementar la información disponible.
La fuente utilizada para identificar los casos condiciona las tasas calculadas, ya que no todas captan los mismos segmentos de la población enferma.
Tasa de incidencia
Es el número de casos nuevos de una enfermedad que ocurren en una población con riesgo durante un periodo de tiempo específico.
¿Cuál es la fórmula general de la tasa de incidencia?
Casos nuevos de la enfermedad / Población en riesgo durante el periodo × constante (1.000, 10.000, 100.000, etc.).
¿Por qué se multiplica la tasa de incidencia por 1.000, 100.000 o más?
Para facilitar su interpretación; la constante depende de la frecuencia de la enfermedad.
¿Cuál es el elemento clave que define la tasa de incidencia?
Que solo incluye casos nuevos de la enfermedad.
¿Por qué la tasa de incidencia se considera una medida de riesgo?
Porque mide la probabilidad de que individuos sanos desarrollen la enfermedad en un periodo determinado.
¿En qué tipos de grupos puede calcularse la tasa de incidencia?
Por edad, sexo, ocupación, exposición ambiental o cualquier subgrupo poblacional con riesgo.
¿Qué representa el denominador de la tasa de incidencia?
El número de personas realmente susceptibles de desarrollar la enfermedad.
Ejemplo clásico de exclusión del denominador en incidencia: En cáncer uterino, se excluyen varones y mujeres con histerectomía.
¿Qué papel juega el tiempo en la tasa de incidencia?
Define el periodo durante el cual se observan los casos nuevos.
¿Qué dos tipos de denominadores pueden usarse en incidencia?
Personas en riesgo observadas durante un periodo fijo.
Personas-tiempo.
¿Qué es el denominador personas-tiempo? ¿Qué es personas-tiempo?
La suma del tiempo durante el cual cada individuo estuvo en riesgo y bajo observación.
Se utiliza cuando los individuos no son seguidos durante todo el periodo de estudio.
Se expresa en: En personas-año (pa) o personas-mes.
¿Qué significa “personas con riesgo observadas durante un periodo definido”?
Que todos los individuos del denominador han sido seguidos completamente durante el periodo de tiempo especificado y estuvieron en riesgo todo ese tiempo.
¿Qué requisito deben cumplir los individuos incluidos en este denominador?
Haber sido observados durante todo el periodo y tener riesgo de presentar el desenlace.
¿Cómo se denomina la incidencia cuando todos los individuos son seguidos durante todo el periodo?
Incidencia acumulada o proporción de incidencia acumulada.
¿Qué tipo de medida es la incidencia acumulada?
Una medida de riesgo.
¿Por qué a veces no es posible seguir a todos los individuos durante todo el periodo?
Por pérdida de seguimiento, fallecimiento u otras causas ajenas al evento estudiado.
En ese caso, se utiliza El denominador personas-tiempo.
¿Cómo se denomina la tasa de incidencia basada en personas-tiempo?
Densidad de incidencia.
Diferencia clave entre incidencia acumulada y densidad de incidencia.
Incidencia acumulada: todos seguidos el mismo tiempo.
Densidad de incidencia: tiempos de seguimiento variables.
Identificación de casos nuevos para el cálculo de la incidencia
Cribado basal y seguimiento
El método más utilizado consiste en:
Seleccionar una población definida.
Realizar un cribado inicial (basal) para identificar y excluir los casos prevalentes, es decir, aquellas personas que ya presentan la enfermedad al inicio del estudio.
Seguir durante un periodo determinado (por ejemplo, un año) únicamente a las personas libres de enfermedad al inicio.
Reexaminar al final del periodo para identificar quiénes han desarrollado la enfermedad.
Los individuos que desarrollan la enfermedad durante el seguimiento constituyen casos incidentes, ya que con certeza no estaban enfermos al inicio del periodo. Estos casos conforman el numerador de la tasa de incidencia.
Uso del número absoluto de casos
Aunque la incidencia suele expresarse como una tasa que incluye un denominador, en algunas circunstancias el número absoluto de casos puede ser informativo por sí solo. Esto ocurre cuando:
El tamaño de la población (denominador) se mantiene relativamente estable.
No existen cambios importantes en la estructura poblacional durante el periodo analizado.
Un ejemplo clásico es la evolución temporal del número de casos de tuberculosis en Estados Unidos entre 1982 y 2015. El aumento observado entre 1985 y 1992 se asoció en gran medida a la expansión de la epidemia de VIH, mientras que el descenso sostenido posterior reflejó mejoras en las estrategias de control y tratamiento. En este contexto, el análisis de los números absolutos permitió identificar tendencias relevantes aun sin utilizar tasas.
¿Qué es la tasa de ataque y por qué no es una tasa verdadera?
Se define como el número de personas expuestas a un alimento sospechoso que enfermaron dividido por el número de personas expuestas a dicho alimento.
No es una tasa verdadera porque no incluye explícitamente una unidad de tiempo, aunque se asume un intervalo corto (horas o días) propio de los brotes.
Qué es la prevalencia?
Se define como el número de personas afectadas presentes en la población en un momento específico dividido por el número de personas en la población en dicho momento, es decir, qué proporción de la población presenta la enfermedad en dicho momento.
Fórmula de la prevalencia.
Casos presentes en la población en un momento específico / Población total en ese momento × constante (1.000, 100, etc.).
¿Qué representa el numerador de la prevalencia?
Todas las personas que tienen la enfermedad en el momento del estudio, independientemente de cuándo inició.
¿Qué representa el denominador de la prevalencia?
El total de personas que conforman la población en ese mismo momento.
¿Por qué la prevalencia se compara con una “instantánea”?
Porque muestra quién tiene la enfermedad en un punto del tiempo, sin indicar cuándo apareció.
Diferencia clave entre incidencia y prevalencia.
Incidencia: casos nuevos → mide riesgo.
Prevalencia: casos existentes → no mide riesgo, sino proporción?
¿Por qué la prevalencia no mide riesgo?
Porque incluye personas con distinta duración de la enfermedad y no considera el momento de inicio.
¿Qué es la prevalencia puntual?
La proporción de personas con la enfermedad en un momento específico.
Tienes asma en la actualidad?
¿Qué es la prevalencia de periodo?
La proporción de personas que presentaron la enfermedad en algún momento durante un periodo definido.
¿Ha tenido asma en los últimos [ n ] años?
¿Qué mide la pregunta “¿Ha tenido asma alguna vez?”
Incidencia acumulada.
La prevalencia refleja un equilibrio dinámico entre:
Incidencia (casos nuevos), que aumenta la prevalencia.
Curaciones y muertes, que disminuyen la prevalencia.
Desde el punto de vista poblacional, tanto la curación como la muerte reducen el número de personas enfermas, aunque sus consecuencias individuales sean muy distintas.
Un ejemplo clásico es la diabetes tras la introducción de la insulina: al mejorar la supervivencia sin curar la enfermedad, la prevalencia aumentó, porque más personas vivían más tiempo con la enfermedad. Lo mismo ocurre con intervenciones eficaces como el tratamiento antirretroviral en VIH: menos muertes y mayor detección generan un aumento aparente de la prevalencia, lo cual no indica fracaso, sino éxito terapéutico.
Relación entre la incidencia y la prevalencia — resumen y explicación
Incidencia: mide el riesgo de enfermar, porque solo incluye casos nuevos en un periodo definido.
Prevalencia: mide la carga de enfermedad, ya que incluye casos nuevos y antiguos presentes en un momento dado, sin considerar cuándo iniciaron
En una situación estable (tasas constantes, sin grandes migraciones, y prevalencia no muy alta) se cumple la relación:
Prevalencia = Incidencia × Duración de la enfermedad
Esto implica que la prevalencia puede ser alta por dos razones:
Alta incidencia (muchos casos nuevos).
Larga duración de la enfermedad (supervivencia prolongada).
La prevalencia puede ser alta por dos razones:
Alta incidencia (muchos casos nuevos).
Larga duración de la enfermedad (supervivencia prolongada).
Importancia de la prevalencia
Aunque la prevalencia no mide riesgo, es fundamental para:
Estimar la carga de enfermedad en la comunidad.
Planificar recursos sanitarios (servicios, personal, infraestructura).
Anticipar necesidades futuras del sistema de salud.
Para estudiar causas y factores de riesgo, la medida adecuada sigue siendo la incidencia. Sin embargo, en enfermedades de inicio impreciso, como el asma, la prevalencia resulta especialmente útil para analizar tendencias temporales y distribución geográfica.
En síntesis, la prevalencia es una herramienta clave para la planificación sanitaria, mientras que la incidencia es esencial para comprender la etiología de las enfermedades
Problemas con las medidas de la incidencia y la prevalencia: dificultades del numerador
Uno de los principales problemas al medir la incidencia y la prevalencia radica en el numerador, es decir, en la correcta identificación de las personas que realmente presentan la enfermedad. El primer desafío consiste en definir quién es considerado un caso, ya que no todas las enfermedades son fáciles de diagnosticar
Otro aspecto clave del numerador es cómo se identifican los casos. Estos pueden obtenerse a partir de registros existentes o mediante estudios diseñados específicamente para estimar incidencia o prevalencia. Con frecuencia, la información se recopila a través de entrevistas, una estrategia útil pero sujeta a múltiples fuentes de error (fallos en la memoria, errores del entrevistador)
Problemas con las medidas de la incidencia y la prevalencia: dificultades del denominador
Los denominadores pueden verse afectados por recuentos poblacionales incompletos, especialmente en grupos como minorías étnicas, inmigrantes recientes o varones jóvenes.
Un denominador incorrecto conduce a tasas distorsionadas de incidencia o prevalencia.
La clasificación de la población (p. ej., por grupo étnico) puede variar según el criterio utilizado: idioma, país de origen, herencia o etnia parental.
El uso de definiciones distintas entre estudios dificulta la comparación de resultados.
Es imprescindible que cada estudio defina con claridad su población de referencia.
Para que una tasa sea válida, todas las personas del denominador deben estar en riesgo de presentar el evento del numerador.
Incluir personas que no están en riesgo (p. ej., mujeres con histerectomía en tasas de cáncer cervical) subestima la tasa real.
Al corregir el denominador (excluir a quienes no están en riesgo), la tasa aumenta, aunque la tendencia temporal suele mantenerse similar.
Diferencias entre prevalencia e incidencia
Prevalencia informa sobre la magnitud del problema y es útil para planificar servicios.
Incidencia informa sobre el riesgo y es esencial para estudiar causas.
Distinguir entre tasas, proporciones y distribuciones es fundamental en epidemiología y salud pública
En la primera exploración de 1.000 varones y 1.000 mujeres de 30 a 35 años en Oxford, Massachusetts, se encontró cefalea de tipo migraña en 5 varones y en 10 mujeres. La conclusión de que las mujeres presentan un riesgo de sufrir una migraña dos veces superior al de los varones en este grupo de edad es:
a Correcta.
b Incorrecta, porque se ha empleado una proporción para comparar las tasas en varones y en mujeres.
c Incorrecta, debido al fallo de no reconocer el efecto de la edad en los dos grupos.
d Incorrecta, porque no se aportan datos para realizar una comparación o grupo control.
e Incorrecta, debido a que no se diferencia entre la incidencia y la prevalencia.
e Incorrecta, debido a que no se diferencia entre la incidencia y la prevalencia.
En la exploración descrita se identifican casos existentes de migraña en un momento determinado (5 varones y 10 mujeres). Esto corresponde a una prevalencia, no a una incidencia.
El riesgo solo puede estimarse mediante incidencia (casos nuevos en un periodo de tiempo). Comparar prevalencias y concluir que un grupo tiene “el doble de riesgo” es metodológicamente incorrecto, porque la prevalencia depende no solo del riesgo, sino también de la duración de la enfermedad.
Un estudio sobre prevalencia realizado desde el 1 de enero hasta el 31 de diciembre de 2012 identificó 1.000 casos de esquizofrenia en una ciudad de 2 millones de personas. La tasa de incidencia de esquizofrenia en esta población es de 5/100.000 habitantes/año. ¿Qué porcentaje de los 1.000 casos fueron un nuevo diagnóstico en 2012?

Cuál de las siguientes respuestas es una ventaja de la vigilancia activa?
a Requiere menos personal para el proyecto.
b Es relativamente barata.
c Es más precisa, ya que reduce la carga de realización de informes por parte de las personas que prestan asistencia sanitaria.
d Se basa en diferentes definiciones de la enfermedad para tener en cuenta todos los casos.
e Los sistemas de comunicación pueden organizarse con rapidez.
c Es más precisa, ya que reduce la carga de realización de informes por parte de las personas que prestan asistencia sanitaria.
Cuál sería el efecto sobre las tasas de incidencia específicas por edad del cáncer de útero si las mujeres histerectomizadas fuesen excluidas del denominador de los cálculos (asumiendo que en cada grupo de edad hay algunas mujeres que han sido sometidas a una histerectomía)?
a Las tasas seguirían siendo las mismas.
b Las tasas tenderían a disminuir.
c Las tasas tenderían a aumentar.
d Las tasas aumentarían en los grupos de mujeres de edad más avanzada y disminuirían en los grupos de mujeres más jóvenes.
e No es posible determinar si las tasas aumentarían o disminuirían.
c Las tasas tenderían a aumentar.
Para que una tasa de incidencia sea válida, el denominador debe incluir únicamente a personas realmente en riesgo de desarrollar la enfermedad. Las mujeres que han sido sometidas a una histerectomía ya no tienen útero, por lo que no pueden desarrollar cáncer de útero y no deberían formar parte del denominador.
Si se excluyen estas mujeres del denominador:
El numerador (casos nuevos de cáncer de útero) permanece igual.
El denominador disminuye, porque se eliminan mujeres que no están en riesgo.
Al reducirse el denominador y mantenerse el numerador, la tasa de incidencia aumenta en todos los grupos de edad (asumiendo que en todos hay mujeres histerectomizadas).
Este es un ejemplo clásico de cómo una corrección adecuada del denominador puede modificar de forma importante la magnitud de las tasas, sin cambiar necesariamente la tendencia temporal.
5
De 2008 a 2011 se realizó un estudio en la población adulta no hospitalizada de Estados Unidos. Los resultados de este estudio se muestran a continuación.
Grupo de edad | Personas con hipertensión (%) |
|---|---|
18-29 años | 4 |
30-39 años | 12 |
40-49 años | 22 |
50-59 años | 43 |
60-69 años | 54 |
De 70 en adelante | 64 |
Los investigadores afirmaron que en esta población se producía un aumento del riesgo de hipertensión al avanzar la edad. Según usted, la interpretación de los investigadores:
a
Es correcta.
b
Es incorrecta porque no se basa en tasas.
c
Es incorrecta porque las tasas de incidencia no describen el riesgo.
d
Es incorrecta porque utiliza la prevalencia.
e
Es incorrecta porque los cálculos no están ajustados por edad.
d. Es incorrecta porque utiliza la prevalencia.
Los porcentajes presentados corresponden a la prevalencia de hipertensión por grupo etario (proporción de personas que ya tienen hipertensión en cada edad), no a la incidencia.
La prevalencia aumenta con la edad no solo porque puedan aparecer más casos nuevos, sino también porque la hipertensión es una enfermedad crónica, de larga duración, y las personas continúan viviendo con ella a lo largo del tiempo.
0 La infección por el virus chikungunya se introdujo recientemente en la República Dominicana. Durante el primer año después de la introducción, el virus ha infectado a un total de 251.880 personas en la República Dominicana, que tiene una población de 10,4 millones de personas. La infección por el virus chikungunya rara vez es mortal. ¿Cuál de las siguientes afirmaciones es correcta?
a La incidencia de la infección por chikungunya es de 251.880 por año.
b La prevalencia de infecciones por chikungunya es de 251.880.
c La tasa de mortalidad de chikungunya es de 24,2 por 1.000 personas.
d La incidencia acumulada de chikungunya a un año es de 24,2 por 1.000 personas.
e La supervivencia acumulada de las infecciones por chikungunya es de 24,2 por cada 1.000 personas.
d) La incidencia acumulada de chikungunya a un año es de 24,2 por 1.000 personas.
Explicación:
Durante el primer año tras la introducción del virus se identificaron 251.880 casos nuevos en una población de 10,4 millones. Eso corresponde a:
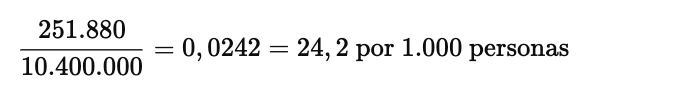
Como se trata de casos nuevos ocurridos en un periodo definido (1 año) y la población estaba inicialmente en riesgo, la medida correcta es la incidencia acumulada, que es una medida de riesgo.
Las otras opciones son incorrectas porque:
(a) no expresa la incidencia como tasa o proporción.
(b) confunde casos acumulados con prevalencia.
(c) habla de mortalidad, que es rara en chikungunya.
(e) la supervivencia no aplica en este contexto.