Антигипертензивные средства
140/90 мм рт.ст.
Антигипертензивными называются средства, понижающие повышенное артериальное давление (АД).
Данные средства используют как для лечения эссенциальной (первичной) гипертонической болезни, так и для лечения больных с симптоматической (вторичной) гипертензией, являющийся следствием заболеваний почек (гломерулонефрит, стеноз почечных артерий), эндокринных желез (феохромоцитома), головного мозга (травмы черепа), а также отравлений (свинцом, витамином D и др.)
Гипертоническая болезнь (ГБ) – очень частая патология, основным признаком которой является стойкое повышение АД. Каждый пятый житель развитых стран страдает ГБ.
Повышенное АД обусловленно изменениями:
Повышение общего периферического сопротивления (ОПСС) сосудов. Данный показатель во многом зависит от симпатических норадренергических импульсов.
Насосная функция сердца, его ударная функция, реализуемая через такой показатель как минутный объем крови (МОК)
Объем циркулирующей крови (ОЦК)
Классификация антигипертензивных средств
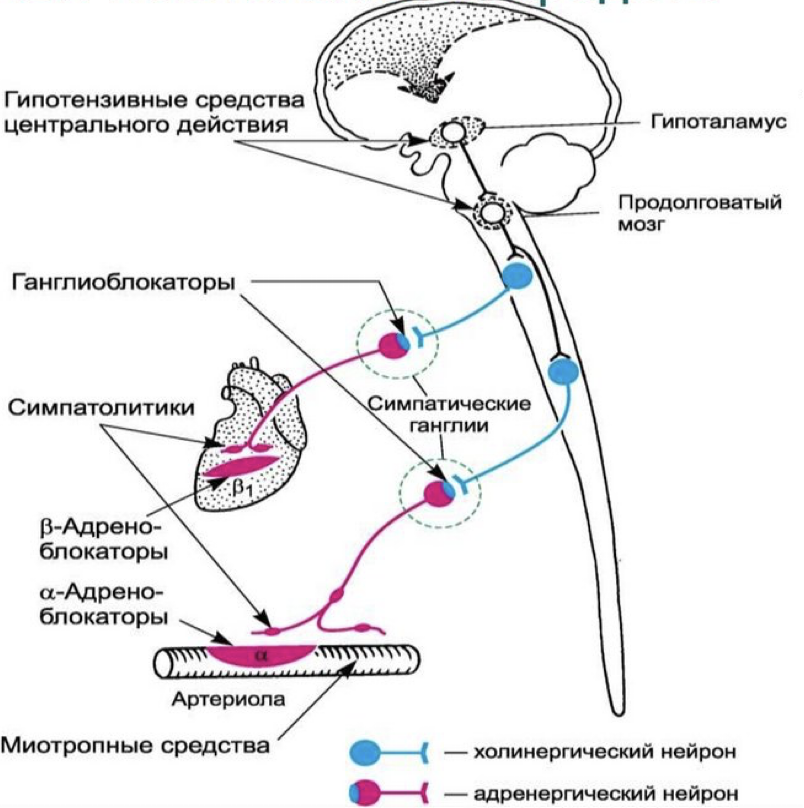
АГС центрального действия:
Снижающие возбудимость вазомоторных центров и центров симпатической иннервации: клонидин (клофелин, гемитон), метилдофа (допегит), гуанфацин (эстулик), урапидил (эбрантил);
Неспецифического действия: транквилизаторы, снотворные в малых дозах
Агонисты имидозолиновых рецепторов – моксопидин (цинт)
АГС периферического действия:
Ганглиоблокаторы: пирилен, гигроний, бензогексоний, пентамин, имехин, темехин, камфоний;
Симпатолитики: резерпин, октадин (гуанетидин), раунатин (орнид);
Адреноблокаторы
Альфа – адреноблокаторы: фентоламин, тропафен (троподифен), празозин, аминазин (хлорпромазин)
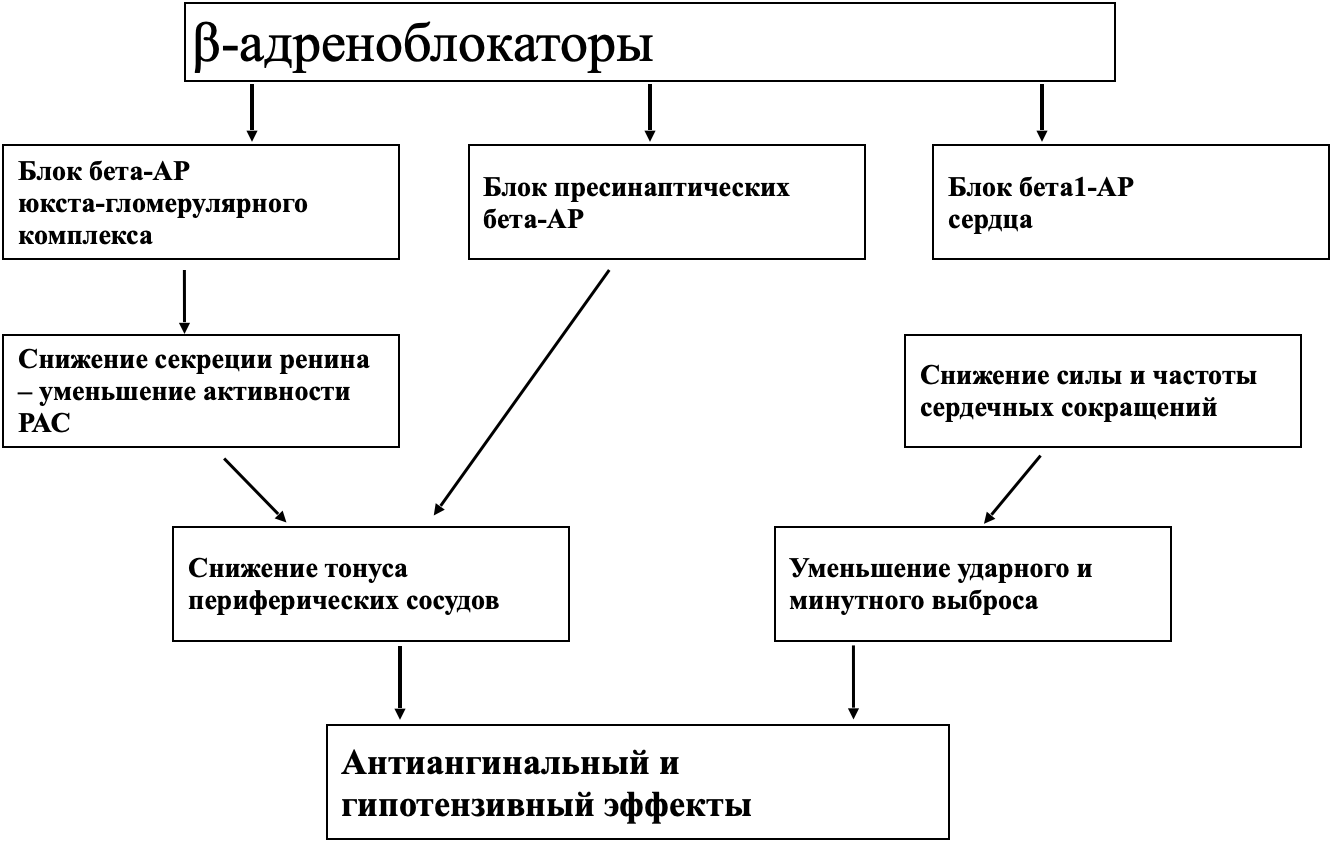
Бета – адреноблокаторы: анаприлин (пропранолол), атеналол, метопролол, оксипренолол (тризикор), пинтодол (вискен), талинолол (корданум), надолол (коргард), тимолол
Альфа – и бета – адреноблокаторы: лобеталол, карведиол, проксодол.
Антигипертензивные средства миотропного действия:
Миотропные вазодилататоры: апрессин (гидралазин), нитропрусси натрия, дибазол (бендазол), магния сульфат, дротаверин (но-шпа), молсидомин;
Блокаторы кальциевых каналов: нифепидин (нифедипин, коринфар, кордафен, кордафлекс), никардипин, риодипин (форидон), нитрендипин, фелодипин, исрадипин, амлодипин, дилтиазем, верапамил;
Активаторы калиевых каналов: миноксидин, диазоксид, пинацидил, никорандил.
Локализация действия нейротропных и миотропных гипотензивных средств
Механизм антиангинального действия бета-адреноблокаторов
Классификация антигипертензивных средств
влияющие на водно – солевой обмен:
Салуретики: дихлотиазид, хлорталидон, фуросемид (лазикс), этакриновая кислота, гидрохлортиазид, индапамид (арифон), буметанид (буфенокс), клонамид (бринальдикс), триамперен, амилорид;
Антагонисты альдостерона: спиронолактон (верошпирон)
влияющие на ренин – ангиотензин – альдостероновую систему (РААС):
Ингибиторы РААС: каптоприл (капотен), эналаприл (энам, энап, ренитек), рамиприл, лизиноприл, квинаприл, периндопил (престариум), моноприл;
Антагонисты ангиотензиновых рецепторов: лозартан, валсартан, кандесартан, эпросартан, ирбесартан, телмисартан
Ренин-ангиотензин-альдостероновая система (РААС)
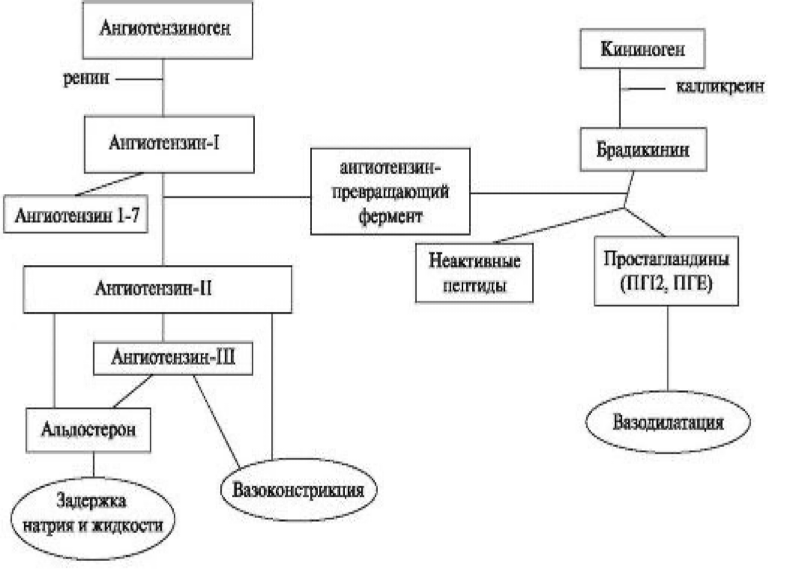
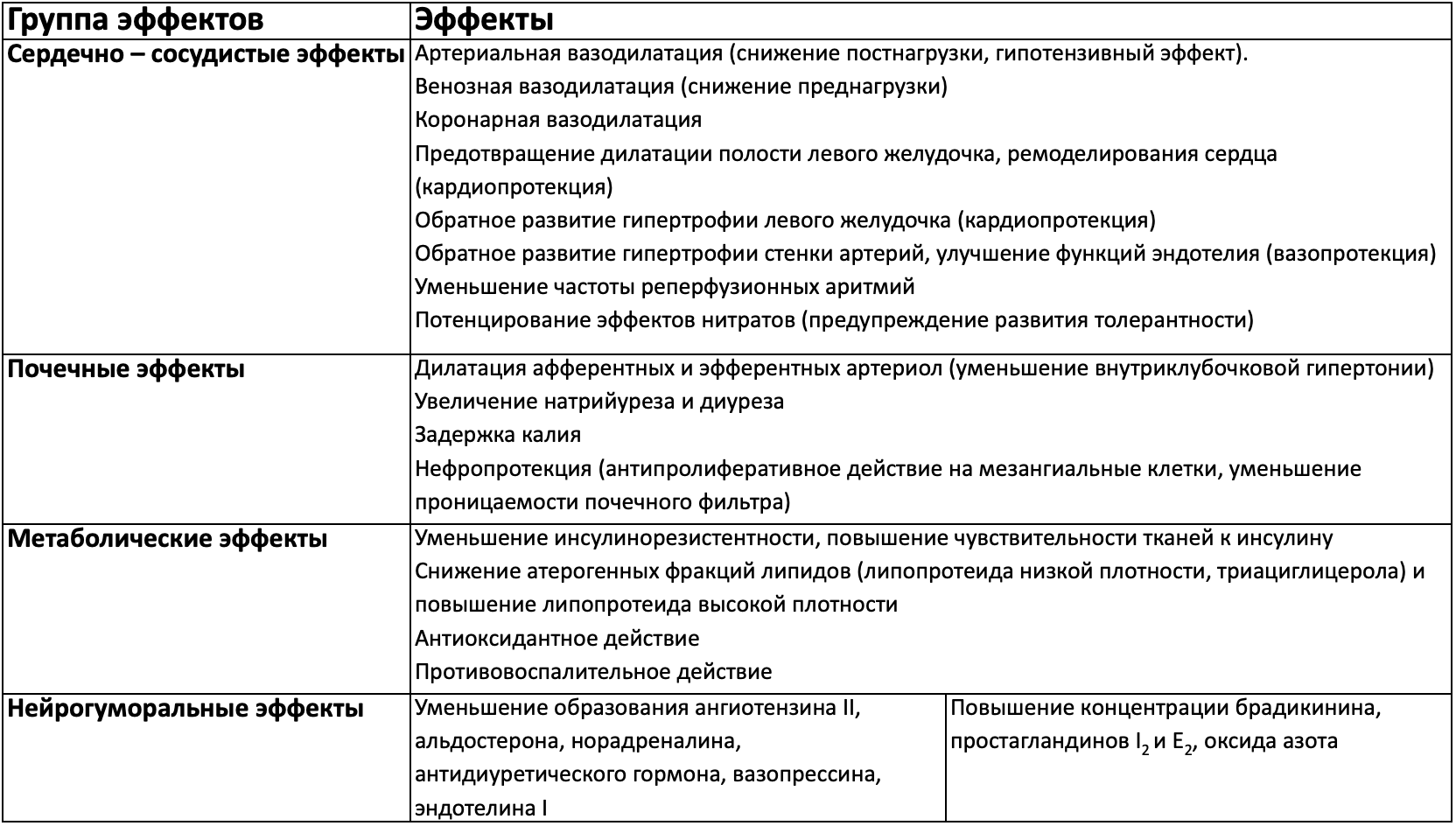
La ренин-ангиотензин-альдостероновая система (РААС) регулирует артериальное давление и водно-электролитный баланс. Ангиотензин II (АТ II) – ключевой компонент, вызывающий вазоконстрикцию, увеличение ОПСС и ОЦК, стимуляцию секреции альдостерона и выброс катехоламинов. Также АТ II участвует в ремоделировании сердца и сосудов, влияя на рост кардиомиоцитов и гладкомышечных клеток.
Эффекты ангиотензина II
Органы и ткани | Эффекты |
Сосуды | Вазоконстрикция (выброс норадреналина, вазопрессина, эндотелина I). Инактивация NO. Подавление тканевого активатора плазминогена |
Сердце | Инотропное и хронотропное действие Спазм коронарных артерий |
Почки | Спазм почечных сосудов (больше эфферентных артериол). Сокращение и пролиферация мезангиальных клеток. Реабсорбция натрия, экскреция калия. Снижение секреции ренина |
Надпочечники | Секреция альдостерона и адреналина |
Головной мозг | Секреция вазопрессина, антидиуретического гормона. Активация симпатической нервной системы, стимуляция центра жажды |
Тромбоциты | Стимуляция адгезии и агрегации |
Воспаление | Активация и миграция макрофагов. Экспрессия факторов адгезии, хемотаксиса и цитокинов (интерлейкина – 6) |
Трофические факторы | Гипертрофия кардиомиоцитов, гладкомышечных клеток сосудов. Стимуляция проонкогенов, факторов роста. Увеличение синтеза компонентов внеклеточного матрикса и металлопротеиназ |
Ингибиторы АПФ блокируют превращение ангиотензина I в ангиотензин II
снижают сопротивление артериол,
увеличивают венозный пул крови,
увеличивают сердечный выброс, сердечный индекс,
снижают реноваскулярное сопротивление,
приводят к увеличению натрийуреза (экскреции натрия с мочой).
Концентрация ренина в крови увеличивается за негативной обратной связи между преобразованием AI в AII. Уровень ангиотензина I также растет по аналогичной причине. Количество AII и альдостерона – уменьшается, тогда как брадикинина – увеличивается за счет снижения его инактивации, которая осуществляется при участии АПФ.
Показания к назначению иАПФ
Артериальная гипертензия
Ингибиторы АПФ оказывают гипотензивный эффект практически при всех формах артериальной гипертензии, вне зависимости от активности ренина плазмы. Барорефлекс и другие кардиоваскулярные рефлексы не изменяются, отсутствует ортостатическая гипотония.
Этот класс препаратов относят к препаратам первого ряда в лечении АГ.
Помимо гипотензивного действия ингибиторы АПФ у больных с АГ снижают риск развития сердечно – сосудистых осложнений (возможно, больше, чем другие гипотензивные препараты). Ингибиторы АПФ – препараты выбора при сочетании АГ и сахарного диабета ввиду значимого снижения риска развития сердечно – сосудистых осложнений.
Систолическая дисфункция левого желудочка и хроническая сердечная недостаточность.
Ингибиторы АПФ следует назначать всем больным с дисфункцией левого желудочка независимо от присутствия симптомов сердечной недостаточности. Ингибиторы АПФ предупреждают и замедляют развития ХСН, снижают риск развития острого инфаркта миокарда и внезапной смерти, уменьшают потребность в госпитализации. Ингибиторы АПФ уменьшают дилатацию левого желудочка и препятствуют ремоделированию миокарда, уменьшают кардиосклероз. Эффективность ингибиторов АПФ усиливается с тяжестью дисфункции левого желудочка.
Острый инфаркт миокарда.
Применение ингибиторов АПФ в ранние сроки при остром инфаркте миокарда снижает смертность больных. Особенно эффективны ингибиторы АПФ на фоне артериальной гипертензии, сахарного диабета и пациентов высокого риска.
Сахарный диабет и диабетическая нефропатия.
Все ингибиторы АПФ замедляют прогрессирование поражения почек при сахарном диабете типа 1 и 2 вне зависимости от величины АД. Ингибиторы АПФ замедляют прогрессирование ХПН и при других нефропатиях. Длительное применение ингибиторов АПФ сопровождается снижением частоты осложнений сахарного диабета и сердечно – сосудистых осложнений. Применение ингибиторов АПФ сопровождается меньшей частотой возникновения новых случаев сахарного диабета, чем другие гипотензивные препараты (диуретики, β – адреноблокаторы, антагонисты кальция)
Побочные эффекты иАПФ
Ингибиторы АПФ, ввиду общего механизма действия, связанного с неселективным блокированием протеаз, имеют одинаковые класс – специфические побочные эффекты:
Наиболее частые – гипотензия, кашель, сыпь, гиперкалиемия;
Менее частые – ангионевротический отёк, расстройства кроветворения, вкуса и нарушение функций почек (в частности, у больных с билатеральным стенозом почечных артерий и с застойной сердечной недостаточностью, получающих диуретики).
Различия в частоте развития побочных эффектов для иАПФ связаны с неодинаковой тканевой специфичностью.
Ингибиторы АПФ противопоказаны больным:
С билатеральным стенозом почечных артерий или стенозом в единственной почке, а также после трансплантации почти (риск развития почечной недостаточности);
С выраженной почечной недостаточностью;
С гиперкалиемией;
С выраженным аортальным стенозом (с нарушением гемодинамики);
С ангионевротическим отёком, в том числе и после применения любого из ингибиторов АПФ.
С осторожностью следует применять:
При аутоиммунных заболеваниях, коллагенозах, особенно системной красной волчанке или склеродермии (увеличивается риск развития нейтропении или агранулоцитоза);
На фоне угнетения функции костного мозга.
Если беременные женщины принимают ингибиторы АПФ в течение первого триместра беременности, то это может стать причиной появления серьезных врожденных пороков развития: мальформации сердца, сосудов, почек, мозга, пищеварительного тракта,
во II и III триместрах распространенные аномалии развития плода включают:
гипотензию,
почечную дисплазию,
анурии (олигурии),
маловодье,
задержку внутриутробного развития плода,
легочную гипоплазию,
открытый артериальный проток,
неполную оссификацию черепа,
рождение мертвого ребенка и смерти новорожденных.
Лекарственные взаимодействия иАПФ
Для ингибиторов АПФ не описаны фармакокинетические взаимодействия; все лекарственные взаимодействия с ними – фармакодинамические.
Ингибиторы АПФ имеют специфические лекарственные взаимодействия:
С НПВС;
С диуретиками;
С препаратами калия;
С гипотензивными средствами.
Комбинация ингибиторов АПФ с диуретиками и другими гипотензивными средствами может приводить к усилению гипотензивного эффекта. Лекарственные взаимодействия с НПВС (в том числе с аспирином*) могут приводить к ослаблению гипотензивного действия ингибиторов АПФ вследствие задержки жидкости и блокирования синтеза простагландинов в сосудистой стенке. Калийсберегающие диуретики и другие калий - содержащие средства могут увеличивать риск развития гиперкалиемии.
Антагонисты рецепторов ангиотензина II
лозартан,
валсартан,
кандесартан,
эпросартан,
ирбесартан,
телмисартан
Функции рецепторов к ангиотензину II

Роль ангиотензина II в регуляции АД

Антагонисты рецепторов ангиотензина II блокируют действие ангиотензина II на АТ1-рецепторах, не изменяя при этом действие AT2 рецепторов.
КУПИРОВАНИЕ ГИПЕРТОНИЧЕСКИХ КРИЗОВ - importante
Криз – резкое повышение АД, сопровождающееся психо-неврологической симптоматикой, вегетативными нарушениями.
Для купирования гипертонических кризов применяют следующие препараты:
Клофелин
Дибазол
Арфонад, пентамин
Нитропруссид натрия
Сульфат магния
Фурасемид, урегит
Фентоламин (особенно при феохромоцитоме)
Аминазин
Диазоксид (эудемин)
Нифедипин, верапамил
Анаприлин
Препараты назначаются в виде растворов для внутривенного введения, таблеток под язык. При эклампсии, энцефалопатии, сопровождающихся повышением АД, можно использовать сернокислую магнезию, нитропруссид натрия.
МОЧЕГОННЫЕ СРЕДСТВА (ДИУРЕТИКИ)
К данной группе лекарств относятся средства различной химической структуры, тормозящие в канальцах почек реабсорбцию воды и солей, и увеличивающие их выведение с мочой.
Средства, повышающие скорость образования мочи, используются при
отеке легких и мозга
отеках ХСН, заболевании печени и почек
комплексной терапии АГ
проведении форсированного диуреза при отравлении
При всех этих формах патологии (особенно при ХСН) у больного имеется положительный баланс натрия (то есть количество натрия, принятого с пищей, превышает его выведение). Выведение натрия из организма сопровождается спадом отеков. Поэтому наибольшее значение имеют те диуретики, которые повышают, прежде всего, натрийурез.
Механизм образования мочи
I Фильтрация
Образуется первичная моча ( вода, избыток солей, глюкозы, мочевины, креатинина, аминокислот и других низкомолекулярных соединений)
II Реабсорбция – это движение веществ из почечных канальцев обратно в капилляры крови, окружающие канальцы.
Реабсорбция начинается в проксимальных канальцах и продолжается в петле Генле, дистальных извитых канальцах и собирательных трубочках
III Канальцевая секреция из капилляров вокруг дистальных и собирательных канальцев, в полость канальцев, т.е в первичную мочу, путем активного транспорта и диффузии секретируются ионы водорода(Н+), ионы калия (К+), аммиак (NH3) и некоторые лекарства.
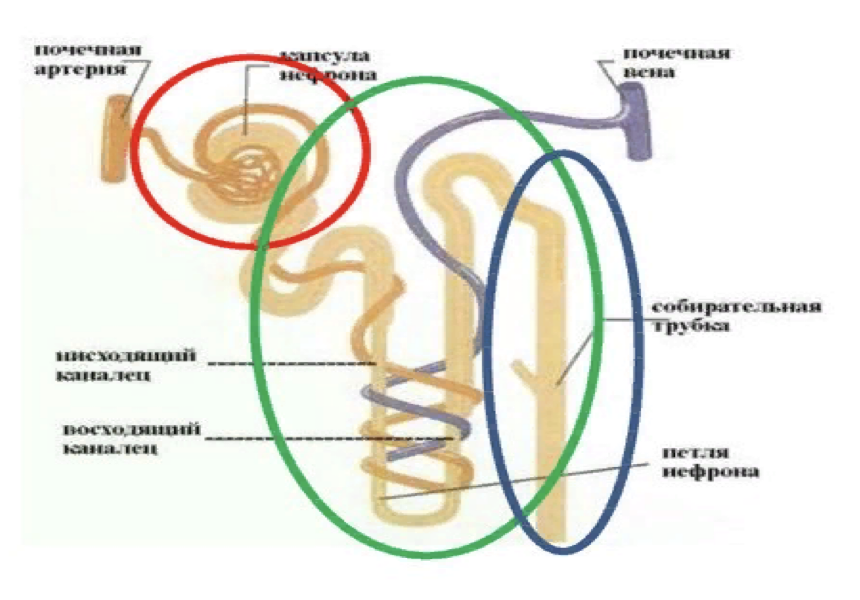
Все эти процессы обусловлены морфо-функциональной организацией почки. В мозговом слое расположены нефроны с сосудистым клубочком в капсуле Шумлянского-Боумена, где происходит фильтрация плазмы и образование первичной мочи (без белков и крупных молекул). В норме за сутки образуется ≈150 л гломерулярного фильтрата, содержащего ≈1,2 кг натрия. Фильтрация – пассивный процесс, зависящий от насосной функции сердца, онкотического давления и количества функционирующих клубочков.
Первичная моча поступает в канальцы нефрона (проксимальный, дистальный отделы и петлю Генли), где происходит реабсорбция воды, ионов (Na⁺, K⁺, Cl⁻, HCO₃⁻), а также аминокислот, глюкозы, витаминов и белков с участием ферментов (например, карбоангидразы). Также в канальцах происходит секреция метаболитов и ксенобиотиков (например, пенициллина). В результате образуется вторичная моча (≈1,5 л/сутки), содержащая 0,005 кг натрия.
Реабсорбция натрия происходит в дистальных канальцах под действием альдостерона. Его повышение приводит к задержке натрия и воды (например, при сердечной недостаточности). Ангиотензин-II стимулирует выделение альдостерона, способствуя задержке натрия и жидкости.
Антидиуретический гормон (АДГ, вазопрессин) регулирует реабсорбцию воды, уменьшая объем мочи и повышая ее осмолярность.
Атриопептиды (натрийуретические факторы), вырабатываемые предсердиями, регулируют водно-натриевый баланс.
Диуретики тормозят реабсорбцию, но снижают всасывание воды лишь на 1%.
Классификация мочегонных средств
Единой классификации мочегонных средств нет.
Диуретики можно классифицировать с учетом:
Локализации действия в области нефрона:
проксимальный каналец: ингибиторы карбоангидраз (диакарб), осмодиуретики (маннит);
восходящий отдел петли Генле – петлевые диуретики (фуросемид, урегит);
конечный (кортикальный) участок восходящего отдела петли Генле и начальный участок дистального канальца: тиазидные диуретики (дихлотиазид) и тиазидоподобные диуретики (индапамид, клопамид);
конечная часть дистальных канальцев и собирательные трубочки: антагонисты альдостерона (спиронолактон, триамтерен, амилорид).
По влиянию на обмен ионов калия:
выводящие калий из организма в мочу: фуросемид, урегит, дихлотиазид и др.;
калийсберегающие диуретики (спиронолактон, триамтирен, амилорид).
По влиянию на кислотно-щелочное равновесие:
диуретики, вызывающие выраженный метаболический ацидоз: диакарб;
диуретики, вызывающие при длительном применении умеренный метаболический ацидоз: амилорид, спиронолактон, триамтерен;
диуретики, вызывающие при длительном применении умеренный метаболический алкалоз: фуросемид, урегит, буфенокс, дихлотиазид.
По механизму действия:
диуретики, прямо влияющие на функцию почечных канальцев: фуросемид, дихлотиазид и др.;
диуретики, повышающие осмотическое давление: осмодиуретин (маннит);
антагонисты альдостерона: прямые (спиронолактон), косвенные (триамтирен, амилорид).
· Сильнодействующие диуретики, вызывающие экскрецию более 15-20% профильтрованного натрия.
v Производные сульфамонлантраниловой кослоты (фуросемид, буметанид, пиретанид, торасемид).
v Производные феноксиуксусной кислоты (этакриновая кослота, индакринон).
· Диуретики с умеренно выраженным найтрийуретическим действием, вызывающие экскрецию 5-10% профильтрованного натрия.
v Производные бензотиадмазина (тиазиды и гидротиазиды) – хлоротиазид, гидрохлоротиазид.
v Сходные по механизму канальцевого действия с тиазидными диуретиками гетероциклические соединения – хлорталион, клопамид, индапамид, ксипамид.
· Слабодействующие диуретики, вызывающие экскрецию менее 5% профильтрованного натрия.
v Калийсберегающие диуретики – амилорид, триамтерен, спиронолактон.
v Ингибиторы карбоангидразы – ацетазоламид и др.
- При лечении артериальной гипертензии не применяют.
v Осмотические диуретики – маннитол, мочевина, глицерин.
- При лечении артериальной гипертензии не применяют
Диуретики: точки приложения

Механизм действия ИКА Ацетазоламида (диакарба)
НВ проксимальном канальце реабсорбируется 85% бикарбоната натрия, 40% хлорида натрия, 60% воды и почти все органические соединения.
Ацетазоламид блокирует реабсорбцию бикарбоната натрия, действуя на проксимальный каналец.
Карбоангидраза ускоряет гидратацию/дегидратацию угольной кислоты. Изофермент II работает в щеточной каемке, а изофермент IV – в цитоплазме.
Блокада карбоангидразы ацетазоламидом снижает реабсорбцию Na⁺ и HCO₃⁻, повышая pH мочи до 8,0.
Побочные эффекты
Гипокалиемия аритмии, судороги, полиурия, мышечная слабость
Гипонатриемия
Гипомагнезиемия
Метаболический алкалоз
Гиповолемия ортостатическое АД
Нарушение баланса Са++. Гиперкальциурия обострение мочекаменной болезни, остеопороз
Гипергликемия
Гиперурикемия – обострение подагры
Обратимое снижение слуха
Парастезии
Алергические реакции, фотосенсибилизация
Агранулоцитоз
Тератогенное действие
Механизм действия тиазидных и тиазидоподобных диуретиков
В дистальном извитом канальце реабсорбируется ≈10% NaCl, при этом он непроницаем для воды.
Транспорт Na⁺ и Cl⁻ осуществляется электронейтральным механизмом, который блокируется тиазидными диуретиками.
Ca²⁺ активно всасывается через апикальные Ca²⁺-каналы и Na⁺/Ca²⁺-обменник, под контролем паращитовидного гормона (ПТГ).
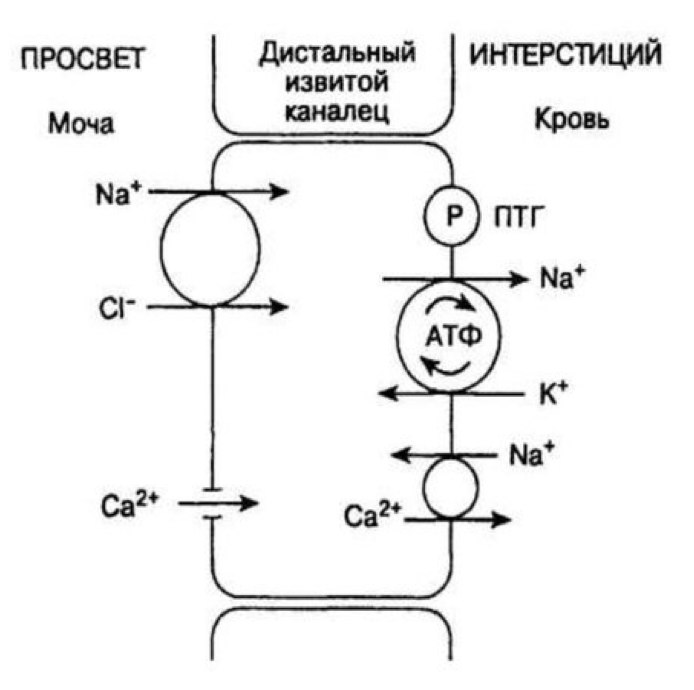
Показания к применению ТД
Артериальная гипертензия
СН
Отеки (при заболеваниях почек не применяют, т.к возможно ↓ СКФ)
Цирроз печени с портальной гипертензией и асцитом
Глаукома
Несахарный диабет (повышают чувствительность рецепторов в собирательных трубочках к АДГ)
Идиопатическая кальциурия
Оксалатные камни
Бромизм (препятствует связыванию брома с симпортером натрия – хлора)
Предменструальные состояния и токсикоз беременных
Противопоказания
гипокалиемия
Почечная и печеночная недостаточность
НМК
Сахарный диабет
Подагра
Гипонатриемия
Гипомагнезиемия
Метаболический алкалоз
Гипергликемия
Гиперурикемия – обострение подагры
Гиперлипидемия
Слабость, тошнота, рвота
Дерматиты
Интерстициальный нефрит – нарушение функции почек, снижение клубочковой фильтрации
Аритмии
Калийсберегающие диуретики
Спиронолактон, триамтен, амилорид
Слабые диуретики
Применяют в комбинации с другими диуретиками (тиазидами, петлевыми) для снижения риска гипокалиемии и усиления Na – урического эффекта
Повышают риск гиперкалиемии:
При почечной недостаточности
В комбинации с ингибиторами РААС, НПВС
Спиронолактон – антагонист альдостерона
Средство выбора при гиперальдостеронизме
Механизм действия калийсберегающих диуретиков
Собирательные трубочки реабсорбируют 2–5% NaCl, используя уникальный механизм транспорта.
• Главные клетки регулируют транспорт Na⁺, K⁺ и H₂O. Na⁺ поступает через ионные каналы, вызывая деполяризацию и открытие K⁺-каналов. Этот процесс активируется альдостероном.
• Вставочные клетки участвуют в секреции H⁺ с помощью протонной АТФ-азы.
Калийсберегающие диуретики блокируют реабсорбцию Na⁺, воздействуя на альдостерон или натриевые каналы, а также снижают секрецию H⁺.
Показания
СН
АГ
Отеки почечные и печеночные (нефротический синдром и цирроз печени)
Отравление литием (транспортируется в нефриты по натриевым каналам апикальной мембраны)
Первичный гиперальдостеронизм
Вторичный гиперальдостеронизм при ХСН
Комбинация с салуретиками (предупреждение гипокалиемии)
Побочные эффекты
Цилиндры и кристаллы триамтерена в моче, при длительном применении камни
Амилорид не вызывает образование камней, не повреждает почки
Гипонатриемия
Гипокалиемия
Мегалобластомная анемия (антифолиевое действие)
Диспепсические явления
Гипергликемия
Гиперурикемия – редко
Осмотические диуретики
Механизм действия:
При в/в введении резко ↑Pосм в плазме крови → ↑ приток жидкости из тканей в кровь
↑ОЦК («высушивающий эффект»)
↑ фильтрации в клубочках →
↑ Росм в моче (не способны реабсорбироваться и подвергаться биотрансформации) →
Постоянно притягивают воду и первично выводят ее за собой ( по способности выводить воду из организма – самый сильный препарат ) →
↓ реабсорбции Na+ в дистальной части нефрона
Не подвергаются обратному всасыванию в почечных канальцах, концентрация в канальцах высокая и потому создается высокое осмотическое давление, в результате нарушается обратное всасывание воды и натрия, диурез увеличивается
Диуретический эффект НЕ сопровождается
Гипокалиемией
Изменением кислотно – основного состояния
Повышением остаточного азота при почечной недостаточности
Диуретики: резюме
1- ксантины, 2- ИКА, 3- осмотические, 4- петлевые, 5- тиазидные, 6- К-Mg-сберегающие
 Knowt
Knowt