Tema 2: Papel de la Psicología de la Salud en la Salud Pública
TEMA 2: PAPEL DE LA PSICOLOGÍA DE LA SALUD EN LA SALUD PÚBLICA
Surgimiento de la psicología de la Salud
Cambios en la preocupación sanitaria: de las enfermedades infecciosas a las crónicas (es decir, enfermedades que perduran por un más largo tiempo, las personas tenían que vivir enfermas)
Las enfermedades crónicas suelen conllevar cambios importantes en el estilo y calidad de vida
Una vez que las personas viven más debido a la enfermedad aparecen síntomas psicológicos
La perspectiva dualista se empezaba a sentir insuficiente.
Se destaca la relación médico-paciente. Era necesaria una buena relación entre el paciente y el personal de salud
¿Qué es la Psicología de la Salud?
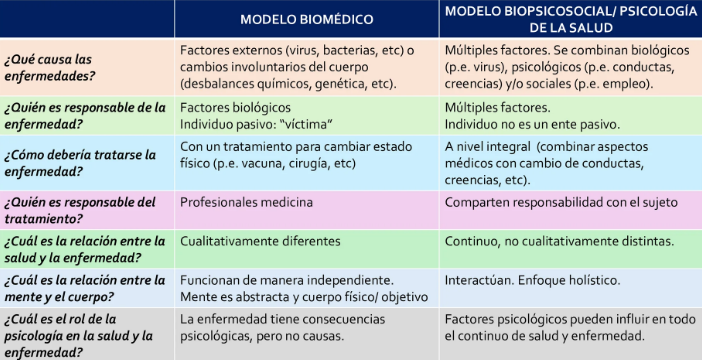
Campo dentro de la psicología dedicado a la comprensión de las influencias psicológicas sobre la forma en que la gente permanece saludable, se vuelven enfermos y el cómo responden cuando están enfermos
Campo dentro de la psicología dedicado a la comprensión de “los procesos psicológicos relacionados a la salud” y la enfermedad; además de la promoción de aquellos “pensamientos, sentimientos y conductas” que favorecen la salud física
Aporte diferencial de la psicología:
Presta atención a procesos psicológicos: vinculares, emocionales, vinculares, etc.
¿La relación entre los factores psicológicos y la salud/enfermedad se da de manera directa o indirecta?
De ambas formas. De forma directa, por ejemplo, los pensamientos como “yo valoro mi salud” tiene un impacto en la salud. De forma indirecta, estos pensamientos afectan la conducta y esta tiene un impacto en la salud.
Es decir, la forma en cómo una persona experimenta su vida, tiene un impacto en su cuerpo y, por consiguiente en su salud (directa). Por otro lado, la forma en que uno piensa, influencia el comportamiento y esto, en consecuencia, afecta la salud (indirecta)
Metas y Objetivos de la Psicología de la Salud
A nivel teórico y de investigación
Entender, explicar, desarrollar y probar teorías a través de:
Evaluar el rol de la conducta en la etiología de las enfermedades
Etiología: Estudio y la comprensión de las causas subyacentes o los factores que contribuyen al desarrollo y la manifestación de una enfermedad
“¿Qué hace que una conducta que ya se conoce que es dañina (fumar) persista en grandes cantidades?”
Predecir comportamientos no saludables
PERCEPCIÓN DE RIESGO: con qué nivel de vulnerabilidad creemos que tenemos (lo medimos a través de la conducta)
Disfrazar algunas creencias
Variables de desarrollo, cognitivas, afectivas
Evaluar la interacción entre la psicología y la fisiología
Entender el rol de la psicología en la experiencia de enfermedad
Experiencia del dolor.
Experiencia multidimensional.
Significado que uno le da al dolor.
Esto tmb depende de factores emocionales
Cómo vivimos los síntomas.
Evaluar el rol de la psicología en el tratamiento de la enfermedad
Adherencia al tratamiento: la cura no es algo que inmediatamente te hace sentir mejor
Muchos síntomas aparecen cuando se comienza el tratamiento
Hay una alta necesidad de dejar los tratamientos
Asimilación y comprensión del tratamiento
Proceso de duelo
A nivel práctico (TODA ESTA PARTE SE DESGLOSA ABAJO)
Prevenir enfermedades
Promover conductas saludables
Favorecer la recuperación de la enfermedad y adherencia terapeútica
Mejora del sistema del cuidado de la salud y política sanitaria
Desarrollar investigaciones que integren teoría-práctica
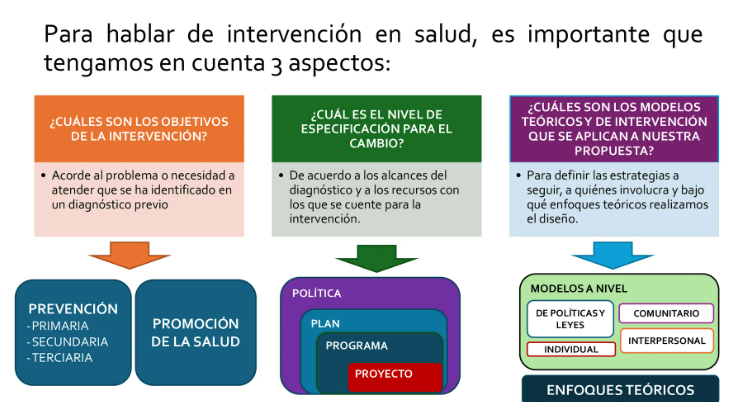
PREVENCIÓN DE LAS ENFERMEDADES
En salud pública: inmunizar a la población contra las enfermedades transmisibles
Actualmente: supondrá modificar comportamientos y cambiar los contextos en los que se dan.
También son medidas destinadas no solamente a prevenir la aparición de la enfermedad (reducción de factores de riesgo), sino también a detener su avance y atenuar sus consecuencias una vez establecida
(Reducir) Factores de riesgo: conjunto de prácticas, hábitos de vida o trastornos físicos o psíquicos que predisponen o favorecen la aparición de ciertas enfermedades
Patógenos conductuales: conductas que nos llevan a la enfermedad
Niveles:
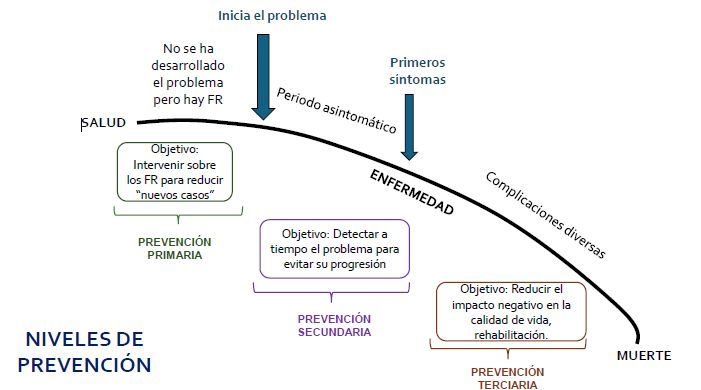
Primaria: conjunto de actividades de salud que se realizan a nivel individual y poblacional antes que aparezca una determinada enfermedad
Objetivo → Reducir la incidencia
Indicador → incidencia (menos casos nuevos)
Ejm: Fortalecer el sistema inmune, evitar el consumo del tabaco, vacuna contra el VPH, etc.
Secundaria:
Conocida como “diagnóstico precoz”
Actúa cuando la enfermedad o problema ya ha iniciado aunque de manera asintomática (un problema pasa desapercibido).
Evitar que la enfermedad avance
Diagnóstico para tratar a tiempo para evitar se desarrolle (para que la población no se mantenga enferma)
APUNTA A DETECTAR y tratamiento oportuno
Permite tratar a tiempo
Objetivo: Reducir la prevalencia y brindar tratamiento en estadíos precoces
Indicador: PREVALENCIA → número de casos que tiene la enfermedad
Ejm: Chequeos médicos, despistaje del Cáncer de Cuello Uterino con PAP
Terciario: Actúa cuando la enfermedad o problema ya se ha establecido e intenta la rehabilitación así como la reinserción laboral y social
Objetivo: curación, reducir efectos o secuelas, evitar recurrencia o recidivas
Anterior al deterioro o a la muerte. Reducir el impacto negativo (recaídas, deterioro). Se busca la rehabilitación.
Luego del diagnóstico
Evitar la comorbilidad
Ejm: Seguimiento para evitar el abandono del tratamiento, manejo del dolor, intervención en SM por secuelas de la enfermedad o tratamiento
Cuaternaria: Actividades sanitarias que atenúan o evitan las consecuencias de las intervenciones innecesarias o excesivas del sistema sanitario
Objetivo: disminuir la incidencia de malas prácticas clínicas e iatrogenia (en el campo de la salud, médico, efectos nocivos del paciente en su contacto con la medicina, malestar producido por los médicos) en los pacientes
La cura al problema trae otros problemas
¿por qué ponemos una etiqueta diagnóstica a las personas? permite una noción clave, idioma universal
Nuestra responsabilidad es no quedarnos ahí → ver el tratamiento
No llenar de etiquetas
Ejm: sobrediagnóstico y sobretratamiento, estigmatización, cuidados éticos
PROMOCIÓN DE LA SALUD
Es la estrategia que busca desarrollar aptitudes o habilidades personales y generar los mecanismos administrativos, organizativos y políticos que faciliten a las personas y grupos tener mayor control sobre su salud y de esa manera alcanzar el bienestar, mejorar la calidad de vida y reducir los riesgos.
Está orientada a aumentar o potenciar los FACTORES DE PROTECCIÓN (Aquellos factores que modifican, aminoran o alteran la respuesta de una persona o grupos hacia algunos peligros ambientales)
Inmunógenos conductuales: conductas que nos alejan de la enfermedad. Nos refuerzan el estado de bienestar
OBJETIVO: que las persona tengan más control sobre su propia salud
Incidencia en los determinantes sociales de la salud que afectan los factores de protección
Amortiguador: no evitan que te enfermes pero ayudan a amortiguar tener una enfermedad
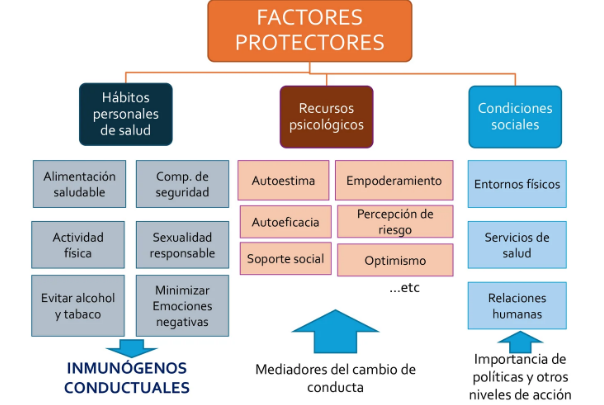
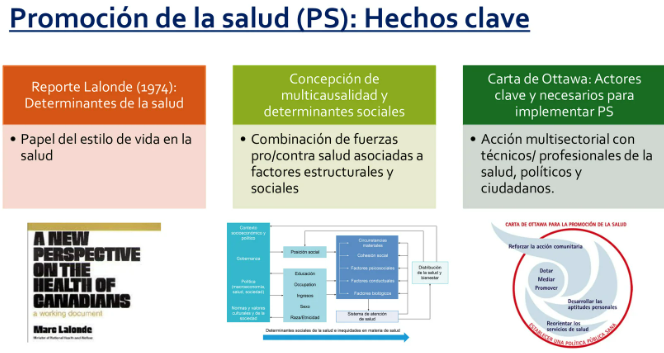

El contexto puede promover una mayor práctica de conductas saludables
Vamos a facilitar o promover a través de los recursos ya existentes → reforzar la acción comunitaria (rol activo de la comunidad)
Servicios de salud deben estar enfocados a la salud no solo a la enfermedad
Implicancias (consecuencia o resultado que se deriva de una acción, decisión o situación particular) de la Promoción de la Salud
Necesaria acción conjunta de diversos agentes:
Instituciones de salud
Individuo (centro de toma de decisiones)
Comunidad (centro de toma de decisiones): este es el componente principal, el equipo de salud aparece como colaborador.
Tema central que se trabaja va a nacer de la misma población
Lo importante es gestionar salud positiva no enfermedad
EVALUACIÓN Y TRATAMIENTO PSICOLÓGICO EN ENFERMEDADES
Atención psicológica a los afectados
Paciente
Familiar(es)
Personal de salud
Apoyo a intervenciones médicas específicas
Manejo del diagnóstico
Adherencia al tratamiento prescrito
Preparación para intervenciones médicas dolorosas
Ayudas en la rehabilitación
Modificación de conductas
Evaluación e intervención en problemas agudos de la salud
Manejo de enfermedades crónicas y condiciones terminales
MEJORA DEL SISTEMA DEL CUIDADO DE LA SALUD Y POLÍTICA SANITARIA
Generación y mejora de servicios de salud
Promover uso de servicios de salud
Capacitación de profesionales de la salud
Cuidado de los equipos de salud
Proyectos, programas y políticas de salud
¿Cuáles son las aportaciones del psicólogo de la salud?
Identificación precoz de personas en situación de riesgo, definido en términos psicológicos, comportamentales y socioculturales
El desarrollo de programas efectivos de promoción de conductas saludables, considerando particularmente las cuestiones ambientales a las cuales normalmente se somete el individuo
La investigación, la comprensión y la intervención en factores que permitan una buena calidad de vida en personas portadoras de enfermedades crónicas
La necesidad de realizar estudios e intervenciones en el campo comunitario y de la salud pública
La necesidad urgente de enfocar los problemas de salud desde una perspectiva global
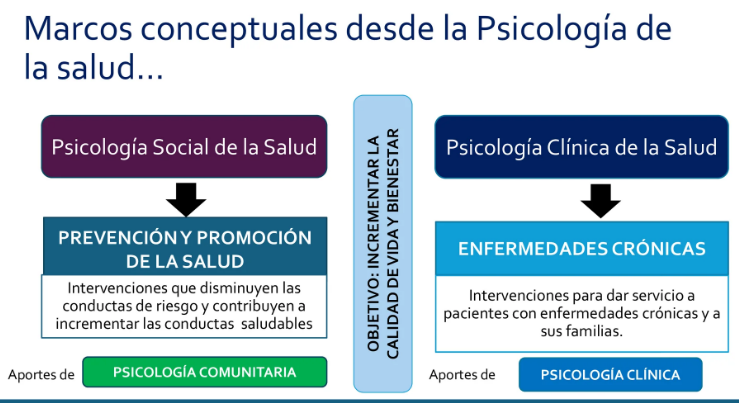
Ambas tienen el objetivo de mejorar la calidad de vida de las personas (el objetivo de la psicología de la salud)