HUA
El sangrado normal es de los 12-51 años, que el ciclo dure 21-35 días y que la variación sea sólo de 7-9, que dure 5 +/-2 días, lo normal son 3-4 toallas o tampones y el volumen 80cc; o que no interfiera con las actividades diarias
Hemorragia anormal

Etiología
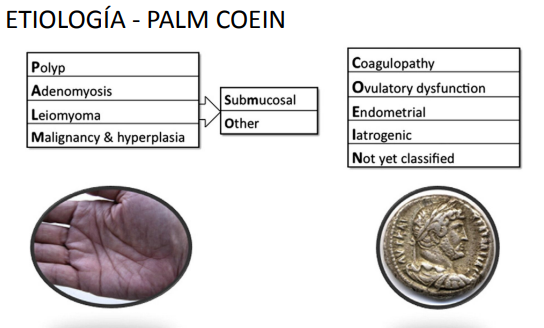
Estructurales
Pólipo: crecimiento endometrial de Glándulas + estroma + vasos sanguíneos + tejido fibroso (similar a un tumor pero en su mayoría benigno)
- Causa multifactorial:
- Genéticos (cromosoma 6 y 12)
- Iatrogénicos: uso de estrógenos, tamoxifeno
- Endocrinos: hiperestrogenismo: SOP, obesidad
- Más frecuentes 30-50 años, obesidad, tamoxifeno, estrógenos exógenos
- Mujeres con HUA: 10-30% tienen pólipo
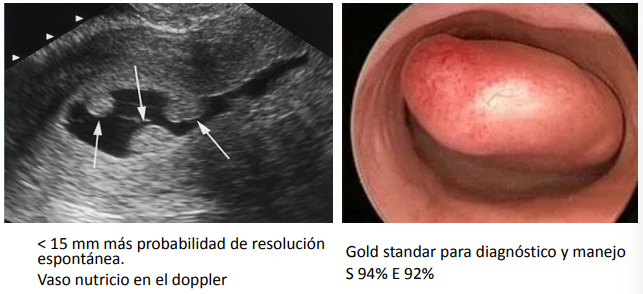
- Si mide <15 mm es probable que involucione solo
- Diagnóstico: histeroscopia; en eco doppler se ve vaso nutricio
Adenomiosis
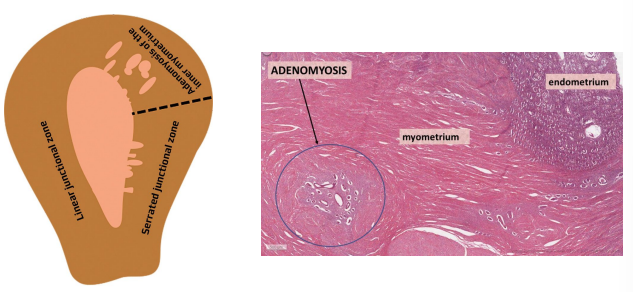
El endometrio se mete en el miometrio.
- El miometrio se vuelve hipertrófico
- La invasión del trofoblasto dada en el embarazo lo predispone
- Aumento de estrógenos locales y activación de la aromatasa P450: hiperperistalsis y aumento de la presión intrauterina. Círculo vicioso; se forman unas grietas en el endometrio y se invagina
- Puede ser local o difusa
- Es más común en >40 años
- ⅓ asintomáticas
- ⅓ asociada a: miomas, endometriosis, pólipos, hiperplasia.
- Dependiente de estrógenos
Síntomas

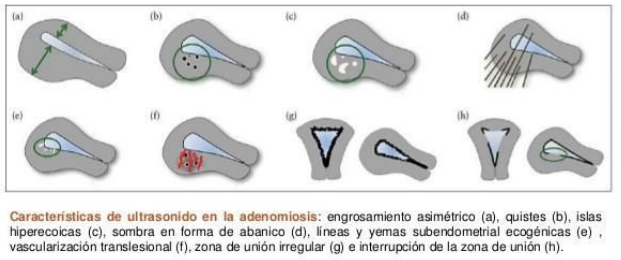
Diagnóstico: ecografía TV mediante los criterios musa
- Rodeada de endometrio hiperplásico e hipertrófico
Criterios de musa
- Resonancia magnética
- Histeroscopia
Tratamiento
- Hormonal con progesterona

- Si el útero es muy pequeño lo puede expulsar
- La supresión del gen tiene muchos efectos secundarios

- Útero pequeño: mínimamente invasiva
Miomatosis: leiomiomas
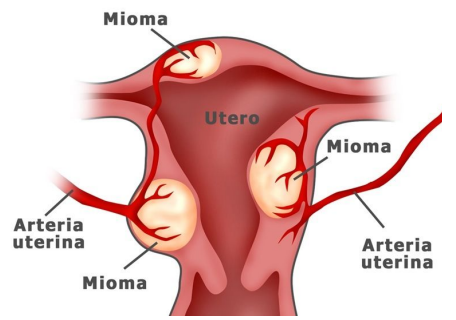
- Principal causa de histerectomía
- Tumor benigno más común
- Sólo el 30% hacen síntomas
- FR: afroamericanas, menarca temprana, familiares, obesidad, carnes rojas
- Mutaciones genéticas identificadas: mutación somática MED12, reordenamiento HMGA2
- Miomas: más receptores de E y P
- No se afectan por anticonceptivos
- Embarazo:

Síntomas:
- Hacia cavidad endometrial: sangrado y fertilidad
- Hacia afuera/serosa: síntomas compresivos
- Orina si es hacia adelante
- Si es hacia atrás compresión rectal
- Infertilidad
- Fondo de saco: dispareunia, dismenorrea
Diagnóstico: ecografía
- Si es un útero muy grande, resonancia
Tratamiento: sólo si es sintomático

- El anticonceptivo reduce el sangrado pero sólo mientras lo esté tomando
- El análogo de GnRH facilita la cirugía
- Modelador de receptores de progesterona. No es bueno prequirúrgico porque vuelve en mioma “baboso” y pierde el plano de disección; es buena opción cuando no se planea Qx pero se deben vigilar transaminasas
Opciones quirúrgicas
- Miomectomía: se saca sólo el mioma
- Histeroscopia: sólo los FIGO 0, 1 y 2
- Laparoscopia: en miomas muy grandes
- Embolización de arterias uterinas
- Histerectomía
Clasificación FIGO
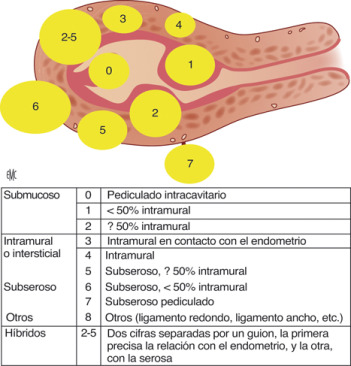
**
- Histeroscopia: sólo los FIGO 0, 1 y 2
- 0: sólo endometrio
- 1: 50% en endometrio
- 2: 50% en miometrio
- 3: puede causar sangrado porque también aumenta superficie endometrial. Para verlo requiere liquido a presión o guiarse por eco
- 4: no genera sangrado ni presión porque está dentro del miometrio
- 5: 50% adentro pero llega a serosa
- 6: 50% por fuera de la serosa
- 7: afuera totalmente
- 2-5: está en miometrio pero con porcentaje tanto en endometrio como en serosa
- Un mioma está vascularizado alrededor
Malignidad ginecológica: cérvix, endometrio u ovario (también se incluye mama pero no para la HUA)
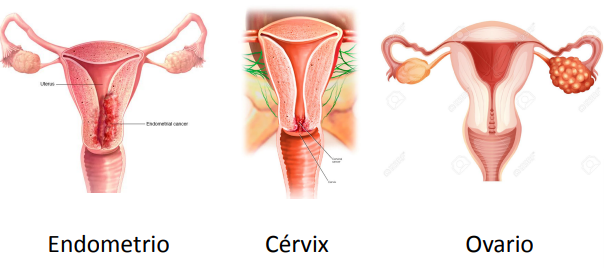
Cáncer de endometrio
- Tanto lesiones premalignas como la hiperplasia endometrial con atipia y la neoplasia intraepitelial endometrial pueden generar sangrado
- Hiperplasia sin atipias → responde bien a las progestinas por lo que no se considera maligna
- Factores de riesgo: obesidad, menarca temprana, menopausia tardía, nuliparidad, SOP, estrógenos exógenos
- Más frecuente en la postmenopausia.
Diagnóstico: inicial clínica y eco
- En toda postmenopáusica que sangra hago histeroscopia y biopsia
Histeroscopia
- >40 años con hemorragia
- <40 años hemorragia con FR (obesidad…)
- Hemorragia refractaria al manejo
- Células atípicas en citología
- Paciente jovén con endometrio grande no sólo en fase premenstrual
Tratamiento
- Malignidad confirmada: histerectomía
- Algunos casos de premaligna: tratamiento con progestágenos y seguimiento por biopsia
No estructurales
Coagulopatía

Disfunción ovulatoria
- Síndrome de ovario poliquístico
- Hipotiroidismo
- Hiperprolactinemia
- Estrés
- Obesidad
- Anorexia
- Pérdida de peso
- Ejercicio aeróbico extremo
- Extremos de la edad reproductiva
Endometrio
- Alteración microbiota endometrial
- Trastorno endometrial primario que interfiere con los mecanismos moleculares de hemostasia
- Endometriosis
- Endometritis
Iatrogénico
- Dispositivos intrauterinos
- Medicamentos: hormonales o no hormonales, esteroides, quimioterapia
- Productos naturistas
No clasificado
Istmocele: cuando se realiza una cesárea, ese tejido no vuelve a ser músculo liso y queda un “huequito” en donde se mete parte del endometrio cuando menstrua, esto genera un sangrado a los +/- 15 días de la menstruación
Malformaciones AV: endometrio más vascularizado
Diagnóstico
Interrogatorio: características del sangrado, tiempo de evolución, síntomas asociados (hipotiroidismo, anemia), uso de medicamentos
- Siempre descartar embarazo
Examen físico: peso, talla, hirsutismo, acné, signos de resistencia a la insulina
Diagnóstico: según clínica y sospecha diagnóstica
- Ecografía TV
- Histerosonografía (lesiones endometriales)
- RNM (adenomiosis, miomatosis)
- Histeroscopia (biopsia): gold standard para evaluación endometrial
Tratamiento: según la causa
- Verificar que esté hemodinámicamente estable
- Confirmar que sea sangrado del tracto genital
- Evaluar que no sea de vulva cérvix o vagina
- Evaluar:
- Trauma genital
- Cuerpos extraños
- Infecciones
- Liquen escleroso (prurito y sangrado)
Paciente inestable
- Monitoreo de signos vitales permanente.
- LEV
- Hb < 7: transfusión
- Ácido tranexámico: contraindicado en CID, precaución en antecedente de enf tromboembólica, enf renal
- E + P (30 mcg de EE + progestágeno): Contraindicado en enf tromboembólica
- 1 comp/8 horas, 3 días 1 comp/12 horas, 3 días 1 comp/día, 3 días
Procedimientos
- Taponamiento uterino con balón de Bakri, sonda Foley o gasas
- Curetaje ginecológico
- Embolización de arterias uterinas
- Raramente histerectomía
Paciente estable
- E + P (30 mcg de EE + progestágeno)
- 1 /dia por 21 días o por 24 días
- GESTÁGENOS EN 2ª FASE DEL CICLO:
- 1. Progesterona micronizada 200 mg 1 comprimido / día vía oral o vaginal del día 16 al 25 del ciclo
- 2. Acetato de medroxiprogesterona 5-10 mg / 24 horas vía oral, del día 16 al 25 del ciclo
- AINES: Naproxeno 250-500 mg / 6-8 horas vía oral durante 3-5 días
- Considerar hierro oral
- Siempre estudiar la causa