Sykdommer i bevegelesapparatet - kapittel 23
Viktig informasjon
Spesielt utsatt for skader, fra overfladisk til brudd. Kan skade alt vev og feil behanding kan gi dårlig prognose
Inflammatoriske og immunologiske ramemr oftest ledd, mest kjent er revmatoid artitt og akyloserende spondylitt. Bedre prognose siste årene pga bedre diagnostisering og behandling
Arterielle kroniske sirkulasjonsforstyrrelser som claudicatio intermittens skyldes aterosklerose, forekosmtø ker med alder og røyking
Diabetis forstår øker med alder og dårlig regulert diabetesAkutt iskemi skyldes oftest tromber eller embolier. Kan oppstå i forbindelse med traumer eller kompartmentsyndrom :DVT er fryktet som gir lungemeboli
Skader kan leges raskt eller gi kronisk forløp som påvirker hele livet
Siste årene har det vært bedre behandling for sykdommer som immunmodulerende mediisner for revmatiske sykdommer.
Fortåelse for egen sykdom gir mestring og helsepersonell må undervise
Bevegelsesapparatet er styrt av perifere nerver.
Bein, leddbrusk, leddhinner, kapsler, fascier, ligamente,r senere, muskler
Sirkulatorisk system i bein:
Ved muskelbruk er det økt metabolsk behov og økt utskillelse → krav om mer sirkulasjon
Leddbrusk har ikke sirkulasjon, synovialvæske skylles vekk og erstattes som en svamp når det er belastning.
Bein oppbygning:
90% typer kollagen
Kollagen + kalsiumrik mineral hydroksylapatitt med struktur gir unik styrke
Inflamamtoriske og immunologiske sykdommer
Deles inn i revmatiske, degenerative og bløtvevsrevatisme
Fleste gir varierende grad av smerte og stivhet + bevegelsesproblemer (ADL-svekkelse)
Inflammasjon i ledd → skade og ødeleggelse som forverrer problemene ytterlige
Ulik opplevelse av smerte og stivhet:
Kortvarig, intens i enkelte ledd
Utbredt murrende smerte av kronisk karakter
Kan være værst om morgen, generelt ila dagen.
Økende smerte med brometri
Kan medføre søvnproblemer → tretthet + selve sykdommen som gir tretthet
Kronisk smerte → depresjon → forverrer smertene
Revmatid artritt
Inflammasjon i leddhinnene, synovitt → hevelse, smerte, over tid kan ødelegge leddbrusk og bein.
Systemisk sykdom → forandringer i andre organer enn ledd
Forekomst 0,5-1% i vestlige land.
Kvinner 2-3x forekomst enn menn.
Debuterer i alle aldre, hyppigst 50-60 år
Årsaker
Ukjent årsak
Genetisk disposjon → gjennom tvillingstudier, familieundersøkelse, genetiske markører
Noen markrører i de som hoder HLA-reginen kan være årsak
Generelt en rekke sykdommer hyppigere hos bestemte HLA-molekyler
Ikke-genetiske årsaker
Synker under graviditet, bedring av symptomer
RIsiko øker i postpartumperioden + amming
Trolig sammenheng med prolaktin
Prolaktin = proinflammatorisk og betydning ved inflammatoriske revmatiske sykdommer
Trolig overvekt og røyking øker risiko
Fet fesk, olivenolje, lavt inntak av rødt kjøtt → lav risiko
Infeksjoner kan utløse men ingen sikker sammenheng
Symptomer og funn
Generell sykdomsfølelse, tretthet, muskel/ledd-smerter før det påvises artritt
Artritt er karakteristisk funn med revmatoid artritt:
Hovne ledd, smerter pga inflammasjon i synvialhinnen og strammere leddkapsel
Nedsatt funksjon i leddet
Aktiv og passiv bevegelse viser innskrenket og smertefull bevegelse
Typisk progresjon:
Affeksjon i fingrenes grunnledd og midtledd, håndledd og tærenes grunnledd
Kan opptre i skuldrene, albuene, kneledd og ankelledd
Sjelden i hoften
Kan opptre i kjeveledd og i nakken
Morgenstivhet er vanlig symptom (lengre varighet er høy sykdomsaktivitet)
Stivner i hvile
Etterhvert:
Ødeleggse av ledd og leddnært vev -> varig nedsatt funksjon
Kronisk artritt:
Ødeleggelse øker, stivner i en abdnormal stilling
Muskel atrofierer, skjelett blir osteoporotisk
Deformitet → bein og brusk nedbrytning, sener og muskler ødelegges
Kan skyves ut av stilling pga manglende stabilitet
Diagnostikk
Påvise funn og symptomer:
Morgenstivhett, påvirkning i begge håndledd / fingre / kne → sikker RA-diagnose
Tidlig behandling bedrer prognose
Røntgenologiske forandringer:
Kan oppstå ved aggresivt forløp men mange har ikke
Osteoporose leddnær
Reduksjon av bruskhøyde og erosjoneri beinvev
Tilslutt total ødeleggelse av ledd
75% har eresjoner 2 år etter debut
MR kan bli brukt:
Ved uklarhet / manglende røntgenologiske forandringer
Påviser eresjoner tidligere og stille sikrere diagnose
Ultralyd:
Påviser inflamamsjon og erosjoner tidlig
Blodprøve:
Revmatoid faktor måling er brukt i mange år
Anti-CCP (antistoffer mot citrullinerte peptider) er spesifikk test som måles i tillegg til revmatoid faktor
Er nesten alltid til stede fordi den skiller erosiv sykdom + fredelig forløp
Ved artritter + postiv anti-CCP → sikker destruktiv sykdom
Inflammasjonsmarkører SR og CRP er ofte høye
Brukes sammen med andre funn
Anemi og trombocytose er tegn på høy aktivitet
Behandling
Viktig med rask behandling for å forhindre utvikling av vevsskade
Tverrfaglig tilnærming der sykepleier må følge med på symptomer og vurdere effekt
Tre hovedgrupper medikamentell behandling:
NSAID
Lindrer smerte + stivhet men ikke underliggende sykdom
Sykdomsmodifsiserende antirevmatiske legemidler
Metotreksat, klorokiner, sulfasalazin, leflunomid ← brukt i mange år og kalles konvensjonelle syntetiske sykdomsmodifserende legemidler
Immunmodulerende (hemmer proinflammatoriske cytokiner som TNF-alfa og IL-6)
Rituximab (B-cellehemmer) viser god effekt
JAK-hemmerne (redusere aktivitet til flere interleukiner og interferoner)
Glukokortikoider
SOm prednisolon ved oppbluss av symptomer eller høy aktivitet
Brukes i periode til sykdomsmodifserende midler funker.
Noen har ikke effekt av sykdomsmodifserende ← langvarig bruk av prednisolon
Brukes også hos dem som ikke kan bruke NSADI som eldre og dem med hjerte og karsykdom
Intraartikulært glukortikoider
Settes lokalt og gir god lokal effekt og mindre bivirkninger enn systemisk
Fysioterapi + trening bevarer funksjon
Ortoser som håndleddsstøtter kan hindre feilstillinger og bedre funksjon
Kan ha behov for revmakirurgiske inngrep
Fjerner synovialhinne ved synovektomi
Kirurgisk avstiving kan lindre smerter
Protese i ødelagte ledd kan lindre og gi bedre funksjon
Komplikasjoner og sekveler
Kronisk artritt → ledd-derformiteter
Nedbrytelse av bein, brusk, støtteaparat for sener og muskler
Anemi korrelerer sterkt med sykdomaktivitet
Trombocytose (mye blodplater) er vanlig
1% får leukopeni (lite leukocytter) og splenomegali (Forstørrelse av milten)
Noen har lymfadenopati (forstørret lymfeknyte)
Revmatiske knuter:
Fra under 1mm til store
Forekommer på trykkutsatte steder (som strekkesidene av albuen)
Kan være på indre organer som hjerte, lunge, lever
Systemsykdom sin effekt på andre organer:
Lungene kan gi lungefibrose og pleuritt
Hjerte gir perikarditt
Sekundær sjogrens med keratoconjunctivitis sicca (tørre øyne pga nedsatt tåreproduksjon) + xerostomi
Vaskulitt i flere organer, som hud
Nervesystem med perifer nevropati (motorisk/sensorisk) pga vaskulitt
Økt risiko for osteoporose + hjertekar-sykdom , øker med sykdomsaktivitet
Prognose
Inflammatorisk aktivitet bestemmer langtidsprognosen.
Viktig med tilstrekkelig behandling for å unngp komplikasjon
Uheldige prognotiske markører:
Høy inflammasjonsmarkør, mange hovne ledd, dårlig funksjon, positiv anti-CCP, tidlig påvist skade av leddbrusk og beinsubstans
Trolig bedre behandling og legemidler har økt levetid og idag ikke mye kortere forventet levetid enn befolkning generelt
Psoriasisartritt
Kronisk artrittsykdom som oppstår hos dem med psoriasis
Tilhører kategori spondyloartritter
Dvs. inflammatoriske sykdommer som særlig rammer akseskjelettet
Forekomst: 1-2% har psoriasis der 5-10% har psoriasisartritt dvs 0,1-0,2% av befolkning, ingen forskjell mellom kjønn
Årsaker:
Ukjent, trolig genetiske og ikke-genetiske
Rundt 40% har familiemedlemmer
Enkelte gener forekommer oftere hos dem med psoriasis/psoriasisartritt enn ellers i befolkning
Noe holdepunkt for tidligere infeksjon/traumer kan utløse psoriasisartritt
Spesielt steptokokkinfeksjon
Symptomer og funn
Smerte, hevelse, stivhet i ledd og senefester. Også rygg er vanlig, morgenstivhet og generell tretthetsfølelse
Vanligste form er symmetrisk polyartritt:
Leddinflammasjonen likner revmatoid artritt
Hos noen dominerer rygg/bekken ← spondyloartritt
Dem med psoriasisartritt har oftere symptomer på inflammatorisk revmatisk sykdom
Entesitt (inflammasjon der sener fester til bein) er karakteristisk
Klinisk undersøkelse: Trykkømhet og hevelse over affisert ledd
Røngtenfunn: erosjoner og dannelse av nytt bein rundt ledd
Diagnostikk
Funn av artritter i ekstremitetsledd / rygg / bekkenets ledd (iliosakralleddene) sammen med psoriasis og fravær av revmatoid faktor i blod
Ingen blodprøve, men noen har forhøyede inflammasjonsfarkører
Anti-CCP kan være positiv ved erosiv sykdom
Ultralyd + MR viser inflammatoriske forandringer i leddhinnen, og sammen med røngten viser skade av brusk og bein i ledd
Behandling
NSAID og evt paracetamol som smertelindring
Sykdomsmodifiserende medikamenter (DMARD-preperat:
Metotreksat, sulfasalazin leflunomid
biologiske midler (TNF-alfa-hemmer og IL-17-hemmere)
Demper smerte, stivhet og påvirker sykdomsutviklng
Glukokortikoider
Spesielt intraartikulære injeksjoner er nyttig ved periodiske leddplager og affeksjon av få ledd
Ikke-medikamentell trening + ergoterapi er nyttig for styrke og bevegelighet
Revmakirurgiske inngrep:
Ved skade på neddbrusk og leddnært bein
Proteser kan være aktuelt
Ved avstivning for ledd i feilstillinger
Komplikasjon:
Ødeleggelse av ledd ved manglene behandling + hjerte-kar-sykdom
Fremre uveitt er en øyekomplikasjon som kan gi blindhet
Prognose
Varierende basert på undergruppene
Alvorlig sykdoms faktorer:
Høy sykdomsaktivitet
Affisert mange ledd
Høy SR
Røngtenforandringer
Ankyloserende spondylitt
Tidligere kalt Bekhterves sykdom
Inflammasjon i iliosakralledd (IS-ledd) og i ryggraden.
Tilhører inflammatoriske revmatiske sykdomemr kalt spondyloartritter
Forekomst
0,2-1,1% av voksne, vanligere hos menn. Debut 18-40 år
Årsak
Ukjent, men assosiert med vevstypen HLA-B27.
Infeksjon kan utløse sykdom hos genetisk disponerte individer
Symptoemr og funn
Smertet og stivhet i korsrygg, mellom skulderbladene og i nakken
Vært om natten og morgen
Bevegelse lindrer (står opp på natt før videre innsoving)
Smerte, stivhet og Tranghetsfølelse i brystkassen → vanlig
Artritt i store perifere ledd hos noen
Smerter, stivhet
Iblant ødeleggelse av brusk og bein som ved vematoid artritt
Inflammasjon i sener, ligamenter og leddkapsler der de fester til skjelettet (entesitter) er karakteristisk
Generell sykdomsfølelse + tretthet forekommer med høy sykdomsaktivitet + høy SR og CRP
Kliniske funn:
Nedsatt bevelighet flere nivåer i ryggrad + brystkasse
Avansert sykdom er hele ryggraden avstivet
Artritt i iliosakralleddene (ensidig/bilateral) og forekommer tidlig i sykdomsutvikling + trykkødem
Diagnostikk
Vanskelig diagnostikk
Forandringer på røngten:
Tar lang tid før det er synlig
MR:
Avdekker inflammatoriske/destruktive forandringer i iliosakralleddene flere år før røngten
CT:
God på å visualisere endringer, brukes ved usikkerhet med røntgen/MR
Behandling
Samme som psoriasisartritt:
NSAID-preparater for semertelindring og økt bevegelighet
DMARD-preperat → kun ved atritt i perifere ledd
TNF-alfa-hemmer → svært effektive
Gies hvis NSAID ikke har tilstrekkelig effekt + andre biologiske medikamenter er aktuelle
Egentrening for å oppretteholde styrke og bevelighet + funksjon
Komplikasjoner:
Fremre uveitt → smerter i øyet, rødt øye, lysskyet
Alvorlig og kan gi grønn stær
Andre sjeldne inflammatoriske forandirnger
Myokarditt og hjerterytmeforstyrrelse
Hjerteklaff kan skades
Prognose
Livslang oppfølgning
Avansert sykdom kan gi avstivnet ryggrag pga forbeining av leddbånd og leddene i ryggraden
Utsatt for alvorlige lammelser ved ulykker
Fall og ulykker som vanligvis er ufarlig kan gi store problemer
Reaktiv artritt
Leddinflammasjon som en reaksjon på infeksjon i et annet organsystem
Like vanlig som revmatoid artritt hos unge, debut 20-30 år, noe hyppigere hos menn enn kvinner
Utløses av infeksjon:
i urinveier/kjønnsorganer av klamydia
Tarm av tarmpatogener av salmonella, shigella, Yersinia, Campylobacter, men det er flere
Vevstypen HLA-B27 disponerer for reaktiv artritt
Symptomer
Smerter, hevelse, stivhet i ledd (få er ledd affisert)
Konjunktivitt og fremre uveitt rammer 20-30%
Utslett kan forekomme
Debut med utløsende infeksjon i urinveiene, kjønnsorganene, tarm / noen daget etter infeksjon
Infeksjonen kan også være asymptomatisk
Diagnostikk
Påvise patogene bakterier i avføring eller urin, forhøyede inflammasjonsparametrere (ofte høye ved reaktiv artritt.
Hvis et ledd isolert er påvirket må en tenke septisk artritt som differensialdiganose
Da kan brusk destrueres ila noen få timer
Behandling
Symptomatisk smertelindring = NSAID
Intraartikulære glukokortikoder
Langvarig/invalidiserende sykdom:
DMRAD → metotreksat/sulfasalazin
Om chlamydia trachomatis er agens:
antibiotika, også hos partner
Antibiotika påvirker ikke sykdomsforløpet ved enteroinfeksjon
Fibromyalgi
Utbredte og langvarige muskelsmerter → vanligste årsak blant unge og middelaldrende kvinner 2-8% prevelans
Økende forekomst med alder, 2x kvinner enn menn
Årsaker
Ukjent, normalt ingen inflammasjon, normale bilde og lab prøver.
Sannsynligvis biolgoiske, psykologiske og sosiale faktorer
Symptomer
Diffuse muskel og skjellettplager med utviklende smerte over tid.
Ofte lokalt → generell (smerter i nakken, ryggen, brystkassen, armene, beina)
Kronisk men varierende intensistet og forverres med:
Værforandringer, fysiske anstrengelser, stress, dårlig søvn
Plages også samtidig med trettbarhet og utmattelse, depresjon, angst.
Også dårlig hukkommelse og konsentrasjonsevne hos noen
Hodepine og endret avføringsmønster (vesklende løs/hard mage)
Funn
Palpasjonsømhet av bløtvevet
Definerte muskel- og senefester heter tender points → palpasjonsømhet
Diagnostikk
Klinisk undersøkelse og minst 11/18 tender points fra ACR-klassikasjonskriterier fra 1990.'
Ny fra 2010, IKKE TATT I BRUK PER 2020, vektlegger symptomer som er typiske med poengsystem
Behandling
Tilpasset trening spesielt varmt basseng, avspenningsøvelser, mestringsgrupper.
Smertestillende har lite effekt men antideppresiva og nevroleptika kan ha effekt (obs bivirkning)
Hyppigste årsaken til uførepensjonering
Begrende innvirkning på ADL
Kronisk men ikke livslangt forløp hos alle
Det er ikke økt dødelighet
Arthritis urica
Også kalt urinsyregikt,
Innenfor gruppen krystallartritter.
Nedslag av urinsyrekrystaller i leddvev, rammer oftere menn.
Akutte og tilbakevendende artritter i et/flere ledd
Ledd blir røde, hovne og ofte svært smertefulle
Stortåås grunnledd rammes oftest
Kan bli et kronisk forløp
Krystallutfelling og danne små knuter i huden (tofi)
Diagnostikk
Sykdomsbilde, økt urinsyre i blodet, påvisning av urinsyrekrystaller i leddvæsken
Behandling
Akutte anfall → intraartikulære injeksjoner med glukokortikoider + NSAID og kolkisin
Fra første anfall → aktuelt med legemidler som nedsetter urinsyreprduksjonen
Forebyggende kost:
Purinfattig (rødtkjøtt, belgfrukter, skalldyr)
Nedsetter urinsyremengden i kroppen
Komplikasjon
kan bli kronisk leddinflammasjon
Skade leddbrusk og leddnært bein → artrose
Urinsyreutfellinger eller steindannelse i urinveiene → kan gi nyreskade
Økt risiko for hjerte- og karsykdom
Prognose:
god ved behandling.
Kronisk sykdom kan gi funksjonssvikt i affiserte ledd + nyresvikt + kompliserende sykdommer
Juvenil idiopatisk artritt
Også kalt barneleddgitt er vanligste kroniske revmatiske sykdommen under 16
Samlebetegnelse, flere undergrupper:
Polyartritt, oligoartritt, psoriasisartritt
Systemisk juvenil artritt
Tidligere kalt stills sykdom
Svingende temperatur med høye febertopper + utslett + leddinflammasjone
Forekomst 100-200 barn i Norge, prevelasen 1-2 per 1000.
Oftere jenter enn gutter
Debuterer mest ved 1-3 år + 9 årsalder
Årsak Flere gener kan predisponere
Symptomer og funn
Mindre smerter enn vokse
Vekstforstyrrelse ved de alvorlige formene
Kronisk uveitt hos 20% med lite symptomer (må til øyelege jevnlig)
Behandling
Hentyn til vekst og utvikling
NSAID, glukokortikoider
Spesifikke antirevmatiske legemidler → metotreksat
Biologiske legemidler → etanercept
Tverrfaglig oppfølning + fysioterapi og ortopediske og tekniske hjelpemidler
Infeksjoner
Kan være sår eller sprees med blod.
Oftest bakterier, men sopp kan også være årsak
Spesielt metallimplantanter har bakterier en affinitet til, plater, skruer, leddproteser
Osteomyelitt
Spredning via blodbanen eller åpne bruddskader/opersjoner
Kompliserte (åpne) brudd gir stor infeksjonsfare.
Må vurdere hvilket brudd, lokalisasjon og bløtdelsskaden
Ved større bløtdelsskade er det økt infeksjonsrisiko
Modere bruddbehandling:
Nøye debridement (fjerning av dødt vev, resning og bakteriologisk prøvetaking)
Samtidig repeterende sårrevisjoner
Da ungåås langvarig antibiotikabehandling
Osteomyelitt hos barn
Barn får ofte akutt ved bakterier til bein fra blodbanen
Ofte under periost over nydannet bein i metafysen (overgang mellom skaft og ledd) pga stor blodgjennomstrømming
Feber, og lokal ømhet
Diagnostiseres med scintigrafi eller MR
Registrerer den økte blodgjennomstrømningen tidlig i et område med infeksjon
Om det ikke behandles kommer det på vanlige røngten
MR vil da viser at periost er løftet opp fra beinet (abscess)
Tidlig behandling før abscess
Bakteriologisk prøve før mtp resistens
Da ofte nok med antibiotika
Om osteomyelitten oppdagges senere
Aktuelt med incisjon og drenering av abscess + fjerne insiert bein
Abscess dreneres og resistensbestemmes
Kirurgi er aktuelt med: Store abscesser i rygg + spinalkanal som må dreneres
Kronisk osteomyelitt
Kan gå til kronisk form
Ofte fistel fra bein til huden med sekresjon
Helst MR for utredning men CT kartlegger skjelettaffeksjoner og sekvester best
Sekvest = beinbit uten sirkulasjon
Tar beinbiopsi gjennom steril hud for å dyrke mikrober
25% er blandingsinfeksjoner dvs flere mirkober
Behandling er fjerning av infisert bein + infisert vev + langvarig antibiotika
Antibiotika trekker ikke inn i dødt beinvev → hovedsakelig kirurgi
Osteosyntesematerial (plater, skruer, nagler) etter brudd er fremmedlegme som vanskeliggjør infeksjonsbehandling
Dette må fjernes etter brudd er tilhelet
Om brudd ikke er tilhelet må det være på plass
Erfaringsmessig får en ikke kontroll over infeksjon ved ikke-stablisert brudd → fjerne metallet og stabilisere bruddet med ekstern fiksasjon
Radikal behandling med fjerning av infisert vev + langvarig antibiotika er ikke alltid en blir kvitt kronisk osteomyelitt
Tuberkuløs osteomyelitt
tuberkbasill kan sprees til bein og gi kronisk infejson
Destruksjon av infisert område
Må opereres + tuberkulostatika, stor sjanse for varig skade på ledd og bein
Sjeldent forekomst i Norge utenom innvandrere, gir forsinket diagnostisering
Septisk artritt
Inflammasjon i ledd av pakterier
Om det er puss i et ledd = pyogen artritt (selvom det kan forekomme uten bakterier, kalles da steril pyogen artritt)
Kommer inn i ledd likt som bein:
Leddproteseoperasjon, åpne brudd
Osteosyntese av intraartikulære brudd er vanlig årsak
Symptom:
Feber, hevelse, sterke smerter og nedsatt beveglighet i infisert ledd
Brusk kan etter kort tid destureres.
Behandling
Må fort skylle leddet, gjentatte ganger via artroskop
En må iblant fjerne leddhinnen
Etter bakteriologisk prøve er sikret starter en behandling mot staph. aureus og justeres etter resistens
Infeksjoner i bløtdelene
Oftest i hud + underhud, ofte abscessdannelser
Abscess kan oppstå i dypere lag, inni/mellom muskler, typisk forløp:
Skade som gir hematomdannelse
Og/eller dødt vev etter skade
Bakterier fra blodbanen
Vanlgie infeksjonstegn men diffus hevelse
Om det er mistanke om dyp abscess → MR undersøkelse
Behandling → prøvetaking til dyrking + antibiotika etter resistens
Nekrotiserende fascitt
Begynnende typisk etter ubetydelig hudinfeksjon
Sirkulasjonsforstyrrelser
Artielle sirkulasjonsforstyrrelser
Akutt iskemi
Akutt okklusjon av arterie, akutt-hjelp
Forekomst: Sjelden og oftest i underekstremitet hos eldre med arteriosklerotisk
Årsaker:
Sjelden i overekstremitet → ofte da emboli fra hjertet pga atrieflimmer, hjerteinfarkt, klaffesykom
Undereksremitet → okklusjon av aterie
Iskemi + infarkt kan oppstå av arterielle tromber fra aterosklerose i arterie
Stumpe traumer → kan skade intima og blodet dissekerer inn mellom intima + muskellag i arterie:
Medfører blodåren tettes delvis / helt igjen med påfølgende iskemi og infarkt
Sjeldenere årsaker til iskemi:
Arteriespamse + kompresjonssyndromer
Kneluksasjoner / brudd i kneområdet / nedre del av overarm = eksempler på skader av arterier og intima
Sjelden årsak til eksremitetsiskemi er akutt muskellosjesyndrom:
Skyldes ofte beinbrudd, store vevsskader / blødninger, elekriske skader, infeksjon, stramme bandasjer, forbrenning, forfrysning, bevisstløs (ligger med stort press på en muskel)
Økt trykk i vev presser blodkar sammen (muskel, sener og nerver ikke når nødvendig blodtilførsel
Jo lengre varighet jo mer alvorlig iskemi er, kan resultere i infarkt og permanet ødeleggese av muskulatur og nerver
Symptomer og funn
Akutte smerter, blekhet, magnlende/svak puls, dårlig sensibilitet, innskrenket/manglende bevegelse (både hypoksi/nerveskade)
Muskellosjesyndrom → synlig hevelse og spent vev
Palpasjon → øm og veldig hard i motsetning til forrige side
Anaerob metabolisme gir utmattelse og surhet i beina
Symptom avhenger av kollateralsirkulasjon
Overekstremitet har flere kollateraler enn underekstremitet
Slike okklusjoner blir ofte oversett og seint diagnostisert
Kan ende i mputasjon
Diagnostikk
Ikke nok med å sjekke at puls er tilstede pga kollateral
Helst sammenlikne blodtrykk på overarm og ankel med ultralyddoppler
Høyere trykk distalt på leggen enn overarm i liggende stilling (brukes som mål)
Ankel-arm-indeks uttryker systolisk trykk i ankel over trykk i overarm < 0,9 = videre utredning
Intimaskader som ikke har trombosert enda = normal indeks tidlig
Måle over tid ved skader der en må mistenke arterieskade
(distale lårbeinsbrudd med feilstilling, luksasjonsfraktur som omfatter deler av kneleddet, kneluksasjoner, åpne skader)Mistanke om karokklusjon = ikke nok med perifer puls og kapilær fylling
Radiologisk diagnostikk:
Ultralyd
Arteriell angiografi
Angiografi med CT
MR
En/flere ved ankel-arm-indeks under 0,9
infarkt med muskelnekrose innen 6-12 timer ved for lavt trykk
Full oppheving av sirkulasjon gir alvorlig iskemi om det ikke rekonstrueres nok → amputasjonsrisiko etter 5-6 timer
Behandling
Fjerne emboli/trombe
Intervensjonsradiologi
Karkirurgi
Embolektomi med ballong
Bypass
Intervensjonsradiologi med trombolyse er effekt mot noen tromber
Avnehnger årsak til okklusjon og tid etter debut
Smertestillende med opioder
Antitrombotisk behandling ved lang behandlingstid
Ved langvarig irreversible skader (infarkt) må en vurdere amputasjon
Komplikasjon
Nekrose (infarkt) i ekstremitet og sekundær infeksjon
Svært smertefullt
Prognose
Ved fravær av sensibilitet + motorikk må en regne med nekrose og nerveskade med varighet for evt amputasjon
Kronisk iskemi
Gradvis iskemi utvikling + gangrenrelaterte smerter i underekstremiteter + redusert muskelkraft
Forekomst: øker med alder + risikofaktor for aterosklerose, særlig røyk
Hyppigst i underekstremitet og bekkent
Årsaker: nesten utelukkende aterosklerose
Symptomer og funn:
Anstrengelsesrelaterte symptom (smerter + redusert muskelkraft)
Typisk når man går (som slitasje i vektbærende ledd får)
Men skillende ved at de raskt forsvinner med hvile
Kalles claudicatio intermittens
Klassisk skille er spinal stenose (smerter når de går nedover) men iskemi i bekkenarterie får smerte når de går oppover
Klassisk symptom er når beina økes over hjertehøyde gir det smerter
Gir mulighet for en arteriell blodsirkulasjonstest
Løfte opp beina og observere avbleking
Ved øking på 30 cm over hjertenivå = 30 mmHg
Om det er alvorlig diabetessykdom med aterosklerose (ikke uvanlig hos eldre)
Fot kan være rød selvom sirkulasjon er dårlig
Pga arteriovenøs shunting (blod til foten går over til venene og gir huden rødfargen)
Ikke nok oksygenering til bløtdeler eller skjelett
Deles inn i grader etter anstrengelsesrelasjonen
Blåmarmorert og blek ved dårligst sirkulasjon, nedsatt hudtemperatur, atrofisk hud med manglende hårvekst og tykke negler med gul misfarging
Lang kapillær fylling
Grad av arteriell insuffisiens | Klinisk bilde |
Grad 1 | Ingen symptomer |
Grad 2 | Claudicatio intermittens |
Grad 3 | Iskemiske hvilesmerter |
Grad 4 | Iskemiske sår eller gangren |
Diagnostikk
Anamnese (funksjonsnivå), klinisk undersøkelse, pulsstatus, ankel-arm-indeks
Kun ankeltrykket gir opplysninger om alvorlighetsgrad og prognose
Systolisk blodtrykk under 50mmHg er akutt truende
Kan være falsk-forhøyed hvis en arterie er så stiv at den er vanskelig å presse sammen
Må vurdere kliniske funn
Ultralyd med flowmålinger gir viktig informasjon om lokalisering + grad av stenose og patologiske forhold i blodstrømmen
Angiografi gjennom CT/MR er indisert av kliniske funn + ultralyd
Behandling
Avhenger av symptom + stenose grad fra angiografi
Korte stenoser og okklusjoner < 10cm:
Perkutan tansluminal angioplastikk, PTA (utblokking med kateter)
Kroniske okklusjoner av a. femoralis superficialis, a. femoralis communis, a- poplitea, proksimale bifurkasjonen
Behandles operativt med bypass og trombendarterektomi (TEA)
Bypass er avhengig av sirkulasjonsforhold forran og bak partiet
Ved PTA:
Langvarigbehandling med acetylsalisyre
Ved stent:
Klopidogrel for å hemme trombocyttfunksjon ytterlig
Redusere ytterlige aterosklerose:
Røykeslutt, regelmessig mosjon
Trening øker kollateralsirkulasjon
Mange får smerter med fysisk aktivitet (må tåle litt før det blir bedre)
Måle ankel-arm-indeks hver sjette måned:
Ved mistanke om ytterlige forverring utførs angiografi på nytt
Komplikasjon
Nekrose og muskellosjesyndrom.
Ved bypass = blødning og okklusjon i åren
Venøse sirkulasjonsforstyrrelser
Dyp venetrombose, venøs stase, ødem
Varicier
Utvidelse av vener osm gir lekkasje i veneklaffer/ødelage klaffer med påføglende venøs stase i underesktremitetene
Forkeomst 15% av befolkningen. Viss arvelighet. Hyppigst kvinner, spesielt gravide
Årsaker
Oppstår når venøs trykk blir høyere enn veggen tåler
Området rundt klaff har høyest trykk og er mest utsant
Utposning gir venelekkasje (venøs insuffisiens)
Sjedereaksjon med økt trykk nedover
Gir trykkbelastning i perforant (kommunikasjon mellom overflatiske og dype vener)
Økt trykk i kapillærene
Venøst trykk er størst når vi sitter uten å bruke leggmusklene (siden det øker den venøse tilbakestrømning)
Tilstander som graviditet og overvekt øker risiko for varcier
Som regel kombinasjon med svekkelse i venevegg
Sekundær varcie = hypertensjon og varcie forårsakt av venøs obstruksjon som DVT
Diagnostikk
Ødem oppstår pga økt kapillærtrykk
Ved forverring kan næring og oksygen bli dårlig ← kronisk venøs insuffisiens
Varierende yskdomstegn:
Uttalte sår som ikke gror, utvidede årer som blri operasjonsindikasjon
Enkle kliniske tester kan skille overflatisk og dyp venøs insufisiens + ultralyd, fotopletysmografi + venografi er aktuelt
Behandling
Konservativ
Komperasjonstrømper / elastiske bind kan lindre symptom og forhindre utvikling av venøs insuffisiens
Elevasjon av ekstremitet
Muskelpumpe bruk ved fysisk aktivitet
Sklerosiering gjøres vedi njeksjon av vevsirriterende stoff som tetter igjen overflatiske varcier. Brukes laser eller radiofrekvensbøler. Høy residivrate
Kirurgisk
Fjerning av v. saphena magna og sidevener med varcier evt perforantdisseksjon
Residiv kan forekomme
Spesielt om en overser en/flere greiner i lysken
Stadium | Symptomer | Kompliasjoner |
Grad 1 | Varcier uten plager | Ingen |
Grad 2 | Varcier, plager som kløe, tretthet, tyngdefornemmelse, moderat ødemtendens, kramper, smerter | ingen |
Grad 3 | Varcier med symptomer som grad 2, men mer utpreget | Trofiske hudforandringer (hyperpigmentering, dermatitt, staseeksem, tromboflebitt) |
Grad 4 | Varcier med symptomer som grad 3 men mer utpreget | Samme som grad 3 + venøst leggsår |
Bedre utredning med ultralyd:
Kosnervativ kirurgi med å fjerne deler av v. saphena magna / prava som er klinisk insuffisiente
Kan residivere
Postoperativ:
Kompresjonsstrøme i flere måneder + mosjon
Diabetiske fotsår
Økning med diabeteskomplikasjoner pga økning av diabetes
Opptil dobbelt økt dødelighet ved fotsår ved type 2.
Sår forprsaket av høy blodglukose som skader kapillærer og sensoriske nerver.
Medfører svekkelse/tap av sanser
Skader motorikk → atrofi av muskel og kraft, spesielt de kortere med utspring i fot og ikke i legg
Redusert autonom funksjon reduserer svette som tørker huden og AV-shunting → iskemi som resultat
Sår kan sjyldes iskemi, nevropati eller begge to
Symptomer, tegn og diagnostikk
Nevropati - følelsesløs, rød, ødematøs, redusert perifer pus, endret trykkdistrubusjon, nedsatt sensibillitet, tørr og sprukken hud
Kan skrives som å gå på puter, brenning, prikking, stikking, nummenhet, ustøhet ved gange
Bilateral debut, forverres om natt, lindres ved gange
Monofilamenttest → berøringstest i føttene
Ankelsirkulasjon
Ankel-arm-indeks AAI. normalt er > 1, under indikerer problem
Diabetikere har aterosklerose som gir kunstig høyt blodtrykk men det er lite sirkulasjon, bruker spesialutsyr
Tåtrykk > 50mmHg er nødvendig at et fotsår skal gro
Elevasjonstest
Heve fot og observere avbleking. 30cm = 30mmHg
ved AV-shunting, typisk diabetikere, = falsk rødhet
Infeksjonstegn
Redusert inflammasjon gir lave CRP, SR, leuckocytter selvom alvorlig infeksjon
Feber uten kjent årsak + lokal infeksjonstegn med sprekk i kallositet ← utelukke osteomyelitt
Kartlegge makrosirkulasjon med MR/CT-angiografi
Radiologisk undersøkelse av diabetesføtter
Avslører Charcots, eksotoser (utvekst av beinvev), endrete trykkpunkter
Behandling
Sårprinsipp
Debriment til levende sev
Avlastning
Behandle sirkulasjonsforholdene
Bakterielle infiserte sår:
Følges opp med antibiotika etter resistens og debridement
Acute foot attack med sår, infeksjon, abscess, bakteremi:
Sykehus mtp sepsis evt amputasjon
Viktigst med forebygging
Prognose
Diabetiske sår har høy risiko for amputasjoner og dødelighet
Følge opp med forebygging, undervisning og tidlig intervensjon i sår er viktig
Skader
Spontan helbredende skader:
Muskler, sener, leddbånd
Hyppigst behandlingstrengende:
Beinbrukk, menisk, leddbånd, sene/muskel, leddbrusk
Rabdomyolose
Rabdomyo lyse:
Muskelproteiner som myoglobin og økning i creatin kinase (CK
Fysiske årsaker:
Knusningskader, overbelastning, støt
Ikke—fysiske:
Kjemiske skader, infeksjoner, kongentital
Fare for nyreskade
Behandling er korregiering av væske
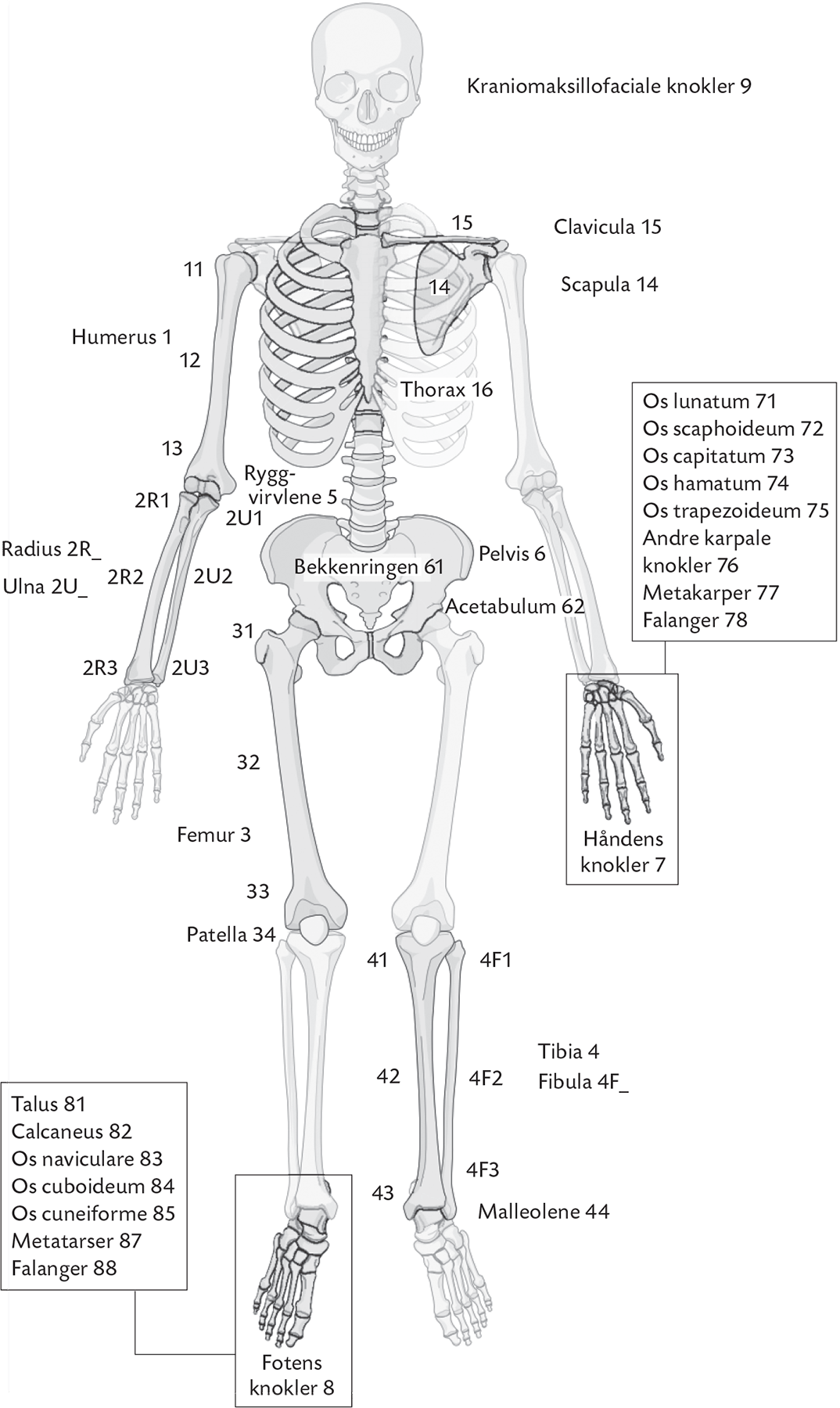
Beinbrudd, fraktur
Beinvev sin intercellulærsubstans:
Kollagen som belegges av krystaller
Krystaller: kalksalter, hovedsakelig kalsium og fosfatholdig hydroksylapatitt
Osteoklast:
Øker kalsiumengde ved å bryte ned
Stimuleres av paratyroideahormon, hemme av kalsitonin
Konstant omsetning
Osteoblast:
produserer beinvev
Periost:
hinnen med rikelig sirkulasjon
Forutsetninger for bruddtilheling
Ligge i ro og tett med god sirkulasjon, og rundt
Inflammasjon i aktutskade gir økt dannelse av blodårer og osteoblaster
Tilheling skjer uten fibrose
Først callusdannelse som modnes,
VIl bli usynlig ved riktig tilheling
Deles opp i hvor på knokkel brudd er:
Diafysære brudd → i midtre del (værst sirkulasjon
Metafysære brudd → nær leddene i epifyseskiven, ingen margkanal
Epifysære brudd → på enden, epifysen
forekomme ofte bruddlinjer inn i leddflate, intraartikulært
Lengdevekst kan bli skadelidende i epifyseskiven hos barn
Store senefester
Ofte festet på utvekst på bein, apofyse
Bruskskiven på begge sider av apofyser → uten blodårer, diffusjon
Der beinet dannes → god sirkulasjon
Riggvirvel:
Spongiøst bein uten beinmargskanal (kanal med mineralisert beinvev)
Likner mer på rørknokler metafyser
Komplisert brudd pga ryggmarg og nerver
Forekomst
600.000 behandling av skader i sykehus, fleste av dem er brudd
Årsak
Ytre påkjenning som er mer enn struktur tåler
Alder og kjønn og osteoporose har mye å si
Hos osteoporose er det oftest brudd i:
Ryggvirvlene, lårhalsen, håndleddene, overarm
Økende brukk i distale radiusfaktur etter menopause, som er u.å
Typer
Tverrbrudd, skråbrudd, spiralbrudd, komminutte (brudd med flere fragmenter)
Dislokerte/udislokerte. Åpne/lukkede
AO/OTA-klassikasjon
Hvilken knokkel
Proksimal(1), midtre, distal (3)
Alvorlighet+prognose fra A(bra) - C ( dårlig)
(bedre)1-3(alvorligere)
Symptomer og funn
Smerter, hevelse, feilstilling, patologisk bevelighet
Forstuing har mange samme tegn men ikke synlig feilstilling eller patologisk bevegelse
Også senere inflammasjon og smerter, brudd kommer umiddelbart
Lokaisasjon på brudd | Behandling | |
Overekstremitet | Fingerbrudd (fractura digiti) | Må reponeres for å sikre god funksjon. Spesielt viktig å unngå feilrotasjon, som vil føre til fingerkollisjon ved bøying av fingrene. Dette oppnås ved å immobilisere bruddet med nabofinger og med fingre bøyd. Eventuelt kan det være nødvendig med operativ reponering og stabilisering. |
Brudd i båtbeinet (fractura ossis scaphoidei) | Kan være vanskelig å se på røntgenbilde de første ukene. Ved palpasjonssmerter i «snusdåsen» i overgangen mellom håndroten for tommel og radius bør det gjøres MR-undersøkelse. | |
Håndleddsbrudd (fractura radii typica eller Colles fraktur) | Dette er det vanligste av bruddene i håndleddet. De fleste kan behandles konservativt med reponering i lokalbedøvelse og immobilisering med gips. Noen brudd er imidlertid så ustabile at de må opereres. Brudd som går inn i leddet, trenger som regel også operasjon. s. 492. | |
Brudd i underarmsbeina (brudd både i radius og ulna: fractura antebrachii) | Slike brudd krever oftest operativ reponering og fiksering med plater og skruer for å få helt korrekt posisjon. Siden bevegelse mellom disse beina er forutsetning for at vi kan rotere underarmen og hånden, er det kritisk viktig at bruddet settes sammen helt uten feilstilling. Feilstilling kan medføre nedsatt rotasjonsevne i håndleddet. Dette er en av årsakene til at de ikke kan behandles med gips. | |
Brudd i alburegionen. Involverte bein: radius med radiushodet (caput radii), ulna med albuknoken (olecranon) og distal ende av overarmsbeinet (humerus) | Brudd i radiushodet med liten eller ingen feilstilling behandles uten immobilisering, med aktive bevegelser uten belastning. De fleste andre brudd i regionen kan noen ganger behandles med gips, men behandles alltid operativt ved feilstilling og/eller dårlig stabilitet. | |
Overarmsbrudd (fractura humeri) | Konservativ behandling er ofte tilstrekkelig. Skade på n. radialis kan forekomme, og det er viktig å observere om pasienten har eller utvikler «drophand» som uttrykk for skade av n. radialis. Slik nerveskade kan enkelte ganger være indikasjon for operasjon, og det er derfor viktig å følge med på funksjonen i hånden. | |
Brudd i kragebeinet (fractura claviculae) | Slike brudd forekommer hyppig, og er vanligst i midtre del. Ofte betydelig feilstilling: Bruddendene ligger ved siden av hverandre. Likevel benyttes konservativ behandling, der bruk av åttetallsbandasje, som lindrer smerter, men sjelden korrigerer feilstillingen, kan være aktuelt. | |
Underekstremitetene |
| I dag opereres de fleste av disse bruddene med halvprotese. Det foreligger norske retningslinjer, der betydningen av tidlig smertelindring, tidlig operasjon og multidisiplinært team med geriatrisk kompetanse understrekes – det siste for også å identifisere underliggende årsak til fall og forebygging av nye fall. |
Brudd i øvre del av lårbeinet med affeksjon av hofteknoken (fractura trochaterica) | Dette er vanlige brudd hos eldre pasienter, men ses oftere hos menn enn kvinner. Siden de ikke affiserer lårhalsen/lårhalshodet, har de langt bedre prognose enn lårhalsbrudd. Det kan være et enkelt brudd (brudd med to komponenter), men ofte er det flere bruddfragmenter (flerkomponentbrudd). Dette er brudd som alltid krever operasjon med enten en plate som koples med en glideskrue inn i lårhalsen, eller en spesiell margnagle, avhengig av bruddtype. | |
Brudd i lårbeinskaftet (fractura femoris) | Dette er et vanlig brudd hos også unge mennesker ved høyenergiulykker. | |
Brudd nær kneleddet – i nedre ende av femur og øvre ende av tibia (fractura condyli femoris / fractura condyli tibiae) | Slike brudd går ofte inn i kneleddet. Nøyaktig reponering og god fiksering (med spesialplate og skruer) er derfor viktig for å redusere risikoen for senplager (artrose). Sekundær kneleddsartrose er likevel vanlig. | |
Brudd i leggen med eller uten fibulafraktur (fractura cruris / fractura tibiae / fractura fibulae) | S 494 | |
Brudd i ankelregionen (fractura malleoli) | S 495 | |
Ryggen |
| De fleste brudd av denne typen oppstår hos pasienter med osteoporose. |
Ustabile columnafrakturer | s 495 | |
Bekken | Stabile bekkenbrudd (fractura pelvis) | Hvis det bare er brudd gjennom én del av bekkenringen, er bruddet stabilt. Vanligst forekommer fraktur gjennom os pubis. Slike frakturer oppstår oftest etter mindre traumer, for eksempel fall på setet eller på siden, hos pasienter med osteoporose. Disse bruddene forstyrrer normalt ikke stabiliteten i bekkenringen, og pasienten trenger bare smertelindrende behandling. Ved vedvarende plager under mobilisering må en likevel sjekke muligheten for at det foreligger brudd i sacrum som ikke har vært åpenbart ved initale undersøkelser. |
Ustabile bekkenbrudd | 496 | |
Brudd i hofteskåla (acetabularfrakturer) (fractura acetabuli) | Frakturer i acetabulum oppstår oftest etter høyenergitraumer. Typisk er trafikkulykker og fall fra høyde med slag mot trokanterregionen. Hvis det er vesentlig feilstilling i slike brudd, må de behandles operativt med nøyaktig reponering og stabilisering, oftest med skruer og plater. Siden hofteleddet er det leddet i kroppen som har størst belastning per flateenhet, er det, selv etter nøyaktig reponering, alltid fare for artroseutvikling i leddet etter acetabularfrakturer. |
Diagnostikk
Kan se noen ved første øyet kast men konvensjonell røngten gir god detaljer.
Noen brudd krever MR
CT brukes i økende grad, spesielt ryggrad, bekken og ledd (også for å avklare kirurgi)
Generelle behandlingsprinsipper
Bevegelse mellom bruddende → bindevev, pseudoartrose, falskt ledd
Må dermed være god kontakt mellom bruddendende
Tilsrekkelig sirkulasjon
6uker-4måneder gro ved tilstrekkelig sirkulasjon, avhengig av type og lokalisasjon
Lengre tid på diafyse enn metafyse
Reponering og stabilisering
Mistanke om brudd → elevasjon og kjøling
Hemmer hevelse og smerte
Leiring og stødig i riktig stilling, før et brudd er reponert og stabilisering:
Lindrer smerter
Sikre sirkulasjon distalt for bruddet
Unngå ytterlig skade på muskler, hud, nerver og blodårer
Etter reponering må stabiliseres ytre/indre
Ytre stabilisering og konservativ: Gips, ortoser, vakkummadrasser, korsett osv
Indre = operativ: Stålpinner, skruer, plater, margnagle med stabiliserende skruer
Ekstern er kombinasjon, men operativ
Ytre stabilisering
Brukes når det ikke er vesentlig feilstilling og noelunde stabil / reponere med maniplering
God effekt og lite infeksjonsfare og tilleggsskade på bløtdeler og periost
Indre stabilisering
Særlig brudd i underekstremitet
Osteosyntese:
skruer for å fiksere bruddfragment
Plate med skruer festet i beinet, begge sider og margnagler
Risiko for komplikasjoner:
ÅPent brudd, infeksjon
Brudd på blodforsyning som gir langsommere tilheling, værste fall nekrose
Intraartikulære brudd, på leddfaten:
Må reponeres eksakt, helst rett etter skaden
Mer enn 2-3 uker gir teknisk vansklighet pga tilheling er godt igang
Spesialkompetanse
Ekstern fiksasjon
Stålskuer inn gjennom hud, ovenfor og nedenfor brudd evt stålstag(er) utvendig
Smertelindring
Både behandling med korregering av feilstilling og stabilasjon
Kompresjonsbandasje → obs sirkulasjon
Akuttfase = analgesi
Paracetamol + opiater
Ofte rask avtakende smerteinensitet med stabilisering
Unngå opiater langvarig
Gjenopptrening
Motivere, ernære og skape bevegelse
Økt proteininntak etter katabolsk fase
Undervisning om trening og motivasjon
Passiv bevegelse
FOrhindre tilstiving
AKtiv bevegelse
Så lenge det ikke påvirker stabiliteten i et brudd
Kontrakturer kan opptre
Fotbrett er aktuelt
Skulderøvelser må startes raskt
Komplikasjoner etter brudd
Trombose og emboli
Øker pga
Inaktivitet
Traumen aktiverer koagulasjon
Kan være aktuelt med elastiske strømper + antikoagulerende
Økt bruk av venepumpen øker sirkulasjon og hindrer stase
Proksimalt i ekstremitet = færre klaffer, internt ingen
Elevation for å øke tilbakestrømming
Pumpeeffekt
Aktiv mobilisering er viktig
Tilheling i feilstilling
Vanligste komplikasjon,
Typisk askefeil, rotasjonsfeil, lengdefeil
Kar- og nerveskader
Forsinkelse i diagnostikk/behandling →
Permanente, invalidiserende skader
Kontroll gjentatt første 3-4 dager
Typisk oppstår ved pleksusskader med høyenergiskader
Hos eldre kan forekomme ved lavenergi og ikke-dislokerte bekkenbrudd
SPesielt hos dem på antitrombotiske medisiner
Trykk på nerver kan skads
Kan også oppstå i behandling
Må observeres hyppig etter kirurgisk behandling
Nerver som skades:
Kan sys sammen
Evt ta fra en annen frisk nerveende
Kan også oppstå pga ødem:
Særlig sirkulær gips må ikke legges på for raskt
Bandasjer kan være farlig om de ikke komprimerer nedenfra og opp
Alle bandasjer må observeres mtp sirkulasjonsskade
Muskellosjesyndrom, kompartmentsyndrom
Bindevevshinner rundt muskler er kalt fascier
Økt trykk i fascier avklemmer kar og medfører iskemi og infarkt + nerveskade
Forekomst
Oftest i legg pga 4 leggmuskler er omringet av fascier og underarm
Kan forekomme på overarm, lår og føtter
Tiltak: undersøke nevromuskulær og sirkulatorisk status
Årsak
Pga lavere trykk i venene klemmes de av først
Økt kapillærtrykk
Gir ødem
Økt vevstrykk hinder artiell sirkulasjon → iskemi og infarkt
Muskulatur regenerer ikke ved infarkt og erstattes med arrvev
Nervevev regenerer ikke
Symptomer og funn
Smerter er viktigste, kan ofte ikke smertestilles
Mange blir misstrodd og får sein behandling
Obs hos bevisstløse
Klassiske symptomer:
Hevelse og iskemi + nerveskade
Øm og hasrd muskulatur, blekhet, nedsatt aktiv bevegelse i nærliggende ledd
Smerter ved passiv bevegelse og mansglende puls
Ikke alle symptomer samtidig
Diagnostikk
Identifisere risikogrupper (Høyenergiskade, multitraume, perifer kar/nerveskade, bevisstløse
Kjenne på musklatur på begge sider og vurdere konstistens
Viktig med “motsatt er bevist”
Kan også gjennomføre trykkmålinger
Måle diastolisk blodtrykk og muskellosjetrykket:
Om det er mindre enn 30 er høy risiko
Hos bevisstløs/ asymptomatisk
Fasciotomi om trykkforskjell er mindre enn 30 i mer enn to timer
Trykkmåler kan gi falsk trykkhet og må derfor se klinisk også
Behandling
Fjerne gjps og bandasje
Om det ikke bedrer må en spalte muskelfascier
Lar ødemet utvide seg slik det krever
Vakkumbehandling er aktuelt, hindrer infeksjon og tidsforløpet til en kan lukke
Hud lettes sammen med elastiske strikker og kan syes etter noen dasger
Risiko for hudtransplantasjon pga for mye stramming
Komplikasjoner
Nekrose av nerver og muskelvev
Manglende tilheling i brudd
Dannes en pseudoartrose
Dannes bindevev og lager et falsk ledd
Mye bevegelse, dårlig sirkulasjon eller infeksiøse årsaker
Viktig å fjerne infeksjon før pseudartrosen
Behandling er kirurgi og fjerne bindevevet og fjerne noe beinvev.
Noen ganger nædvendig å transplantere bein, oftest hoftekram, for å stabilisere godt
Infeksjoner
Kan danens kronisk osteomyelitt som er vanskelig å behandle
Viktig med revisjon av osteosyntesen, debridment og antibotika etter resistensbestemmelse
Osteomyelitt
Kan oppstå etter bruddskaden eller operasjon
Kommer i kontakt med materiale som inneholder baktier
Vaskes sterilt og dekkes til
Operasjonsstrue gjør ytterlige debridement
Obs tetanus
Fremmedlegmer av metall er grodbunn, viktig med antibiotikaprofylakse
Men det oppstår infeksjoner som kan bli til osteomyelitt
Prognose
6-12 uker brudd tilheling, men kan ta langre tid hos enkelte paisenter og basert på lokaliasjon
Kan oppstå varig funksjonsnedstellese
Spesielt leddnære og intraartikulære brudd som gir redusert bevegelse og artrose
Ulike brudd
Vanligste er rørknokel i ekstremitet, ofte direkte men kan være indrekte
Håndleddsbrudd
Forekomst: Over håndledd er vanligst i radius:
Fractura radii typica
Ofte hos barn, men hyppist kvinner > 55 år pga osteoporose etter menopause
Årsak: fall fram og tar med hånd
Diagnostikk
Røntgen
Feilstilling i radiusbrudd → bajonettstilling over håndleddet (synlig akseknekk)
Hånd lavere enn arm fra siden
Symptom: inflammasjon
Behandling
Hovedsak konservativ:
Reponering ved å trekke tilnærmet riktig stilling
Smerter strammer musklatur og gjør reponering vanskelig
Gips, motvirke ødem med å elevere
Støtte arm med pute når en ligger
Hyppig heve arm når en går og bruke håndmuskler tidlig, knyte hendene
OBS gips blir for trang
Stabile brudd:
Gipslaske i 5 uker, stillingskontroll etter 1 uke
Komplisert:
Kirurgi
Prognose: god
5-10% varig redusert funksjon og smerte
Fractura colis femoris
Forekomst Etter brudd i ryggvirvler → hyppigst forekommende brudd, 10.000 i 2020
25% dødelighet innen et år pga multimorbiditet og fallkomplikasjon til andre sykdommer
Årsaker
Typisk osteoporosebrudd i colum femoris
Ofte på glatt gulv som ikke forårsaker fall hos friske
Symptomer og funn
Smertefult, kan ikke trå på bein eller bøye hosten
Undersøkelse:
Bein er utadrotert og opprykket
Sterke smerter ved passiv bevegelse (ikke med sammenstukende brudd)
Bruddendene går inn i hverandre og gir stabilt brudd
Diagnostikk
Røntgen
Ved innkilte bruddender er det vanskelig å skille, MR er definitivt
Behandling
Perfusjon til lårbeinshodet er via leddkapsel, gjør brudd komplisert

Leddkapsel fester til lårhals til trokanter (overgang mellom lårbein og lårhals)
Oftest intraartikulær brudd som komprimerer blodforsyning
Selv ved god stilling er det ofte nekrose av caput
Bør heller bytte caput med hemiprotse
Unntak ved liten elelr ingen feilstilling, da intern fiksasjon
Kan ha fri belasting innenfor smertegrenser
Må bruke gåhjelpmidler og støtte
Ved for lite belastning er rask tap av funksjon
Komplikasjoner og prognose
Osteosyntese der det er brukt skruer → sekundær feilstilling (skruer holder ikke godt i osteoporotisk beinvev). 30% må opereres på nytt
Manglende tilheling og caputnekrose er vanlig
Nye retningslinjer i 2018:
Operajson innen 24 timer
Proteseoperasjon
Fjerne kateter og mobilisering første dag
Fraktur i femurskaftet
Forekomst
Yngre personer i høyenergitraume og osteoporotiske
Årsaker
Høyenergiskade og hofteprotese (stresskonsentrasjon ved protesespiss kan gi brudd)
Diagnostikk
SMerter + hevelse, forkorting og rotasjosnfeil
Høyenergiskader:
Skader på muskler og bløtdeler + stor blødning opptil 30% pga skader på muskler i lårene
Obs hypotensjon og sjokk
Røntgen bekrefter diagnosen
Behandling
Oftest kirurgisk → sperremargnagling
Margnaglene fikseres i kanalen med sperreskruer gjennom beinet og hull i naglen
Når det gjøres oppe og nede på naglen → sperret for at beinet kan rotere rundt naglen
Risiko for feilrotasjon og ulik beinlegnde (anisomeli), spesielt med mye knusing
Viktig med symmetri, evt bruke oppbygg
Sjelden komplikasjon til margnagling er embolisering av marginnhold
Kan være dødelig og må vites om
Omfattende skade på bløtvev:
Rask fysioterapi og opptrening
Undervisning og egeninnsats
Frakturer i tibiaskaftet
Ved skaftbrudd i legg, både tibia og fibula, behandler kun tibia (utenom skade i ankelleddet også)
Hovedmetode er magnagle
Brodannende osteosyntese brukes også, vinkelstabile skruer og en lang plate
Oftere åpen pga oftest kun dekket av hud + periost
Infeksjonsfare, grundig debridement og ekstern fiksasjon og dekking
Obs muskellosjesyndrom, tidlig mobilisering og spissfot
Brudd i ankelregionen
Medial og lateral malleol
Hvis stabilitet i ankelgaffel ikke påvirket → lett stabiliserende bandasje eller gips
Syndesmosen = båndforbindelse mellom tibia og fibula like over ankelleddet:
Ved brudd høyt på fibula er den ofte påvirket
Stabilitet i ankelgaffel er oftest skades
Kirurigsk korregering av forbindelsen
Alvorlige brudd i ankel:
Komprimiss av begge malleolene og bakre kant av tibia
Før uttalt ødem kan opereres umiddelbart, hvis ikke innen 6-8 timer må ligge høyt og utføres oftest etter 4-7 døgn
Intern fiksasjon med plate og skruer
Isolert medial malleol brudd.> opereres med reponeres og festes til tibia
Stabila columnafrakturer
Oftest kompresjonsbrudd av en/flere
Umiddelbar og noen ganger kronisk smerter pga kyfose (feilstilling)
Stabile brudd over
Ved større skader enn virvellegemet → ligamenter + bakre strukturene
vurdere operativ stabilisering
Ustabile columna frakturer
Forekomst + årsak: Høyenergitraumer
Symptomer og funn
Skade på medulla og nerverøtter, nedsatt sensibilitet
Kan oppstå tverrsnittskade
Diagnostikk
Nevrologisk undersøkelse + grundig bildediagnostikk
Kontinuerlig perifer kontroll
Kan gi utfall etter innkomst, under og etter operasjon (ofte blødning/ødem)
Varierende nevrologisk utfall:
Basert på hvor skade sitter og om nervefunksjon er borte/inkomplett
Typisk komplett medullaskade > 1 døgn har dårlig prognose
Behandling
Under transport: ikke rotere rygg/hode, stabilisere
Ustabile brudd:
Operativ reponering + stabilisering,
Skruer ovenfor og nedenfor med ståltrenger/plater
Bør være mulighet for strekk slik at sammenpressingen redusrres og bruddfragmentet lettere kan reponeres
Langvarig opptrening
Nedenfor L1 → kunne gå med ortoser evt krykker
Høyere → rullestol, noen med lave torakale (kan bevege litt med ortoser)
Ustabile bekkenfraktur
Tre bein:
Os sacrum, os caxae, os ilium
Forbudnet med sterke og stramme ligamenter
iliosakralleddene, IS-ledd:
Baktil forbundet med sterke ligamenter over de to lange og uregelmessige leddene
Symfysen mellom hoftebeina
Stabilitet til hoved er viktig for bevegelse.
Brudd i hofte deles i 4 hovedtyper:
Stabile bekkenfrakturer
Ustabile bekkenfrakturer
Acetabularfrakturer
Sacrumfakturer
Årsaker
Høyenergitraumer.
Sacrumbrudd kan oppstå ved vanlgi fall
Diagnostikk
B1-C brudd → ikke mulig å stå på beina
A-B2 brudd (laterale komperasjonsbrudd) → kan stå mer
Alvorlige bekkenskade, vertikal løse:
Bekkenet kjennes løst men klinisk undersøkelse er ikke egnet (økt skade og lite nøyaktighet)
Sacrumfrakturer → bare for skade på nerver, blære, endetarm. blodkar
Røngten + CT er nødvendig
Behandling
Oslo tar de mest kompliserte, men kan også lokaliseres til St. olavs og haukeland
Ustabile brudd er ofte skade på annet:
Blodårer og pleksus (drag på nerver)
Må korrigere feilstillinger for å redusere nerveskader
Oppnås med strekkbehandling før operasjon
Ved blødninger:
Reponere
Legge ortose (bekkenslynge) / laken rundt bekkenet på nivå med trochanter med hoftene innrotert
KLemem bekkenet reduserer volum i lille bekken → reduserer blødning (kompresjonseffekt)
Operativ kan en embolisere arterier men bekkenpakking gjøres i påvente
Skade på uretrha → suprapubisk kateter
Store bekkenskader → vedvarende plager, spesielt ved C-brudd gjennom sacrum + skade av sacrale nerverøtter
Leddskader
Ledd er omgitt av bindevevskapsel + ligamenter.
Ligamenter kan forsterke kapsel eller være mer fritt.
Ligament + muskel = stabiliserende, skade kan gi bruskslitasje som blir til artrose
Skader i kneet
Meniskskader
Laterale og mediale:
Øker kongruensen mellom femurs og tibias leddflater
Reduserer belastning av brusk
Stabiliserende i kneet
Typisk unge med roterende bevegelser kan skade menisk
Typiske symptomer = låst knebevegelse, smertefult knepp ved bevegelse
Ruptur mot feste til kapsel (tilstrekkelig perfusjon)
Kan suteres med god effekt
Sitter lengre inne:
fjerne store deler av menisk for at plagene blir borte
Redusert kongruense og stabiliter → artrose
Enkele meniskskader (rotskadene)
Har feste baktil leddet må repareres
Person >40-50 kan ha degenerativ meniskskader
Menisker blir urgelmessig uten tegn til ruptur
Tegn til artrose med diffuse kneplager ut en låsning
Operasjon har liten effekt, behandles med fysioterapi + NSAID
Ligamentskader
Mediale og laterale sideligament
Utsatt for skader, krever oftest ikke behandling (blir oftest ikke stor avstand mellom skadepunkter)
Instabilitet sideveis kan kreve operasjon (oftest skade på større deler)
Korsbåndskader
Bakover = PCL
Framover/vridning = ACL
Oftest kan trene tilleggsmuskulatur for å hindre operasjon.
PCL = quadriceps
ACL = hamstrnings
God reulstat av korsbånd men er ofte unødvendig og trening kan være like effekt.
Skader på sideleddbånd især meniskskader er vanlig → artrose
Meniskskade + korsbåndskade = stor artrose
Skader i ankelen
Utsiden av ankelledd er tre leddbånd (går fra laterale malleol
Overtråkk er en/flere skaden
Gror som oftest igjen, men ikke alltid → ustabilitet og økt tendens for gjentagelse
Muskulære trening + taping kan ha effekt
Hvis ingen effekt → suturere ligament igjen / transplantere sene
Ligamentum deltoideum → innsiden av ankel
SJelden revet over, indirekte traume fører oftest til brudd i mediale malleol
Skade i tommelfingerens sideleddbånd
Tommel blir kraftig bendt utover kan det ulnare kollateralligamenetet revet
Svikt i tommelfinger og ikke-gro skade
Må diagnostiseres og syes i akuttfasen
Luksasjoner
Ledd ut av stilling = luksasjon
Totalluksasjon = ingen kontakt med hverandre
Subluksasjon = delvis ut av stilling
Skulderleddluksasjoner
Forekomst: Instabilitet og luksasjon i skulderleddet = hyppigst
Årsaker:
Stor caput mot liten flate (cavitas glenoidale) = mindre stabilt og usatt for luksasjoner
Ved arm utenfra kroppen og bøyd albue = fremre luksasjon typisk
Diagnostikk
Framover = hyppigst
Bakover og nedover = sjelden
Ofte kompinert med brudd
I collum chirurgicum, kirurgiske hals, likke oppunder leddhodet
Avrevet tuberculum jaus, sener for feste til muskelknappen omkring skulderleddet
Røntgenbilder ved akutte luksasjoner ved større traumer pga andre skader også
Behandling
Person ligger flat, fot i aksillen og trekker arm til leddet går på plass
Pga nerveplekeus = framre/nedre luksasjon gir nevrovaskulær komprimiss
Reponeres snarest
Reponering kan gi nerveskade, obs på funksjon
Luksasjon i akromioklavikularleddet
Mellom acromion og clavicula
Typisk støt oppover arm / direkte traume
Kapsel og leddbånd kan ryke, clavicula forskyves oppover helt/delvis
Synlig feilstilling med moderate plager, få som trenger operasjon
Albuluksasjon
Hos voksne er det typisk albuen som lukserer utenom skulder.
Hos barn er albu hyppigst
Oftest fall på strak arm da underarm går bakover.
Kan også være i bominasjon med brudd i underarm eller distale humerus
Hvis det ikke er annet brudd, reponeres raskt
Enten i narkose eller lokalbedøvelse
Hvis det er brudd må det være åpen reposisjon og osteosyntese
Hofteleddluksasjon
Oftest bakover, svært ofte kombinert med fraktur i acetabulum
Trafikkulikker (støt i lårbeinets retning med kne som støter mot dashbord → caput femoris presses bakover og ut av acetabulum
Kan være skade på isjiasnerve
Må reponeres raskt for å unngå nerveskade og caputnekrose
Sentralligamentet som gir blod til caput blir revet og kapsel skades, hos barn
Caputnekrose risiko øker med tid for reponerering
Er intraartikulær fraktur og må oftest gjøres kirurgisk og festes med skruer, evt kombinasjon med plate
Kneleddluksasjoner
Luksasjon i selve kneleddet krever stor bevegelse, sjelden luksasjon
Når det oppstår er det nevrovaskulær kompriss
I værste fall amputasjon
Må oppheve luksasjon raskt, om dette ikke kan gjøres prehospitalt
Sykehus umiddelbart
Prognose er usikker, stor risiko or artrose
Patellaluksasjoner er vanligere og kan bli habituelle
Går alltid mot lateralsiden og glir spontant eller kan reponeres raskt
Ved habituell tilstand må en operere
Kan få varig ubehag og smerte
Ankelluksasjon
Forekommer ofte med fraktur, ofte malleolfraktur
Talus lusere i forhold til leggen
Ofte operativ respisjon
Skade fører som regel til vaskulærkompriss → hudnekrose
Skader på sener og muskler
Stumpe traumer mot muskler
skade og blødning
Hematomer reaborberes innen kort tid
Kan danne fibrose rundt → incisjon og drenasje
Skade på sene → muskel feilstilling og må oftest operes og sutureres
Ruptur av akillessenen
Mister evne til å stå på tærene
Undersøkelse:
Søkk et kort stykke over hæøen
Kroniske inflamasjon svekker og disponerer for tuptur
Totalruptur = kirurgi og sutureres
Konsenvartiv behandling oftest hos eldre og gir et godt resultat
Andre vanlige seneruptur
Quadricepssenen → rives iblant over kneet → kirurgi med sutureres eller funksjonnedsettelse
Bicepssenen → gir lite plager, kun ved smerter opereres det
Senen sys ikke igjen, men festet mot overarmsbeinet
Distale festet operes ofte avhengig av aktivitetskrav til pasient
Inflammasjon i sener og seneskjeder
Inflammasjon i området av uhensiktsmessig belastning. Svært vanlig men annet lokal irritasjon kan gi slike plager
Håndledd og fingre
Mange sener omgitt av bindevevhinne med synovialhinne innvendig
Spesielt i håndleddet og fingre
Kan oppstå inflammasjon ved feil belastning → tendovaginitt
Smerter og hevelse
Behandling → ro og NSAID evt støttebandasje
Hvis konserativ ikke fungerer → opere og spalte senekjede for å redusere trykk
Kroniske tendovaginitter pga revmatiske sykdommer → synovektomi
Tennisalbue
Mange av underarms og noen av overarms muskler festet på humerusepikondylene, to beinete framspringene like ovenfor albuleddet
Oppstår derfor ofte inflammasjon, vanligst er på laterale epikondylen (tennisalbue
Vedvarende stor belastning på armene
Behandling: NSAID kur
Fysioterapi + støttebandasje
Hyppig residiv
Operasjon ved behandlingssvikt → usikker effekt
Skuldertenisoer - subakromialt syndrom
Smerter i skulder + noen ganger degerative forandringer + defekter
Pga lite plass under acromion (høyt trykk mellom strukterene mellom acromion og leddhodet → seneblad, kapsel, synnovialhinne
Spesielt plagsomt ved abduksjon
Behandling: NSAID + fysioterapi
Ved kronisk uttalte plager → kiurgi (ikke bedre effekt enn trening
Frese bort noe av undersiden av acromion, rundt 75% blir bedre
Akillessenen
Inflammasjon kan oppstå i senen selvom det ikke er synovialkledd seneskjede, vanlig i akillessenen.
Begynner med smerter og etterhvert hevelse
Typisk ved stor fysisk aktivitet, spesielle fotformer (som variusstilt og hulføtter)
JUstering av fottøy + NSAID
Enkelte trenger operasjon
Ofte granulasjonsvev som ikke omdannes til modent bindevev pga lite sirkulasjon
Skader hos barn
Svakere beinbygning enn unge voksne + livsstil → brudd
Beinbrudd
Hos barn er det noe hyppigere operativ behandling idag enn tidligere men det er langt sjeldnere enn hos voskne pga:
Periost er kraftigere og hindrer stor feilstilling
Mindre brudd som heles med noe feilstilling stabiliserer seg selv etterhvert som knokkel vosker
Epifyseskader
Ved rask vekst er epifyseskiven svekket og det kan ledd oppstå brudd
om det skjer i vekstsonen kan ikke den delen gi vekst → skjevvekst
Kan bli behov for operasjon
Greenstick-frakturer
Brudd, helst i metafyse av moderat kompresjon som ligner på en myk grønn bein som brekker (mange utstikkere). Stabiliteren reduseres ikke særlig mye
Stabile brukk, immobilisering i noen uker
Traumatiske luksasjoner hos barn
Typisk i albue
Ekte: underarmsbeina glir bakover ift humerus'
Uekte: radiuscaput dra haleis ut av ligamentum anulare (leddbånd som omkranser radiuscaput prokosimalt)
Bøyer albue og trykker i underarmens retning og roterer
Svulster
Speaislisert oppgave i universitetssykehusene
Deles inn i beinvev eller bløtvev
Bløtved: underhid, fascier, sener, muskler, perifere nerver
Ytterlige inndeling etter benign og malign
Bløtvevssvulster
Ofte små og benign
Lipomer:
I underhud, langsomtvoksende, sjeldent større en 5 cm.
Ikke smertefult og ikke-ømme kuler, kan forekomem i underliggende lag
Kan kirurgisk fjernes, lett inngrep.
>5cm diameter = utredning for malignitet
Typiske tegn til malignitet:
Fort oppstående, dyptliggende, størrelse
Test for å lokalisere om tumor er under fascien:
Bruk av muskelgruppe og se om tumoren reduseres eller ikke påvirkes
Sarkomer:
200 årlig i Norge
SJeldne maligne tumor i bløtvev
Må utredes mtp malignitet
typisk utredning er MR → kirurgi, stråling cytostatika
Utgangspunkt | Benigne | Maligne |
Bindevev | Fibrom | Fibrosarkom |
Synovialhinne | Synovialt sarkom | |
Fett | Lipom | liposarkom |
Nerver | Nevrofibrom | Nevrosarkom |
Muskler | Leiomyom | Leiomyosarkom |
Svulster i bein
Typiske benigne hyppig forekommende svulster i bein:
Osteomer, beincyster og osteokondromer
Cyster bør fjernes ved brudd eller fare for brudd-
Utskraping evt beintransplantasjon, glukokortikoid injeksjoner
Osteokondromer er typisk inndelt i
Eksostoser: utvekster i metafyseområdet, kan fjernes for kosmetikk
endokondromer Inni knokler, sjeldent
Maligne tumor er sjeldent, forekommer hos yngre og kan være veldig farlig
Osteosarkomer er en slik svært malign
Kondrosarkom:
Langtidsvoksende og lav malignitetsgrad
Avklares med røngten
Utredning hos sarkomsenter:
Biopsi, radiologi og tumor-bildediagnoststikk
Svulster hos barn
Ikke-sjeldent, vanligste er osteokondromene (nær epifyseskivene)
beinet utvekst på metafysen like ved epifysesskive pga feil i omdannelsen fra brusk til bein
Kan være patologisk bruskvekst i knokkelens marghule
Kondrom
De er i utgangspunktet benign men kan bli sarkom, risiko øker ved flere tumor
Vanligste malignitet er Ewings sarkom
Sjelden
Oppstår i marg itl lange knokler og gir smerter
RØntgen viser tydelige forandringer i bein og periost
Sykdommer med andre årsaksforhold
Artrose = skader i ledd som er utsatt for stor belastning, typisk hofte og kne, vanlig
Artroser
Generell artrose
Degenerering av leddbrusk, bein-mot-bein
Forekomst
Vanlig sykdom i hofte, knær og fingre.
Kvinner > menn, øker med alder
Ofte moderate plager, men ca 20.000 opereres hvert år (10.000 får insatt hofteproteser, 8000 får kneproteser)
Polyartrose er trolig arvelig tendens til artrose
Årsaker
Primær:
U.å
Økende med alder
Sekundær:
Patologisk tilstand som skade, medfødt feilstilling, artritter
Overvekt + overdrevet aktivitet øker risiko for hofte og knær
Genetiske + skader er også årsaker
Symptomer og funn
Leddforandring gir inflammatoriske endringer:
Beinnydannelse langs leddrendende, også kalk forkalkinger
Progredierende smerter + bevegelseshemmende forandringer
Ledd kan bli destruert
Periodevis synovialvæske produserende respons, hovent varmt og vondt
Bruskbiter kan løsne som gir låsningsfenomener
Tidlig i forløpet er det aktivitetsutløst smerter:
Ved start, under og etter større belastninger
Etterhvert kreves mindre belastning
Kan forstyrre nattesøvn og verking i hvile
Diagnostikk
Anamnese:
Typiske smerter, nedsatt bevelighet og smertefull passiv bevegelse
Senere oppstår feilstillinger som kontrakturer
Bruk av røngten, endringene kommer i et senere forløp:
Avsmalnet leddspalte, sklerose, cystedannelse i leddnære knokler og osteofytter (beinpåleirninger)
Evt supplerende med MR men det er sjeldent og ofte unødvendig
Behandling
Ingen kurativ behandling
Fysioterapi:
Dynamisk med bruk av ledd for å bevare brusk og lindre plager
Smertelindringer:
Smertestillende og enkelte NSAID, ingen opiater
Proteseopersjoner kan være vellykket
Komplikasjoner
NSAID kan øke artrosen og gi infeksjon, tromboser, protese løsner og vedvarende smerter u.å
Prognose
Ubehandlet = værre prognose
Medikamentell behandling + terapi gir smertelindring å bedre funksjon over tid
Protser i hofter + knær = godt resultat i 95% av tilfeller på kort sikt
80% har gode proteser etter 20 år
Kan byttes, men har kortere levetid enn første, men fortsatt godt resultat
Hofteleddartrose
Forekomst: Også kalt kokartrose, vanlig årsak til plager hos særlig eldre
Årsak: idiopatisk, stor belastning øker risiko og viss arvelighet:
Sekundær artrose er ofte medfødt hoftedysplasi + tidligere skader som acetabularfrakturer
Symptomer og funn
Typisk smartsmerter som milder etter start på bevegelse for å så begynne igjen
Smerter samsvarer først med belastning
Hvilesmerter etterhvert, spesielt om natten
Degerative forandringer øker og reduserer bevegeligheten i leddet
Diagnostikk
Røngten
Redusert bruskhøyde, sklerose under brusken
Senere blir brusk borte og ledd får påleiringer langs kantene på acetabulum og caput, evt endringer i leddet sin form
Behandling
Fysioterapi + trening
NSAID som kortvarig smertelindring
Totalprotese ← krever øntgenundersøkelse + gjennomgang av annen sykdom
Protese:
Vellykker godt, 11.000 pasienter opereres. 80% sannsynlig for godt resultat i mer enn 20 år
Etter operasjon:
Kan bruke krykker men kan også ha full belastning
Bør trene og bruske egne muskler for å øke stabilitet
Ingen passiv tøyninger de første ukene for å unngå ytterstilling og protese hopper ut av ledd
Ved bakre tilgang under operason kan fleksjon, adduksjon og innadrotasom framprovosere luksasjon
Abduksjon når de bøyer seg
Viktigst tidlig, før leddkapsel er helet
Kneleddartrose
Forekomst: Lettere å se på røntgen, men sjeldnerende behandlingskrevende
Oftere lette/moderate plager
Også kalt gonartrose
Årsak
Sekundær. tidligere skader på brudd, menisk og korsbånd, feilstillinger med stor varus (som hjulbeintet) ← kan også være symptom på artrose
Da mest uttalt på innsiden av leddet, mediale leddfasett
Symptomer og funn
Mye likt hofteleddartrose
Vondere å gå
Ikke like ille hvile og nattsmerter som hofteleddartrose
Diagnostikk
Anamnese + undersøkelse + røntgen
Obs liggende røntgen kan maskere artrose som kan avdekkes stående
MR viser typisk kun plager som pasienten anamnestisk har
Gir overdiagnostisering med over/feil-behandling
Behandling
Trening → smertelindring → kirurgi:
Yngre pasienter med kun mediale leddfasett med tydelig varus:
Kileosteotomi på tibia, brukes sjeldnere enn protese
Protese:
Erstatter hele leddflate på tibia og femur
Trenger ofte bevegelsestrening for tilfredstillende bevegelighet
Artrose i hendero g fingre
Eldre får ofte i fingrenes ytterledd
Redusert beveglighet og ledd ødem
Plager er som regel moderate og sjelden behov for behandling
Plagger i håndroten og førte mellomhåndsbein (CMC, carpometacarpallledd)
Vanlig at det oppstår smertefull artrose
Uttalte smerter → operativ behandling kan lindre
Degenerative tilstander i ryggen
80% opplever ryggsmerter og er ofte grunn til sykemelding + uføre
Oftest nederst på rygg, men også halsrygg
De fleste har degerativ rygglidelse:
SLitasjeforandringer som kan sammenliknes med artrose
Begynner i en/flere mellomvirvelskiver, eller knokler og buledd
SKiven sliter ned → bueledd forskyves i forhold til hverandre
Lumbago
Fellesbetegnelse på smerter i korsryggen
Forekomst: Kan oppstå i ung alder og blir ofte kroniske
Først akutte episoder og senere blir kronisk med variende intensitet
Uheldige bevegelser og tungeløft kan framprovsere, men det er trolig en sjelden årsak til plager
Årsaker
Kan ha årsaker son spondylolistese, skoliose, medfødte deformiteter
Ofte degerative forandringer i strukterene
Mellomvirvelskiver, bueledd, muskulatur, leddbånd, knokler
Diagnostikk
Klniske funn er viktigst
Røntgen viser sjeldent endringer tidlig, kun etterhvert som degerative forandringer kommer til syne
Ofte redusert høyde på mellomvirvelskive → etterhvert påøeiringer på kantene av tilstøtende virvler
Artrose i bueleddene er vanlig
MR kan vise slike foradrnigner tidligere enn røntgen
men MR er ikke anbefalt fordi behandling endres ikke
Behandling
Aktivitet og egentrening, inaktivitet forverrer tilstand
Kortvarig smertelindring som NSAID
Pga risiko for kronisk tilstand anbefales ikke opiater
Prognose
Værste episodene varer i kun noen dager, men kan vasre opptil noen uker
Lite forskning
Hyppig residiv med multifaktorell årsak
Vanskelig å si noe om varighet
Svake muskler og skjelett er en årsak, viktig med egentrening
Isjias
Betgnes som smerter i n. ischiadicus
Forekomst
Vanlig, forveksles mellom lumbago og andreå rsaker
Årsaker
Nukleusprolaps, kjerne presses ut og klemmer på nerven)
Det er oftest degerative forandringer i annulus fibrosus som omslutter nucleus polpus
Starter som små rifter som sprekker
Økt belasnting + bevegelse er årsak.
Lumbal, L4-L5, L5-sacrum er hyppigst pga faktorene
Cervikalcolumna er nest vanligst pga beveglighet
Symptomer og funn
Smerter + nevrologiske utfall iht myotom og dermatom
Avklemming kan gi alvorlige plager som inkontinens og kalles da Cauda quina-syndrom
Prolaps / postoperative komplikasjoner med blødning evt puss dannelse / alvorlige ryggskader
Tap av sensibilitet på innsiden av lårene og skrittet
Må raskt til utredning, varig symptomer kan oppstå
Sterke smerter i ryggen og debuterende som sniker gir forsinket diagnostiseres
Inkontinens
MR og klinisk funn bestemmer om det skal opereres
Diagnostikk
Klinisk undersøkelse
Om symptomene ikke går raskt tilbake → MR
Behandling
Forsvinner ila noen uker / måneder, forsøke å oppretteholde aktivitet
Inaktivitet gir atrofi av muskulatur som stabiliserer ryggen
Kortvarig ro ved sterke msmerter
Fysioterapi er aktuelt
8 uker plager → indikasjon for operasjon
Spesielt ved nevrologiske utfall og svekket hudfølelse på legg/fot / droppfot
Opereres raskt ved økende fenomener over
Operasjon:
Nerverøtter skyves til side og prolaps fjernes
Hvis det er anulus fibrosus rundt prolapset lages et snitt og prolapset trekkes ut
Tømmer mellomvirvelskives for alt løst vev
Prognose
De fleste får spontan bedring innen 6-8 uker
80-90% kan ha hjelp av kirurgi ved nøye utvelgelse
Tendens faller etter sen operasjon
Ingen langtidsbevis at kirurgi er bedre enn konservativ behandling
Spinal stenose
Trangere ryggmargskanal
Uttalte degenerativ forandringer med sklerose, sammenfall av mellomvirvelskive, prolaps og kan få spinal stenose (trangt for nerverøttene)
Opplever vissenhet, krastløshet i beina etter å ha gått et stykke, værst i nedoverbakke
Om en sitter seg og krummer ryggen forsvinner plager raskt
Ved nedsatt perfusjon til bekken / bein
Opplever claudicatio intermittens men de har smerter når de går oppover og er uavhengig av krumning til rygg
Tilpasse dagligaktiviteter funker ofte
noen har progrierende og må opereres
Da fjernes bein baktil i ryggen
Prognose etter operasjon er tilfredstillende
Noen har vedvarende ryggsmerter
Osteoporose
Redusert beinmasse og forandret mikrostuktur i beinvev
Gir redusert styrke med uendret sammensetning
Økt bruddrisiko ved minimale påkjenninger
Forekomst
Vanligste beinsykdommer.
Kvinner>menn, ofte etter menopause
Kvinner over 50 har 3x risiko for vertebrale frakturer og hoftefrakturer
Kaukasisk opprinnelse gir høyere risiko enn afrikanske og asiatiske
Årsaker
Aldersbetinget reduksjon i kjønnshormoner
Kjnnshormoner hindrer beinresorpsjon og økt beinnydannelse
Menopause gir fall i østrogener og dermed balanse mellom dannelse og nedbrytelser
Menn har gradvis fallende:
Får det i høyere alder
Andre årsaker er lav fysisk aktivitet, røyking, langvarig bruk av glukokortikoider
Symptomer og funn
Brudd er ofte symptomene
Kompresjonsbrudd i ryggvirvler er særlig vanlig
Gir intense ryggsmerter og smerter i ribbeinsbuen
Siden den faller ned til hoftekammen etterhvert og gnisser som gir smerter
Kan tape 15cm i kroppshøyde
Diagnostikk
Osteoportiske brudd:
Håndleddsbrudd, kompresjonsbrudd, lårhalsbrudd og overarmsbrudd er typiske brudd
Kan måle i noen grad av beintetthetsmålinger DEXA:
Utvikling kan følges med slike målinger
Lavenergibrudd over 50 år indikerer utredning
Bonde Mineral Density BMD < -2,5 er økt risiko for brudd
Blodprøver som er aktuelt i utredning er (TSH, ALP, Kreatinin, PTH, 25-OH-vitamin D, s-testoteron hos menn)
Behandling
Vil avta gradvis men antiosteoporosemidler med kosttilbudd av D-vitamin og kalk kan redusere beintapet og øke til en viss grad
Medfødte sykdommer
Noen er lett behandling og noen er vedvarende plager
Generaliserte misdannelser
Påvirker hele muskel og skjelettsystemet og ofte andre organer
Ofte genetisk betinget, enten mutasjon eller nedarvet
Osteogenesis imperfecta
Feil i oppbygning av kollagen (viktigste protein i bein, sener, leddbånd).
Oftest dominant arvelig men kan være mutasjon
Svake knokler og lette brudd i varierende alvorlighetsgrad
Minst affisert er bare lett økt bruddtendens, arvorligere blir de lange rørknoklene bueformende av muskeldraget der muskelspenningen er størst
Hyppige brudd i barnårene øker feilstillinger i lange rørknokler
Mest arvolig rammer fostre:
Brudd i fosterstadiet, blir stillfødt eller med mange brudd
Ingen kurativ behandling
Korrigere feilstillinger best mulig
Ortoser på ledd og lange knokler kan være til hjelp
Marfans syndrom
Dominant arvelig feil i oppbygning av kollagen og/eller elastin
Lange rørknokler og påfallende lange fingre
Hypermobile ledd, kyfoskolioser, linseluksasjoner, økende aortaaneurisme
Symptomatisk behandling
Kortvekst
Akondroplasi er vanligst og typisk, men det er barne typer
Arvelig defekt i epifysene som gir lite vekst av rørknoklene og blir svært korte
Leddbrud er affisert ← artrose tidlig, nytte av proteser
Mangelfull utvikling av virvelbuer gir spinal stenose ← kan trenge kirurgi
Lokale misdannelser
Hofteledddysplasi
Forekomst: Vanligste medfødt deket, ustabil dysplastisk, sublukser eller luksert hofte ved fødsel eller senere ← 1% forekomst. Kvinner>menn
Årsaker Multifaktorell men arv er viktig, miljø er også viktig
Hormonelle forhold og miljø i uterus (som seteleie)
Diagnostikk
Stabilitetstest innen 1-2 dager etter fødsel (ortolanis prøve er viktigst)
Bøye hofter til 90 grader og føre knær sammen og deretter spre beina fra hverandre
Hvis en kjenner lite knepp har leddhodet vært ute av stilling og smetter på plass igjen ← ustabile hofter
Ultralyd kan bekrefte og bør være førstevalg ved nær slektning
Kan også utvikles som hofteledddysplasi eller luksasjon hos barn eller ungdom til tross for negativ test ved fødsel
Må derfor følge opp utover kontroll
Da kontrollerer symmestri på hudfolder på lår, eller om abduksjon er redusert
Ultralyd/røntgen bekrefter/avkrefter hoftefeil
Behandling
Ved nyfødte = spesialkinne eller pute i noen måneder
Holde beina i konstant sprik
Da holdes femurcaput på plass i acetabulum mens hofteledd og leddkapsel utvikler og blir stabile
Kan være restdeformitet selvom de fleste ordner seg
De må kontrolleres i mange år
Om det oppdages senere, spesielt ved gange er behandling vanskelig
Strekkbehandling, langvarig immbilisering i gips, kirurgi er aktuelt
Stor fare for at det ikke normaliserer seg noen gang
Må oppfølges lenge og det er akutlet med bekkenosteotomi om hofteskålen ikke utvikles normalt
Må gjøres før artrose kommer
Mange ender opp med hofteleddartrose ← hofteprotee
90% av yngre pasienter beholder i minst 10 år
Klumpfot
Kalt pes equinovarus finnes hos 1/1000 nyfødte.
Menn>kvinner.
Fot er i spissfot og er dreid og bøyd innover.
Akillessenen og sener på innsiden av legg og fot er kort og stram
Behandling:
Tøyinger og seriegipsing innen første levedøgnet
Korreksjoner gjøres ukentlig til feilstillinger er ordet
Etterbehandling = seriegipsing i nattskinner 4 første år
Kan være nødvendig med akillotomi og forlenge med nydannelse av senevev
Ved god behandling blir som normalt og sikres med nattskinner
Noen ganger nødvendig med omfattende operasjoner
God prognose med tidlig og riktig behandling
Noen med kumpfot får varig redusert beveglighet og spesialtilpasset fottøy i voksen alder
Andre fotdeformiteter
Pes planovalgus 0 vanlig platfot
Under belastning synker medialt og får valgusstilling i fot ift legg.
Bakfra er hælen i valgus men oftest ingen plager
Kun få ekstreme tilfeller med smerter nedenfor ankel og gnag under mediale del av fotsåle
Noen har behov for myke fotsenger og tilpasset sko
Pes calceneovalgud hakefot
Medfødt feilstinning i fot med hæl som står fiksert i valgusstilling og kort akillessene der forforten står løftet i valgus
Behandling ved fødsel = korrigerende tøyinger
Noen få må ha akillotomi
Oversees og diagnostiseres ofte når barnet har begynt å gå, spesielt moderate tilfeller
Moderat uttalt hakefot er vanskelig å skille fra vanlig plattfot hos utrente
Men det blir mer tydlig når en begynner å gå
Hælen i vanlig plattfot i varus går mens ved hakefot blir stående i valgus
Ubehandlet gir plager, viktig med korrigerende spsialsko og såler ved sein oppdagelse
Dysmelier
Mangle en/flere ekstremiteter
Skadelig påvirking i fosterlivet som legemidler eller ytre påkjenninger
Sjelden og vanskelig behandling
Sykdommer osm oppstår i barne- og ungdomsårene
Juvenile osteokondroser
Normal vekst fra mellom metafyse og epifyse som består av kun brusk og gradvis omdannes til bein (ossifikasjonssentre)
Hos noen, speiselt i vekstperioder svikter dette og bein nekrotiserer
Aseptisk beinnekrose eller osteokondrosje
Er uten årsak
Varierende utseende og klinisk betydning basert på lokalisasjon
Calve-legg-perthes’ sykdom
Også kalt perthes sykdom er beinnekrose i caput femor i hofteleddet.
Rammer oftest gutter mellom 5-10 år.
Symptom: Halter og smerter like ofte i kneet som i hoften
Diagnostikk: Lite tegn på røntgen tidlig, men etterhvert avflating av leddhodet og fragmentering av beinkjernen i caput femur.
Behandling: Avlastning med usikker effekt.
Aktuelt med kirurgi for caput bedre plass i acetabulum
Sykdom varer gjerne par år før caput femur delvis gjenoppbygges.
Varige forandringer hos de fleste med flatere caput + artrose tidlig i voksen alder
Osgood-schlatters sykdom
Osteokondrose i festet for patellarsenene på tuberositas tibiae.
Palperes som fortrykket pari under kneet, det er en vekstsone hos barn i vekst
Særlig mye fysisk aktiveve barn kan oppleve degenerative forandringer → tuberositas løftes noe ut fra tibia og gjerne fragmentert
Rammer mest gutter
Behandling: avlastning på knær med god prognose.
Fleste får kul større svarende til tuberositas enn vanlig og gir det ubehagelig å stå på kne
Andre osteokondroser
Sceuermanns sykdom er ostekondrose i rygg
Liten nekrose i nydannet bein fortil i noen ryggvirvler og oftest nedert i torakalcolumna, aktiv i tenårene og mange har smerter i området.
Voksen alder vil krum bli vanlig der forandringer er kun i torakal.
I lumbaldel vil lordosen i lumbal bli borte og gi varige ryggsmerter
Noen barn under vekst kan få osteokondritt
Svikt i litt av beinet under leddbrusk i et ekstremitetsledd og brusk kan løsne helt/delvis
Vanligst i kneet og trolig svikt i perfusjon
Mange heles helt ved vekstslutt
Hvis osteokondritten løsner helt → fritt osteokondrittlegemer (leddmus) i leddet og kan komme i klem mellom leddendene
Låsninger og mye smerte, må fjernes atroskopisk
Området der osteokondritten oppstå → osteokondrittsengen kan være så forandret og gi funksjonsnedsettelser og smerter
Operative metoder som brusktransplantasjon er aktuelt
Spondylolyse og spondylolistese
Defekt i 2 nederste lumbale virvelbuene (pedikkelen) ← spondylolyse
Tretthetsbrudd som ikke gror
Hyppigst hos barn og unge med stor belastning på korsryggen
Trolig ikke slik aktivitet er årsaken likavell i alle tilfeller
Spondylolyse gir redusert stabilitet og kan gli framover i forhold til den under
Da heter tilstanden spondylolistese
Smerter, nerverotirritasjon (isjassmerter)
Aktuelt å fiskere den utglidde virvel med beintransplantasjon + skruer/stålstenger
Skolioser
Sideveis, oftest S-formet krumning av rygg
Kan være stillingsbetinede, ulik beinlengde
Kongenitale + idiopatiske er de vviktigste
Idiopatisk skoliose er ofte jenter i 10-14 år
Økende krumningsgrad under vekst
Det er også en rotasjon av virvler som viser som en pukkel på den ene siden,
Spesielt synlig hvis det er i brysthøyde
Operasjon/spesialkorsett er ofte behandling for å hindre for uttalt