TM 10 Patogenesis Penyakit Periodontal
Pathogenesis of Periodontal Disease
A. Definisi
Pemahaman patogenesis periodontal adalah kunci untuk meningkatkan strategi manajemen untuk penyakit umum dan kompleks ini.
Patogenesis:
Merujuk pada proses asal dan perkembangan penyakit.
Mengacu pada proses yang berurutan yang menyebabkan perkembangan suatu penyakit dan mengakibatkan serangkaian perubahan dalam struktur dan fungsi, dalam hal ini, periodontium.
Memahami proses penyakit sangat penting karena dapat mengarah pada pengembangan strategi pengobatan yang lebih baik.
Penyakit periodontal adalah hasil dari interaksi kompleks antara biofilm subgingival dan peristiwa imun-inflamasi host yang berkembang dalam jaringan gingiva dan periodontal sebagai respons terhadap tantangan yang disajikan oleh bakteri.
Penyakit periodontal karena itu adalah entitas yang unik:
Banyak spesies dapat diidentifikasi dalam kantong periodontal.
Bakteri yang mengkoloni permukaan ini secara efektif berada di luar tubuh.
Banyak fitur unik dari periodontitis berasal dari anatomi periodontium.
Melibatkan:
Periodontal disease
Bacterial species
Anatomical landmark
Host imun respons
B. Histopatologi Penyakit Periodontal
Jaringan Gingiva Sehat Secara Klinis
Ciri-ciri histopatologi jaringan gingiva sehat:
Berwarna merah muda koral.
Tidak bengkak atau meradang.
Terhubung dengan baik ke tulang.
Sedikit perdarahan saat probing.
Mengalami inflamasi tingkat rendah dengan biofilm bakteri.
Steady-stage equilibrium = low grade inflamasi seimbang dengan biofilm bakteri
Innate dan Struktural Mekanisme Pertahanan
Pemeliharaan intact epithelial barrier (epitel junctional dan epitel sulcular).
Aliran GCF (Gingival Crevicular Fluid).
Pengelupasan sel-sel epitel permukaan.
Kehadiran neutrofil dan antibodi.
Histopatologi Gingivitis dan Periodontitis
Initial Lesion / Lesi Awal:
Berkembang 2-4 hari setelah akumulasi plak.
Jaringan gingiva sehat secara klinis.
Dilation pembuluh darah dan peningkatan permeabilitas.
Upregulasi ICAM-1 dan E-Selectin serta GCF.
Early Lesion / Lesi Awal:
Berkembang setelah sekitar 1 minggu.
Erythematous (merah).
Establisbed Lesion:
Mengacu pada gingivitis kronis.
Progresinya tergantung pada tantangan plak, kerentanan host, dan faktor risiko.
Sitokin yang dominan: Neutrofil, MMP-8, MMP-9.
Perubahan inflamasi ini masih sepenuhnya dapat dibalik jika pengendalian plak yang efektif diterapkan kembali.
Advanced Lesion / Lesi Lanjut:
Transisi dari gingivitis ke periodontitis.
Periodontal breakdown
C. Respon Inflamasi di Periodontium
Peran dalam Patogenesis dari Periodontitis dapat secara luas dibagi menjadi 1 kelompok utama :
1. Virulence Factors dari mikrobiota subgingival
2. Host immune-inflammatory responses
Sekarang sudah jelas bahwa sebagian besar Kerusakan jaringan dihasilkan dari Host immune-inflammatory

Faktor Virulensi dari Mikrobiota Subgingival
LPS (Lipopolisakarida):
Ditemukan di membran luar bakteri gram negatif, sering disebut endotoksin.
Memicu respons imun host melalui TLRs (Toll-like receptors).
TLR4 mengenali LPS dari Aggregatibacter actinomycetemcomitans (A.a), sementara TLR2 mengenali LPS dari Porphyromonas gingivalis (P.g).
Enzim Bakteri dan Produk Berbahaya:
Produk sampingan berbahaya berasal dari bakteri plak yang berkontribusi langsung terhadap kerusakan jaringan.
Ditemukan dalam GCF dan meningkat seiring dengan parahnya penyakit periodontal.
Asam lemak rantai pendek mempengaruhi sekresi sitokin.
Invasi Mikrobial:
Bakteri seperti A.a, P.g dan Fusobacterium nucleatum telah dilaporkan menginvasi jaringan gingival.
Fimbria:
Hadir pada spesies bakteri tertentu, terutama P.g, yang merangsang IL-6, TLR2, NF-kB, dan IL-8.
Bacteria DNA and Extracelullar DNA
DNA bakteri merangsang sel kekebalan tubuh melalui TLR-9
Minat khusus DNA ekstraseluler (eDNA) pada
Biofilm terkait dengan periodontitis
eDNA mungkin dilepaskan setelah lisis sel bakteri
eDNA berperan dalam adhesi dan pembentukan biofilm, Perlindungan terhadap agen antimikroba
Host-Derived Inflammatory Mediators / Mediator Inflammatory Derivatif Host
Sitokin:
Protein larut yang berfungsi sebagai sinyal dari satu sel ke sel lainnya.
Terikat pada reseptor spesifik pada sel target dan menginisiasi jalur sinyal intraseluler yang mengakibatkan perubahan fenotipik.
Prostaglandin (PG):
Prostaglandin merupakan kelompok senyawa lipid yang berasal dari asam arakidonat pada membran plasmak sel mast.
PG penting dalam mediasi inflamasi, terutama PGE2 yang menyebabkan vasodilatasi, induksi produksi sitokin, dan resorpsi tulang.
Matrix Metalloproteinases (MMPs):
Keluarga enzim proteolitik yang mendegradasi molekul matriks ekstraseluler seperti kolagen, gelatin, dan elastin.
MMP diproduksi oleh berbagai jenis sel (neutrofil, makrofag, fibroblas, epitel, osteoblast, dan osteoklas).
MMP dihambat oleh tetrasiklin, doksisiklin
Role inflammatory spesific mediator
IL-1b meningkatkan ICAM-1 dan IL-8.
TNF-a adalah mediator inflamasi kunci dalam penyakit periodontal yang meningkatkan neutrofil, sekresi MMP, osteoklas, dan membatasi perbaikan jaringan.
IL-1b meningkatkan ICAM-1 dan IL-8
IL-6 dirangsang oleh sitokin IL-1b dan TNF-a
IL-1a terutama merupakan protein intraseluler yang biasanya tidak disekresikan
TNF-a adalah mediator inflamasi utama pada penyakit periodontal, dan berbagi banyak aksi seluler IL-1b, meningkatkan neutrofil, sekresi MMP, Osteoklas dan membatasi jaringan perbaikan
IL-6 memiliki peran penting dalam memberi sinyal Produksi dari Protein C-reaktif (CRP)
PGE2 meningkat di GCF dan menginduksi MMP
Sekresi.
NSAID menghambat PGE2
Chemokines
Chemokines adalah molekul mirip sitokin yang ditandai dengan Aktivitas kemotaktik mereka (sitokin kemotaktik).
Chemokines mengatur perekrutan leukosit secara fisiologis dan Kondisi patologis
Chemokines dibagi menjadi dua subfamili menurut struktur Kesamaan: SubfamilyCC dan subfamily CXC.
CXCL8 (IL-8) terlokalisasi di area jaringan gingiva dan GCF.
CCL2 dan CCL5 berperan dalam migrasi makrofag
Antiinflammatory Cytokines
The balance between proinflammatory and anti-inflammatory events in crucial for determining disease progression.
• Antiinflammatory cytokines:
• IL-10
• TGF-b
• IL-1Ra
• IL-1F5
• IL-1F10
D. Keterkaitan Antara Patogenesis dan Tanda Klinik Penyakit
Pembentukan Pocket
Biofilm bakteri menyebabkan peradangan di jaringan gingiva yang menyebabkan pembengkakan dan penyusutan sulkus.
Respon inflamasi kemudian menyebar ke jaringan yang lebih dalam, ditandai dengan infiltrasi sel pertahanan dan kerusakan kolagen dalam jaringan ikat.
Epitel junctional bermigrasi secara apikal untuk memelihara penghalang epitel yang utuh, dan sulkus menjadi lebih dalam lagi dan kini disebut kantong.
Resorpsi Tulang Alveolar
Dua faktor utama yang menentukan apakah kehilangan tulang terjadi:
Konsentrasi mediator inflamasi dalam jaringan gingival yang menyebabkan resorpsi tulang.
Mediator inflamasi harus meresap hingga jarak kritis dari tulang alveolar.
Osteoklast dirangsang oleh sitokin pro-inflamasi dan lainnya Mediator (IL-1b, TNF-a, IL-6, PGE2, LIF, Oncostatin M, Bradykinin, Trombin)
Simpul RANK/RANKL/OPG
RANK (receptor activator of nuclear factor-KB): Reseptor permukaan sel pada osteoklas.
RANKL (RANK ligand): Molekul mirip sitokin yang adalah ligan untuk RANK yang menyebabkan pematangan menjadi osteoklas yang terdefinisi sepenuhnya.
OPG (osteoprotegerin): Molekul mirip sitokin yang mengikat RANKL dan menghambat interaksi antara RANKL dan RANK.
Rasio RANKL terhadap OPG adalah kunci, dengan penelitian menunjukkan peningkatan RANKL dan penurunan OPG pada pasien dengan periodontitis lanjut dibandingkan dengan kontrol sehat.
E. Resolusi Inflamasi
Inflamasi adalah mekanisme pertahanan penting untuk melawan ancaman infeksi bakteri, tetapi inflamasi juga menyebabkan kerusakan jaringan yang terkait dengan perkembangan dan progresi kebanyakan penyakit kronis.
Resolvasi inflamasi adalah proses aktif yang mengembalikan homeostasis, dimediasi oleh molekul tertentu, termasuk golongan mediator lipid pro-resolving seperti lipoxins, resolvins, dan protectin.
F. Respons Imun dalam Patogenesis Periodontal
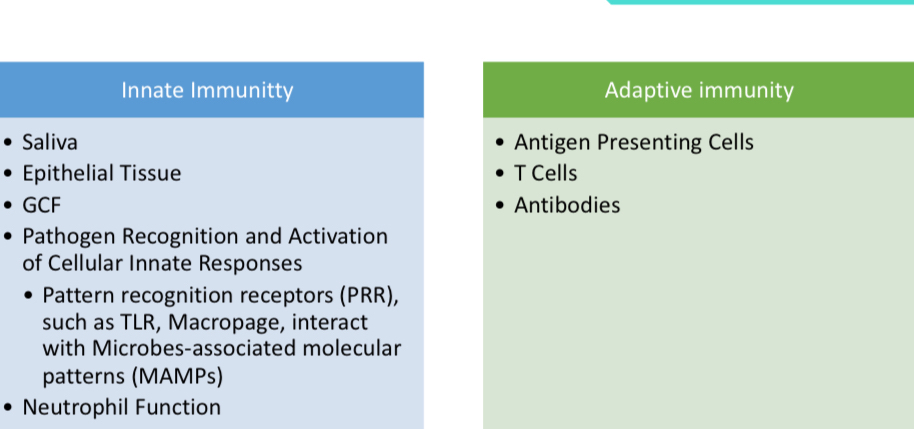
Imunitas Innate
Merujuk pada mekanisme pertahanan tidak spesifik yang berfungsi sebagai penghalang terhadap infeksi.
Komponen meliputi:
Saliva
Epithelial Tissue
GCF
Pathogen Recognition and Activation of Cellular Innate Responses
Pattern recognition receptors (PRR), Seperti as TLR, Macropage, interact with Microbes-associated molecular patterns (MAMPs)
Neutrophil Function
Imunitas Adaptif
Merujuk pada respons imun spesifik antigen.
Berfokus pada pertahanan terhadap patogen ekstraseluler (misalnya, bakteri) melalui sel B yang berdiferensiasi menjadi sel plasma penghasil antibodi.
Komponen :
Antigen Presenting Cells
T Cells
Antibodies
G. Concept of Host Susceptibility
Model Biologis Kerentanan Host
Tingkat Orang: Karakteristik unik individu berhubungan dengan periodontitis, termasuk komposisi biofilm subgingival dan faktor risiko seperti merokok dan diabetes.
Tingkat Genetik/Epigenetik: Faktor yang tidak dapat diubah, termasuk usia, jenis kelamin, dan komposisi genetik.
Polimorfisme genetik yang berhubungan dengan penyakit periodontal dan modifikasi epigenetik yang mencakup perubahan fenotipe yang tidak dikodekan dalam urutan DNA.
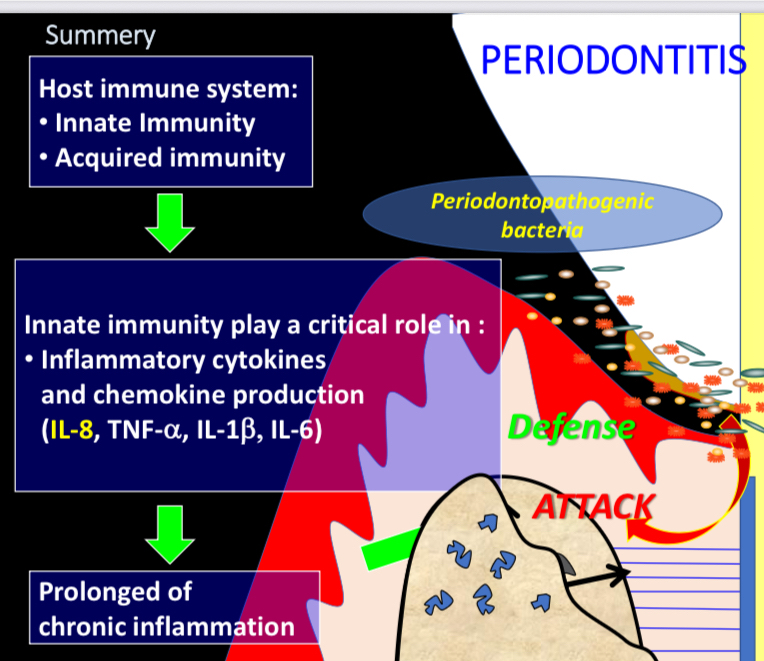
Kesimpulan
Periodontitis:
Dikenali melalui bakteri patogen periodontik yang mempunyai serangan yang berkepanjangan dengan keradangan kronis.
Pemahaman menyeluruh mengenai mekanisme ini sangat penting untuk penanganan dan pencegahan penyakit periodontal.